Los centros sanitarios de cuidados prolongados (CSCP) se han convertido en receptores de enfermos con un alto riesgo de aparición de infecciones relacionadas con la asistencia sanitaria (IRAS).
ObjetivoDeterminar la prevalencia de las IRAS en los CSCP de nuestro medio.
MétodoDurante el periodo 2011-2014 se realizaron 2 estudios anuales de prevalencia siguiendo las definiciones y metodología del estudio Healthcare-associated infections in long-term-care facilities (HALT).
ResultadosLa muestra final fue de 28.360 pacientes. La prevalencia de IRAS en los datos agregados fue de 10,2%. Las unidades de subagudos, con un 22,3%, y paliativos, con un 18,7%, fueron las que presentaron un mayor porcentaje de infecciones. Las infecciones más frecuentes fueron las respiratorias (35,8%) y las urinarias (35,8%).
ConclusiónLa prevalencia de infección en nuestros CSCP fue muy superior a la publicada en el estudio HALT. Nuestros resultados muestran la necesidad de desarrollar programas preventivos específicos en estos centros, garantizando un número suficiente de personal especializado en el control de las infecciones.
Long-term care facilities (LTCFs) have become receptors of patients with a high risk of healthcare-associated infections (HAIs).
ObjectiveTo determine the prevalence of HAIs in LTCFs.
MethodDuring the period 2011-2014 2 annual prevalence studies were performed according to Healthcare-associated infections in long-term-care facilities (HALT) study definitions and methodology.
ResultsA total of 28,360 patients were included in the study. The overall prevalence rate of HAIs was 10.2%. Subacute units and palliative care units showed the highest rates, 22.3% and 18.7%, respectively. Main infections were respiratory tract infection (35.8%) and urinary tract infection (35.8%).
ConclusionThese results were higher than other similar experiences, a fact that suggests the need to extend the specific strategies and programs to LTCFs, and ensuring a sufficient number of specialised staff in infection control.
Durante los últimos años, la asistencia sanitaria en nuestro entorno ha sufrido cambios muy profundos. Los hospitales de agudos tienen una gran necesidad de derivar hacia los centros sanitarios de cuidados prolongados (CSCP) los pacientes hospitalizados en fase de convalecencia o los pacientes con gran dependencia. La definición de centro de estancia prolongada (long-term care facilities en la literatura inglesa) incluye los centros sociosanitarios y las residencias del ámbito social. Nuestros CSCP incluyen unidades de larga estancia —que se corresponderían a las nursing home—, unidades de paliativos, unidades de psicogeriatría y de cuidados intermedios que estarían relacionadas con las intermediate care o step-down facilities. Los cuidados intermedios, a su vez, incluirían unidades especializadas en la atención de pacientes en situación subaguda, postaguda y unidades de convalecencia1.
Estos centros se han convertido en receptores de enfermos con un alto riesgo de adquisición de infecciones relacionadas, fundamentalmente, con sus enfermedades de base y con las manipulaciones o procedimientos invasivos a los que pueden ser sometidos. Este tipo de infección se parece más a la infección nosocomial que a la comunitaria. Como consecuencia de ello, se ha cambiado el concepto clásico de infección nosocomial por el más actual de infección relacionada con la asistencia sanitaria (IRAS), que engloba ambos tipos de infecciones1.
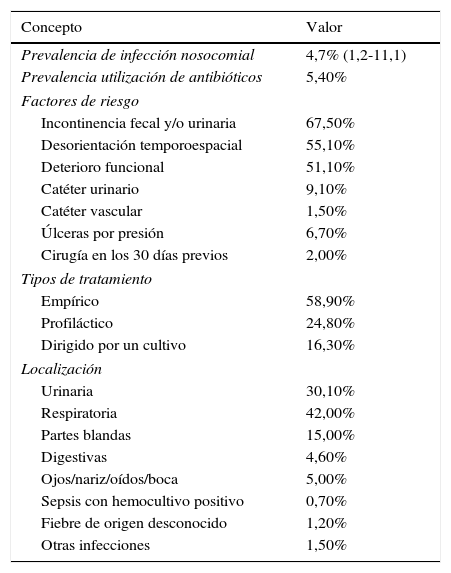
La información actualmente disponible sobre las IRAS que se producen en los CSCP es insuficiente, y conocer las dimensiones del problema se ha transformado en un objetivo importante de vigilancia epidemiológica. Esta situación, común en toda Europa, motivó que en 2010 el European Centre for Disease Prevention and Control (ECDC) impulsara anualmente un estudio de prevalencia, denominado Healthcare-associated infections in long-term-care facilities (HALT), para determinar la prevalencia de estas infecciones, el consumo de antibióticos y los factores asociados a las IRAS. Los criterios diagnósticos se basaron en el juicio clínico de facultativo en base a las definiciones de MacGeer (1991). Los resultados más prevalentes del estudio HALT de 2010 se presentan en la tabla 1. En los resultados presentados en el informe 2013, la prevalencia de las IRAS se situó en un 3,4% (n=2.626 de los 77.264 pacientes incluidos en el estudio), con grandes variaciones dependiendo del país; las más prevalentes fueron las infecciones del tracto respiratorio (31,2%), seguidas de las del tracto urinario (31,2%) y de las de piel y partes blandas (22,8%). La prevalencia del consumo de antibióticos se situó en el 4,4%, también con una gran variación entre países2. España no presentó datos en este estudio al no disponer de información a nivel nacional, aunque sí existe información sobre las tasas de prevalencia en amplias zonas del país, obtenidas mediante estudios realizados en algunas comunidades autónomas3–9. Desde el año 2006 existe el programa de Vigilancia de la Infección Nosocomial en Cataluña (VINCat), del Servei Català de la Salut, que establece un sistema de vigilancia unificado de las infecciones nosocomiales en los hospitales y CSCP de Catalunya. El VINCat, dirigido por el Dr. Francesc Gudiol y un comité técnico compuesto por profesionales de diferentes especialidades, tiene como misión contribuir a reducir las tasas de estas infecciones mediante la vigilancia epidemiológica activa y continuada1. El objetivo de este estudio es determinar la prevalencia de las IRAS en los CSCP de nuestro medio.
Resultado del estudio HALT 2010
| Concepto | Valor |
|---|---|
| Prevalencia de infección nosocomial | 4,7% (1,2-11,1) |
| Prevalencia utilización de antibióticos | 5,40% |
| Factores de riesgo | |
| Incontinencia fecal y/o urinaria | 67,50% |
| Desorientación temporoespacial | 55,10% |
| Deterioro funcional | 51,10% |
| Catéter urinario | 9,10% |
| Catéter vascular | 1,50% |
| Úlceras por presión | 6,70% |
| Cirugía en los 30 días previos | 2,00% |
| Tipos de tratamiento | |
| Empírico | 58,90% |
| Profiláctico | 24,80% |
| Dirigido por un cultivo | 16,30% |
| Localización | |
| Urinaria | 30,10% |
| Respiratoria | 42,00% |
| Partes blandas | 15,00% |
| Digestivas | 4,60% |
| Ojos/nariz/oídos/boca | 5,00% |
| Sepsis con hemocultivo positivo | 0,70% |
| Fiebre de origen desconocido | 1,20% |
| Otras infecciones | 1,50% |
Los datos se recogieron mediante 2 estudios de prevalencia que se realizaron de forma anual entre los años 2011 y 2014; para evitar los sesgos estacionales, uno se llevó a cabo en el mes de junio y el otro, en el mes de octubre. En el periodo de estudio se revisaron, durante 24h, todas las historias clínicas de los pacientes ingresados en el centro. El estudio de prevalencia se tiene que hacer en todos los centros simultáneamente. Aunque sería ideal revisar a todos los pacientes ingresados en el centro en un día concreto (el mismo día para todos los centros participantes), eso es difícil de conseguir, por lo cual se dispone de 15días para recoger los datos. Se aconseja que los datos de cada unidad de hospitalización se recojan en un solo día, incluyendo a todos los pacientes ingresados. Cada cama del centro se tiene que valorar una vez; las camas vacías no se tienen que tener en cuenta ni se tienen que revisar de nuevo. La recogida de datos se realizó siguiendo las mismas definiciones y la misma metodología que el estudio HALT2. Para la asignación de una IRAS a un paciente se aplicaron las definiciones de McGeer adaptadas para la vigilancia de las infecciones en los CSCP10. La vigilancia fue efectuada por profesionales sanitarios entrenados de los mismos centros. Se utilizaron 2 cuestionarios, uno sobre los residentes y otro sobre las características de los centros. Se valoraron todos aquellos factores de riesgo que se consideraron relevantes para la comparación de las características de los centros. El análisis estadístico descriptivo presenta la prevalencia de IRAS (%), donde las variables se expresan en porcentajes, siendo el denominador el total de pacientes evaluados en el corte de prevalencia y el numerador, los pacientes que presentan el evento. Para realizar el análisis se ha utilizado el programa SPSS versión 20.
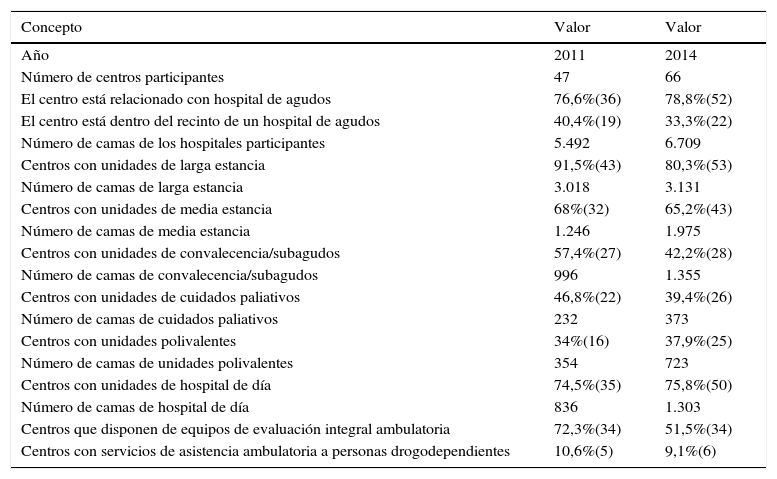
ResultadosCaracterísticas de los centrosEl número de centros participantes aumentó desde 47 (48%) en 2011 hasta 66 (63%) en 2015. En la tabla 2 se detallan las características de los centros participantes en 2015, con un total de 6.709 camas. Es destacable que 52 centros (78%) están relacionados con hospitales de agudos y, de ellos, 22 (33%) están situados dentro del mismo recinto del hospital. En cuanto a recursos, los principales resultados se presentan en la tabla 3: 47 centros (71%) disponen de comisión de infecciones, 40 centros (60%) disponen de un médico con dedicación parcial y 52 (78%), de enfermera de control de la infección. Asimismo, más del 90% disponen de protocolos de higiene de manos, úlceras por presión, prevención de la infección urinaria y prevención de Staphylococcus aureus resistente a meticilina (SARM); mucho menor es el número de centros que disponen de protocolos de prevención de la bacteriemia y de la neumonía por aspiración.
Características generales de los centros evaluados
| Concepto | Valor | Valor |
|---|---|---|
| Año | 2011 | 2014 |
| Número de centros participantes | 47 | 66 |
| El centro está relacionado con hospital de agudos | 76,6%(36) | 78,8%(52) |
| El centro está dentro del recinto de un hospital de agudos | 40,4%(19) | 33,3%(22) |
| Número de camas de los hospitales participantes | 5.492 | 6.709 |
| Centros con unidades de larga estancia | 91,5%(43) | 80,3%(53) |
| Número de camas de larga estancia | 3.018 | 3.131 |
| Centros con unidades de media estancia | 68%(32) | 65,2%(43) |
| Número de camas de media estancia | 1.246 | 1.975 |
| Centros con unidades de convalecencia/subagudos | 57,4%(27) | 42,2%(28) |
| Número de camas de convalecencia/subagudos | 996 | 1.355 |
| Centros con unidades de cuidados paliativos | 46,8%(22) | 39,4%(26) |
| Número de camas de cuidados paliativos | 232 | 373 |
| Centros con unidades polivalentes | 34%(16) | 37,9%(25) |
| Número de camas de unidades polivalentes | 354 | 723 |
| Centros con unidades de hospital de día | 74,5%(35) | 75,8%(50) |
| Número de camas de hospital de día | 836 | 1.303 |
| Centros que disponen de equipos de evaluación integral ambulatoria | 72,3%(34) | 51,5%(34) |
| Centros con servicios de asistencia ambulatoria a personas drogodependientes | 10,6%(5) | 9,1%(6) |
Disponibilidades de los hospitales
| Concepto | Valor | Valor |
|---|---|---|
| Año | 2011 | 2014 |
| Centros que disponen de comisión de infección | 89,4% | 71,2% |
| Centros con comisión de infección propia | 38,3% | 25,8% |
| Centros con comisión de infección compartida con hospitales de agudos | 51,1% | 45,5% |
| El centro dispone de médico dedicado al control de la infección | 25,5% | 60,6% |
| El centro dispone de enfermera dedicada al control de la infección | 38,3% | 78,8% |
| El centro dispone de protocolo de prevención de la bacteriemia relacionada con catéter vascular | 63,8% | 80,3% |
| El centro dispone de protocolo de prevención de la infección urinaria por catéter urinario | 74,5% | 93,9% |
| El centro dispone de protocolo de higiene de manos | 76,6% | 100,0% |
| El centro dispone de protocolo de prevención de la infección por Staphylococcus aureus resistente a meticilina (SARM) | 74,5% | 93,9% |
| El centro dispone de protocolo de prevención de neumonía por aspiración | 46,8% | 68,2% |
| El centro dispone de protocolo de prevención de las úlceras por presión | 74,5% | 100,0% |
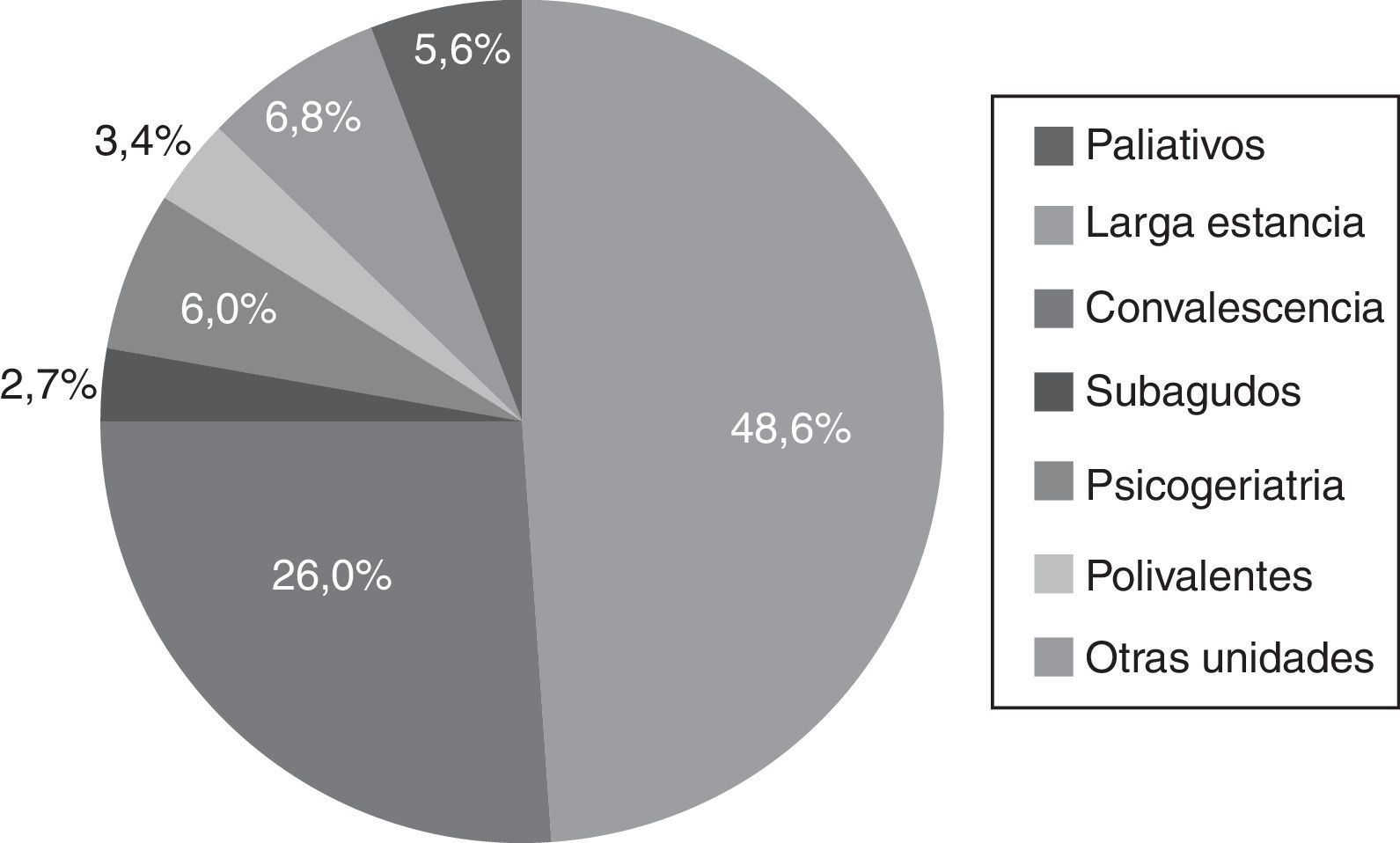
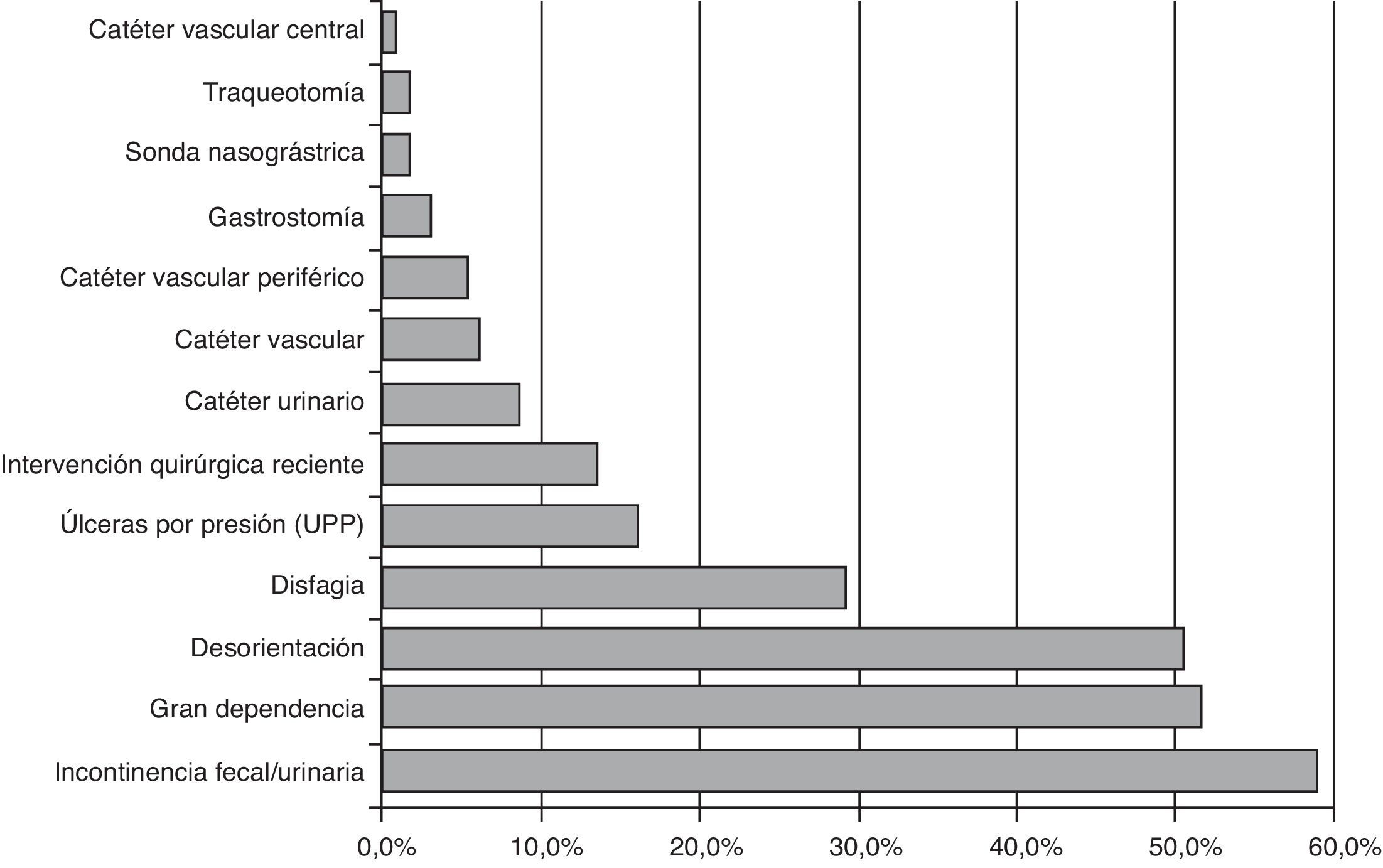
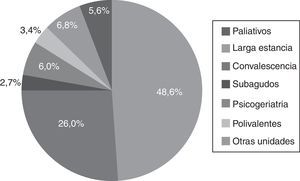
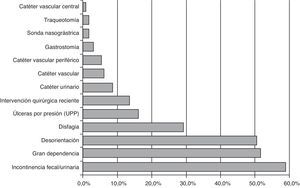
En los 8 estudios realizados entre los años 2011 y 2014 se recogieron datos agregados de 331 centros, con 28.360 pacientes estudiados. Del total de la población, el 58% fueron mujeres y la edad media fue de 78años, siendo el 38% mayores de 85años. El 48% estaban ingresados en unidades de larga estancia, el 26% en convalecencia y el 25% restante se dividía proporcionalmente entre las unidades de paliativos, psicogeriatría, subagudos y polivalentes. La relación de los pacientes que han entrado en el estudio según el tipo de unidad de hospitalización se expresa en la figura 1. Entre los factores de riesgo cabe destacar que un 60% presentaban incontinencia, y un 50% desorientación y gran dependencia. El número de pacientes que fueron intervenidos quirúrgicamente los 30días anteriores al estudio fue aumentando en todos los cortes hasta situarse en un 13%. La relación de los principales factores de riesgo se representa en la figura 2.
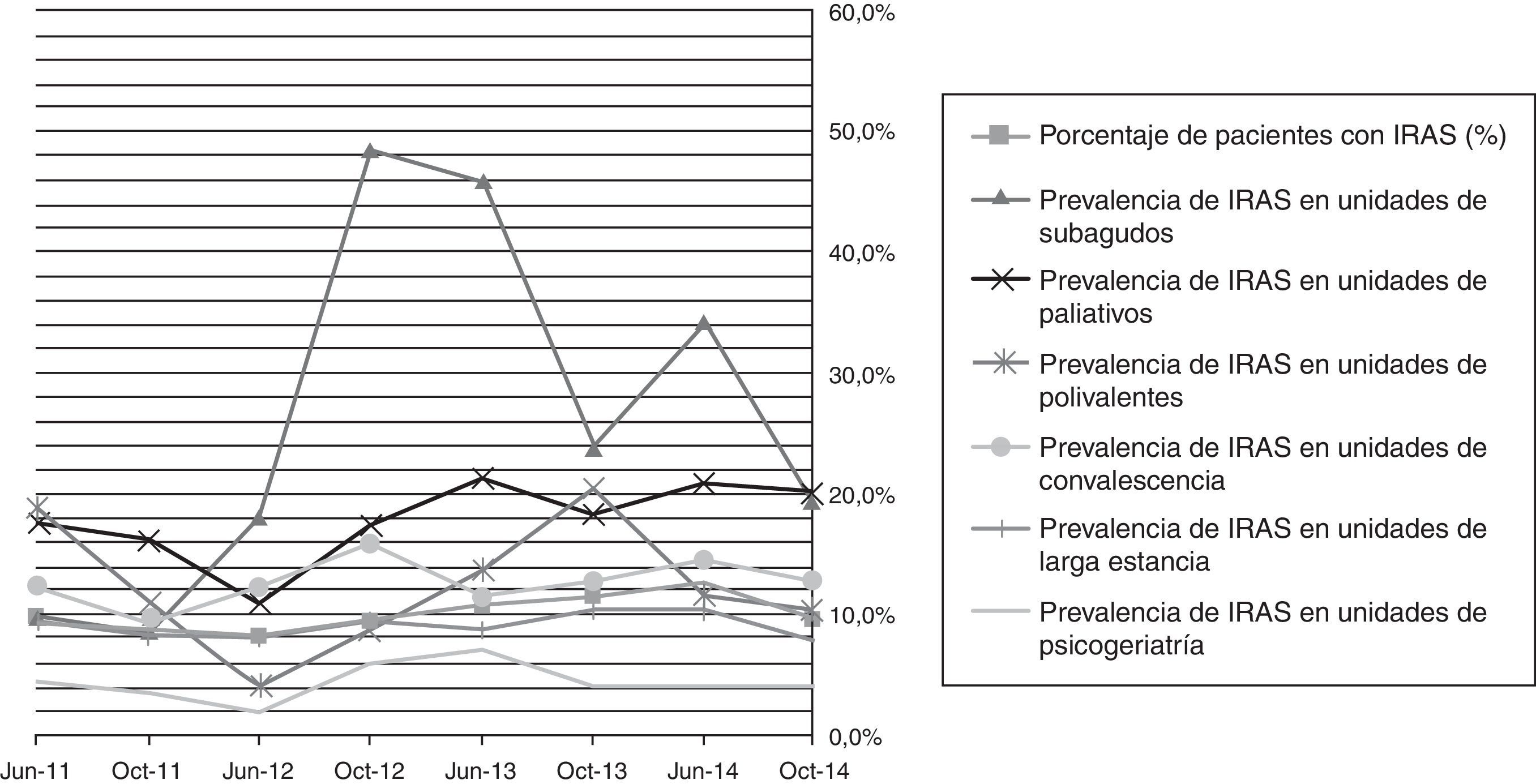
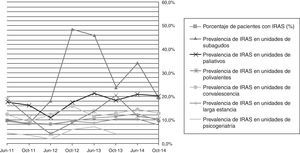
Prevalencia de la infección relacionada con la asistencia sanitaria en los centros sanitarios de cuidados prolongados estudiadosLa prevalencia de IRAS en los datos agregados fue del 10,2% (8,1-12,4%). La distribución según el tipo de unidad fue de una gran diversidad, siendo las unidades de subagudos, con un 22,3%, y paliativos, con un 18,7%, las que acumularon un mayor porcentaje de infecciones. En el resto de unidades, la proporción de infecciones fue del 12,8% en las unidades polivalentes, del 11,7% en las unidades de convalecencia y del 8,1% en las de larga estancia. La evolución de estos datos en los diferentes cortes de prevalencia se representa en la figura 3.
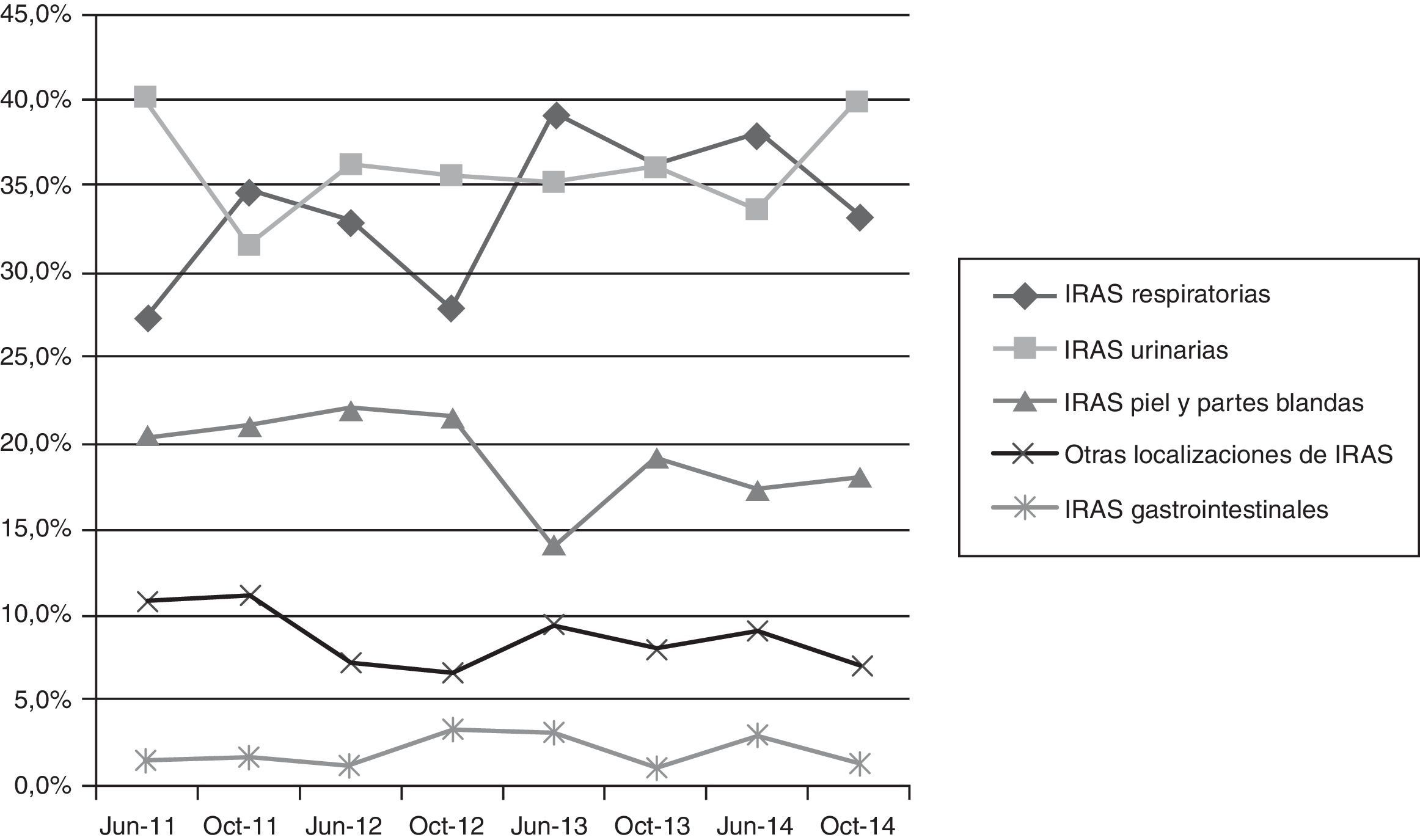
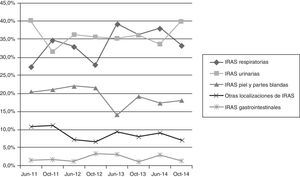
La tipología de las infecciones se distribuyó de forma similar entre las infecciones respiratorias (35,8%) —incluyendo tanto las neumonías como las infecciones de vías altas— y las urinarias (35,8%), seguidas de las infecciones de piel y partes blandas (17%) y de otras infecciones (10,5%) —incluyendo las gastrointestinales— (fig. 4).
Prevalencia de consumo de antibióticos y microorganismos multirresistentesEl 12% de los pacientes estaban recibiendo antibióticos en el momento del estudio. Los antibióticos más utilizados fueron, de forma global, la amoxicilina clavulánico (30%), la ciprofloxacina (18%) y la levofloxacina (8%). En un 64% de los casos estos antibióticos se proporcionaron de forma empírica, sin cultivo solicitado. Los microorganismos con problemas de resistencia más frecuentemente identificados en los CSCP fueron las enterobacterias productoras de betalactamasas de espectro extendido, Pseudomonas aeruginosa multirresistente y SARM. No se observaron diferencias significativas en el patrón con relación al tipo de centro.
DiscusiónLa prevalencia global de infecciones registrada en nuestros CSCP es muy superior a la publicada en el estudio HALT y en otros estudios internacionales publicados anteriormente2,11. En todos ellos, igual que en nuestro estudio, la variabilidad entre centros es muy alta. Las diferencias en el tipo de pacientes ingresados es la causa principal de esta variabilidad. Así, en los centros de convalecencia o subagudos, los pacientes se hallan a menudo en situación inestable y reciben con frecuencia antibióticos de forma similar a los centros de agudos, siendo esta situación la que se asocia con una mayor prevalencia de infección. En el estudio Registro de Infección Sociosanitaria-Lleida (RISS Lleida)9 se detectó que hasta el 85% de los pacientes habían recibido algún tratamiento antibiótico previamente a su paso por las unidades de agudos. Otro factor fundamental, que explicaría el alto porcentaje de infección, es que cada vez es menos frecuente el traslado a unidades de agudos desde los CSCP cuando el paciente presenta una infección o cualquier complicación que no requiera la intervención de servicios quirúrgicos. Un dato preocupante de nuestro estudio es la elevada prevalencia de infección registrada en las unidades de larga estancia, en pacientes con menos factores de riesgo extrínsecos. Estas cifras, que parecen ser muy sólidas habida cuenta del gran número de pacientes incluidos y de la escasa variabilidad interna observada en los distintos cortes realizados, se hallan también muy por encima de las comunicadas en poblaciones similares en la mayoría de estudios.
De forma paralela, la prevalencia de consumo de antimicrobianos es también muy elevada. Este consumo, que se realiza de forma empírica mayoritariamente, contribuye a su vez a la generación y posterior diseminación de los microorganismos multirresistentes en los centros de salud12. La limitación más importante del estudio ha sido la heterogeneidad de los centros participantes, que ha dado lugar a unos intervalos de confianza muy amplios.
Estos resultados muestran la necesidad de extender las estrategias y programas de seguridad del paciente —específicamente los programas de prevención de infección— a los CSCP, garantizando un número adecuado de personal especializado con dedicación suficiente. Es necesario seguir profundizando en el estudio de las medidas preventivas de mayor coste-eficacia en estos centros y, paralelamente, establecer y difundir en nuestro medio unas guías clínicas de prevención de las IRAS basadas en la mejor evidencia clínica disponible. La vigilancia epidemiológica debe adaptarse a las características de cada centro, siendo clave el registro de pacientes colonizados o infectados y coordinar, mediante la aplicación de programas globales de control, los sistemas de salud y sociales.
FinanciaciónLos autores declaran no tener fuentes de financiación externas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Grupo VINCat:
Alex Smithson
Alonso Villaverde Amat
Angels Garcia Flores
Anna Besolí Codina
Anna Olivé i Torralba
Ana Valls Sastre
Begoña López Asensio
Benito J Fontecha Gómez
Carlina Peña Hernandez
Carme Puigdengoles Arnó
Carme Sala i Rovira
Carmen Sánchez Buendia
Carmen Santos Gallego
Carolina Peña Hernández
Charo Casas Floriano
Concepcion Cabanes Duran
Cristian Carrasquer Díaz
Cristina Garcia Fortea
Cristina Mayordomo Lacambra
Daniel Serra Giralt
David Arlandiz Puchol
Dolors Cubí Montanyà
Dolors Quera Ayma
Elena Moltó Llarena
Enric Ballarbriga Garcia
Esther Moreno Rubio
Esther Pallares Fernandez
Eulàlia Padró Roig
Evelyn Shaw Perujo
Ezequiel Martínez López
Gabriel de Febrer Martínez
Ignasi Coll Rolduà
Immaculada Grau Joaquim
Íngrid Bullich Marín
Inmaculada Fernández Moreno
Irene Moreno Moreno
Isabel Collado Perez
Ivan González Tejón
Joan Grané Alzina
Joan Manuel Pèrez-castejón Garrote
Joan Serra Moscoso
Joaquim Amoros Leroux
Jordi Borras Adam
Jose M Cuartero Olona
Jose Maria Peña Saez
Josefa Perez Martinez
Josep Vilaró Pujals
Lluis Espinosa Serralta
Lluis Tárraga Mestre
Luis Pujol Marti
Maria Carmen Gimenez Buendia
Maria Empar Riu Ventosa
Maria Lluisa Rocas Minella
Maria Nabal Vicuña
Mariola Domínguez González
Marisa Jofre Valls
Marta Ferrer Solà
M. Teresa Ros Prat
Mireia Bosch Fabregas
Natàlia Vallmajó Trayter
Neus Albanell Tortades
Núria Solà Segalà
Núria Comes Garcia
Oscar Ros Garrigós
Pau Sánchez Ferrin
Ramon Sellares Ribera
Ramón Torres LLuelles
Ricard Buitrago Figueres
Rocio Ibañez Avila
Rosa Navarro Ezquerra
Rosina Piquer Siré
Silvia Mirete Bara
Susana Subirats Alvarez
Teresa Vila i Subirana
Victoria Bonet Heras