Identificar los estudios que evalúen la calidad de vida (CdV) de personas con un catéter intravenoso periférico (CIVP), una línea media (LM) y un catéter central de inserción periférica (CCIP).
MétodoSe utilizó un diseño de revisión de alcance en el que se incluyeron estudios que midieran la CdV de pacientes adultos que portaran los dispositivos de acceso vascular mencionados. Con una estrategia de búsqueda por palabras clave específica realizada en diciembre de 2023 se efectuaron búsquedas en las bases de datos Cumulative Index of Nursing and Allied Literature (CINAHL), Embase, Cochrane, Scopus y ProQuest. No hubo restricciones en cuanto a la fecha de publicación y se incluyeron estudios en inglés, español o portugués. Con base en nuestros criterios de inclusión y exclusión, los hallazgos se describieron siguiendo la estructura «patrones, avances, lagunas, evidencia para la práctica y contexto de investigación».
ResultadosDe 6.317 registros, se incluyeron 151 para el cribado de texto completo y finalmente se tomaron en cuenta 21 estudios para la extracción e interpretación de datos. El CCIP fue el dispositivo más estudiado, n=7 estudios. Todos los estudios restantes incluyeron más de un dispositivo. El instrumento utilizado con más frecuencia fue el European Organisation for Research and Treatment of Cancer Quality of Life Questionnaire Core30 (EORTC QLQ-C30) (n=8 estudios), seguido de la Short Form Health Survey (SF-36), la escala de Karnofsky, el instrumento Functional Living Index-Cancer (FLI-C) y el cuestionario Palliative Care Outcome Scale FACT-B. En n=8 estudios se empleó un instrumento desarrollado por el investigador no validado, solo o en combinación con otros instrumentos validados.
ConclusiónNo existen hasta la fecha cuestionarios validados que midan específicamente la CdV de los pacientes con tres de los dispositivos de acceso vascular de mayor uso en la asistencia sanitaria. Los resultados de esta revisión muestran la oportunidad de desarrollar y validar un instrumento de CdV específico para el paciente portador de dispositivos de acceso vascular.
To identify studies that assess the quality of life of people with a peripheral intravenous catheter (PIVC), a midline catheter (MC) and a peripheral insertion central catheter (PICC).
MethodUsing a scoping review design we included studies that reported the quality of life of adult patients with the aforementioned vascular access devices. With a specific keyword search strategy performed in December 2023 we searched, CINAHL, Embase, Cochrane, Scopus and ProQuest databases. There were no restrictions on the date of publication and studies in English, Spanish or Portuguese were included. Following our inclusion an exclusion criteria, extracted findings reported with the patterns, advances, gaps, evidence for practice and research framework.
ResultsOf 6317 sources we included 151 papers for full text screening and included 21 studies for data extraction and interpretation. PICCs were the primary catheter reported in seven studies. All remaining studies included more than one device. The most frequently used questionnaire was European Organisation for Research and Treatment of Cancer Quality of Life Questionnaire Core 30 (eight studies) followed by the Short Form Health Survey, the Karnofsky scale, Functional Living Index-Cancer questionnaire, Palliative Care Outcome Scale FACT-B questionnaire. In eight studies a researcher developed without validated questions were used alone or combined with other validated instruments.
ConclusionThere are no validated questionnaires measuring patient quality of life with specifically for three of the most commonly inserted vascular access devices used in healthcare to date. Opportunities exist to develop and validate a patient related and catheter device specific quality of life instrument.
Un dispositivo de acceso vascular (DAV) hace referencia a una serie de catéteres invasivos insertados en la anatomía humana, normalmente para infusión de fármacos intravenosos, productos sanguíneos, fluidos y nutrición al sistema venoso1. Históricamente, el término acceso vascular estuvo asociado a la diálisis, pero en los últimos años se ha convertido en terminología aceptada para describir a la serie de dispositivos invasivos de acceso venoso y arterial que se insertan en venas y arterias. El DAV más común es el catéter intravenoso periférico (CIVP), sugiriendo las estimaciones globales que el 60% de los pacientes hospitalizados reciben dicho dispositivo2,3. Otros DAV incluyen catéteres de línea media (LM), catéteres de inserción periférica (CCIP) y catéteres de inserción central. En la selección del dispositivo influyen a menudo las características de la infusión planificada o el tipo de medicación, la duración del tratamiento estimada, la condición de salud del paciente y la valoración venosa del mismo4. Existen numerosos protocolos clínicos y procedimientos operativos estándar para los DAV, ya que requieren un cuidado específico, dado que están asociados a una variedad de complicaciones5,6. En general, dichas complicaciones tienen un origen venoso y cuentan con un mecanismo fisiológico en el que influye el tamaño del DAV y los líquidos de infusión utilizados, que contribuyen a la aparición de trombosis e infección y, en última instancia, a un fallo del catéter. Otros resultados negativos son atribuidos al mal manejo del dispositivo, conducente a daño cutáneo y complicaciones infecciosas7,8. Específicamente, la bacteremia relacionada con el catéter contribuye a un incremento de la morbilidad, aumento de la estancia hospitalaria y tratamiento prolongado9, factores que pueden comprometer la calidad de vida (CdV).
Dado el amplio uso de la terapia intravenosa en pacientes hospitalizados, el uso de los DAV seguirá siendo un estándar de cuidado. Además, la atención sanitaria está cambiando a modelos de cuidados comunitarios, ambulantes, ambulatorios y domiciliarios. A nivel global, la evidencia sugiere el incremento de los servicios de hospitalización domiciliaria y la prestación de terapias ambulatorias10. En ambos enfoques de prestación de cuidados, el paciente afronta su vida diaria con el DAV insertado11. Por tanto, sería oportuno e importante identificar si los DAV repercuten en la CdV.
La Organización Mundial de la Salud (OMS) definió la CdV en 1995 como las percepciones por parte de los «individuos de su posición en la vida en el contexto de los sistemas culturales y de valores en los que viven, y en relación con sus objetivos, expectativas, estándares y preocupaciones»12. Desde entonces, las definiciones han ido evolucionado con frecuencia, utilizándose indistintamente los conceptos de CdV relacionada con la salud y CdV13. A los fines de esta revisión, empleamos la CdV para definir el estatus de salud asociado a tres tipos de DAV específicos: CIVP, LM y CCIP. Sugerimos que el uso de los DAV podría afectar a diferentes dimensiones de la actividad del paciente, y que los profesionales sanitarios deberían ser conocedores de este fenómeno al evaluar la CdV. Por ejemplo, es importante reconocer que la persona que recibe un DAV tendrá que seguir funcionando con el mismo. Los episodios de CdV reportados por el paciente o el profesional podrían influir en las percepciones de la imagen corporal y la aceptación del dispositivo por parte del paciente, pudiendo repercutir esto a nivel emocional y psicológico.
Han transcurrido más de 100 años desde la inserción de los primeros dispositivos intravenosos en la anatomía humana. Por tanto, podría asumirse que existe una comprensión sólida del modo en que estos repercuten en la funcionalidad y la CdV del paciente. Además, dada la innovación extendida relacionada con los DAV, sugerimos que la aceptación de dichos dispositivos está evolucionando, y nos preguntamos si los aspectos sobre la CdV son evidentes en la literatura. Los pacientes que requieren cuidado específico podrían portar el dispositivo 24 horas al día, lo cual podría repercutir en la rutina diaria y, por tanto, en la CdV. Los estudios cualitativos reflejan que los DAV tienen un impacto en la experiencia de los pacientes oncológicos durante el tratamiento, en aspectos tales como el dolor, la realización de las actividades de la vida diaria y la necesidad de formación para el mantenimiento del dispositivo, entre otros11,14,15. Además, existen instrumentos sobre CdV bien establecidos e implementados para cada tipo de DAV específico16,17. Específicamente, uno utilizado en diálisis es el instrumento sobre CdV relacionado con el acceso a la hemodiálisis18,19. Debido a lo anterior, es importante comprender mejor si existen instrumentos específicos para la CdV, CIVP, LM y CCIP y, por tanto, se garantiza la síntesis de la evidencia sobre esta cuestión.
El objetivo de esta revisión de alcance es revelar aquellos estudios que evalúan la CdV de las personas con CIVP, LM y CCIP para identificar y describir los instrumentos desarrollados o validados para evaluar la CdV. La intención de este estudio es proporcionar una visión general de la evidencia disponible en cuanto a la CdV de los pacientes con estos dispositivos específicos, e identificar cualquier brecha de conocimiento sobre esta cuestión.
MétodoDiseñoSe ha realizado una revisión de alcance, utilizándose el enfoque metodológico JBI en la ejecución de la misma20. La literatura académica reconoce la guía de revisión de alcance JBI por su rigor, transparencia y fiabilidad21. Se estableció un protocolo por parte del equipo de revisión para esclarecer la cuestión, los objetivos de la revisión y los requisitos de elegibilidad.
Cuestión de revisiónLa cuestión de revisión primaria para este estudio es: ¿qué instrumentos de evaluación de la CdV se han utilizado en relación con los pacientes que portan dispositivos de acceso vascular CIVP, LM y CCIP? Se empleó el marco PCC20 (P=población, C=concepto y C=contexto) para realizar esta revisión.
Criterios de inclusiónPoblaciónEsta revisión incluyó estudios con pacientes adultos que portaron CIVP, LM y CCIP. Se excluyeron los pacientes pediátricos (menores de 18 años de edad).
ConceptoLa revisión incluyó estudios que evaluaron la CdV de los pacientes en relación con sus dispositivos de acceso vascular. Más específicamente, los estudios que miden la CdV del paciente, utilizando cuestionarios, escalas, herramientas o instrumentos. No se incluyeron aquellos estudios centrados en la experiencia o satisfacción de los pacientes cuando no hicieron referencia a la evaluación de la CdV. El foco primario en relación con los dispositivos de acceso vascular incluyó los dispositivos CIVP, LM y CCIP, aunque si estos fueron combinados con otros, tales como reservorio venoso subcutáneo (RVS, en inglés Implanted Venous Access Devices [PUERTO]) o catéteres venosos centrales (CVC) también incluimos dichos artículos. No tomamos en cuenta los estudios centrados únicamente en RVS y CVC. Se excluyeron aquellos referentes a hemodiálisis.
ContextoEsta revisión englobó un enfoque amplio e incluyó ámbitos clínicos hospitalarios y ambulatorios.
Tipos de fuentesEsta revisión consideró estudios de métodos cuantitativos, cualitativos y mixtos, no existiendo limitaciones sobre el diseño del estudio tales como los tipos experimental y no experimental. También se incluyó literatura gris en forma de tesis o disertaciones. Sin embargo, se requirieron los textos completos de los artículos elegibles para la inclusión potencial y la extracción de los datos. Se excluyeron protocolos o resúmenes de conferencias de los estudios. Se limitó el idioma a inglés, español y portugués.
Estrategia de búsquedaSe diseñó la estrategia de búsqueda para identificar los estudios publicados y no publicados. Se realizó una búsqueda inicial para identificar los artículos relevantes, lo cual ayudó a identificar las palabras clave utilizadas dentro de la estrategia de búsqueda, junto con el conocimiento del contenido del equipo de revisión. Las bases de datos consultadas incluyeron Cumulative Index of Nursing and Allied Literature (CINAHL), Embase, Cochrane y Scopus, buscándose tesis y disertaciones en la base de datos ProQuest. La estrategia de búsqueda desarrollada, empleando palabras clave de texto libre y términos de indexación, fue adaptada para cada base de datos. Las estrategias de búsqueda se describen en el Anexo I. Cada una de las búsquedas fue realizada en diciembre de 2023.
Selección de los estudiosUna vez completada la investigación en cada base de datos, se reunió toda la información en el gestor de referencia EndNote®22 y se eliminaron los duplicados. Las fuentes restantes se exportaron entonces de Endnote® a la aplicación de software basada en la nube Rayyan diseñada para investigadores que realizan revisiones sistemáticas de la literatura y metaanálisis, para su cribado23. El proceso de cribado se efectuó en dos etapas. Para la primera de ellas el equipo de revisión (OH, CD, VA, SL, PC, SU) cribó de manera independiente el título y el resumen de cada fuente, para la inclusión en la revisión. Cribamos el texto completo de las fuentes restantes a efectos de elegibilidad. El proceso de selección del estudio, junto con los fundamentos para las fuentes excluidos en la etapa de cribado del texto completo se presenta en el diagrama de flujo Preferred Reporting Items for Systematic Reviews and Meta-analyses (PRISMA)24. Cualquier controversia entre revisores en la etapa de cribado se resolvió mediante debate, o por parte del resto de revisores.
Extracción de los datosLos datos de los estudios incluidos fueron extraídos por cuatro revisores independientes, utilizándose una extracción de datos desarrollada por los mismos. La herramienta fue pilotada por cuatro revisores (OH, CD, VA, SL), inicialmente sobre un estudio cada uno de ellos, para garantizar la consistencia con la extracción. Cualquier controversia entre revisores en la etapa de cribado se resolvió mediante debate, o por parte del resto de revisores (PC, SU). La extracción de los datos fue un proceso iterativo y, a medida que los redactores fueron ganando mayor familiaridad con las fuentes y los principios relacionales subyacentes, realizaron modificaciones a la forma de dicha extracción. Los datos extraídos incluyeron localización geográfica, metodología, tipo de DAV estudiado, instrumento de CdV utilizado, objetivo y hallazgos principales.
Análisis y presentación de los datosLa evaluación de la calidad no está prevista en las revisiones de alcance, sin embargo, se analizaron los resultados, que fueron reportados utilizando los principios del marco PAGER (Patterns, Advances, Gaps, Evidence for practice and Research Recommendations)25. Las normas de JBI para el reporte de las revisiones de alcance son suplementadas por el marco PAGER, que contiene cinco dominios: patrones, avances, brechas, evidencia para la práctica y recomendaciones de investigación.
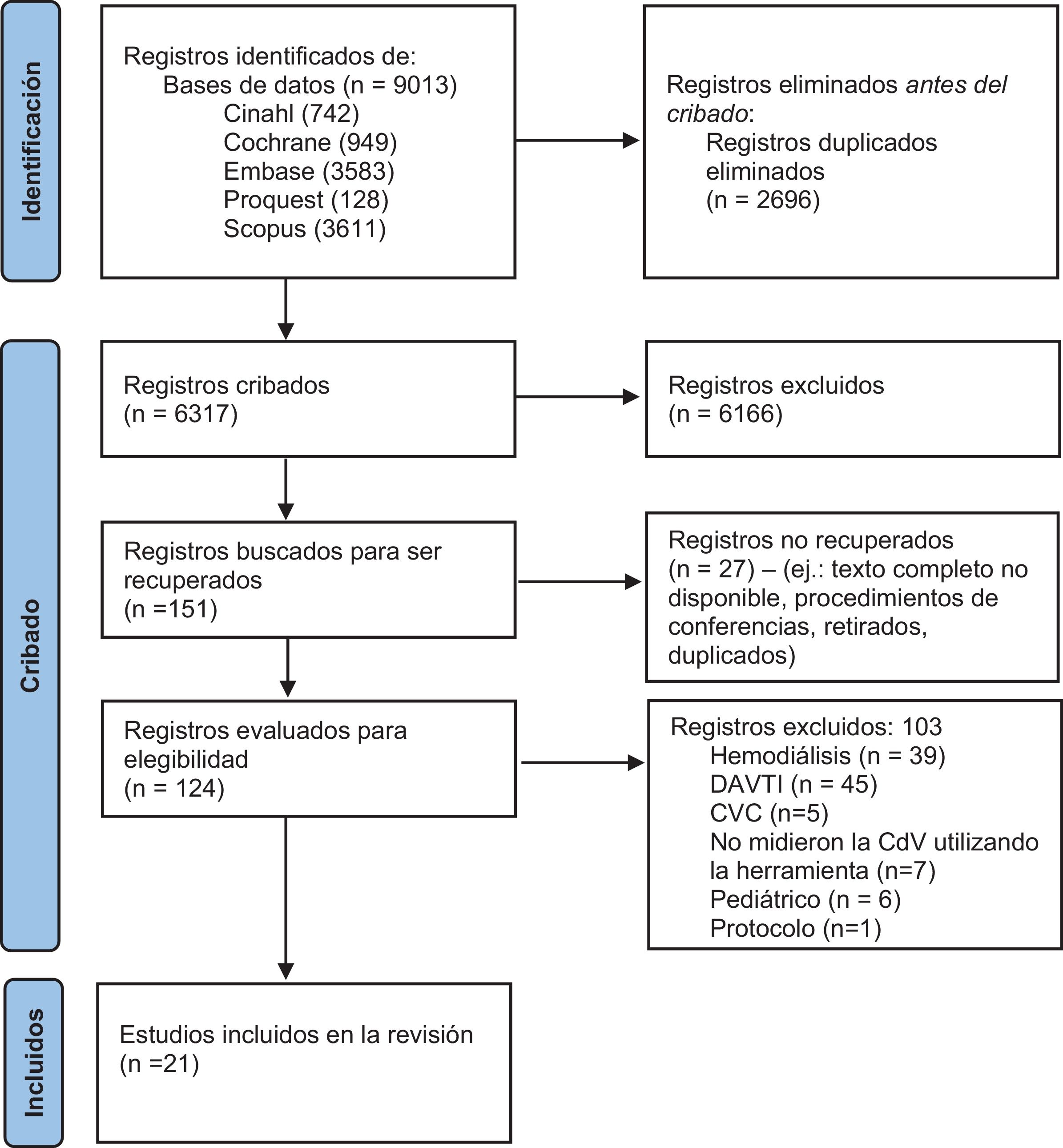
ResultadosTras realizar la estrategia de búsqueda dentro de cada una de las bases de datos, se obtuvieron 9.013 registros. Se eliminaron los duplicados de Endnote®, lo cual arrojó 6.317 registros sometidos a cribado de título y/o resumen. Seguidamente, se consideraron 151 registros para cribado de texto completo. Se efectuó un intento inicial de recuperar toda la literatura, omitiéndose 27 registros dado que no se disponía del texto completo para dichos estudios, sometiéndose los 124 restantes a un cribado adicional, e incluyéndose, por tanto, 21 estudios en la revisión. El proceso de búsqueda puede advertirse en el diagrama de flujo (fig. 1)24.
Diagrama de flujo PRISMA 2020
Adaptado para la revisión de alcance actual de Page et al.24
La tabla 1 proporciona un resumen detallado de cada uno de los 21 artículos incluidos, relevante para nuestro objetivo de revisión de alcance. Los estudios incluidos fueron publicados a lo largo de un periodo de 24 años, que se extiende de 1999 a 2023. Dado que el primer estudio reportado data de 1999, se advirtió una pausa hasta 2015. Se han publicado 14 estudios desde 2020. En cuanto al país de publicación, la mayoría fueron publicados en China (n=10). La metodología de los estudios incluidos más común fue cuantitativa (n=19) con dos revisiones sistemáticas. Los diseños de estudio específicos de medición de la CdV fueron variados; la mayoría de ellos fueron observacionales (n=8) o ensayos controlados aleatorizados (ECA) (n=5), dos estudios no identificaron su diseño, pero uno de ellos hizo referencia a participantes divididos aleatoriamente. El número de participantes entre todos los estudios primarios osciló de 28 a 357 participantes.
Características de los estudios incluidos
| Autor (año), país y diseño | Enfermedad de los participantes (número de participantes, n) | Tipo de DAV | Herramienta/escala/instrumento de calidad de vida utilizado | Resumen de los hallazgos |
|---|---|---|---|---|
| Bolgeo et al.31 (2023), ItaliaEstudio observacional | Mesotelioma pleural (n=28). | CCIP | EORTC QLQ-C30, EORTC QLQ-LC13 (específico para el cáncer de pulmón) | La colocación del CCIP no pareció afectar adversamente a la calidad de vida de los pacientes. El 96,4% no reportó complicaciones durante la implantación del CCIP, no reportándose complicaciones durante el periodo de observación. |
| Chrisanthopoulou et al.35 (2023), GreciaECA | Cáncer de mama, colorrectal, de pulmón y de otros tipos (n=120). | PUERTOCIVP | EQ 5D-5L (Self-administered 5-level EQ-5D version)EORTC QLQ-C30 | Aunque las escalas funcionales y sintomatológicas del cuestionario EORTC QLQ-C30 (específico de oncología) eran similares en ambos grupos, el estatus de salud global mejoró significativamente tanto a los 3 y 6 meses de seguimiento. Las puntuaciones de EQ-5D-5L mejoraron significativamente a los 6 meses en los pacientes de PUERTO frente a CIVP. |
| Erişen et al.44 (2023), TurquíaEstudio observacional | Cáncer de colon metastásico(n=103). | PUERTOCIVP | EORTC QLQ-C30 | No se produjeron diferencias significativas en cuanto a CdV (exceptuando la función social) de acuerdo con el método de quimioterapia (PUERTO frente a CIVP) |
| Huang et al.28 (2023), ChinaECA | Cáncer de mama (n=160). | CCIP | Escala del cuestionario FACT-B + 4 | Para pacientes con líneas CCIP que tienen cáncer de mama, el enfoque enfermero de vinculación terciaria hospital-comunidad-familia puede mejorar el desempeño y la calidad de vida. |
| Huang et al.49 (2022), ChinaEstudio observacional | Cáncer de ovarios (n=66). | CCIP | Escala SF-36 | La implementación de un programa enfermero multimodal online tiene el potencial de mejorar grandemente la fortaleza psicológica y la calidad de vida relacionada con la salud de los pacientes asintomáticos con CCIP-RT. |
| Yeow et al.50 (2022), SingapurRevisión sistemática y metaanálisis de red de ECAs | Neoplasias sólidas y hematológicas | CNTCCIPDAVTI | EORTC QLQ-C30 Cuestionario no validadoCuestionario EQ-5DCuestionario específico del dispositivo | La CdV fue documentada en 7 investigaciones.Al compararse con otras CVC, se encontró que los DAVTI eran superiores en términos de calidad de vida De todos los CVC, los DAVTI reflejaron tener el mejor perfil de seguridad.El estudio reveló que los DAVTI superaron a otros CVC en términos de CdV y comorbilidades.El perfil de seguridad de los DAVTI demostró ser mejor entre todos los CVC. |
| Li et al.37 (2022), ChinaNo especificado (dividido aleatoriamente) | Cáncer de pulmón, hígado, estómago, de mama y hematológico (n=150) | CCIPPUERTO | Escala Karnofsky | Desde la perspectiva de la calidad de vida de los pacientes, se advirtió que era preferible la cateterización del puerto de infusión totalmente implantable a través de la vena yugular interna. |
| Burbridge et al.34 (2021), CanadaEstudio observacional | Cáncer de mama o colorrectal (n=101). | CCIPPUERTO | EORTC QLQ-C30Encuesta sobre calidad de vida localmente desarrollada (QLAVD) | No existieron diferencias significativas entre los grupos con relación a la CdV de EORTC, pero los pacientes del grupo PUERTO tuvieron significativamente peor apetito que aquellos del grupo CCIP a los tres meses. Con relación a la encuesta QLAVD las puntuaciones medias del grupo PUERTO para el dolor relacionado con la inserción y el uso del dispositivo fueron significativamente más altas que aquellas del grupo CCIP a nivel basal, y transcurridos tres meses. |
| McKeown et al.39 (2021), USAEstudio observacional | Leucemia mieloide aguda (n=50). | CCIPCCT (Hickman) | Cuestionario específicamente desarrollado que evaluó las experiencias reportadas por los pacientes con CVCs, incluyendo el impacto en la calidad de vida y las actividades diarias. | Se observaron efectos comparables sobre la calidad de vida tanto con CCIP como CCT, con variaciones menores en aspectos específicos, tales como la mayor interferencia causada por los CCIP en cuanto a tumbarse en la cama y vestirse, mientras que los CCT interfirieron más en la ducha. No se encontraron variaciones significativas en cuanto a angustia y malestar, y muchos pacientes experimentaron limitaciones de la actividad y dolor asociado a los CVC |
| Song et al.42 (2021), ChinaEstudio retrospectivo | Neoplasia (cáncer de pulmón, gástrico, hepático, mama y otros) (n=113). | CCIP | QLQ-C30 | Previamente a la intervención, la calidad de vida de los dos grupos no difirió significativamente (p> 0,05). Tras la intervención, las puntuaciones sobre calidad de vida de ambos grupos fueron más altas en comparación con las puntuaciones previas (p < 0,05), siendo más altas las puntuaciones del grupo intervención con respecto al grupo control (p <0,05). |
| Clatot et al.33 (2020), FranciaECA | Cáncer de mama (n=256). | CCIPPUERTO | EORTC QLQ-C30Cuestionario propio de satisfacción | Los CCIP muestran un riesgo mayor de episodios adversos graves relacionados con el catéter, y en especial trombosis venosa profunda, originando mayor incomodidad del paciente en comparación con los PUERTOS, a pesar de no existir diferencia discernible en cuanto a calidad de vida general. |
| Ding et al.36 (2020), ChinaECA | Tumores malignos (n=98). | CCIP | Escala SF-36 | El tai chi mejora la calidad de vida de los pacientes domiciliarios con CCIP a largo plazo. |
| Lv et al.38 (2020), ChinaEstudio prospectivo/Estudio observacional | Tumores malignos (cáncer de pulmón, estómago, hígado, mama, cervical, y otros) (n=148). | CCIP | Escala SF-36 | La atención de enfermería en clúster mejora eficazmente los estados de hipercoagulabilidad e hiperviscosidad, reduciendo el riesgo de trombosis venosa, aliviando la ansiedad, y mejorando la calidad de vida general, según lo evidenciado por las puntuaciones SF-36 notablemente más altas en el grupo intervención. |
| Qi et al.29 (2020), ChinaEstudio retrospectivo | Cáncer de tiroides (n=188). | CCIPDAVTI | Cuestionario propio: la CdV se calificó sobre 10 puntos. Incluyó función psicológica física y social y autoevaluación. | El grupo CCIP tuvo una CdV significativamente peor que el grupo DAVTI (p <0,05). |
| Zhang et al.43 (2020), ChinaNo especificado | Tumor hematológico (n=145). | PUERTO de brazo PUERTO de tóraxCCIP | Criterios de puntuación Karnofsky | El PUERTO de infusión en brazo y tórax muestra puntuaciones de calidad de vida más altas, menores niveles de fatiga y mejores tasas de éxito con menores complicaciones, en comparación con CCIP. |
| Magnani et al.27 (2019), ItaliaEstudio observacional | Cuidados paliativos (cáncer, no cáncer) (n=90). | CCIPLMLM corta | Escala de resultados de cuidados paliativos | La calidad del tratamiento puede verse positivamente afectada por los catéteres intravenosos a medio plazo, siendo bien tolerados los procedimientos implicados en la inserción de estos dispositivos de acceso vascular. |
| Robinson et al.41 (2018), CanadáRevisión sistemática | Cáncer de mama | Un artículo de esta revisión consideró los dispositivos elegibles de esta revisiónPUERTOCIVP | Estudio comparativo de PUERTO y CIVP que utilizó un cuestionario hecho a medida. | Se incluyeron cinco estudios con 1.584 citas distintas. Se utilizaron cuestionarios en tres estudios (n=706) para evaluar la CdV posterior.Tanto los pacientes con acceso central como los pacientes sin acceso parecieron tener muy buena calidad de vida asociada al catéter.La revisión sistemática llama la atención sobre la escasez de datos sólidos definitorios del mejor tipo de acceso venoso para los pacientes con cáncer de mama que reciben quimioterapia. Difieren las tasas de complicaciones de los estudios (infección, trombosis y mala colocación), siendo inconsistentes los resultados de las evaluaciones sobre calidad de vida. No existieron hallazgos claros sobre qué tipo de acceso venoso era mejor que otro. |
| Fang et al.30 (2017), ChinaEstudio observacional | Tumores malignos (cáncer de mama, pulmón, neoplasia gastrointestinal, otros casos de cáncer (incluyendo cáncer de ovarios, carcinoma nasofaríngeo y cáncer de hígado) (n=145). | PUERTOCCIPCNT | Cuestionario modificado mediante tres rondas de consultas de expertos. | En comparación con los CCIP y CNT, los PUERTOS tienen menores problemas, mejor satisfacción del paciente y calidad de vida superior. |
| Kang et al.40 (2017), ChinaEstudio exploratorio piloto | Cáncer de pulmón, del tracto digestivo, cáncer de mama, neoplasia hematológica y otros (n=357). | CCIP | EORTC QLQ-C30 Cuestionario propio | Los diferentes tipos de pacientes de cáncer que utilizan CCIP tienen CdV variable relacionada con la salud. Los CCIP pueden tener poco impacto sobre la CdV relacionada con la salud de los pacientes de cáncer. |
| Bortolussi et al.32 (2015), ItaliaEstudio observacional | Cáncer de páncreas, estómago y otros cánceres varios y enfermedades no neoplásicas (n=48). | CCIPLM | EORTC QLQ-C15-PAL | La CdV (EORTC QLQ-C15-PAL) mejoró significativamente tras una semana de náuseas (entre los síntomas físicos) y también a nivel global. |
| Bow et al.26 (1999), CanadáECA | Neoplasias de tejido sólido(n=120). | CIVPPUERTO | Cuestionario FLI-C | Los PUERTOS fueron seguros y eficientes, pero a pesar de reducir la ansiedad, angustia y malestar asociados al acceso, no tuvieron efecto discernible sobre la calidad de vida funcional. |
CdV: calidad de vida; CIVP: catéter intravenoso periférico; CVC: catéter venoso central; DAVTI: dispositivo de acceso venoso totalmente implantable; ECA: ensayo controlado aleatorizado; EORTC: European Organisation for Research and Treatment of Cancer; CNT: catéter no tunelizado; CCIP: catéter central de inserción periférica; PUERTO: dispositivo de acceso venoso implantado; CCT: catéter central tunelizado; DAV: dispositivo de acceso vascular; QLQ-C15-PAL: Quality of Life Questionnaire Core-15-Palliative; QLQ-C30: Quality of Life Questionnaire Core-30.
Los CCIP fueron el foco primario en siete estudios. Todos los estudios restantes incluyeron más de un dispositivo, CIVP y dispositivo de acceso venoso totalmente implantable (DAVTI) (n=3), CCIP, DAVTI y catéter no tunelizado (CNT) (n=1), CCIP y LM (y LM corta) (n=2), CCIP y DAVTI (n=4), CCIP y catéter central tunelizado (CCT) (n=1), DAVTI incluyendo localización en el brazo y CCIP (n=1). De los 21 estudios incluidos, ocho artículos utilizaron la escala European Organisation for Research and Treatment of Cancer Quality of Life Questionnaire Core 30 (EORTC QLQ-C30). Tres de estos ocho estudios emplearon un cuestionario adicional, independientemente desarrollado y específico del dispositivo. Se usó la Short Form Health Survey (SF-36) en tres estudios dirigidos por el investigador procedente de China. Dos estudios utilizaron la escala Karnofsky. Otros emplearon el cuestionario Functional Living Index-Cancer (FLI-C)26, la escala Palliative Care Outcome27 y el cuestionario Functional Assessment of Cancer Therapy – Breast (FACT-B)28, específicamente diseñado para pacientes de cáncer de mama. Dos artículos no definieron claramente una escala específica, un estudio retrospectivo describió un sistema de puntuación que midió las funciones psicológica, física y social, así como la autoevaluación29, mientras que se llevaron a cabo tres rondas de consulta de expertos para modificar un cuestionario en un estudio observacional realizado por Fang et al.30. Las características principales de los instrumentos utilizados en los estudios incluidos se muestran en el Anexo II.
De los 19 artículos principales, específicamente centrados en los DAV, se observó el uso de ultrasonidos en la inserción de al menos alguno de los dispositivos en siete artículos. En relación con la inserción de dispositivos, nueve estudios no hicieron referencia a quién insertó los dispositivos de interés. Los artículos restantes mencionaron las disciplinas profesionales que realizaron la inserción: enfermeros (n=5), médicos (n=2), radiólogos intervencionistas (n=1), radiólogos intervencionistas y enfermeros (n=1) y el equipo del dispositivo de acceso vascular (n=1).
Encontramos una inconsistencia en cuanto al plazo y la evaluación de la calidad de vida en los 17 estudios26–28,30–43, mientras que dos de ellos no mencionaron el momento en que se recopilaron los datos sobre CdV29,44. La medida basal de los datos se realizó antes de la inserción del catéter en cinco estudios28,32,36,38,42. En dos esto se reportó en el momento de la inserción31,40. Algunos estudios establecieron que este tiempo de medición de la CdV se produjo en el primer ciclo de quimioterapia26,33.
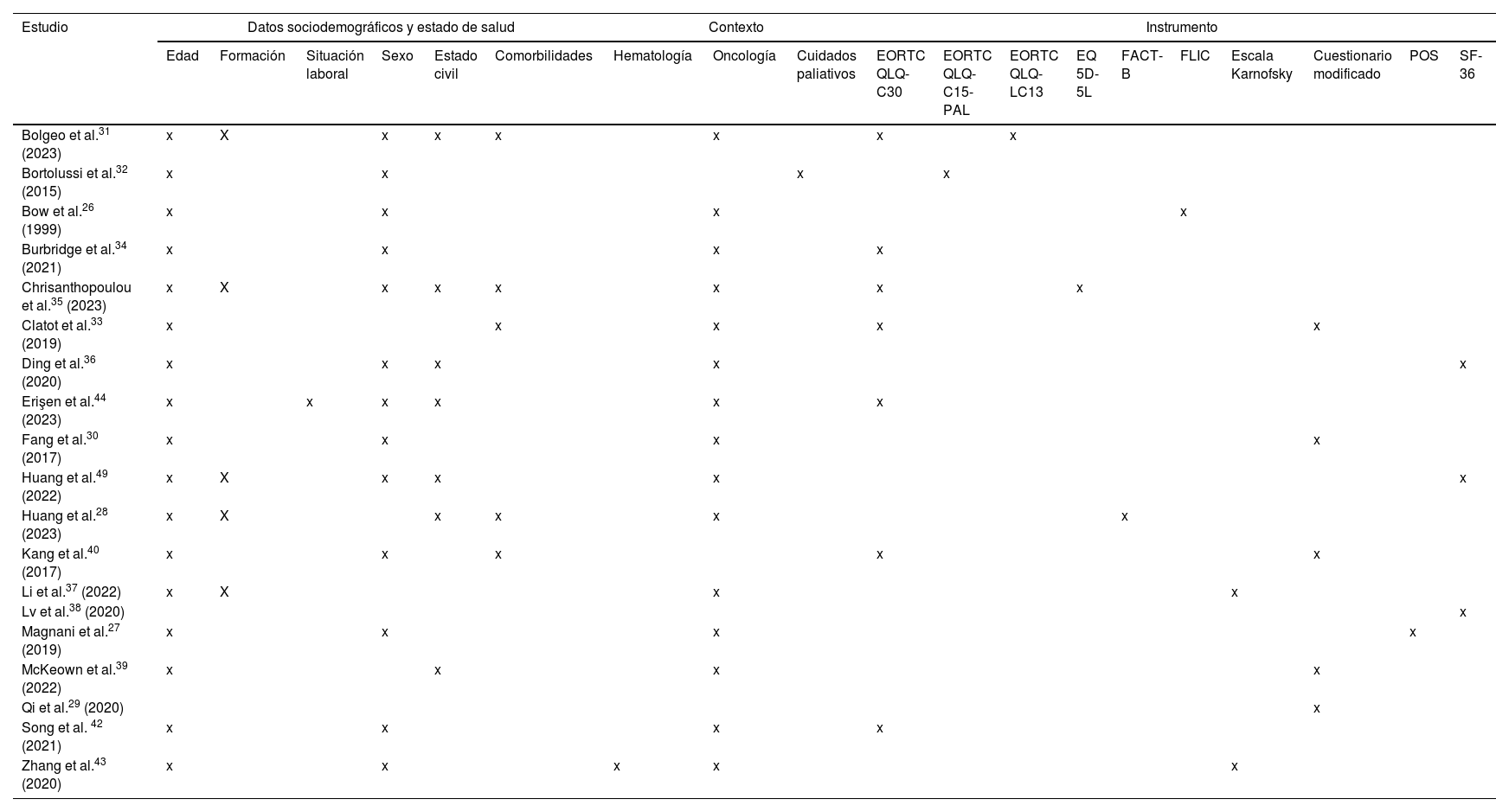
Con respecto a la evaluación del seguimiento posterior a la inserción, la mayoría de los estudios reportó que esto se produjo transcurridos tres meses de la inserción del catéter, y en cuatro casos después de seis meses31,34,35,38. Se consideraron periodos más largos de siete, nueve y 12 meses31,37. En un estudio se consideraron periodos más cortos de tres, siete y 14 días27, mientras que Kang et al. reportaron un tiempo medio de 27 días40. Un estudio que reportó la eliminación del catéter fue incluido en una lista de medidas de CdV30. En los diversos estudios se reunieron numerosos factores, que incluyeron edad, sexo, comorbilidades y ámbito. Estos se presentan en la tabla 2 junto con la escala de evaluación específica de la CdV utilizada.
Resumen de los temas evaluados en cada estudio e instrumento utilizados
| Estudio | Datos sociodemográficos y estado de salud | Contexto | Instrumento | ||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Edad | Formación | Situación laboral | Sexo | Estado civil | Comorbilidades | Hematología | Oncología | Cuidados paliativos | EORTC QLQ- C30 | EORTC QLQ-C15-PAL | EORTC QLQ-LC13 | EQ 5D-5L | FACT-B | FLIC | Escala Karnofsky | Cuestionario modificado | POS | SF-36 | |
| Bolgeo et al.31 (2023) | x | X | x | x | x | x | x | x | |||||||||||
| Bortolussi et al.32 (2015) | x | x | x | x | |||||||||||||||
| Bow et al.26 (1999) | x | x | x | x | |||||||||||||||
| Burbridge et al.34 (2021) | x | x | x | x | |||||||||||||||
| Chrisanthopoulou et al.35 (2023) | x | X | x | x | x | x | x | x | |||||||||||
| Clatot et al.33 (2019) | x | x | x | x | x | ||||||||||||||
| Ding et al.36 (2020) | x | x | x | x | x | ||||||||||||||
| Erişen et al.44 (2023) | x | x | x | x | x | x | |||||||||||||
| Fang et al.30 (2017) | x | x | x | x | |||||||||||||||
| Huang et al.49 (2022) | x | X | x | x | x | x | |||||||||||||
| Huang et al.28 (2023) | x | X | x | x | x | x | |||||||||||||
| Kang et al.40 (2017) | x | x | x | x | x | ||||||||||||||
| Li et al.37 (2022) | x | X | x | x | |||||||||||||||
| Lv et al.38 (2020) | x | ||||||||||||||||||
| Magnani et al.27 (2019) | x | x | x | x | |||||||||||||||
| McKeown et al.39 (2022) | x | x | x | x | |||||||||||||||
| Qi et al.29 (2020) | x | ||||||||||||||||||
| Song et al. 42 (2021) | x | x | x | x | |||||||||||||||
| Zhang et al.43 (2020) | x | x | x | x | x | ||||||||||||||
EORTC: European Organisation for Research and Treatment of Cancer; EQ 5D-5L: EuroCdV 5-dimensions 5-level; FACT-B: Functional Assessment of Cancer Therapy – Breast; FLIC: Functional Living Index; MOS: Medical Outcomes Study; QLQ-C15-PAL: Quality of Life Questionnaire Core-15-Palliative; QLQ-C30: Quality of Life Questionnaire Core-30; QLQ-LC-13: Quality of Life Questionnaire Lung Cancer-13; POS: Palliative Outcome Scale; SF-36: 36-Item Short Form.
Entre los 21 estudios incluidos en esta revisión, no encontramos ningún instrumento que evaluara específicamente la CdV en relación con CCIP, LM y CIVP. Los estudios incluidos han adaptado los instrumentos existentes para evaluar la CdV, o han desarrollado instrumentos específicos que requieren reportar la validación externa. Existe una oportunidad de desarrollar un instrumento de CdV para CIVP, LM y CCIP. De los hallazgos extraídos establecemos nuestra discusión alrededor de seis áreas: (i) tipo de pacientes de los estudios de CdV; (ii) tipos de dispositivos de los estudios de CdV; (iii) síntesis de la evidencia sobre CdV; (iv) estandarización de los instrumentos utilizados en los estudios de CdV; (v) momento en que se evaluó la CdV, y (vi) constructos del cuestionario o instrumentos de CdV.
Tipo de pacientes de los estudios de calidad de vidaEl estado actual de la investigación sobre los estudios de CdV revela un foco predominante en los pacientes con cáncer. De los 19 estudios primarios incluidos en esta revisión, 17 hicieron referencia a los pacientes con cáncer, y los dos estudios restantes incluyeron aquellos de cuidados paliativos. Sin embargo, los dos estudios sobre cuidados paliativos incluyeron pacientes con cáncer en su grupo de población. Considerando que los DAV forman parte integral de la administración de quimioterapia intravenosa45 no es sorprendente que muchos estudios incluyeran cohortes de cáncer. A pesar de que dicho énfasis ha arrojado aportaciones valiosas, existe una brecha notable en cuanto a la exploración de la CdV en pacientes con condiciones diferentes al cáncer. La evidencia destaca la importancia de evaluar la CdV en todos los pacientes con DAV, independientemente de su condición médica específica. Para resaltar la amplitud de conocimiento, la investigación futura debe investigar la CdV en individuos con patologías comunes, o aquellos que requieren tratamiento a largo plazo. Una limitación de este estudio es que no incluimos pacientes que necesitaran DAV para hemodiálisis, y que de las fuentes de cribado identificadas no anotáramos un gran número de artículos con este grupo de pacientes. Sin embargo, existen otras condiciones que no han sido exploradas. Un ejemplo pueden ser los pacientes que reciben tratamiento antimicrobiano domiciliario endovenoso (TADE), en la que un mínimo de ellos recibe dos dosis de dicha terapia en días diferentes, sin requerir hospitalización46,47. Identificamos un estudio que mide la CdV relativa a la salud de los pacientes que reciben TADE, aunque este estudio no pareció referirse al DAV de estos48. Es importante que evaluemos la CdV de todos los pacientes con CIVP, LM y CCIP, independientemente de la condición clínica, y realizarlo según el tipo de DAV utilizado. Por tanto, son necesarios estudios de investigación futuros para evaluar la CdV de todos los pacientes que requieren CIVP, LM y CCIP para sus tratamientos médicos. Este enfoque inclusivo busca contribuir a una comprensión más amplia del impacto de estos tipos de DAV en la CdV, en diversas poblaciones de pacientes.
Tipos de dispositivos de los estudios de calidad de vidaEl único tipo de DAV que fue evaluado independientemente fue CCIP (n=7)28,31,36,38,40,42,49. Se evaluaron terapias diferentes en relación con CCIP y CdV, incluyendo el Tai Chi36 y la terapia cognitivo conductual42. En un estudio observacional30 y metaanálisis de red50, se examinaron diversos DAV, incluyendo CCIP, DAVTI y CNT. Ambos estudios indicaron que el grupo DAVTI tenía una mayor CdV.
La mayoría de los estudios que comparan la CdV de CCIP frente a DAVTI (n=5) encontraron que la puntuación del grupo CCIP fue considerablemente inferior a la del grupo DAVTI29,33,37,43. Sin embargo, un estudio observacional que utilizó la herramienta EORTC QLQ-C30 que incluyó a los pacientes con cáncer de mama y colon no encontró diferencias en cuanto a CdV34.
En cuanto a CCIP frente a LM (n=2), ambos estudios27,32 describieron un incremento notable de la CdV general de los pacientes. Un estudio observacional prospectivo39 examinó la CdV en relación con CCIP y CCT en 50 pacientes. Se observó que existen muy pocas diferencias estadísticamente significativas en cuanto a cuestiones de CdV entre los grupos de pacientes con CCIP y CCT, utilizando un cuestionario especialmente diseñado39.
Al compararlo con CIVP, el DAVTI mejoró considerablemente los beneficios sobre la CdV reportados por el paciente en los que reciben quimioterapia para neoplasias de tejidos sólidos, de acuerdo con un ECA que incluyó 120 pacientes sometidos al tratamiento35. Esto contrasta con la investigación que compara la CdV de 130 pacientes con cáncer colorrectal, basada en la elección de dispositivo (entre DAVTI y CIVP), que no encontró diferencias en cuanto a CdV (exceptuando la función social)44. Un ECA examinó los beneficios y desventajas de implantar DAVTI en lugar de CIVP en los pacientes al inicio de un tratamiento de quimioterapia para prevenir cuestiones potenciales de acceso venoso periférico26. Curiosamente, en este estudio no existió una diferencia discernible entre DAVTI y CIVP en términos de CdV funcional.
Síntesis de la evidencia sobre calidad de vidaDe los 21 artículos incluidos, dos fueron revisiones sistemáticas. En un estudio, de los 15 incluidos en el estudio realizado por Robinson et al. sobre el mejor DAV para cáncer de mama en etapa temprana, solo tres artículos (uno de los cuales incluyó CIVP) abordó la CdV41. En un estudio comparativo no aleatorizado de pacientes con cáncer de mama, Singh et al.51 reportaron que era aceptable la quimioterapia administrada a través de CIVP, pero estaba ligada a una peor satisfacción en los pacientes que recibieron más de seis ciclos de tratamiento, en comparación con la quimioterapia a través de DAVTI. En otra revisión sistemática y metaanálisis de red realizada por Yeow et al.50, se reportó la CdV en siete estudios. De ellos, cuatro artículos incluyeron CCIP, tres investigaron CCIP frente a RVS33,52,53 y uno comparó CCIP con DAVTI y Hickman54.
Los artículos con dispositivos LM no fueron incluidos en las revisiones sintetizadas, sin embargo, si la CdV es un resultado de interés en la investigación sobre acceso vascular deberá investigarse más sobre dichos dispositivos, para poder ser incluidos en síntesis futuras. Esta revisión reveló que el término «calidad de vida» no es utilizado en muchos estudios; en cambio, está representado mediante la satisfacción o experiencia del paciente. Además, algunos artículos no mencionan el tipo de DAV, aun cuando los pacientes encuestados requirieron uno para terapia, por ejemplo, en el caso de cuidado oncológico o TADE. Por tanto, para garantizar una síntesis más profunda, existe la necesidad de estandarizar la terminología. Dado el número de datos de ECA localizados, el metaanálisis está justificado, aunque sugerimos primeramente más evidencia sobre instrumentos de CdV para CIVP y LM.
Estandarización de los instrumentos utilizados en los estudios de calidad de vidaLos avances en la estandarización de instrumentos para evaluar la CdV implican el uso de aquellos establecidos tales como EORTC QLQ-C30 y EQ-5D en diversos estudios31–35,40,44,50. Los instrumentos estandarizados sirven como nomenclatura común para la evaluación de la CdV, ayudando a los profesionales sanitarios con la toma de decisiones basada en la evidencia y la comparación de resultados en las diversas poblaciones de pacientes55. Esto contribuye a una base de evidencia más fuerte para comprender el impacto de los DAV en la CdV. Son esenciales esfuerzos continuos para promover el uso consistente de instrumentos reconocidos de evaluación de la CdV en los estudios. Dichos enfoques pueden facilitar una mejor comparación y síntesis de los hallazgos, a medida que la estandarización mejora la comparabilidad entre estudios, favoreciendo una comprensión más amplia de los resultados reportados por el paciente56. Sin embargo, persisten las brechas, debido al uso no validado de instrumentos de evaluación de la CdV. Esto obstaculiza las síntesis y conclusiones futuras sobre la evidencia, ya que no encontramos consenso acerca de la herramienta óptima para los aspectos específicos de la CdV en el contexto de los DAV que incluimos30,33,34,39,43,50.
Las oportunidades futuras de investigación deberán explorar el desarrollo de los instrumentos adaptadas a las poblaciones de pacientes específicas o contextos terapéuticos, manteniendo la comparabilidad de los estudios transversales57. Además, existe una necesidad de instrumentos que evalúen la influencia de los nuevos DAV, como CCIP y RVS, en la CdV de los pacientes, distinguiendo su impacto de la enfermedad subyacente. Dichos instrumentos pueden incluir consideraciones del cambio de imagen corporal, requisitos de cuidados específicos y preocupaciones sobre complicaciones potenciales más allá de aquellas inherentes a la patología58. Para enriquecer aún más el panorama de la investigación, explorar la viabilidad de utilizar modificaciones o adaptaciones de cuestionarios existentes podría ser particularmente interesante.
Momento en que se evalúa la calidad de vidaEn general, muchos autores reconocen la importancia de identificar el momento adecuado de medir la CdV cuando se inserta un catéter, aunque no existe un consenso relacionado con el momento más adecuado de medir la CdV.
Es necesario realizar una medición basal, a fin de conocer el punto de arranque del paciente que requiere acceso vascular intravenoso, antes de que este se familiarice con el catéter, así como medir cualquier cambio. Se ha reconocido que dicha medición deberá ser cercana al momento de la inserción31,40 o antes del procedimiento28,32,36,38,42. Sin embargo, en algunos estudios no se ha recopilado esta medida29,44.
Los cambios en cuanto a CdV pueden no producirse tan pronto como algunos autores sugieren en sus publicaciones (tres días, 14 días). Considerando esto, existe la necesidad de establecer un periodo acordado para evaluar el impacto del dispositivo vascular en la vida diaria. Aparentemente, realizar la primera medida transcurridos tres meses de la inserción del dispositivo durante el periodo de seguimiento podría ser una opción razonable. Sin embargo, ello puede no ser suficiente para recabar datos amplios.
No encontramos consenso sobre el momento de realizar las medidas, más allá de un periodo de tres meses, ya que transcurridos de seis a nueve meses podría producirse la retirada del catéter, pudiendo no obtenerse información suficiente para efectuar estimaciones a mayor plazo.
En caso de producirse mejora, debe definirse una estrategia adecuada para corregir el momento de medir el impacto del tipo de DAV en la CdV de los pacientes. Y específicamente el momento correcto de recabar la medida basal y los momentos subsiguientes durante el periodo de seguimiento. Además, se recomienda vivamente que se reconozcan, anticipen y reduzcan los sesgos potenciales que pudieran surgir si dichas medidas se realizan de manera simultánea a la administración de quimioterapia, o si pueden verse afectados por otras condiciones de los pacientes (ingresos hospitalarios, efectos secundarios del tratamiento, condiciones clínicas, etc.).
Es esencial considerar el límite hasta el cual los efectos de la quimioterapia pueden afectar a la CdV cuando se mide el impacto del acceso vascular en la misma. Hilarius et al. estudiaron las náuseas y vómitos provocados por la quimioterapia, encontrando que la prevalencia de ambos se duplicaba transcurrida una semana de la administración de la quimioterapia59, lo cual respalda la evaluación de la CdV tras el régimen de infusión.
Constructos del cuestionario/instrumentosAunque existen estudios que evalúan la CdV de los pacientes con DAV, son escasos aquellos que utilizan instrumentos validados. Los instrumentos que hemos identificado en esta revisión no están diseñados para medir el impacto del dispositivo, sino para medir la CdV a nivel general con diferentes dimensiones, e incluyen aspectos generales, como la actividad física, aspectos emocionales, bienestar general y dolor.
De hecho, algunos de los instrumentos utilizados son genéricos; miden la CdV en una gran variedad de situaciones, pero no miden específicamente aspectos relevantes de los pacientes de cáncer. En este estudio se han identificado EuroQoL 5-dimensions 5-level (EQ 5D-5L) y Medical Outcomes Study 36-Item Short Form (SF-36). Por contra, también se han identificado instrumentos específicos para el cáncer tales como el EORTC Core Quality of Life Questionnaire (EORTC QLQ-C30) y el Functional Living Index (FLIC), diseñados para pacientes de cáncer en general. Utilizando EORTC QLQ-C30 y añadiendo un suplemento, se han utilizado EORTC QLQ-C30 for cancer patients in palliative care (EORTC QLQ-C15-PAL) y EORTC QLQ-C30 para uso en cáncer de pulmón (EORTC QLQ-LC13) que están específicamente diseñados para emplearse en pacientes con cáncer avanzado, incurable y sintomático con una esperanza de vida media de pocos meses y cáncer de pulmón, respectivamente. Además, se ha usado una adaptación de otro cuestionario genérico, Functional Assessment of Cancer Therapy (FACT) para pacientes de cáncer con un suplemento específico para pacientes de cáncer de mama (FACT-B). Todos estos cuestionarios reportan un buen nivel de validez y fiabilidad. Por otro lado, parece existir interés por parte de la comunidad investigadora en estudiar el impacto del acceso vascular, según se ha visto en estudios que han utilizado instrumentos diseñados ad hoc. Sin embargo, deben desarrollarse y validarse aún más los instrumentos, ya que carecen de validez y fiabilidad, lo cual sugiere que la CdV relacionada con los DAV es necesaria para los pacientes con cáncer.
Aparte de los instrumentos diseñados ad hoc, ninguno de los cuestionarios se centra en el impacto del acceso vascular en estos pacientes, luego no es posible comparar qué dispositivo tiene un menor impacto en su CdV. Ello podría ser un factor relevante para considerar al seleccionar el dispositivo más adecuado para cada paciente, pero esto requiere instrumentos y estudios validados que comparen la CdV con diferentes dispositivos y en distintos pacientes. Las cohortes de pacientes podrían incluir aquellos con cáncer, o los que requieren TADE.
Una de las limitaciones de este estudio es que los autores utilizan a menudo instrumentos que evalúan la satisfacción, la aceptabilidad o el desempeño para medir la CdV de los pacientes con acceso vascular. Por ejemplo, la escala Karnofsky que mide la capacidad de realizar tareas ordinarias se emplea como instrumento para medir la CdV. Como implicación para la investigación futura, debe definirse debidamente el objetivo de los estudios, debiéndose seleccionar la herramienta a usar, en consonancia.
Esta revisión de alcance identificó pocos estudios sobre CdV en tres de los DAV más comúnmente utilizados para cuidados sanitarios. Son necesarios instrumentos futuros para CdV en relación con CIVP, LM y CCIP debiendo incluir contribuciones del paciente y públicas, con variedad de profesionales sanitarios y sectoriales incluidos en cualquier afiliación.
Dado que la base de la evidencia para acceso vascular sigue evolucionando, sugerimos que esto debería producirse además de los resultados del paciente con repercusión en la mejor práctica sanitaria. De realizarse esto, sugerimos que la investigación futura priorice el impacto de los DAV en la CdV. Recomendamos que el uso de la orientación metodológica validada sea necesario para desarrollar un instrumento de CdV para CIVP, LM y CCIP, previamente a la validación e implementación externa entre las diferentes poblaciones y regímenes terapéuticos.
FinanciaciónEste trabajo fue respaldado por una subvención de colaboración ENLIGHT.
La financiación del acceso abierto fue suministrada por la Universidad del País Vasco.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.