Explorar los elementos que intervienen en el proceso de los cuidados paliativos pediátricos domiciliarios en el contexto de España según la opinión de los profesionales.
MétodoEstudio cualitativo sustentado en la Teoría Fundamentada, ajustado a normas COREQ, mediante muestreo teórico con entrevistas en profundidad (junio 2021 - febrero 2022) a pediatras, enfermeras pediátricas y trabajadores sociales de unidades de cuidados paliativos infantiles en España, excluyendo profesionales con experiencia inferior a 1 año. Las entrevistas han sido grabadas y transcritas literalmente para su codificación y categorización mediante un proceso comparativo constante a través de coocurrencias de códigos hasta la saturación de datos usando Atlas-Ti®. Se ha garantizado el anonimato de los informantes empleando pseudónimos tras la aprobación por el Comité de Ética de la Investigación del Hospital Universitario de Gran Canaria Doctor Negrín (Las Palmas, Islas Canarias) con número de registro 2021-403-1.
ResultadosSe realizaron 18 entrevistas que expusieron 990 citas agrupadas en 22 categorías de análisis y estructuradas en cuatro grupos temáticos (cuidados, entorno, paciente y familia y profesionales). Los hallazgos mostraron una visión holística que enfatiza la necesidad de organizar e integrar los factores que intervienen en el abordaje domiciliario a los cuidados paliativos domiciliarios en pediatría.
ConclusionesEn nuestro contexto, el entorno domiciliario reúne unas condiciones apropiadas para desarrollar los cuidados paliativos pediátricos. Las categorías de análisis identificadas establecen un punto de partida para seguir profundizando en el abordaje desde las esferas temáticas implicadas: los cuidados, el entorno, el paciente y la familia y los profesionales.
To explore the elements involved in the process of paediatric palliative home care in the Spanish context according to the opinion of professionals.
MethodQualitative study based on Grounded Theory, adjusted to COREQ standards, using theoretical sampling with in-depth interviews (June 2021 - February 2022) with paediatricians, paediatric nurses and social workers from paediatric palliative care units in Spain, excluding professionals with less than 1 year's experience. Interviews were recorded and transcribed literally for coding and categorisation through a constant comparative process of code co-occurrence until data saturation using Atlas-Ti®. The anonymity of the informants has been guaranteed by using pseudonyms after approval by the Research Ethics Committee of the Hospital Universitario de Gran Canaria Doctor Negrín (Las Palmas, Canary Islands) with registration number 2021-403-1.
Results18 interviews were conducted and 990 quotes were grouped into 22 categories of analysis and structured into four thematic groups (care, environment, patient and family, and professionals). The findings showed a holistic view emphasising the need to organise and integrate the factors involved in the home-based approach to paediatric palliative home care.
ConclusionsIn our context, the home environment meets appropriate conditions for the development of paediatric palliative care. The categories of analysis identified establish a starting point for further deepening the approach from the thematic areas involved: care, the environment, the patient and family, and professionals.
La mortalidad infantil ha descendido en las últimas décadas como resultado del desarrollo del conocimiento científico, lo que ha contribuido a la mejora de la supervivencia e incremento en la prevalencia de enfermedades incurables y discapacidades con patologías graves y potencialmente letales que requieren cuidados paliativos en la edad pediátrica. La mayoría de las muertes ocurren en el primer año de vida debido, principalmente, a malformaciones congénitas, deformidades y anomalías cromosómicas. Después de este primer año, las causas más probables de muerte son las enfermedades neurodegenerativas o neoplásicas 1, pudiendo involucrar diferentes sistemas orgánicos o un solo sistema con la suficiente gravedad como para requerir atención especializada, con períodos de hospitalización en un centro de tercer nivel, afectando a la calidad de vida, limitándola y poniéndola a menudo en peligro 2,3. En estas situaciones, los niños, niñas y adolescentes están en riesgo de presentar algún tipo de vulnerabilidad física, del desarrollo, conductual o emocional y, además, precisan más cuidados y de mayor complejidad por parte de los servicios de salud 4. Ante esta realidad, la estrategia de abordaje común debe consistir en realizar un enfoque terapéutico individualizado y adaptado a las necesidades o estado de salud en cada momento del proceso.
La Organización Mundial de la Salud (OMS) define los cuidados paliativos pediátricos (CPP) como el cuidado total activo del cuerpo, la mente y el espíritu del niño, niña o adolescente, así como la prestación de apoyo a la familia 1. Estos CPP conciben, dentro de su marco de actuación, a pacientes con enfermedades de alta complejidad que no responden a tratamientos curativos, que presentan alta fragilidad y tienen posibilidad de fallecimiento antes de alcanzar la edad adulta; para los cuales es primordial controlar los síntomas físicos, psicológicos, sociales y espirituales 4, con especial relevancia a la coordinación multidisciplinar del equipo de profesionales implicados en lograr los objetivos terapéuticos consensuados con el paciente y su familia, contextualizando los CPP a través de la integración de los siguientes principios 1:
Los CPP comienzan cuando se diagnostica una enfermedad amenazante para la vida y prosiguen al margen de si el niño, niña o adolescente recibe o no tratamiento específico de la propia enfermedad.
Los profesionales sanitarios deben evaluar y aliviar el sufrimiento físico, psicológico y social del niño, niña o adolescente.
Para que los CPP sean eficaces es preciso aplicar un enfoque multidisciplinar amplio que incluya a la familia y recurra a los recursos disponibles en la comunidad; pueden ponerse en práctica con eficacia incluso si los recursos son limitados, y dispensarse en centros de atención terciaria, en centros de salud comunitarios e incluso en el propio hogar.
En el contexto de España, el número de individuos susceptibles de recibir CPP es inferior al de los adultos, lo que unido a una dispersión geográfica de esta población influye de manera importante en el diseño y organización de la atención a los CPP y la dotación de los recursos necesarios 1,5.
El Sistema Nacional de Salud (SNS) reconoce el valor esencial de los CPP para las fases avanzadas de una enfermedad o situación final de vida en la atención prestada a los niños, niñas y adolescentes, así como sus familias 1. No obstante, tradicionalmente, el SNS ha centrado los recursos sanitarios en la atención hospitalaria, a pesar de que los CPP en el entorno domiciliario pudieran constituir un enfoque eficaz para abordar a estos pacientes en contextos socioeconómicos favorables 6,7, integrando a las familias en los procesos de cuidados 8. Este escenario muestra un enfoque hospitalcéntrico y medicalizado de los países más desarrollados, lo que ocasiona además una fragmentación de la atención percibida por el usuario, con un gasto elevado y limitado impacto en la salud de la población 9.
Por otra parte, la implicación emocional de la familia y los cuidadores en este grupo de población hacen más difícil aceptar la irreversibilidad de la enfermedad y la muerte, favoreciendo que el duelo, en ocasiones, se complique 1. Ante esta situación, es bastante plausible que algunos miembros de las familias desarrollen un duelo prolongado que se torna grave, cuyo abordaje tiene difícil resolución, promoviendo la necesidad de desarrollar investigaciones que intenten dar respuesta a estas necesidades en nuestro contexto 10.
El desarrollo de unidades de CPP domiciliarias podría favorecer la creación de un vínculo con el que la familia encuentre una oportunidad para lograr mayor capacitación y autonomía en el autocuidado en su entorno doméstico, favoreciendo una atención humanizada y la conciliación de la vida familiar con una mínima intervención profesional 10. Los esfuerzos realizados para implementar mecanismos que contribuyan a la adecuada coordinación interprofesional e interniveles asistenciales han favorecido el desarrollo de distintos perfiles profesionales con competencias clínicas en cuidados avanzados destinados al seguimiento y control de estos pacientes 11; no obstante, todavía existe una desfragmentación entre el sistema social y sanitario favorecedora de esta atención en el ámbito domiciliario, todo ello es debido a la inexistencia de un mapa de recursos sociales y limitaciones en los canales de comunicación para el traspaso de la información de los pacientes 11,12. La calidad y la organización de los CPP implica conocer las preferencias del paciente y su familia en cuanto al lugar donde recibir una atención adecuada de las necesidades físicas, psicológicas, sociales y espirituales en los últimos días de su vida; de esta manera, la guía de práctica clínica sobre CPP 1 propone una atención centrada en el paciente en cualquier punto del proceso de una enfermedad con dichas características, ya sea ante un paciente crónico complejo o un paciente paliativo, adaptando o individualizando el enfoque terapéutico en función de sus necesidades o situación clínica; para ello, incorpora recomendaciones basadas en la experiencia clínica y el consenso, entre los que se incluyen aspectos relativos a la comunicación con el paciente y la familia, así como el lugar preferido para estos cuidados al final de la vida.
Es imperioso desarrollar modelos de cuidados adaptados a la naturaleza de esta complejidad que, en última instancia, garanticen las mejoras en los resultados de la salud de los niños, niñas y adolescentes 13. Para ello, se requiere profundizar en un conocimiento científico con el que apoyar y garantizar la transición adecuada de los CPP desde el hospital al domicilio en tales situaciones.
Por todo lo expuesto anteriormente, se ha planteado como objetivo general explorar cuales son los elementos que intervienen en el proceso de CPP domiciliarios en el contexto de España según la opinión de los profesionales. El objetivo específico consiste en identificar y describir las categorías de análisis y temas principales declarados a partir de los discursos de los informantes.
MétodoDiseño: Estudio cualitativo sustentado en un paradigma inductivo desde la perspectiva de la Teoría Fundamentada 14 (TF) con entrevistas en profundidad efectuadas en el contexto de España.
Características de los investigadores: Los dos investigadores son hombres con formación académica en enfermería pediátrica; el investigador principal (IP) (JSM) cuenta con 2 años de experiencia clínica en el ámbito infantil y no tiene experiencia en metodología cualitativa, mientras que el investigador colaborador (IC) (CARS) cuenta con más de 15 años de experiencia clínica en el ámbito infantil y tiene experiencia previa en el uso de la TF y formación postgrado en metodología cualitativa. Los investigadores no mantienen ningún tipo de vínculo personal con los participantes y solamente han contactado con ellos para captarlos e incluirlos en la investigación mediante correo electrónico.
Participantes: La población diana son profesionales de las distintas disciplinas científicas (pediatras, enfermeras pediátricas y trabajadores sociales). La estrategia de selección ha consistido en un muestreo teórico que favorezca la representatividad de diferentes perfiles profesionales hasta alcanzar la saturación de datos.
Criterios de inclusión y de exclusión: Han sido incluidos profesionales que trabajan en unidades de CPP en distintos hospitales infantiles de tercer nivel en el contexto de España. Se han excluido los profesionales con experiencia inferior a 1 año en el ámbito de estudio.
Acceso a la población: El IP ha realizado la totalidad de las entrevistas entre junio del año 2021 y febrero del año 2022 en los centros de trabajo (consultas hospitalarias y consultas de atención primaria) o domicilios particulares de los participantes, con una duración aproximada de 60 minutos presencialmente o a través de videoconferencia usando la plataforma Zoom®. Para las entrevistas se ha utilizado un guión semiestructurado, que se muestra en la tabla 1.
Guión de entrevista semiestructurada
| 1. ¿Cuál es el significado e implicaciones que tiene, según tu opinión, el cuidado paliativo pediátrico? |
| 2. ¿Podrías comentar algunos aspectos sobre el abordaje al cuidado paliativo de los niños en el domicilio? |
| 3. ¿Qué opinión tienes acerca de las diferencias existentes en los cuidados al «final de la vida» en el domicilio y en el hospital? |
| 4. ¿Puedes exponer cómo se desarrolla el abordaje profesional en el domicilio (tales como dificultades-facilidades, ventajas-desventajas)? |
| 5. ¿Qué beneficios e inconvenientes consideras que tienen las familias que reciben atención paliativa en el domicilio? |
Proceso de análisis: Las entrevistas han sido grabadas y transcritas literalmente. Una vez realizada su transcripción se ha procedido al análisis temático de las citas o verbatims para identificar los códigos y las categorías de análisis que emergen de los datos mediante un procedimiento de codificación abierta 15. El proceso de análisis ha seguido la propuesta metodológica clásica iniciada por Glasser & Strauss, que incluye una doble vertiente; en primer lugar, Glasser plantea una construcción teórica emergente por la que los hallazgos son sometidos a un proceso comparativo constante a partir de la realidad social observada tras cada entrevista. En segundo lugar, Strauss propone un proceso de categorización que comienza con una codificación abierta mediante la revisión sucesiva del contenido de las entrevistas y las notas de campo de los investigadores con la finalidad de identificar los códigos descriptivos agrupados en categorías de análisis emergentes y teóricas hasta alcanzar la saturación de datos; a continuación, se realiza una codificación axial comparativa de los datos de las sucesivas entrevistas con las categorías anteriores a través del análisis de las coocurrencias de códigos; por último, una codificación selectiva mediante la fusión de categorías de análisis similares para seleccionar las que muestran mayor fundamentación e identificar las categorías teóricas centrales que explican el fenómeno 16; todo ello con un abordaje realizado desde el paradigma conceptual de Corbin & Strauss 17. Para el análisis se ha utilizado el software Atlas-Ti® (versión 9), expresando los resultados mediante diagramas de redes semánticas, tablas de coocurrencias y explicados de forma narrativa.
Rigor metodológico: La abstracción estructural y conceptual generada en el proceso de codificación y categorización favorece el rigor operativo de los datos. De forma paralela y simultánea al proceso de codificación de los verbatims, se ha consultado en el cuaderno de campo del IP las anotaciones realizadas durante el discurso de los informantes con la finalidad de contrastar la información para aportar rigor mediante triangulación de técnicas de obtención de datos. La investigación se ajusta a las recomendaciones de la guía Consolidated criteria for reporting qualitative research (COREQ) 18.
Criterios éticos: La investigación sigue los principios generales de cualquier investigación en el ámbito de la salud. Se ha solicitado el consentimiento verbal a los informantes para la grabación audiovisual, garantizando el anonimato con el uso de pseudónimos que ayuden a clasificar la información sin vulnerar la privacidad e intimidad de los informantes. Se ha obtenido la aprobación del Comité de Ética de la Investigación del Hospital Universitario de Gran Canaria Doctor Negrín (HUGCDN), en la Provincia de Las Palmas (Islas Canarias, España), con registro número 2021-403-1.
ResultadosSe estableció contacto con 20 profesionales, aunque finalmente se entrevistó a 18 informantes debido a la imposibilidad para concretar las fechas de las entrevistas con dos de los mismos. Las características sociodemográficas de los informantes se muestran en la tabla 2.
Características sociodemográficas de los informantes
| Informante | Sexo | Comunidad Autónoma | Categoría Profesional | Formación postgrado |
|---|---|---|---|---|
| D1 | Mujer | Andalucía | Enfermera Pediátrica | No |
| D2 | Mujer | Islas Canarias | Enfermera Pediátrica | No |
| D3 | Hombre | Madrid | Enfermero Pediátrico | Si |
| D4 | Mujer | Cataluña | Enfermera Pediátrica | Si |
| D5 | Mujer | Islas Canarias | Enfermera Pediátrica | No |
| D6 | Hombre | Islas Canarias | Pediatra | Si |
| D7 | Mujer | Madrid | Pediatra | Si |
| D8 | Hombre | País Vasco | Pediatra | Si |
| D9 | Mujer | Islas Baleares | Trabajadora Social | No |
| D10 | Mujer | Islas Baleares | Trabajadora Social | Si |
| D11 | Mujer | Islas Canarias | Pediatra | Si |
| D12 | Hombre | Cataluña | Pediatra | Si |
| D13 | Mujer | Cataluña | Enfermera Pediátrica | Si |
| D14 | Mujer | Cataluña | Pediatra | Si |
| D15 | Mujer | Islas Baleares | Pediatra | Si |
| D16 | Mujer | Islas Baleares | Enfermera Pediátrica | Si |
| D17 | Mujer | Andalucía | Pediatra | Si |
| D18 | Mujer | Islas Canarias | Enfermera Pediátrica | No |
El análisis de las entrevistas identificó n=990 citas que fueron codificadas y agrupadas en 22 categorías de análisis y estructuradas en 4 grupos temáticos principales: cuidados, entorno, paciente y familia y profesionales. La categoría de análisis con mayor número de citas fue «Rol de los profesionales» (n=154) seguida de «Características de los CPP» (n=148) y “Necesidades de CPP” (n=120), tal como se muestra en la tabla 3.
Número de citas, categorías de análisis y temas principales en cada una de las entrevistas
| Cuidados | Entorno | Paciente y familia | Profesionales | ||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Barreras culturales | Barreras de recursos materiales | Barreras de recursos humanos | Características de los CPP | Desventajas del domicilio | Desventajas del hospital | Beneficios del domicilio | Beneficios del hospital | Acciones en el domicilio | Acciones en el hospital | Contextos donde ofrecer CPP | Barreras de las familias | Comunicación con las familias | Comunicación con el paciente | Elección de las familias | Elección del paciente | Necesidades de CPP | Percepción de las familias | Dificultades en el domicilio | Formación | Gestión emocional | Rol de los profesionales | ||
| D1 | 0 | 0 | 1 | 10 | 0 | 0 | 7 | 0 | 0 | 0 | 0 | 0 | 1 | 0 | 2 | 0 | 1 | 0 | 1 | 3 | 5 | 0 | 31 |
| D2 | 1 | 0 | 1 | 3 | 0 | 1 | 4 | 1 | 2 | 0 | 0 | 1 | 0 | 0 | 6 | 1 | 7 | 0 | 2 | 3 | 2 | 0 | 35 |
| D3 | 7 | 2 | 3 | 10 | 1 | 2 | 10 | 1 | 2 | 0 | 6 | 2 | 3 | 0 | 3 | 0 | 3 | 0 | 3 | 1 | 0 | 4 | 63 |
| D4 | 6 | 2 | 3 | 7 | 0 | 1 | 5 | 1 | 2 | 3 | 2 | 1 | 5 | 2 | 3 | 5 | 5 | 0 | 8 | 2 | 5 | 9 | 77 |
| D5 | 0 | 0 | 3 | 5 | 0 | 0 | 3 | 3 | 2 | 2 | 1 | 3 | 0 | 1 | 3 | 1 | 5 | 0 | 2 | 1 | 1 | 6 | 42 |
| D6 | 0 | 1 | 2 | 1 | 0 | 0 | 3 | 0 | 3 | 1 | 0 | 1 | 0 | 0 | 2 | 0 | 1 | 0 | 1 | 1 | 0 | 4 | 21 |
| D7 | 3 | 0 | 1 | 6 | 0 | 2 | 6 | 0 | 2 | 2 | 0 | 1 | 2 | 0 | 5 | 4 | 5 | 0 | 1 | 1 | 0 | 6 | 47 |
| D8 | 1 | 2 | 2 | 7 | 0 | 0 | 4 | 0 | 6 | 1 | 0 | 0 | 0 | 1 | 1 | 1 | 3 | 3 | 2 | 1 | 1 | 4 | 40 |
| D9 | 0 | 3 | 0 | 1 | 0 | 1 | 5 | 1 | 4 | 3 | 0 | 0 | 1 | 0 | 0 | 0 | 6 | 0 | 1 | 3 | 0 | 1 | 30 |
| D10 | 1 | 1 | 2 | 7 | 0 | 2 | 9 | 0 | 6 | 0 | 2 | 2 | 2 | 1 | 0 | 0 | 8 | 0 | 1 | 2 | 0 | 11 | 57 |
| D11 | 2 | 1 | 1 | 8 | 0 | 3 | 4 | 1 | 0 | 3 | 0 | 1 | 2 | 0 | 0 | 0 | 10 | 5 | 1 | 1 | 3 | 10 | 56 |
| D12 | 1 | 1 | 1 | 15 | 0 | 3 | 6 | 2 | 9 | 4 | 1 | 1 | 4 | 0 | 1 | 0 | 6 | 3 | 3 | 1 | 2 | 17 | 81 |
| D13 | 2 | 1 | 0 | 11 | 0 | 2 | 5 | 0 | 9 | 2 | 2 | 0 | 1 | 0 | 2 | 0 | 9 | 2 | 2 | 1 | 2 | 17 | 70 |
| D14 | 0 | 0 | 0 | 12 | 0 | 2 | 2 | 1 | 6 | 3 | 3 | 2 | 4 | 0 | 3 | 0 | 12 | 5 | 1 | 3 | 2 | 14 | 75 |
| D15 | 1 | 1 | 1 | 12 | 0 | 2 | 6 | 0 | 5 | 1 | 1 | 2 | 2 | 0 | 3 | 0 | 10 | 4 | 1 | 1 | 0 | 12 | 65 |
| D16 | 1 | 1 | 2 | 10 | 0 | 2 | 2 | 0 | 5 | 3 | 4 | 0 | 0 | 0 | 2 | 0 | 7 | 3 | 1 | 3 | 0 | 14 | 60 |
| D17 | 2 | 0 | 1 | 13 | 0 | 1 | 5 | 0 | 10 | 4 | 1 | 1 | 2 | 0 | 1 | 0 | 13 | 3 | 1 | 2 | 1 | 13 | 74 |
| D18 | 2 | 1 | 2 | 10 | 0 | 1 | 4 | 0 | 6 | 4 | 1 | 1 | 3 | 0 | 3 | 0 | 9 | 3 | 2 | 2 | 0 | 12 | 66 |
| Total | 30 | 17 | 26 | 148 | 1 | 25 | 90 | 11 | 79 | 36 | 24 | 19 | 32 | 5 | 40 | 12 | 120 | 31 | 34 | 32 | 24 | 154 | 990 |
CPP: Cuidados paliativos pediátricos.
Las categorías de análisis han sido organizadas en 5 grupos atendiendo a la frecuencia de sus coocurrencias. De esta manera han sido señaladas de forma creciente en color blanco (0 veces), verde (1-9 veces), amarillo (10-39 veces) y rojo (más de 40 veces). El mayor número de coocurrencias se estableció entre los códigos de las categorías de análisis «Características de los CPP» y «Rol de los profesionales» (n=90). En segundo lugar destacaron las coocurrencias entre «Rol de los profesionales» y «Necesidades de CPP» (n=64), en tercer lugar «Características de los CPP» y «Necesidades de CPP» (n=60) y a continuación las coocurrencias entre «Rol de los profesionales» y «Acciones en el domicilio» (n=56), tal como se muestra en la tabla 4.
Coocurrencias de códigos entre categorías de análisis
| Cuidados | Entorno | Paciente y familia | Profesionales | |||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Barreras culturales | Barreras de recursos materiales | Barreras de recursos humanos | Características de los CPP | Desventajas del domicilio | Desventajas del hospital | Beneficios del domicilio | Beneficios del hospital | Acciones en el domicilio | Acciones en el hospital | Contextos donde ofrecer CPP | Barreras de las familias | Comunicación con las familias | Comunicación con el paciente | Elección de las familias | Elección del paciente | Necesidades de CPP | Percepción de las familias | Dificultades en el domicilio | Formación | Gestión emocional | Rol de los profesionales | |
| Acciones en el domicilio | 1 | 3 | 3 | 40 | 0 | 6 | 38 | 0 | 0 | 11 | 6 | 3 | 10 | 1 | 9 | 2 | 40 | 14 | 9 | 4 | 4 | 56 |
| Acciones en el hospital | 0 | 0 | 2 | 16 | 0 | 6 | 5 | 2 | 11 | 0 | 1 | 1 | 3 | 0 | 4 | 0 | 18 | 5 | 0 | 1 | 0 | 23 |
| Barreras culturales | 0 | 3 | 5 | 7 | 0 | 0 | 1 | 0 | 1 | 0 | 0 | 3 | 4 | 0 | 0 | 0 | 3 | 2 | 6 | 3 | 1 | 15 |
| Barreras de las familias | 3 | 0 | 1 | 6 | 0 | 0 | 2 | 0 | 3 | 1 | 0 | 0 | 3 | 0 | 3 | 0 | 8 | 6 | 1 | 0 | 0 | 4 |
| Barreras de recursos materiales | 3 | 0 | 5 | 3 | 0 | 0 | 2 | 0 | 3 | 0 | 2 | 0 | 1 | 0 | 1 | 0 | 3 | 0 | 3 | 0 | 0 | 6 |
| Barreras de recursos humanos | 5 | 5 | 0 | 8 | 0 | 0 | 3 | 0 | 3 | 2 | 2 | 1 | 1 | 0 | 4 | 1 | 5 | 1 | 2 | 1 | 1 | 16 |
| Beneficios del domicilio | 1 | 2 | 3 | 35 | 0 | 11 | 0 | 1 | 38 | 5 | 8 | 2 | 2 | 1 | 19 | 6 | 46 | 9 | 1 | 0 | 0 | 29 |
| Beneficios del hospital | 0 | 0 | 0 | 1 | 0 | 0 | 1 | 0 | 0 | 2 | 0 | 0 | 2 | 0 | 0 | 0 | 2 | 1 | 0 | 0 | 0 | 2 |
| Características de los CPP | 7 | 3 | 8 | 0 | 0 | 6 | 35 | 1 | 40 | 16 | 12 | 6 | 15 | 1 | 13 | 1 | 60 | 15 | 10 | 13 | 9 | 90 |
| Comunicación con las familias | 4 | 1 | 1 | 15 | 0 | 0 | 2 | 2 | 10 | 3 | 1 | 3 | 0 | 0 | 0 | 0 | 13 | 10 | 10 | 2 | 5 | 22 |
| Comunicación con el paciente | 0 | 0 | 0 | 1 | 0 | 0 | 1 | 0 | 1 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 3 | 0 | 3 | 0 | 0 | 3 |
| Contextos donde ofrecer CPP | 0 | 2 | 2 | 12 | 0 | 2 | 8 | 0 | 6 | 1 | 0 | 0 | 1 | 0 | 5 | 0 | 15 | 1 | 0 | 0 | 0 | 13 |
| Desventajas del domicilio | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Desventajas del hospital | 0 | 0 | 0 | 6 | 0 | 0 | 11 | 0 | 6 | 6 | 2 | 0 | 0 | 0 | 4 | 1 | 14 | 4 | 0 | 0 | 0 | 8 |
| Dificultades en el domicilio | 6 | 3 | 2 | 10 | 0 | 0 | 1 | 0 | 9 | 0 | 0 | 1 | 10 | 3 | 0 | 0 | 8 | 2 | 0 | 0 | 4 | 23 |
| Elección de las familias | 0 | 1 | 4 | 13 | 0 | 4 | 19 | 0 | 9 | 4 | 5 | 3 | 0 | 0 | 0 | 7 | 19 | 5 | 0 | 0 | 0 | 11 |
| Elección del paciente | 0 | 0 | 1 | 1 | 0 | 1 | 6 | 0 | 2 | 0 | 0 | 0 | 0 | 0 | 7 | 0 | 6 | 0 | 0 | 0 | 0 | 0 |
| Formación | 3 | 0 | 1 | 13 | 0 | 0 | 0 | 0 | 4 | 1 | 0 | 0 | 2 | 0 | 0 | 0 | 3 | 0 | 0 | 0 | 5 | 14 |
| Gestión emocional | 1 | 0 | 1 | 9 | 0 | 0 | 0 | 0 | 4 | 0 | 0 | 0 | 5 | 0 | 0 | 0 | 1 | 1 | 4 | 5 | 0 | 10 |
| Necesidades de CPP | 3 | 3 | 5 | 60 | 0 | 14 | 46 | 2 | 40 | 18 | 15 | 8 | 13 | 3 | 19 | 6 | 0 | 20 | 8 | 3 | 1 | 64 |
| Percepción de las familias | 2 | 0 | 1 | 15 | 0 | 4 | 9 | 1 | 14 | 5 | 1 | 6 | 10 | 0 | 5 | 0 | 20 | 0 | 2 | 0 | 1 | 20 |
| Rol de los profesionales | 15 | 6 | 16 | 90 | 0 | 8 | 29 | 2 | 56 | 23 | 13 | 4 | 22 | 3 | 11 | 0 | 64 | 20 | 23 | 14 | 10 | 0 |
CPP: Cuidados paliativos pediátricos.
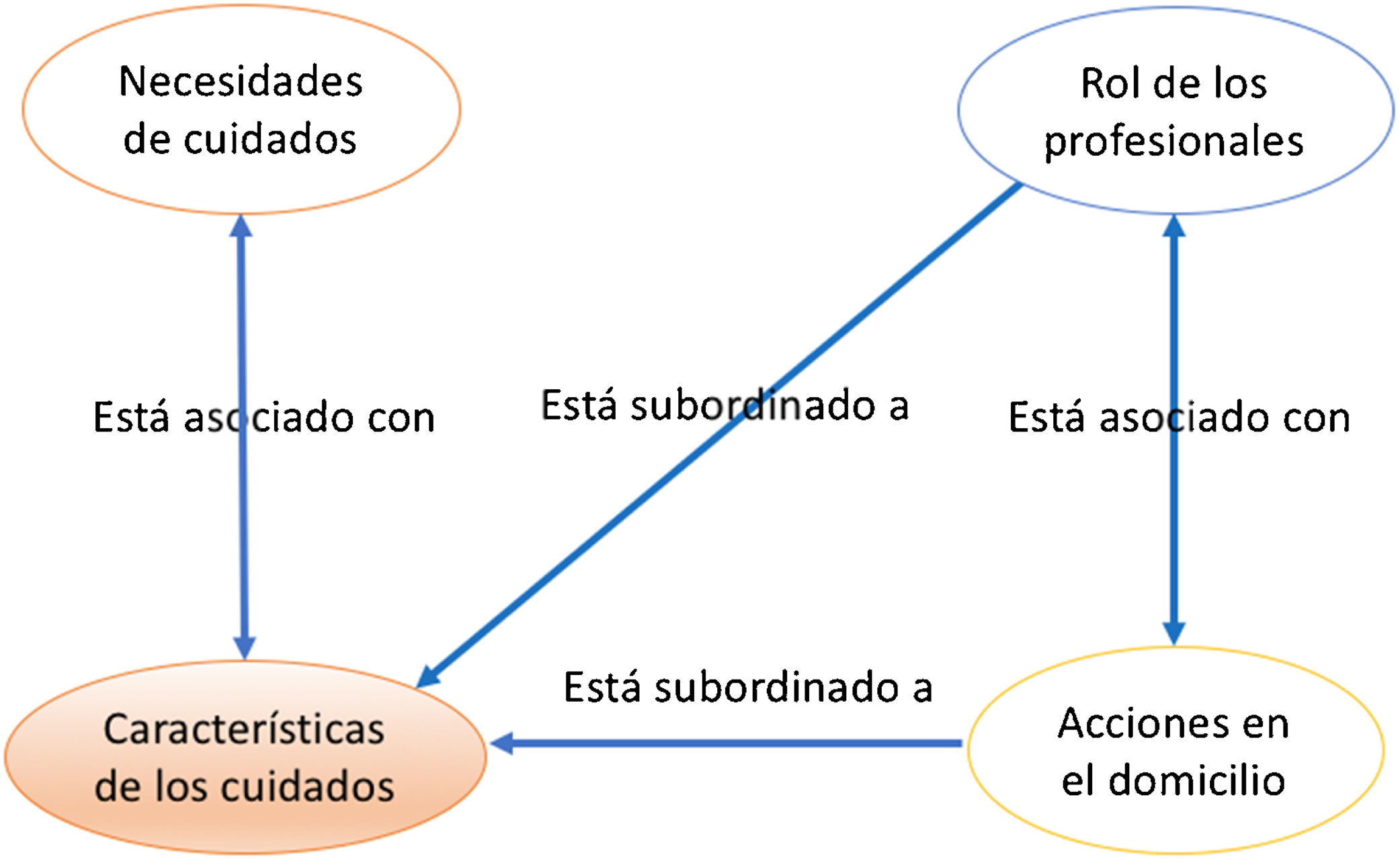
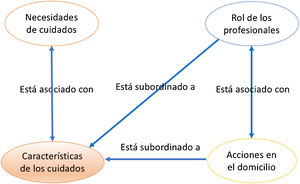
La categoría de análisis «Características de los CPP» coocurrió con todas las demás categorías excepto «Desventajas del domicilio», que no coocurrió con ninguna otra. En este sentido, sobresalieron las coocurrencias de códigos para la categoría «Características de los CPP» con «Acciones en el domicilio» (n=40), «Necesidades de CPP» (n=60) y «Rol de los profesionales» (n=90); lo que contribuyó a una representación gráfica que expresa el paradigma del abordaje profesional a los cuidados paliativos de estos niños y sus familiares en el entorno domiciliario, tal como se observa en la figura 1.
CuidadosLa forma en la que se proveen los CPP en el entorno domiciliario está influenciada en gran medida por las barreras del contexto social y cultural en el que se efectúan; no obstante, la calidad de esta atención paliativa domiciliaria depende de la dotación de recursos humanos y materiales; en este sentido, los informantes expresaron su disconformidad con las deficiencias derivadas de una gestión que no favorece el proceso de atención domiciliaria a este sector de la población. Por una parte, la difusión de las barreras culturales conlleva una transformación progresiva de las costumbres personales como resultado de las adaptaciones en el seno de cada contexto social. Por el contrario, las barreras que se vinculan a las limitaciones de los recursos humanos y de los recursos materiales constituyen elementos susceptibles de transformación y ajuste a la naturaleza de estos CPP en el entorno domiciliario, según se ha constatado:
D16: «Nos faltan medios, nos faltan personas para hacer una atención domiciliaria 100%. Creo que muchas de las cosas que hacemos se podrían solucionar si tuviéramos más medios a nuestra disposición (…) intentamos llegar un poco a todo, pero es verdad que nos faltan medios y un poco de personal igual para poder hacerlo todo bien».
D8: «De hecho, hay algunos estudios publicados por ahí, el precio medio de cada estancia en una unidad de hospitalización a domicilio viene a ser una tercera parte del coste de estancia en una cama hospitalaria, más o menos. Entonces no es que sea un ahorro (…) pero esas camas se podrían utilizar y de hecho se utilizan (…) para otro tipo de enfermos y eso hace que sea rentable (…)».
EntornoEn relación al entorno, las categorías de análisis identificadas abordaron las desventajas, beneficios y acciones profesionales en el contexto hospitalario y el entorno domiciliario.
Los informantes expresaron sentimientos de rechazo a las dinámicas interpuestas por las normas de las organizaciones hospitalarias, llegando a considerarlos entornos deshumanizados. Según los informantes, los CPP realizados en el entorno domiciliario favorecen que las necesidades de estos pacientes sean abordadas de manera integral, incorporando los beneficios que son inherentes a las vivencias de un proceso de gravedad o situación final de la vida en el entorno familiar:
D12: «Bueno, en el hospital pues sólo pueden estar el padre y la madre (…) y tienen otros hijos (…) en el domicilio los hermanos pueden cuidar a sus hermanos enfermos. (…) Toda la familia participa de la tristeza de este momento ¿Me entiendes? Muchos padres piensan que, por estar ingresado en un hospital, los niños que están en casa no participan de la tristeza, pero los niños ven a sus padres más tristes, más cansados, más agobiados (…) también los hermanos necesitan implicarse en este cuidado y en este momento vital en el que está inmerso la familia».
D14: «(…) hay que fomentar, si la familia puede y quiere y se puede entrar en casa, no tiene por qué ser una limitación».
La atención domiciliaria favorece el establecimiento de vínculos terapéuticos acordes a la complejidad de las relaciones humanas, que vayan más allá de la simplicidad concerniente a los aspectos morbosos y biomédicos derivados del proceso patológico, tal y como expusieron los informantes:
D7: «Lo ideal es que la persona enferma, o la persona enferma y su familia, decidan dónde están mejor, donde se sienten mejor».
D3: «Cuando vas a la casa alucinas de ver conductas de hermanos, cómo llaman la atención o cómo pasan de todo, o cómo tienen miedo de que el hermano muera. Ves otras realidades. (...) Si quieres dar una buena atención paliativa que sea holística, pues es fundamental poder ir a su casa, desde el respeto».
D12: «Pues yo creo que es lo mejor que hay (…) que la familia nos abra las puertas de su casa en el peor momento de sus vidas, pues es una suerte y poder acceder donde está el niño. (…) Dónde vive el niño, dónde están sus juguetes, sus peluches, sus fotos, su trayectoria vital (…) ¿entiendes? Donde el médico, la enfermera, no se sienten tan cómodos pues no es su lugar de, no es su lugar habitual, ¿entiendes? Pero yo creo que es lo mejor. Poder estar (…) conocer el día del día del niño, conocer cómo están las casas, ir a casas de alto nivel, y sorprenderte, y casas de un bajo nivel y también sorprenderte, entiendes lo que te quiero decir, que ante la enfermedad, todos somos iguales».
El domicilio puede propiciar que el final de la vida se produzca en condiciones adecuadas, a través de la capacitación de las familias para el cuidado efectivo:
D3: «En cuanto a mi experiencia, se mueren mejor en casa que en el hospital. Se mueren mejor en casa que en el hospital si tienen un equipo de soporte».
D14: «Creo que el niño, en la medida posible, si está, si tiene, si la familia puede, quiere y sabe, puede estar en casa. En la medida que sea posible. Pero es verdad que hay casos en que o no quieren o no pueden, y es importante poder dar esta atención desde el hospital. (…) Es muy importante individualizar en cada momento. (…) Cada vez es más importante empoderar, que los equipos de atención primaria también puedan dar este recurso, que no sea sólo hospitalario; y poder hacerlo conjuntamente».
D15: «En el medio hospitalario hay más factores que pueden, pues eso, generar angustia a las familias y hacer la situación más dura de lo que es, pero bueno, se intenta, cada vez los profesionales estemos más concienciados con respetar este momento y hacerlo lo menos incómodo (…) que el hospital no sea tan hostil para las familias y que si sucede (la muerte) en el hospital pues se intenta que, tanto el paciente como la familia, estén lo más cómodos y con menos miedo posible».
D16: «Al final, en el hospital, yo creo que, por un lado, hay familias que se sienten más seguras, porque temen no poder controlar la situación en cierto momento (…)».
Se ha informado de las posibles ventajas derivadas de acometer los CPP en el domicilio, centradas mayormente en beneficios para la conciliación familiar:
D4: «Que no tengan que tener horarios, que estén con su ropa cómoda (…) que no tengan que hacer turnos para bajar a comer, para que entre un familiar, más aún ahora con el covid».
D7: «(…) se favorece muchísimo el apoyo íntimo de sus seres queridos más cercanos de la familia. (…) Pueden recibir visitas de sus allegados más cercanos, de forma íntima y de forma más libre. (…) Entonces creo que a la hora de recibir un acompañamiento en su dolor y en su desesperación, que ya bastante tienen, es un apoyo muy grande estar en su casa, dormir en su cama, cocinar su comida, ducharse en su ducha.»
Paciente y familiaEl grupo temático concerniente al paciente y su familia incluyó categorías de análisis que abordaron las barreras y la percepción de las familias, así como la capacidad de elección y la comunicación con los pacientes y sus familias relativos a sus necesidades de CPP en el domicilio.
Destacaron los hallazgos enfocados a la comunicación con el paciente y las familias, apreciando que se trata de un elemento fundamental para el éxito de los CPP en el entorno domiciliario; de esta manera, el seguimiento del proceso de salud requiere que el equipo de profesionales sea capaz de respaldar a las familias a través de una interrelación basada en la confianza:
D4: «yo creo que la dificultad que existe para que esto sea posible es tener un recurso ¿no?, que alguien te pueda ayudar a hacer eso posible. Cuando tú no tienes alguien que te pueda ayudar en ese proceso, realmente entiendo que te sientas desamparado (…) y con miedo y que necesites recurrir al hospital».
D2: «si la familia se ve segura, se ve atendida. Se ve que, en cualquier momento del día o de la noche puede reclamar dudas (…), pues seguramente preferirían estar una gran parte en su casa que no en el hospital.»
El momento del final de la vida se torna en una situación llena de gran complejidad, incluyendo exigencias personales que van más allá de la simple adquisición de responsabilidades en el cuidado de un ser querido. Asumir el proceso de cuidados al final de la vida de un hijo o hija ocasiona una gran carga emocional repleta de situaciones de miedo e incertidumbres ante las reagudizaciones o empeoramiento de sus hijos:
D5: «Si, yo pienso que a lo mejor hay familias que no los traerían por el simple hecho de que no quieren que en su casa mueran. Por recuerdos, por lo «gordo» que se queda».
D5: «(…) cuando un niño está finalizando sus días, se asustan muchísimo y lo primero que hacen es traerlos al hospital para que mueran aquí.»
D17: «Influye el estar en casa, facilitas todo y puedes atender al colegio, puede ir el maestro a su casa, puede jugar con sus hermanos, puede seguir con sus rutinas dentro de la enfermedad y no tiene nada que ver con el hospital. Quien va a estar al cuidado del niño siempre va a ser su mamá, generalmente la mamá, y no es una enfermera cada día diferente (…) tú sabes. (…) Los miedos que provocamos los sanitarios con nuestra ropa, o (…) no tiene nada que ver. Allí están mucho más relajados, están más felices».
Estas vivencias del dolor ocasionadas por el sufrimiento y la proximidad a la muerte de un ser querido pueden generar ciertas barreras en el proceso terapéutico cuando no existe un abordaje profesional apropiado a cada experiencia: D7: «Lo ideal es que la persona enferma, o la persona enferma y su familia, decidan dónde están mejor, donde se sienten mejor».
Los hallazgos han mostrado que algunas características de los CPP se vinculan a diversos aspectos inherentes a la actividad profesional, tales como la formación específica de la que disponen estos profesionales con las que mejorar sus competencias. Se han expresado distintos aspectos relacionados con la importancia y trascendencia que tiene la capacitación competencial para el desarrollo de prácticas avanzadas en el adecuado control de las situaciones a las que se enfrentan las personas en el proceso final de la vida. Los informantes han reportado hallazgos que vinculan la formación con la minimización de las dificultades encontradas en el domicilio: D12: «(…) se necesita una formación porque es un campo muy específico y cualquiera no puede, puede atenderlo y (…) no solo a nivel académico, sino también a nivel humano ¿sabes? Tienes que tener muchas habilidades de comunicación, muchas habilidades de (…)». D10: «Realmente estamos hablando de que tienes que tener un control y un conocimiento de los aparatos, de cómo se utilizan y también la capacidad para ver si esa familia tiene las competencias para asumir el cuidado en el domicilio».
Del mismo modo, a través de la adquisición de estas competencias se ve incrementado el potencial para que el propio profesional pueda gestionar sus emociones, implícitas en el contacto diario con situaciones de extrema gravedad: D12: «A estas familias, a estos niños y a sus familias, piensa que, ya lo sabes tú, son momentos muy delicados, son momentos muy (...) muy duros y que a nivel emocional es muy difícil el trabajo ¿sabes?» D4: «(…) me parece la parte más complicada del trabajo. Quizá porque también, bueno, al final trabajar con la muerte y con los, con niños, bueno es que no tienen una conciencia como la que tenemos nosotros, realmente (…) para mí es lo más complicado».
En estos momentos de vulnerabilidad personal, las intervenciones realizadas por los profesionales, tanto en el domicilio como en el hospital, incluyen la aptitud para permitir y respetar las decisiones escogidas por las familias, sin obviar que la decisión final sobre el abordaje a la enfermedad corresponde a las propias familias: D3: «Lo mejor es escuchar a la familia y saber qué sienten, qué desean en ese momento. Porque lo que deseo hoy igual no es lo que deseo cuando el niño realmente está falleciendo». D16: « (…) si hemos conseguido conectar con la familia y hemos dispensado los cuidados de forma adecuada, creo que al final todas las familias, si han decidido por voluntad propia que el sitio de la defunción sea donde ellos han querido, las satisfacciones siempre son buenas. Yo creo que más que el entorno, que hace muchísimo, que la familia tome la decisión de dónde quiere hacerlo y cómo quiere hacerlo y en qué circunstancias puede hacerlo, al final ese va a ser un fallecimiento bueno».
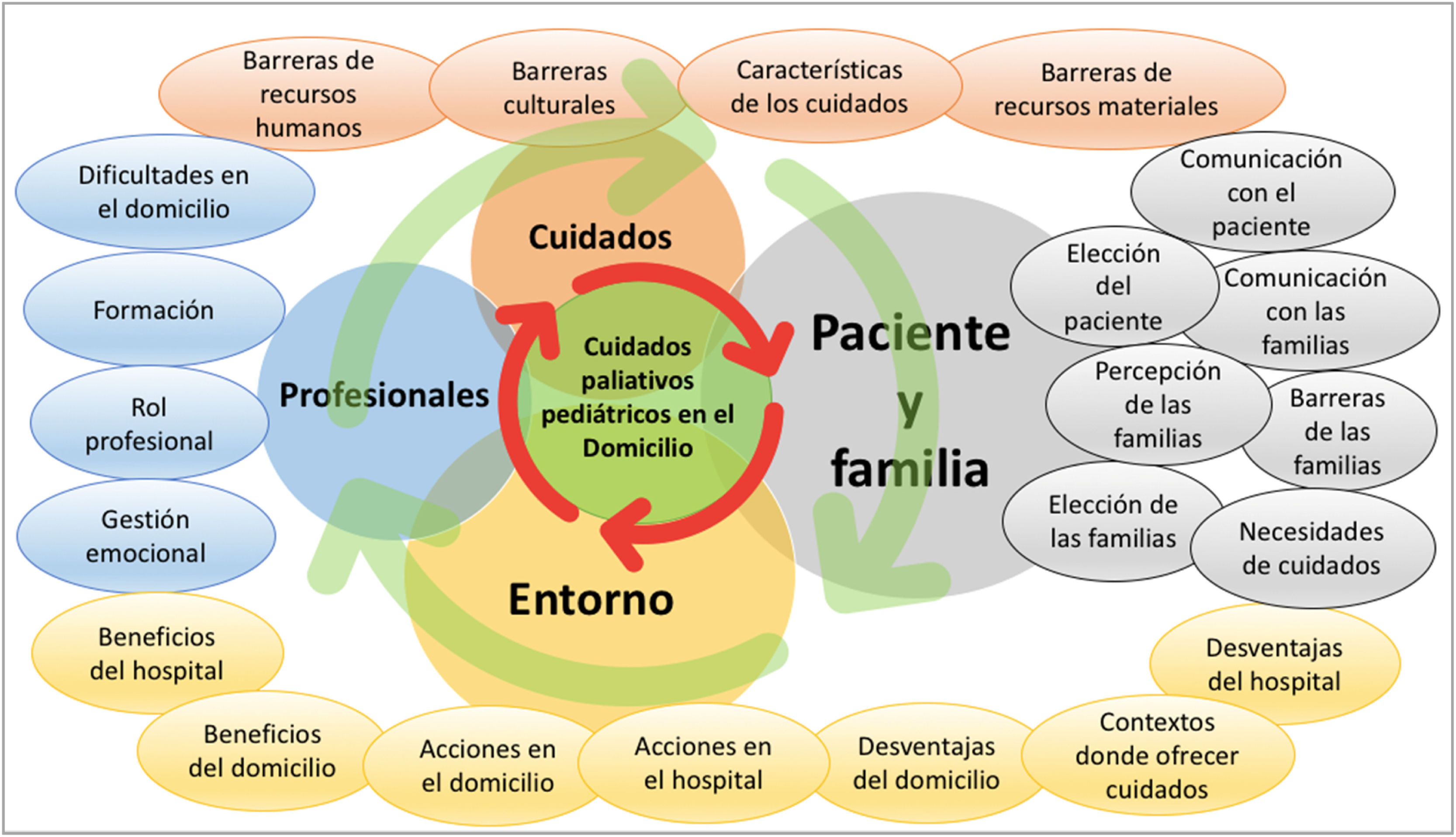
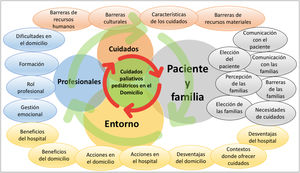
Los datos reportados por los informantes contribuyeron a unos hallazgos que expusieron una visión holística de los CPP, lo que hace plausible enfatizar la necesidad de organizar e integrar todos los factores que intervienen en la mejora de las condiciones de vida del paciente y su familia, con un abordaje a la situación de enfermedad y las necesidades de cuidados en el entorno domiciliario en el que un equipo transdisciplinar está adecuadamente coordinado, con la finalidad de garantizar el bienestar y la calidad de los cuidados del niño y su familia por medio de un proceso asistencial integrado y sin desfragmentaciones, tal como se observa en la figura 2.
DiscusiónLas categorías de análisis identificadas en el estudio exponen los elementos implicados en el abordaje a los CPP domiciliarios a través del recorrido trazado desde la práctica asistencial hacia los modelos conceptuales de la enfermería 19; así, la cohesión de estas categorías de análisis en cuatro temas principales (cuidados, entorno, paciente y familia y profesionales) conciernen a tres de los cuatro conceptos centrales de la disciplina enfermera (cuidados, entorno y persona), lo que advierte de la idoneidad del paradigma y los modelos enfermeros para su aplicación en este ámbito clínico concreto. Los hallazgos han definido las implicaciones destacadas para el desarrollo de una práctica clínica domiciliaria de calidad en situaciones de enfermedad pediátrica avanzada atendiendo a las categorías de análisis incluidas en cada uno de los temas principales.
En relación a los cuidados ha destacado la categoría de análisis que identifica la propia naturaleza y características de los CPP, los cuales son aplicados por un amplio abanico de profesionales que realizan distintos abordajes metodológicos, pero con la finalidad común de mejorar la calidad de vida de los pacientes y su familia a través de un enfoque activo y dinámico que comprende desde el momento del diagnóstico hasta la culminación del proceso con la muerte y el duelo 20.
En el grupo temático entorno han sido subrayados los beneficios que proporcionan los CPP en el contexto domiciliario, para lo que se precisa una mayor implicación de las organizaciones sanitarias. En Canarias, la Estrategia en Cuidados Paliativos 5 no ha sido desarrollada en su totalidad; el contenido de este documento señala, en relación a los CPP domiciliarios, que para alcanzar un estándar de calidad se debe incluir esta prestación en la cartera de servicios, sin embargo aún no ha sido implementado este aspecto específico. Al comparar este desarrollo normativo con la Estrategia de CPP en ámbito nacional del SNS de España 21, se observa que el grado de impulso preceptivo sobre esta prestación sanitaria es insuficiente. Por otra parte, Gutiérrez y Ciprés 22 han abordado el mismo objeto de investigación usando una metodología descriptiva que expone una perspectiva semejante a la planteada en nuestro estudio; estas autoras concuerdan al señalar que la elección del lugar para morir debe ser una decisión personal que favorezca la autonomía del individuo ante la muerte. Ante estas situaciones, la complejidad clínica se asienta en la capacidad para manejar el vínculo creado con las familias y la adecuada gestión de la experiencia emocional por parte de los profesionales implicados 23.
En el grupo temático paciente y familia se ha enfatizado acerca de la importancia de orientar y centrar los CPP en armonía con las necesidades personales de estos individuos, con una estrategia de abordaje acorde a modelos integrados de atención paliativa, redefiniendo los CPP hacia el control de los síntomas con un equipo de cuidados eficaz y accesible, donde los pacientes y familiares estén informados y adquieran capacidad para ser proactivos 24.
En relación a los profesionales, se ha dilucidado de manera destacada sobre la adquisición de las competencias necesarias para ejercer un rol profesional efectivo en el abordaje a los CPP domiciliarios. García-Trevijano y colaboradores 25 han señalado que para garantizar atención paliativa de calidad los distintos sistemas de salud precisan disponer de estrategias que incluyan un equipo debidamente organizado y con las adecuadas competencias para atender las necesidades de esta población. En armonía con nuestros resultados, el estudio cualitativo realizado por Salins, Hughes y Preston 24 ha identificado entre sus temas principales que para el éxito del abordaje terapéutico en el contexto clínico de la oncología pediátrica es preciso intensificar las competencias de los equipos multidisciplinares. Según Hamre y colaboradores 26, los propios profesionales han reconocido la necesidad de mejorar su formación en cuidados paliativos, convirtiéndose en un aspecto elemental para adecuar los cuidados de los niños y sus familias.
Los informantes no han reportado citas que constaten desventajas en relación al seguimiento del proceso paliativo en el entorno domiciliario, cuya alternativa tradicional consiste en la culminación del proceso de muerte en un entorno menos amigable como puede ser una institución sanitaria 27, proponiendo la necesidad de abordar los atributos que deben ser mejorados para que tales experiencias de muerte sean optimizadas mediante la generación de entornos hospitalarios magnéticos 28.
Por otra parte, la ausencia de dos de los participantes previstos inicialmente no ha condicionado la necesidad de modificar el muestreo teórico, por lo que no fue preciso explorar e incorporar nuevos informantes; esto fue debido a que durante el proceso de recogida y análisis de los datos, la escalada en los sucesivos discursos no aportaba información adicional o relevante para explicar las categorías de análisis existentes o descubrir nuevas categorías con las que comprender el fenómeno ocasionado por la saturación teórica.
Las limitaciones de la investigación se deben al carácter exploratorio que se realiza del objeto de investigación, propios de la metodología cualitativa, cuyos resultados no aportan evidencias contrastables y cuya transferibilidad está influenciada por la singularidad de la muerte como expresión sociocultural. No obstante, la investigación mantiene implicaciones para la práctica clínica concernientes a la identificación de unas categorías de análisis que hacen factible progresar en el desarrollo, implementación y mejora de nuevas estrategias de abordaje a los CPP domiciliarios ajustadas a las necesidades reales de estos pacientes y sus familias.
ConclusionesEn nuestro contexto, el entorno domiciliario reúne unas condiciones apropiadas para desarrollar los cuidados paliativos en el ámbito clínico de la pediatría, cubriendo las necesidades de los pacientes en un escenario idóneo que favorece la relación terapéutica con las familias que están dispuestas a asumir la carga emocional que implica el momento del final de la vida. Las categorías de análisis identificadas establecen un punto de partida para seguir profundizando en el conocimiento integral de las necesidades de cuidados paliativos de la población infantil mediante una atención paliativa competente, individualizada y adaptada a la idiosincrasia de estos cuidados, con la finalidad de potenciar sus beneficios en el entorno domiciliario; todo ello a través de la exploración de las distintas esferas temáticas implicadas: los cuidados, el entorno, el paciente y la familia y los profesionales.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Los autores agradecen la participación desinteresada y anónima de los informantes que han participado en el estudio.