La Organización Mundial de la Salud (OMS) recomienda las intervenciones tempranas de rehabilitación y movilización en pacientes hospitalizados por COVID-19. Los beneficios de la fisioterapia precoz, durante la estancia hospitalaria, no han sido probados en ensayos clínicos.
ObjetivoEvaluar los efectos de la fisioterapia precoz y educación para la salud en pacientes COVID-19 hospitalizados, en relación con los síntomas descritos en estudios previos, analizando diferencias entre grupos respecto a su acondicionamiento físico, necesidad de oxigenoterapia y estancia hospitalaria.
MetodologíaEnsayo clínico aleatorizado con dos brazos, desarrollado en unidades de hospitalización y cuidados respiratorios intermedios (UCRI), con pacientes COVID-19. Se incluyeron 64 sujetos en el grupo experimental (implementación de un programa de fisioterapia precoz tras 48-72 horas de ingreso) y 62 en el grupo control (tratamiento habitual del centro).
Variables sociodemográficas y clínicas: escala de disnea modified Medical Research Council (Mmrc), oxigenoterapia, Medical Research Council Scale sum score (MRC-SS), 30 segundos sit to stand test (30 s-STST), fuerza de prensión manual (FPM), Tinetti, escala de fragilidad (FRAIL-España) y escala Post-COVID-19 Functional Status (PCFS). Se evaluaron al ingreso, al alta y a los dos meses del alta.
ResultadosLos experimentales tuvieron menos días de ingreso y de oxigenoterapia convencional. Al alta, presentan menor riesgo de caída (72,9 vs. 95,8%) y menor debilidad en MRC-SS (2,1 vs. 14,6%). A los dos meses tenían menor fragilidad (5,0 vs. 14,5%), mayor fuerza de prensión manual, menos disnea, mejores resultados en 30s-STST y menos limitaciones post-COVID (86,5 vs. 96,4%).
ConclusiónLa intervención de fisioterapia precoz en pacientes COVID-19 y la educación para la salud recibida previenen la debilidad muscular durante el ingreso, mejoran el acondicionamiento físico al alta y a los dos meses y disminuyen los días de estancia hospitalaria.
ClinicalTrials.gov (NCT05032885).
The WHO recommends early rehabilitation and mobilization interventions in patients hospitalized for COVID-19. The benefits of early physiotherapy, during the hospital stay, have not been proven in clinical trials.
ObjectiveTo evaluate the effects of early physiotherapy and health education in hospitalized COVID-19 patients, in relation to the symptoms described in previous studies, analyzing differences between groups regarding their physical conditioning, need for oxygen therapy and hospital stay.
MethodologyRandomized clinical trial with two arms, developed in hospitalization and intermediate respiratory care units, with COVID-19 patients. Sixty-four patients included in the experimental group (implementation of an early physiotherapy program after 48–72 h of admission) and 62 patients in the control group (usual treatment of the center).
Sociodemographic and clinical variables: mMRC, oxygen therapy, MRC-SS, 30 s-STST, FPM, Tinetti, FRAIL-España and PCFS. They were evaluated on admission, discharge and two months after discharge.
ResultsThe experimental patients had fewer days of admission and conventional oxygen therapy. At discharge, they present a lower risk of falling (72.9% vs. 95.8%) and less weakness in MRC-SS (2.1% vs. 14.6%). At two months they had less frailty (5.0% vs. 14.5%), greater hand grip strength, less dyspnea, better results in 30s-STST and fewer post-COVID limitations (86.5% vs. 96.4%).
ConclusiónThe intervention of early physiotherapy in COVID-19 patients and the health education received, prevents muscle weakness during admission, improves physical conditioning at discharge and two months later, and reduces the days of hospital stay.
ClinicalTrials.gov (NCT05032885).
- •
La fisioterapia precoz mostró resultados positivos sobre las necesidades de oxígeno y la debilidad en el grupo experimental.
- •
A los dos meses, se observaron mejores resultados sobre la disnea y el estatus funcional en el grupo experimental.
- •
Este estudio apunta el efecto positivo a medio plazo de la educación para la salud sobre la calidad de vida del paciente.
- •
Los beneficios biopsicosociales alcanzados justifican la implementación de programas de fisioterapia precoz en pacientes COVID-19.
El 11 de febrero del 2020, el Comité Internacional de Taxonomía de los Virus (ICTV) anunció un virus de reciente aparición llamado SARS-CoV-2. Ese mismo día, la Organización Mundial de la Salud (OMS) denominó a la enfermedad que este causaba como COVID-191 y un mes más tarde la declaró pandemia2.
Aunque la mayoría de los pacientes con COVID-19 presentan sintomatología leve (fiebre, tos, fatiga, disnea y mialgias)3, un 14% desarrolla una enfermedad grave que requiere hospitalización y un 5% necesita ingreso en una Unidad de Cuidados Intensivos (UCI)4.
Tras la recuperación aguda de los pacientes con COVID-19, pueden persistir síntomas como fatiga, mareos, neuropatía, taquicardias, dolores musculares y articulares, intolerancia al ejercicio, alteración de la memoria y de la atención5,6.
Si bien las consecuencias de la COVID-19 en aquellos pacientes que requirieron hospitalización aún no se habían definido claramente7, la OMS recomendaba las intervenciones tempranas de rehabilitación y movilización, siempre que se pudieran realizar de forma segura8. Sin embargo, hasta la fecha, no se han publicado ensayos clínicos que evalúen la respuesta a la fisioterapia precoz en estos individuos.
La hipótesis de partida de este estudio es que el inicio precoz del tratamiento de fisioterapia y la educación sanitaria en pacientes hospitalizados por COVID-19 influye sobre su nivel de acondicionamiento físico.
ObjetivosEl objetivo principal fue evaluar los efectos de un programa de fisioterapia precoz en pacientes con COVID-19, en términos de acondicionamiento físico, necesidad de oxigenoterapia y estancia hospitalaria, frente al tratamiento habitual. De manera secundaria, se evaluaron los efectos, entre el grupo experimental y el de control, en hombres y mujeres, por separado, y también según grupos de edad (menores o mayores de 65 años).
MetodologíaEnsayo clínico aleatorizado, llevado a cabo de marzo a junio del 2021 en un hospital de complejidad intermedia de la Comunidad de Madrid, para valorar la efectividad de un programa de fisioterapia precoz en pacientes ingresados en unidades de hospitalización.
Este estudio adoptó las recomendaciones de la declaración de Helsinki y fue aprobado por el Comité de Ética (CEIm 20/58). ClinicalTrials.gov (NCT05032885).
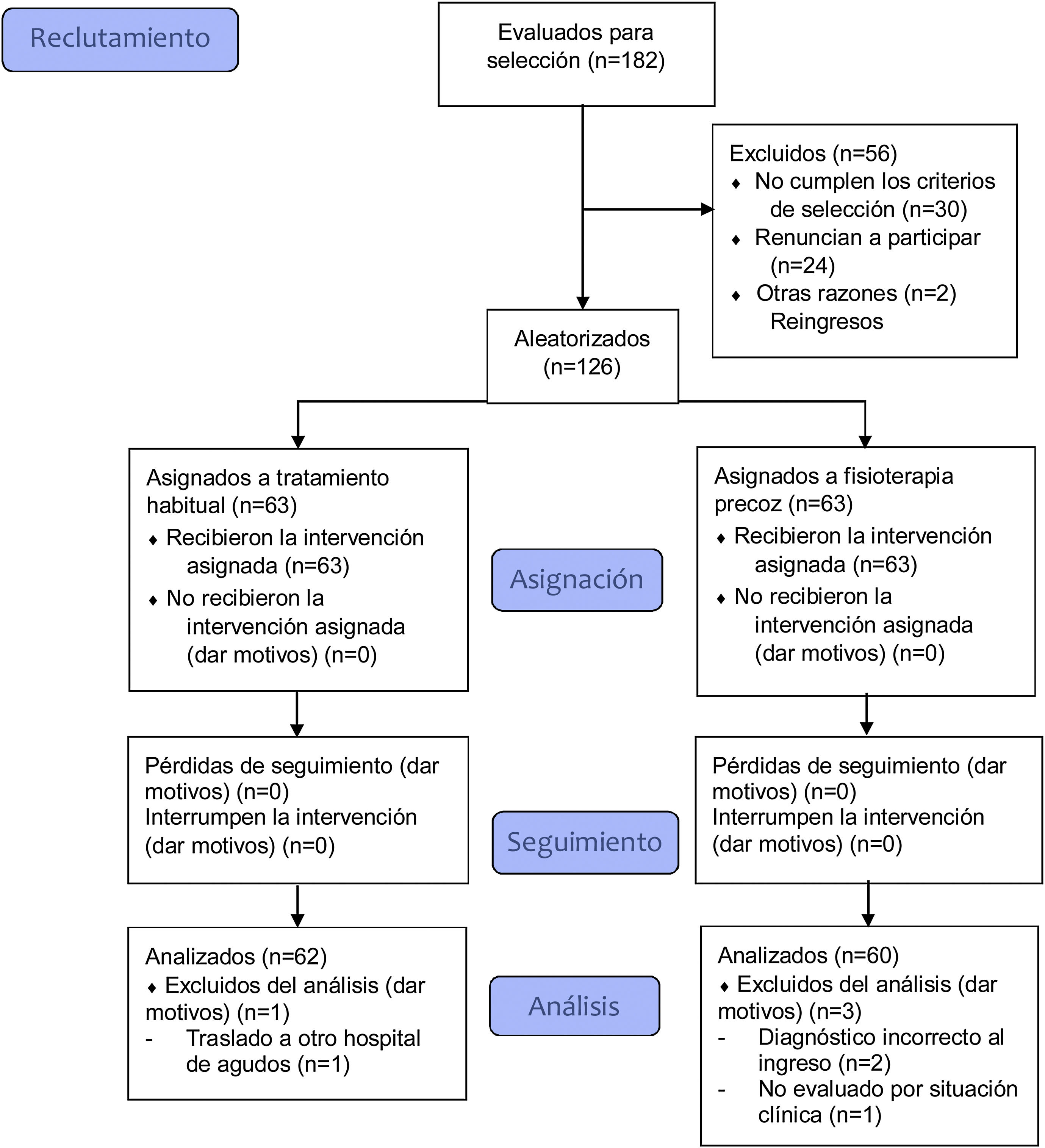
Se incluyeron en el estudio a todos los pacientes que ingresaron en hospitalización durante el periodo de captación, con una estancia hospitalaria previsible mayor de 48 horas y con diagnóstico de COVID-19, mayores de edad, que consintieron y firmaron el correspondiente documento de participación en el estudio. No se admitieron personas embarazadas, con demencia, enfermedades terminales o aquellas en las que existieron problemas de comunicación. Se excluyeron a los sujetos trasladados a otro hospital de agudos, por imposibilidad de continuar el seguimiento y aquellos en los que, por motivos clínicos, no se pudo evaluar ninguna escala motora. Los éxitus ocurridos durante el ingreso hospitalario se consideraron pérdidas de seguimiento.
ProcedimientoTodos los pacientes que cumplieron los criterios de inclusión fueron invitados a participar en el estudio, por un miembro del equipo investigador, en las 24 horas siguientes al ingreso. Aquellos que aceptaron participar, fueron asignados aleatoriamente, mediante sobres cerrados en bloques de 30, a recibir fisioterapia precoz (grupo experimental) o al tratamiento habitual del centro (grupo control). Las variables se midieron, en ambos grupos, el día de ingreso hospitalario, del alta y tras dos meses del alta hospitalaria, excepto la escala de fragilidad (FRAIL-España) que no se midió al alta del hospital porque evalúa la situación del individuo en su vida habitual, y la escala Post-COVID-19 Functional Status (PCFS) que no se valora al ingreso, por ser una escala que evalúa la situación de los pacientes tras pasar la COVID-19.
La aleatorización se llevó a cabo por una integrante del equipo que no participó ni en la recogida de datos ni en el tratamiento del grupo experimental. La fisioterapia precoz implementada en el grupo experimental fue efectuada por las fisioterapeutas del equipo investigador. Igualmente, todas las escalas utilizadas en el estudio para evaluar a los pacientes, fueron implementadas por las integrantes del equipo investigador.
Únicamente se pudo mantener el cegamiento en el análisis estadístico, ya que tanto el sujeto como el miembro del equipo investigador que aplicó el tratamiento en el grupo experimental conocían el grupo al que había sido asignado el paciente.
Al grupo experimental, desde las 48 horas del ingreso, se le implementó un protocolo de técnicas de fisioterapia: fisioterapia respiratoria (ventilaciones dirigidas) y entrenamiento motor (cinesiterapia pasiva, activo-asistida, activa y reeducación de la marcha)9, adaptadas a la situación clínica del paciente. A este grupo, al alta hospitalaria, se le dio indicaciones para continuar con las técnicas aprendidas en su domicilio.
Los pacientes del grupo control recibieron el tratamiento habitual del centro, que solo incluía técnicas de fisioterapia respiratoria y entrenamiento motor, cuando el facultativo responsable lo consideró necesario y si tras realizar una solicitud de interconsulta al médico rehabilitador (según procedimiento habitual del centro), este también lo consideró apropiado.
VariablesDemográficas (edad, sexo) e índice de masa corporal. Variables clínicas: fragilidad (FRAIL-España), fuerza muscular (Medical Research Council Scale sum score [MRC-SS], fuerza de prensión manual [FPM], 30s-Sit to Stand Test [30s-STST]), disnea (modified Medical Research Council [mMRC]), deambulación (Tinetti), días con necesidad de oxigenoterapia, restricciones funcionales por la PCFS), estancia y motivo de alta.
Definición de herramientasFRAIL-España10: escala que evalúa la fragilidad mediante cinco ítems (F-fatiga [cansancio la mayor parte del tiempo o todo el tiempo], R-resistencia [dificultad para subir 10 escalones sin descansar], A-ambulación [dificultad para caminar varios cientos de metros], I-enfermedades [presencia de cinco enfermedades o más: hipertensión, diabetes, cáncer, enfermedad pulmonar crónica, infarto de miocardio, insuficiencia cardiaca congestiva, angina, asma, artritis, ictus y enfermedad renal] y L-pérdida de peso [pérdida involuntaria de 5% o más del peso en el último año]). Se clasifica a los pacientes en buen estado (0 ítems), pre frágiles (uno a dos ítems) y frágiles (tres a cinco ítems). Desde su publicación, esta escala ha sido validada y utilizada para evaluar la fragilidad en personas de diferentes sexos, edades, culturas y también puede ser completada por teléfono o correo electrónico11. Se mide al ingreso y a los dos meses del alta hospitalaria.
MRC-SS: mide la fortaleza muscular, evaluando, mediante testado manual, 12 paquetes musculares. Los valores posibles van del cero al 60. Considera que el paciente presenta signos clínicos de debilidad cuando la puntuación es inferior a 48. Se implementa según el protocolo de evaluación descrito por Vanpee et al.12 que se encuentra disponible en http://links.lww.com/CCM/A780. Se midió al ingreso, al alta y a los dos meses del alta hospitalaria.
FPM: se mide con un dinamómetro de mano digital Jamar®. Determina valores de referencia para la FPM individual. El paciente debe agarrar el dinamómetro con la máxima fuerza durante tres segundos, se recogen tres mediciones con la mano dominante y se utiliza en el análisis el máximo valor obtenido13. Se valoró al ingreso, al alta y a los dos meses del alta.
30s-STST: evalúa el riesgo de caída, fuerza muscular y funcionalidad de miembros inferiores14. Comienza con el paciente sentado en una silla de altura estándar (45 cm), con brazos cruzados sobre el pecho y se le indica que complete la acción de levantarse y sentarse tantas veces como le sea posible durante 30 segundos15. Se utilizó la misma silla para todas las valoraciones. Se valoró al ingreso, al alta y a los dos meses del alta.
Escala de disnea mMRC: el paciente valora subjetivamente su grado de disnea en cinco niveles en función de la actividad física realizada (0 = disnea solo con ejercicio extenuante; 1 = disnea al correr en terreno llano o al subir una pendiente leve; 2 = camina más lento que las personas de la misma edad debido a la disnea, o tiene que detenerse para respirar cuando camina a su propio ritmo en terreno llano; 3 = se detiene para respirar después de caminar 91 m o después de unos minutos en terreno llano; 4 = demasiado disneico para salir de casa o sin aliento al vestirse)16. Se midió al ingreso, al alta y a los dos meses del alta.
Escala Tinetti17,18: evalúa la capacidad de los pacientes para caminar y mantener el equilibrio. Consta de una escala de equilibrio y una de marcha. La primera lleva al sujeto a través de posiciones y cambios de posición reflejando tareas de estabilidad que están relacionadas con actividades básicas de la vida diaria. La de marcha valora aspectos cualitativos de la locomoción. La puntuación máxima es de 28 puntos (16 de equilibrio y 12 de marcha). La puntuación final subdivide a los individuos en tres grupos de riesgo de caídas: mayor riesgo (≤ 18 puntos), riesgo moderado (19-23 puntos) y riesgo mínimo (≥ 24 puntos). Este riesgo está asociado a la debilidad de los miembros inferiores. Cuanta mayor debilidad, mayor será el riesgo. Se valoró al ingreso, al alta y a los dos meses del alta.
Escala PCFS: cuantifica las percepciones de los pacientes sobre restricciones funcionales específicas de la COVID-19 en la vida diaria19. Este cuestionario se compone de cinco grados (0 = sin limitaciones, 1 = limitaciones despreciables; 2 = ligeras limitaciones; 3 = limitaciones moderadas; 4 = limitaciones graves). El PCFS ha sido validado para pacientes con COVID-1920. Se midió al alta y a los dos meses del alta hospitalaria.
Análisis estadísticoLas variables se describen como mediana y rango intercuartílico (Q1-Q3) o media y desviación estándar (DE) para las variables cuantitativas (en función del comportamiento paramétrico de las mismas). Para las variables cualitativas se utilizan las frecuencias absolutas (n) y relativas (%). La normalidad de las variables se evalúa mediante la prueba de Kolmogorov-Smirnov.
Se emplearon pruebas de T de Student o U de Mann-Whitney, según normalidad, y pruebas de X2 para constatar la ausencia de diferencias significativas en las características basales entre los pacientes asignados a los grupos experimental y de control. De igual forma, se analizó la existencia de diferencias en el acondicionamiento físico, oxigenoterapia y estancia hospitalaria, entre los grupos experimental y control, en cada momento evaluado (ingreso, alta y dos meses).
Para cada uno de los grupos de estudio, se evaluó la evolución de la proporción de pacientes que presentaron debilidad muscular (MMRC-SS < 48) a lo largo del tiempo, se emplearon las pruebas de Friedman y el tamaño del efecto se valoró mediante la prueba W de Kendal. Todos estos análisis se hicieron, además, en varones y mujeres por separado y en menores y mayores de 65 años.
Se consideró como estadísticamente significativa una p < 0,05. Para el análisis de los datos se utilizó el paquete estadístico SPSS Statistics para Windows (versión 23.0 IBM Corp; EE. UU.) y el programa Stata® (versión IC14, StataCorp LLC; EE. UU.).
ResultadosDe marzo a junio del 2021, ingresaron 182 pacientes con diagnóstico de COVID-19. Se aleatorizaron a 126 y se analizaron 122 pacientes (62 controles vs. 60 experimentales) (fig. 1). Durante el ingreso hospitalario fallecieron un total de seis pacientes (tres controles y tres experimentales), de los cuales solo se analizaron los datos recogidos hasta el momento del fallecimiento. El seguimiento se prolongó hasta septiembre del 2021. El ensayo finalizó al alcanzar el tamaño muestral previsto.
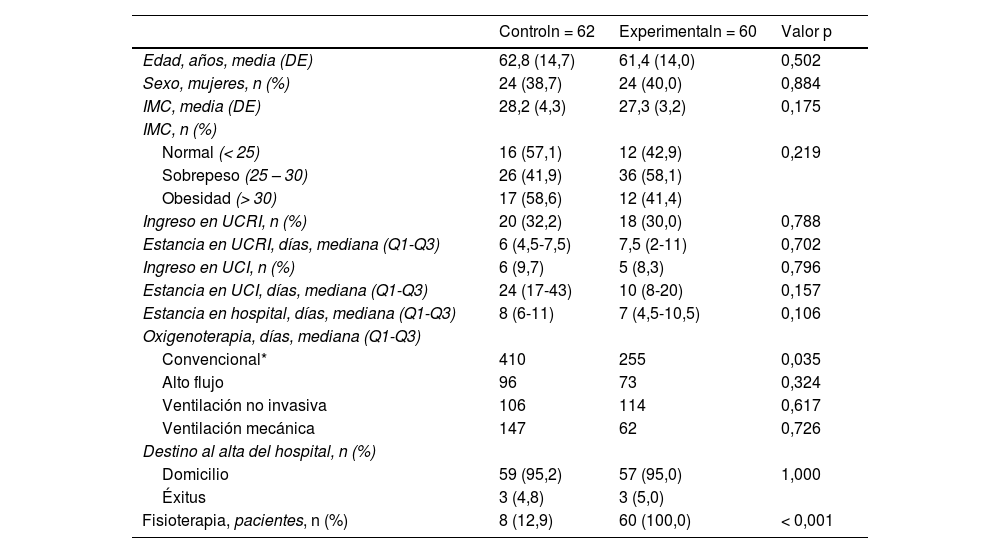
No hay diferencias entre las características poblacionales de ambos grupos (tabla 1).
Descriptivos de todos los pacientes
| Controln = 62 | Experimentaln = 60 | Valor p | |
|---|---|---|---|
| Edad, años, media (DE) | 62,8 (14,7) | 61,4 (14,0) | 0,502 |
| Sexo, mujeres, n (%) | 24 (38,7) | 24 (40,0) | 0,884 |
| IMC, media (DE) | 28,2 (4,3) | 27,3 (3,2) | 0,175 |
| IMC, n (%) | |||
| Normal (< 25) | 16 (57,1) | 12 (42,9) | 0,219 |
| Sobrepeso (25 – 30) | 26 (41,9) | 36 (58,1) | |
| Obesidad (> 30) | 17 (58,6) | 12 (41,4) | |
| Ingreso en UCRI, n (%) | 20 (32,2) | 18 (30,0) | 0,788 |
| Estancia en UCRI, días, mediana (Q1-Q3) | 6 (4,5-7,5) | 7,5 (2-11) | 0,702 |
| Ingreso en UCI, n (%) | 6 (9,7) | 5 (8,3) | 0,796 |
| Estancia en UCI, días, mediana (Q1-Q3) | 24 (17-43) | 10 (8-20) | 0,157 |
| Estancia en hospital, días, mediana (Q1-Q3) | 8 (6-11) | 7 (4,5-10,5) | 0,106 |
| Oxigenoterapia, días, mediana (Q1-Q3) | |||
| Convencional* | 410 | 255 | 0,035 |
| Alto flujo | 96 | 73 | 0,324 |
| Ventilación no invasiva | 106 | 114 | 0,617 |
| Ventilación mecánica | 147 | 62 | 0,726 |
| Destino al alta del hospital, n (%) | |||
| Domicilio | 59 (95,2) | 57 (95,0) | 1,000 |
| Éxitus | 3 (4,8) | 3 (5,0) | |
| Fisioterapia, pacientes, n (%) | 8 (12,9) | 60 (100,0) | < 0,001 |
los días de oxigenoterapia convencional comprenden gafas nasales, ventimask y ventimask reservorio.DE: desviación estándar; IMC: índice de masa corporal; UCI: Unidad de Cuidados Intensivos; UCRI: Unidad de Cuidados Respiratorios Intermedios; Q1-Q3: valor del primer y tercer cuartil, respectivamente.
Aunque no de forma significativa, los pacientes del grupo experimental tuvieron menos ingresos en la Unidad de Cuidados Respiratorios Intermedios (UCRI), en la Unidad de Cuidados Intensivos (UCI) y estancias inferiores en UCI y en el hospital (tabla 1). Respecto al número de días con necesidad de oxigenoterapia, los controles requirieron más días de oxigenoterapia convencional (días con gafas nasales, ventimask o ventimask reservorio) que los experimentales (mediana [Q1-Q3]: 5 [3-7] vs. 4 [2-6] días; p = 0,035). Con el resto de oxigenoterapia no encontramos diferencias entre grupos.
De los pacientes del grupo control, 12,9% (ocho de 62) también recibieron fisioterapia. Si bien la mediana de días de cada técnica fue similar en ambos grupos, el inicio de la fisioterapia en los controles fue el día 22 vs. el segundo día de los experimentales (tabla 2).
Pacientes que recibieron fisioterapia durante la hospitalización
| Controln = 8 | Experimentaln = 60 | Valor p | |
|---|---|---|---|
| Días desde ingreso en hospital hasta inicio de fisioterapia, mediana (Q1-Q3) | 22 (5 – 34) | 2 (1 – 3) | 0,002 |
| Tipo de fisioterapia, días, mediana (Q1-Q3) | |||
| Fisioterapia respiratoria | 5,5 (3,3-25,3) | 4,0 (3,0-5,0) | 0,121 |
| Movilización activa | 4,5 (2,3-15,0) | 4,0 (3,0-5,0) | 0,610 |
| Sedestación | 4,5 (2,3-12,5) | 3,0 (2,0-5,0) | 0,413 |
| Bipedestación | 3,5 (2,3-8,0) | 4,0 (3,0-5,0) | 0,832 |
| Marcha | 3,0 (2,3-5,8) | 3,0 (2,0-4,8) | 0,931 |
| Movilización pasiva | 1,5 (0,0-14,8) | 0,0 (0,0-0,0) | 0,010 |
Q1-Q3: valor del primer y tercer cuartil, respectivamente.
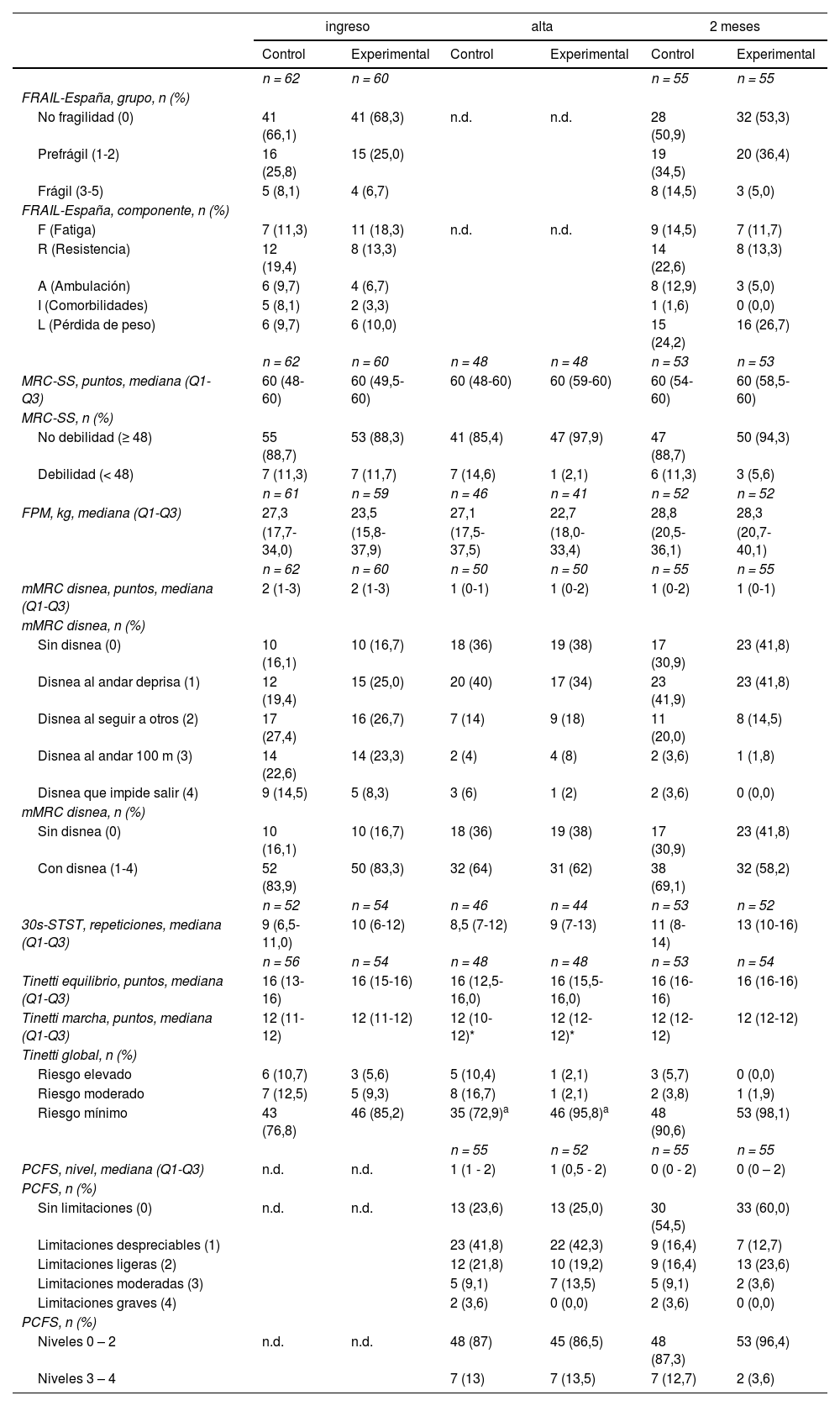
La presencia de fragilidad al ingreso fue similar en ambos grupos, con un porcentaje discretamente superior en los controles vs. experimentales (8,1 vs. 6,7%). Esta diferencia se incrementó a los dos meses del alta hospitalaria, observando más controles frágiles que experimentales (14,5 vs. 5,0%). Con respecto a los componentes de la escala de fragilidad, a los dos meses se observó en los controles mayor aumento en la fatiga, más problemas al subir escaleras (resistencia) y también en la ambulación, pero el incremento más llamativo en ambos grupos es la pérdida de peso (tabla 3).
Variables medidas al ingreso, al alta y a los dos meses del alta hospitalaria
| ingreso | alta | 2 meses | ||||
|---|---|---|---|---|---|---|
| Control | Experimental | Control | Experimental | Control | Experimental | |
| n = 62 | n = 60 | n = 55 | n = 55 | |||
| FRAIL-España, grupo, n (%) | ||||||
| No fragilidad (0) | 41 (66,1) | 41 (68,3) | n.d. | n.d. | 28 (50,9) | 32 (53,3) |
| Prefrágil (1-2) | 16 (25,8) | 15 (25,0) | 19 (34,5) | 20 (36,4) | ||
| Frágil (3-5) | 5 (8,1) | 4 (6,7) | 8 (14,5) | 3 (5,0) | ||
| FRAIL-España, componente, n (%) | ||||||
| F (Fatiga) | 7 (11,3) | 11 (18,3) | n.d. | n.d. | 9 (14,5) | 7 (11,7) |
| R (Resistencia) | 12 (19,4) | 8 (13,3) | 14 (22,6) | 8 (13,3) | ||
| A (Ambulación) | 6 (9,7) | 4 (6,7) | 8 (12,9) | 3 (5,0) | ||
| I (Comorbilidades) | 5 (8,1) | 2 (3,3) | 1 (1,6) | 0 (0,0) | ||
| L (Pérdida de peso) | 6 (9,7) | 6 (10,0) | 15 (24,2) | 16 (26,7) | ||
| n = 62 | n = 60 | n = 48 | n = 48 | n = 53 | n = 53 | |
| MRC-SS, puntos, mediana (Q1-Q3) | 60 (48-60) | 60 (49,5-60) | 60 (48-60) | 60 (59-60) | 60 (54-60) | 60 (58,5-60) |
| MRC-SS, n (%) | ||||||
| No debilidad (≥ 48) | 55 (88,7) | 53 (88,3) | 41 (85,4) | 47 (97,9) | 47 (88,7) | 50 (94,3) |
| Debilidad (< 48) | 7 (11,3) | 7 (11,7) | 7 (14,6) | 1 (2,1) | 6 (11,3) | 3 (5,6) |
| n = 61 | n = 59 | n = 46 | n = 41 | n = 52 | n = 52 | |
| FPM, kg, mediana (Q1-Q3) | 27,3 | 23,5 | 27,1 | 22,7 | 28,8 | 28,3 |
| (17,7-34,0) | (15,8-37,9) | (17,5-37,5) | (18,0-33,4) | (20,5-36,1) | (20,7-40,1) | |
| n = 62 | n = 60 | n = 50 | n = 50 | n = 55 | n = 55 | |
| mMRC disnea, puntos, mediana (Q1-Q3) | 2 (1-3) | 2 (1-3) | 1 (0-1) | 1 (0-2) | 1 (0-2) | 1 (0-1) |
| mMRC disnea, n (%) | ||||||
| Sin disnea (0) | 10 (16,1) | 10 (16,7) | 18 (36) | 19 (38) | 17 (30,9) | 23 (41,8) |
| Disnea al andar deprisa (1) | 12 (19,4) | 15 (25,0) | 20 (40) | 17 (34) | 23 (41,9) | 23 (41,8) |
| Disnea al seguir a otros (2) | 17 (27,4) | 16 (26,7) | 7 (14) | 9 (18) | 11 (20,0) | 8 (14,5) |
| Disnea al andar 100 m (3) | 14 (22,6) | 14 (23,3) | 2 (4) | 4 (8) | 2 (3,6) | 1 (1,8) |
| Disnea que impide salir (4) | 9 (14,5) | 5 (8,3) | 3 (6) | 1 (2) | 2 (3,6) | 0 (0,0) |
| mMRC disnea, n (%) | ||||||
| Sin disnea (0) | 10 (16,1) | 10 (16,7) | 18 (36) | 19 (38) | 17 (30,9) | 23 (41,8) |
| Con disnea (1-4) | 52 (83,9) | 50 (83,3) | 32 (64) | 31 (62) | 38 (69,1) | 32 (58,2) |
| n = 52 | n = 54 | n = 46 | n = 44 | n = 53 | n = 52 | |
| 30s-STST, repeticiones, mediana (Q1-Q3) | 9 (6,5-11,0) | 10 (6-12) | 8,5 (7-12) | 9 (7-13) | 11 (8-14) | 13 (10-16) |
| n = 56 | n = 54 | n = 48 | n = 48 | n = 53 | n = 54 | |
| Tinetti equilibrio, puntos, mediana (Q1-Q3) | 16 (13-16) | 16 (15-16) | 16 (12,5-16,0) | 16 (15,5-16,0) | 16 (16-16) | 16 (16-16) |
| Tinetti marcha, puntos, mediana (Q1-Q3) | 12 (11-12) | 12 (11-12) | 12 (10-12)* | 12 (12-12)* | 12 (12-12) | 12 (12-12) |
| Tinetti global, n (%) | ||||||
| Riesgo elevado | 6 (10,7) | 3 (5,6) | 5 (10,4) | 1 (2,1) | 3 (5,7) | 0 (0,0) |
| Riesgo moderado | 7 (12,5) | 5 (9,3) | 8 (16,7) | 1 (2,1) | 2 (3,8) | 1 (1,9) |
| Riesgo mínimo | 43 (76,8) | 46 (85,2) | 35 (72,9)a | 46 (95,8)a | 48 (90,6) | 53 (98,1) |
| n = 55 | n = 52 | n = 55 | n = 55 | |||
| PCFS, nivel, mediana (Q1-Q3) | n.d. | n.d. | 1 (1 - 2) | 1 (0,5 - 2) | 0 (0 - 2) | 0 (0 – 2) |
| PCFS, n (%) | ||||||
| Sin limitaciones (0) | n.d. | n.d. | 13 (23,6) | 13 (25,0) | 30 (54,5) | 33 (60,0) |
| Limitaciones despreciables (1) | 23 (41,8) | 22 (42,3) | 9 (16,4) | 7 (12,7) | ||
| Limitaciones ligeras (2) | 12 (21,8) | 10 (19,2) | 9 (16,4) | 13 (23,6) | ||
| Limitaciones moderadas (3) | 5 (9,1) | 7 (13,5) | 5 (9,1) | 2 (3,6) | ||
| Limitaciones graves (4) | 2 (3,6) | 0 (0,0) | 2 (3,6) | 0 (0,0) | ||
| PCFS, n (%) | ||||||
| Niveles 0 – 2 | n.d. | n.d. | 48 (87) | 45 (86,5) | 48 (87,3) | 53 (96,4) |
| Niveles 3 – 4 | 7 (13) | 7 (13,5) | 7 (12,7) | 2 (3,6) | ||
FPM: fuerza de prensión manual; mMRC disnea: escala de disnea modified Medical Research Council; MRC-SS: Medical Research Council Scale sum score; PCFS: Post-COVID-19 Functional Status; Q1-Q3: valor del primer y tercer cuartil, respectivamente; 30s-STST: 30 segundos sit to stand test.
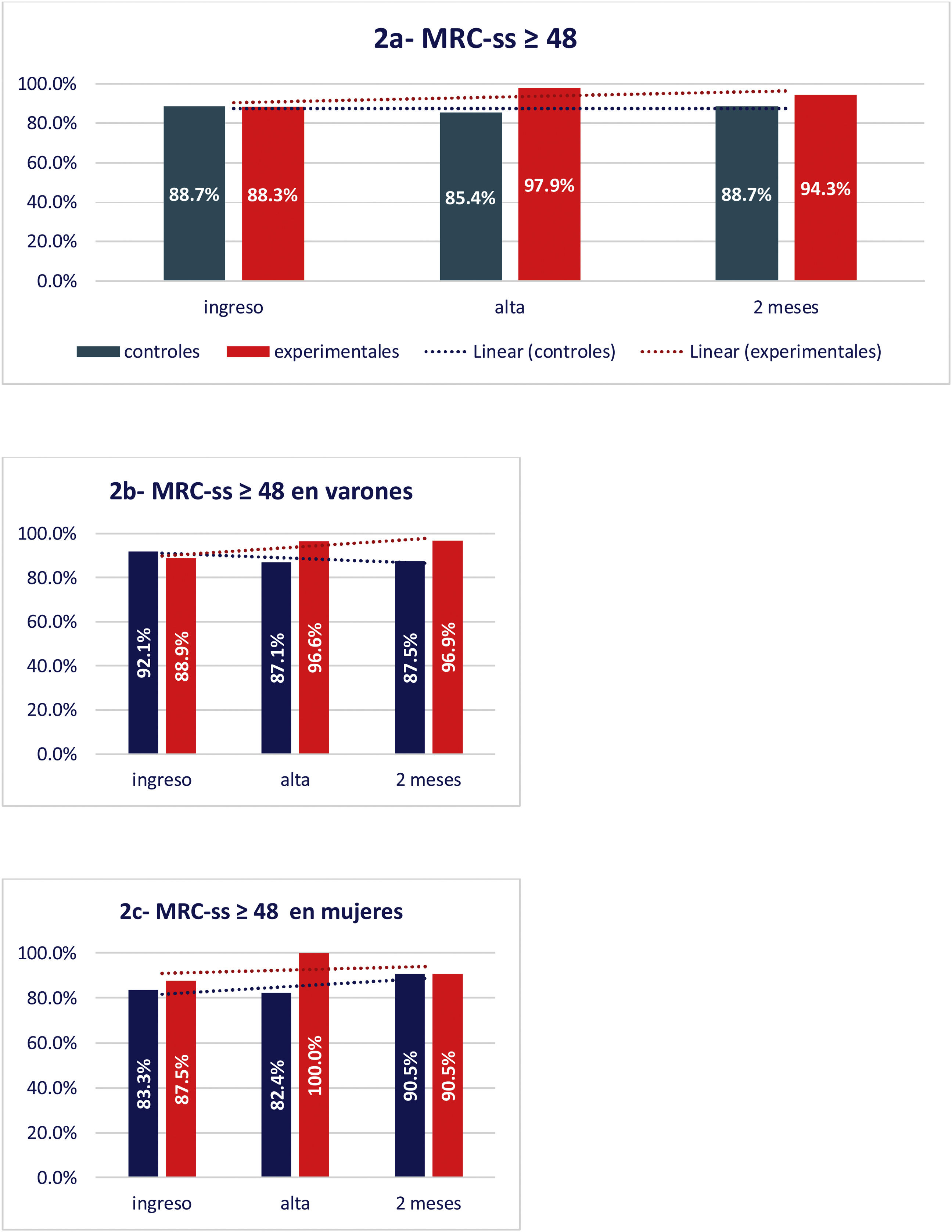
Aunque la mayoría de los sujetos obtuvieron puntuaciones elevadas en la escala MRC-SS al ingreso, 11,3% de los controles y 11,7% de los experimentales tenían puntuaciones de debilidad (< 48 puntos). Al alta del hospital, la proporción de pacientes débiles fue superior en el grupo control (14,6 vs. 2,1%) y también a los dos meses del alta hospitalaria (11,3 vs. 5,6%).
Tanto en varones (material suplementario tabla S1) como en pacientes menores de 65 años (material suplementario tabla S2), vemos en el grupo control ese aumento del porcentaje de debilidad, mientras que a los dos meses, respecto al ingreso en los experimentales, se observa una disminución en el porcentaje de sujetos débiles (fig. 2).
Evolución de la ausencia de debilidad (MRC-SS ≥ 48 puntos) entre el ingreso, el alta hospitalaria y a los dos meses del alta: en todos los pacientes (2 a), en los varones (2 b), en las mujeres (2 c), en los pacientes menores de 65 años (2 d) y en los pacientes de 65 o más años (2 e).
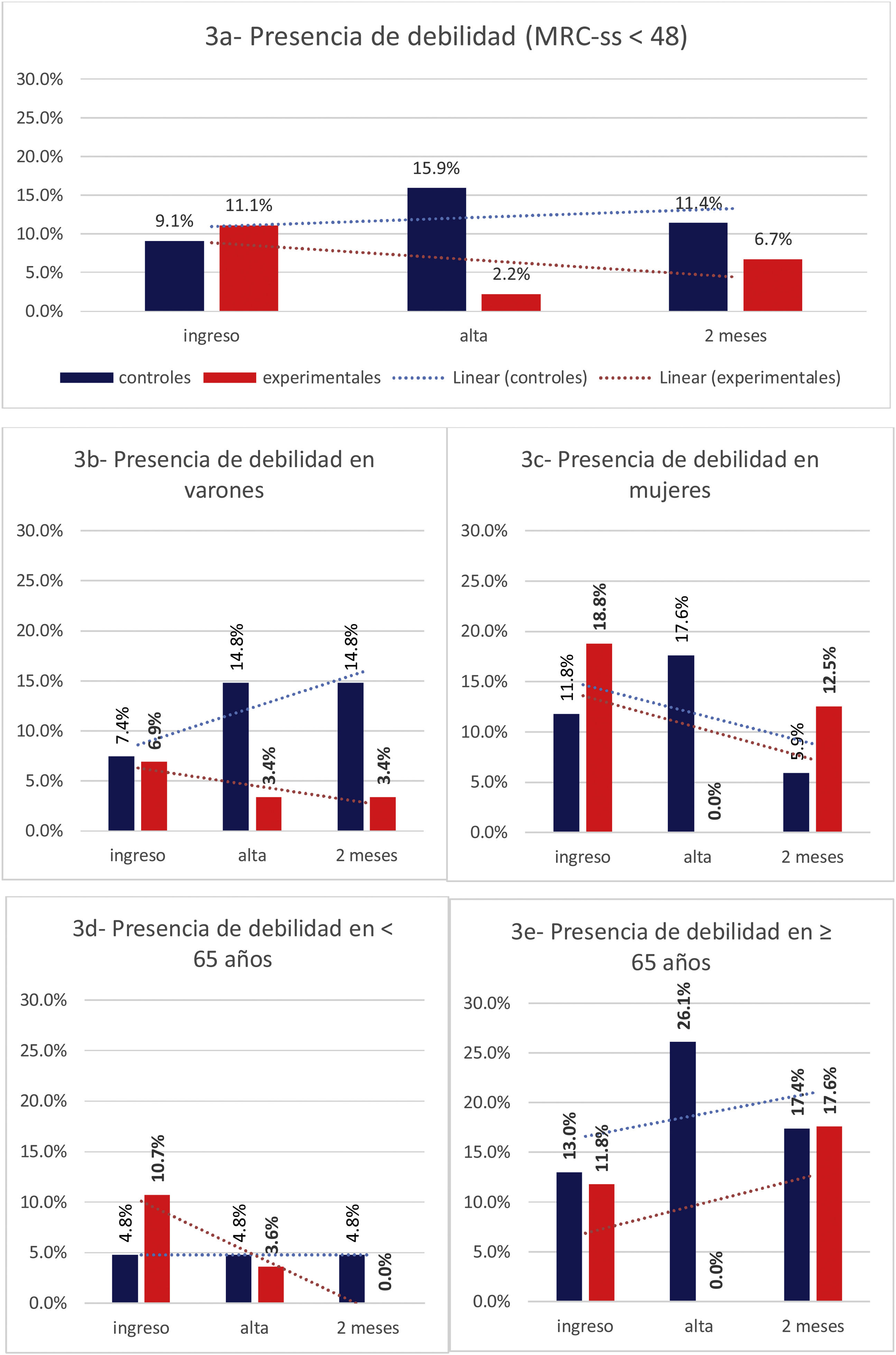
No a todos los pacientes se les pudo evaluar la MRC-SS al alta y a los dos meses. Algunos abandonaron el hospital antes de poder completarse la evaluación al alta, por el miembro del equipo investigador, y otros no pudieron acudir al hospital a los dos meses del alta. Aun así, analizando la evolución de aquellos que sí fueron evaluados en los tres momentos (44 controles y 44 experimentales), observamos un incremento, clínicamente relevante, en la debilidad (MRC-SS < 48) de los controles entre el ingreso vs. el alta y a los dos meses, mientras que en los experimentales existe una disminución del porcentaje de pacientes con debilidad (p = 0,223) (fig. 3).
Evolución de la debilidad (MRC-SS < 48 puntos) entre el ingreso, el alta hospitalaria y a los dos meses del alta en los pacientes que fueron evaluados en los 3 momentos en todos los pacientes (3 a), en varones (3 b), en mujeres (3 c), en menores de 65 años (3 d) y en pacientes de 65 años o más (3 e).
Analizando los valores obtenidos en el FPM (tabla 2) encontramos mejores resultados en los controles tanto al ingreso como al alta. A los dos meses se presentó una mejoría en los experimentales, igualándose con los controles. Esta misma evolución ha sido apreciada también en varones (material suplementario tabla S1) y menores de 65 años (material suplementario tabla S2).
Con respecto a la disnea, los pacientes de ambos grupos ingresaron con valores similares en la escala mMRC. Sin embargo, a los dos meses hallamos diferencias clínicamente relevantes, observando mayor porcentaje de pacientes sin disnea en los experimentales (tabla 2). En el análisis por subgrupos, hemos notado menor porcentaje de mujeres controles sin disnea al ingreso, manteniendo valores similares a los dos meses, mientras que las experimentales tienen una mejoría significativa (p = 0,028) (material suplementario tabla S3).
En la prueba 30s-STST al ingreso no encontramos variaciones en el análisis global, aunque sí hemos hallado diferencias significativas entre grupos en los menores de 65 años a los dos meses del alta hospitalaria (p = 0,025) (material suplementario tabla S2).
En la escala de Tinetti, al alta del hospital, analizando los resultados globales obtenidos (tabla 3), observamos una diferencia estadísticamente significativa entre el grupo control y el experimental. De los pacientes, 72,9 vs. 95,8% (p = 0,002) presentaron un riesgo mínimo de caída, lo que indicaría menor debilidad de los miembros inferiores en el grupo experimental.
Teniendo en cuenta la escala PCFS, y centrándonos en los valores que reflejan limitaciones mínimas (cero a dos puntos), ambos grupos presentan la misma situación al alta, pero a los dos meses hay una mejoría importante de los experimentales (86,5 a 96,4%). Estas diferencias se ven más acentuadas en mujeres (material suplementario tabla S3) y mayores de 65 años (material suplementario tabla S4).
DiscusiónEn el presente estudio observamos que la intervención de fisioterapia precoz en pacientes hospitalizados por COVID-19 previene la debilidad, mejora la funcionalidad de los miembros inferiores, la FPM y disminuye la fragilidad en los meses siguientes al alta. También disminuye la disnea percibida y las necesidades de oxígeno convencional. Estos resultados irían en la línea de la OMS que recomienda las intervenciones tempranas de rehabilitación y movilización siempre que se puedan realizar de forma segura8.
Las complicaciones derivadas de la COVID-19 se han descrito en la literatura como series de casos o estudios de cohortes longitudinales; hemos hallado pocos ensayos clínicos que aporten datos comparativos entre grupos o valoraciones basales. Uno de estos últimos se llevó a cabo en China21, sobre un programa de telerehabilitación aplicado a pacientes tras el alta hospitalaria, a diferencia de nuestro estudio, en el que se realiza fisioterapia de forma precoz durante la hospitalización. De hecho, este es, a nuestro conocimiento, el primer ensayo clínico que evalúa los efectos de un programa de fisioterapia precoz en estos individuos. Por su diseño, un ensayo clínico minimiza los posibles sesgos y aporta mayor grado de evidencia científica que los estudios observacionales.
Pese a no contar con ensayos clínicos previos con los que podamos comparar los hallazgos de nuestro estudio, sí se han publicado estudios de cohorte retrospectivos22,23 que analizan los resultados de la rehabilitación en pacientes COVID-19, si bien Di Caudo et al.22 no cuentan con grupo control.
Analizando los resultados de nuestro estudio, en cuanto al número de días de estancia hospitalaria, observamos una duración menor con respecto a la mayor parte de la literatura revisada, donde se evidencian estancias más prolongadas (de los 21,4 días de media que recoge el estudio de Alonso et al.23 a los 45,4 días de media del estudio de Di Caudo et al.22). Esto podría deberse a que nuestro ensayo se llevó a cabo en etapas posteriores de la pandemia. En uno de los estudios mencionados22 destaca como hallazgo relevante que un abordaje rehabilitador precoz e individualizado durante la hospitalización podría disminuir la estancia hospitalaria, así como revertir los déficits funcionales observados; de ahí la importancia de implementar programas de fisioterapia precoz durante el ingreso hospitalario. Estos datos son similares a los obtenidos en nuestro análisis, donde con diferencias pequeñas en la estancia hospitalaria entre controles y experimentales, estos últimos presentan una mejor condición física y funcional al alta y a los dos meses.
En cuanto a la valoración de la fragilidad previa a la hospitalización, en un ensayo observacional retrospectivo24 reportan 68% de pacientes con COVID-19 frágiles (Índice de fragilidad > 0,25) y relacionan el riesgo mayor de estos sujetos a desarrollar sarcopenia. Estos niveles de fragilidad son muy superiores a los observados en nuestro estudio en ambos grupos, pero, aunque las escalas utilizadas son diferentes, hemos visto en nuestros pacientes que a los dos meses del alta se produce un aumento de la fragilidad en los controles a diferencia de los experimentales, en los que disminuye, lo que sugiere que la intervención de fisioterapia podría influir positivamente en la sarcopenia y así se ve reflejado en la reducción de la fatiga, los problemas al subir escaleras, la ambulación, y más aún, en la pérdida de peso.
En otro estudio de cohorte observacional prospectivo25 reportan que a los tres meses del alta hospitalaria, 56% de los pacientes mantendría una debilidad moderada (MRC-SS < 55) o severa (MRC-SS < 48). Si bien la debilidad en nuestros pacientes nunca alcanzó esa incidencia, la que hemos observado a los dos meses en el grupo experimental es inferior a la mostrada en los controles, partiendo de niveles similares al ingreso, lo que podría indicar que la intervención de fisioterapia habría mejorado este parámetro.
Respecto a la FPM que es considerado un método fiable para medir la función muscular, en un estudio transversal26 reportan valores medios, en pacientes con COVID-19 hospitalizados, al ingreso, de 18,26 kg en mujeres y 36,93 kg en varones. Los pacientes de nuestro estudio obtienen puntuaciones más bajas, lo que justificaría, tal como ellos concluyen, implementar estrategias de rehabilitación. De hecho, los experimentales mejoraron su FPM a los dos meses del alta, lo que apuntaría hacia el efecto beneficioso de la fisioterapia precoz sobre la función muscular.
La disnea es una de las variables más analizada en los estudios consultados, aunque en su mayoría se refieren a pacientes ingresados en UCI y carecen de datos comparativos entre grupos7,22,24. Uno de estos estudios reportan que, si bien los sujetos mejoran paulatinamente tras el alta hospitalaria, 47% mantiene disnea a los tres meses del alta (1-4 en la escala)27, aunque no poseen datos basales al ingreso. Otro de los estudios reporta 24% de personas con disnea al ingreso (> 2 en la escala), de las que se mantiene 13% a los tres meses28. Nosotros obtuvimos resultados similares que apuntan también a esa disminución de síntomas en el tiempo, pero, además, en nuestro ensayo sí comprobamos que a los dos meses hay mayor porcentaje de experimentales sin disnea (valor = 0) que de controles, más llamativo aún en el subgrupo de mujeres.
En un estudio prospectivo de cohorte29, en la escala 30-STST aplicada a pacientes COVID-19 hospitalizados, hallaron un rango de resultados de 10-13 repeticiones en la prueba a los dos meses, en aquellos que recibieron rehabilitación durante el ingreso. Estos resultados son similares a los obtenidos en nuestro grupo experimental (rango 10-16) frente a los resultados más bajos de los controles (rango 8-14), apuntando también a que la fisioterapia habría mejorado la capacidad funcional de los sujetos.
Respecto a la debilidad de miembros inferiores, valorada en relación con el nivel de riesgo obtenido por la prueba Tinetti, no hemos encontrado literatura que haya utilizado esta medida en pacientes COVID-19, pero observamos que los experimentales de nuestro ensayo que recibieron tratamiento de fisioterapia precoz presentan significativamente menor riesgo al alta, lo que se traduce en menor debilidad.
Como medida de valoración global de secuelas mediante la PCFS, en un estudio de cohorte prospectivo28 evidencian una disminución de síntomas persistentes limitantes (PCFS ≥ 2) pasando de 44%, en el momento del alta, a 22% tres meses después. Si bien nuestros resultados reflejan menor porcentaje de pacientes con síntomas limitantes, sí observamos a los dos meses la misma tendencia hacia la mejoría, pero mucho más evidente en el grupo experimental, que recibió tratamiento de fisioterapia durante el ingreso, que en el control.
Limitaciones del estudioCreemos que el momento en el que se realizó el estudio (tercera ola de la pandemia en España) y los conocimientos adquiridos sobre el tratamiento de los pacientes, conllevaron una disminución de la estancia media hospitalaria respecto al inicio de la pandemia. Es posible que, con estancias más prolongadas, hubiéramos observado diferencias más significativas entre grupos derivadas de la fisioterapia precoz.
No pudieron implementarse todas las pruebas físicas en todos los pacientes al ingreso (por su situación clínica) ni a los dos meses (por no poder acceder presencialmente al hospital para estas valoraciones). Aquellas pruebas que no requerían la presencialidad pudieron ser evaluadas de forma telefónica, pero hemos tenido pérdidas que quizá hubieran contribuido a cambiar los resultados obtenidos.
Si bien a los pacientes del grupo experimental se les dieron directrices para continuar con la fisioterapia, desconocemos su adherencia. Tampoco sabemos si estos implementaron algún programa de rehabilitación al alta del hospital. Estas variables no se preguntaron en la evaluación de los dos meses.
Pese a estas limitaciones, el diseño del estudio permite inferir los resultados obtenidos a poblaciones, con características similares a nuestra muestra.
Directrices para futuras investigacionesSería interesante desarrollar ensayos sobre los efectos beneficiosos de la fisioterapia precoz en personas hospitalizadas por otras patologías que puedan provocar desacondicionamiento físico. Así como futuras líneas de investigación centradas en la importancia de la educación para la salud con programas dirigidos al acondicionamiento físico de los pacientes en periodos posteriores al alta.
También podría ser interesante ampliar el tiempo de seguimiento de los sujetos más allá de los dos meses.
ConclusionesLa intervención de fisioterapia precoz en pacientes ingresados por COVID-19 y la educación para la salud recibida durante su hospitalización, no solo previenen la debilidad muscular durante el ingreso, sino que mejoran el acondicionamiento físico al alta y a los dos meses. Asimismo, se ha objetivado una reducción de los días de estancia hospitalaria.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos por su colaboración a:
- -
-Dr. Enrique Ramos Benito (jefe del Servicio de Rehabilitación de HUG).
- -
-Dr. Alfonso Monereo Alonso (jefe del Servicio de Medicina Interna de HUG).
- -
-Dra. Araceli Abad Fernández (jefa del Servicio de Neumología de HUG).