Presentamos el caso de un varón de 51años fumador de 60 paquetes-año y bebedor de 180g de etanol al día durante 20años, diagnosticado en 2011, en otro centro, de pancreatitis crónica con desarrollo de pseudoquistes pancreáticos.
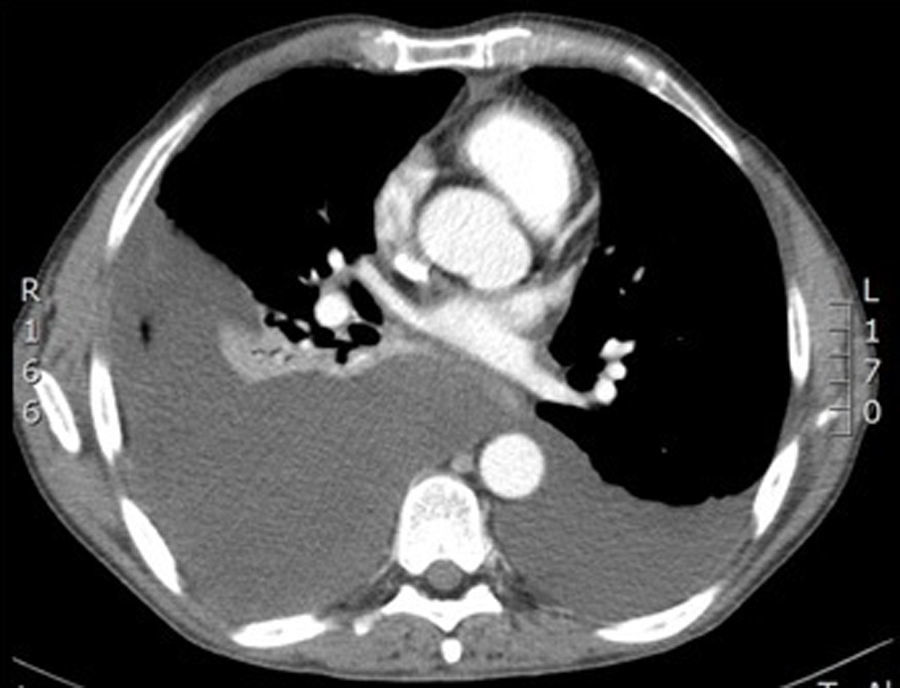
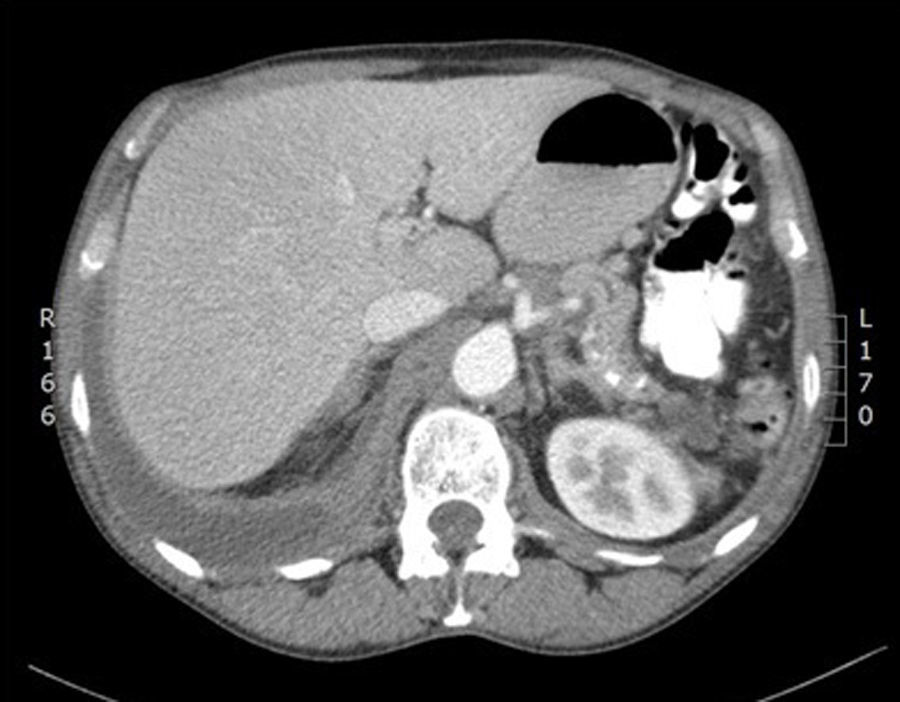
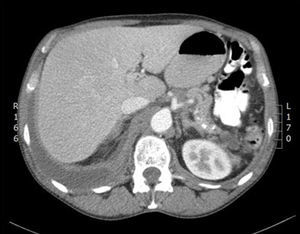
Paciente que ingresa en el servicio de neumología en noviembre de 2012 por cuadro de 7días de evolución de disnea de moderados esfuerzos y dolor de tipo pleurítico en hemitórax derecho. A la exploración se trataba de un paciente afebril, de aspecto caquéctico, con arañas vasculares. A la auscultación destacaba matidez e hipofonesis en la base torácica derecha. El abdomen era blando, depresible, no doloroso, sin masas, megalias ni datos de peritonismo. Analíticamente presentaba: glucosa 141mg/dl, creatinina 0,69mg/dl, bilirrubina total 0,1mg/dl, GOT 12U/l, GPT 11U/l, GGT 23U/l, FA 79U/l, amilasa 1.536U/l, lipasa 975U/l, LDH 170U/l, albúmina 3,9g/dl, sodio 143mEq/l, potasio 4,2mEq/l, proBNP 76pg/ml, PCR 12mg/l, hemoglobina 13,2g/dl, hematocrito 41%, plaquetas 815 · 103/mm3, leucocitos 12,2 · 103/mm3 con 9,4 · 103/mm3 neutrófilos, INR0,91, tasa de protrombina 118%. En la radiografía y la TAC de tórax (fig. 1) se observaba un derrame pleural derecho que ocupaba el 45% del hemitórax y un pequeño derrame pleural izquierdo. En la TAC abdominal (fig. 2) se objetivó un páncreas con calcificaciones en cola, cuerpo y proceso uncinado con discreta dilatación del conducto de Wirsung en relación con su ya conocida pancreatitis crónica. Se visualizó una colección hipodensa en cola pancreática- hilio esplénico de 3,5cm, otra de 2,6cm en cabeza pancreática y otra que se extiende desde el cuerpo pancreático alrededor del tronco celíaco, por el retroperitoneo hacia el mediastino y el espacio pleural derecho. Se realizó una toracocentesis diagnosticoterapéutica, obteniéndose un líquido pleural con pH7,38, amilasa de 95.000U/l, glucosa 132mg/dl, TG 24mg/dl, proteínas 3,8g/dl, LDH 508U/l, ADA 25U/l. Ante la sospecha de un pseudoquiste pancreático fistulizado a pleura se trasladó a nuestro servicio.
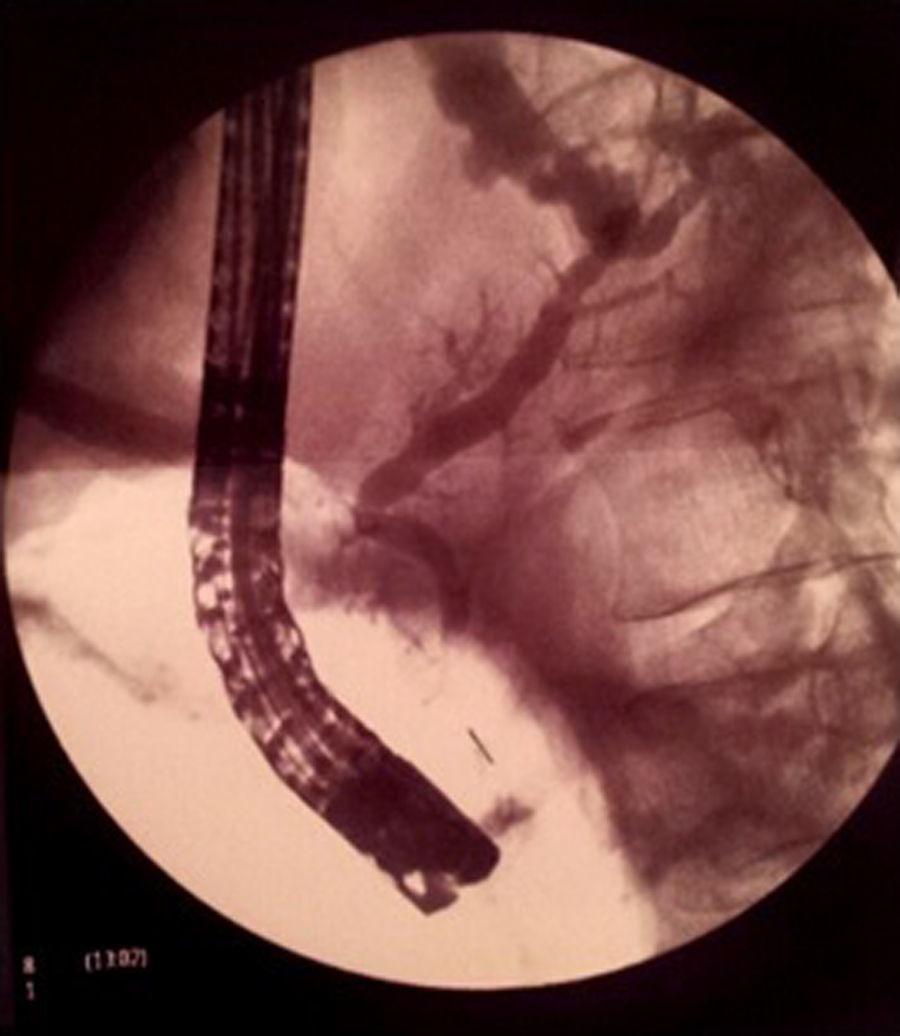
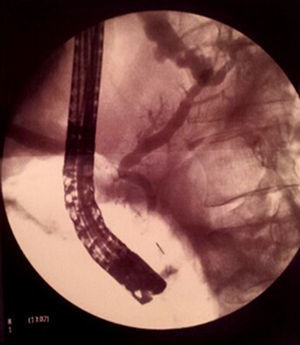
Se solicitó una colangioRM sin secretina para confirmación de la sospecha de fístula pancreática, objetivándose un pseudoquiste fistulizado a espacio pleural por contacto directo sin demostrar la disrupción de la vía pancreática. Ante estos hallazgos se inició nutrición enteral mediante con sonda nasoyeyunal y octreótido durante 3semanas, precisando toracocentesis terapéuticas de repetición por aumento progresivo del derrame pleural derecho con ocupación prácticamente completa de todo el hemitórax con desplazamiento mediastínico contralateral. Dado el empeoramiento clinicorradiológico progresivo se repitió la colangioRM, no pudiendo descartar en esta ocasión la disrupción del conducto pancreático, por lo que se derivó a un centro de referencia para la realización de colangiopancreatografía retrógrada endoscópica (CPRE) diagnosticoterapéutica (fig. 3). Durante la exploración se observó estenosis relativa del Wirsung cefálico, con dilatación leve del cuerpo y cola, sin presencia de litiasis intraductales. Se confirmó la presencia de una fístula a nivel de la cola pancreática y se procedió a la colocación de una prótesis plástica de 8,5F y 15cm sin incidencias y con buena evolución clinicorradiológica, encontrándose asintomático en estos 2años de seguimiento. Se fue haciendo recambio de la prótesis, retirándose en mayo de 2014.
La fístula pancreatopleural es una complicación rara (<1%) de la pancreatitis crónica, predominando en la pancreatitis de causa enólica1-5, aunque hasta un 50% de los pacientes no tienen historia previa de pancreatitis4. La incidencia descrita en la literatura oscila entre el 0,4 y el 4,5%, y la edad de diagnóstico varía desde los 20 hasta los 60años6. Otro aspecto importante a tener en cuenta es el tabaquismo crónico del paciente, como factor independiente de desarrollo de pancreatitis crónica7.
La causa principal es la rotura de un pseudoquiste al espacio pleural, siendo menos habitual por fuga directa desde el conducto pancreático principal1,8. La fístula puede ser anterior o posterior: si es anterior se manifestará como ascitis, y si es posterior, como derrame pleural2-5. Debe sospecharse ante derrame pleural persistente o recurrente en el contexto de una pancreatitis4, tal como ocurrió en nuestro paciente. Solo un 24% de los casos presentan dolor abdominal. Los síntomas suelen durar 5-6semanas y la localización del derrame pleural es predominantemente izquierda (77%)1,8, y menos frecuentemente derecha (19%) o bilateral (14%). Ante un paciente con pancreatitis crónica, aunque se encuentre asintomático desde el punto de vista digestivo, debe sospecharse esta complicación ante la presencia de disnea, tos recurrente o dolor pleurítico6. Existen otras causas de incremento de amilasa en líquido pleural, siendo necesario hacer diagnóstico diferencial con neoplasias en el tracto genital femenino, pulmonares, neumonía, perforación esofágica, linfoma, leucemia, cirrosis hepática, hidronefrosis y tuberculosis pulmonar1,2, que descartamos en nuestro caso por la clínica, la analítica y las pruebas radiológicas. Ante la presencia de derrame pleural en técnicas de imagen (radiografía, TAC) es necesario realizar una toracocentesis diagnosticoterapéutica que confirme el origen pancreático cuando la amilasa es superior a 4.000U/l y unas proteínas de más de 3g/100ml1,4. La técnica de elección para su diagnóstico es la colangioRM, que permite confirmar la presencia de fístula pancreatopleural y determinar su localización2,3,6. En caso de contraindicación para su realización o esta no sea concluyente, está indicada la realización de una CPRE diagnosticoterapéutica.
Ante los hallazgos descritos se inició tratamiento con nutrición enteral, toracocentesis de repetición y octreótido, no respondiendo a dicho tratamiento, como ocurre en el 40-50% de los casos descritos en la literatura2,4. Ante la presencia de fuga en cabeza-cuerpo (o estenosis ductal) y la mala respuesta/fracaso del tratamiento médico se procedió a la colocación de una prótesis pancreática mediante CPRE que salvara la disrupción del conducto pancreático sin complicaciones, como sucedió en nuestro caso3,9. Esta disminuye la presión ductal favoreciendo el drenaje de las secreciones por vía fisiológica y facilitando la cicatrización del conducto2. Existen limitaciones a la hora de colocar la endoprótesis, como la rotura completa del conducto o la presencia de obstrucción del mismo que dificulte la colocación del stent6 o el origen de la fístula en el segmento distal del conducto pancreático, como sucedió en nuestro caso, motivo por el cual se remitió a un centro de referencia.
Ante el fracaso del tratamiento medicoendoscópico o la presencia de obstrucción ductal completa hay que plantearse el tratamiento quirúrgico3,8, cuya mortalidad oscila entre el 3 y el 5%8.
En conclusión, debe sospecharse una fístula pancreatopleural en un paciente con disnea, dolor torácico o tos recurrente, especialmente en aquellos con pancreatitis crónica. Para confirmar el diagnóstico es necesaria la realización de una toracocentesis diagnosticoterapéutica que confirme el origen pancreático cuando la amilasa es superior a 4.000U/l y las proteínas mayores de 3g/100ml. El tratamiento de elección es médico con octreótido o somatostatina, salvo en aquellos casos que fracase o si la localización de la fístula es en la cola, donde la primera opción es la cirugía, excepto si el conducto no está estenosado ni hay litiasis intraductales, donde podría plantearse el tratamiento mediante CPRE en centros de referencia como fue en nuestro caso, ya que reduce la morbimortalidad en comparación con la cirugía10.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.