Describir las características de las urgencias hipertensivas atendidas en un Servicio de Urgencias, así como las variables asociadas a reconsulta precoz (< 7 días) y al mes (< 30 días).
MétodosSe realizó un estudio descriptivo, retrospectivo de todos los pacientes atendidos en el Servicio de Urgencias de un hospital de tercer nivel durante el año 2013. Posteriormente se realizó un análisis de casos-control para analizar el grupo de pacientes con reconsulta.
ResultadosSe analizaron un total de 398 urgencias hipertensivas (32,4% hombres, edad media 67,8 años) lo que representó una incidencia de 3,28/1.000 visitas. Un 80,9% eran hipertensos previamente, siendo 2,23 la media de Índice de Charlson. La cefalea fue el síntoma más frecuente (49,1%), seguida del mareo/inestabilidad (29,5%) y las náuseas/vómitos (17,1%). Un 80,7% de los pacientes recibieron tratamiento farmacológico. Las tasas de eventos cardiovasculares o mortalidad al mes fueron bajas (2,26% y 0,25% respectivamente). Pese a ello, un 7,53% y un 11,31% de los pacientes reingresaron antes de 7 días o 30 días, respectivamente. Las variables asociadas a reconsulta en el análisis multivariante fueron la presión arterial sistólica elevada en la primera determinación, la hipertensión arterial previa y la presencia de palpitaciones.
ConclusionesLas urgencias hipertensivas son entidades de elevada incidencia en los Servicios de Urgencias. En nuestro estudio, los individuos con diagnóstico previo de hipertensión arterial y la presión arterial sistólica elevada en la primera determinación tienen mayor riesgo de reconsulta y serían candidatos a un seguimiento más estrecho al alta.
To describe the characteristics of hypertensive urgencies at the emergency department, as well as the variables associated with early re-admission (<7 days) and re-admission at one month (<30 days).
MethodsWe conducted a descriptive, retrospective study of all patients who were admitted to the emergency department of a third level hospital during 2013. Subsequently, a case-control analysis was performed to analyze the group of patients with readmission.
ResultsA total of 398 hypertensive urgencies were collected (32.4% men, mean age 67.75 years), which led to an incidence of 3.28/1000 visits. Eighty point nine percent had a previous history of hypertension, and the mean Charlson Index was 2.23. Headache was the most frequent symptom (49.1%), followed by dizziness/instability (29.5%) and nausea/vomiting (17.1%). Eighty point seven percent of the patients were prescribed pharmacological treatment. The rates of cardiovascular events or mortality at one month were low (2.26% and 0.25% respectively). Despite this, 7.53% and 11.31% of patients were readmitted in under 7 days or 30 days, respectively. The variables associated with readmission in the multivariate analysis were elevated systolic blood pressure in the first determination, previous hypertension and the presence of palpitations.
ConclusionsHypertensive emergencies are high-incidence conditions in the Emergency Department. In our study, patients with a prior diagnosis of hypertension and elevated systolic blood pressure at the first determination had a higher risk of re-entry and would be candidates for closer follow-up on discharge.
Las crisis hipertensivas pueden catalogarse en «urgencias» y «emergencias» hipertensivas. Las urgencias hipertensivas se consideran elevaciones importantes pero aisladas de la presión arterial (PA) sin que se objetive daño orgánico agudo. Esta definición contrastaría con la de las emergencias hipertensivas, que consisten en elevaciones de la presión arterial sistólica (PAS) y de la presión arterial diastólica (PAD) por encima de 180 y/o 120mmHg junto con daño orgánico inminente o progresivo (infarto agudo de miocardio, ictus, hemorragia cerebral, edema agudo de pulmón, insuficiencia renal o eclampsia)1. En un gran estudio multicéntrico italiano la incidencia de crisis hipertensivas fue de 4,6/1.000 visitas al Servicio de Urgencias, cumpliendo un 25% de los mismos criterios de emergencia hipertensiva2.
Pese a la alta prevalencia, no existe suficiente bibliografía respecto al manejo más adecuado de estos pacientes en el Servicio de Urgencias. Las guías de práctica clínica recomiendan la reinstauración o intensificación del tratamiento antihipertensivo y el tratamiento para la ansiedad si la hubiera1. En otro trabajo, se sugiere que ante una urgencia hipertensiva en el Servicio de Urgencias la búsqueda de lesión de órgano diana o las intervenciones médicas no reducirían la incidencia de resultados adversos (nivel de evidencia C), aunque estas medidas sí deberían tomarse en pacientes seleccionados3. Park et al. llevaron a cabo un ensayo clínico aleatorizado en el que no encontraron diferencias entre pautar reposo o tratamiento antihipertensivo en la reducción de la PA de estos pacientes4. Respecto a las variables asociadas a reconsulta en Urgencias, en un estudio reciente no se encontraron diferencias significativas en la tasa de reconsulta entre los pacientes que fueron tratados y los que no a las 24 h o a los 30 días5. En un amplio estudio retrospectivo sobre el manejo de las crisis hipertensivas en el medio ambulatorio, los pacientes que tras la valoración por el médico de atención primaria fueron enviados a casa reingresaron menos que los que fueron derivados a un hospital6. Hasta la fecha, son pocos los estudios que se han centrado en los factores asociados a reconsulta en Urgencias.
En nuestro trabajo hemos llevado a cabo un estudio retrospectivo sobre pacientes diagnosticados en un Servicio de Urgencias de un hospital terciario español con el diagnóstico de urgencia hipertensiva. Se registraron variables que pudieran estar asociadas con la reconsulta precoz (< 7 días) o al mes (< 30 días) en Urgencias. Asimismo, se realizó un completo registro de las actuaciones urgentes derivadas de la atención a estos pacientes.
MétodosEstudio y criterios de inclusiónSe realizó un estudio descriptivo y retrospectivo de todos los pacientes mayores de 14 años admitidos en el Servicio de Urgencias del Hospital Clínico Universitario Lozano Blesa, de Zaragoza, durante el año 2013 por urgencia hipertensiva. Se definió la urgencia hipertensiva como la presencia de cifras de PAS> 180mmHg o PAD> 120mmHg sin objetivar signos de lesión de órgano diana (infarto, ictus, encefalopatía hipertensiva, angina, disección aórtica, retinopatía hipertensiva aguda o insuficiencia renal aguda). Posteriormente se realizó un análisis de casos-control para las variables asociadas a reconsulta. Los pacientes fueron seleccionados de un registro informático con las palabras clave en la codificación de diagnósticos al alta de «urgencia hipertensiva», «crisis hipertensiva» o «emergencia hipertensiva», descartando esta última para el análisis. Tras ello se hizo una revisión sistemática de los informes de Urgencias, variables de laboratorio, constantes vitales y seguimiento en el médico de atención primaria. La búsqueda arrojó 413 pacientes, de los cuales 398 cumplieron los criterios de inclusión (los otros 15 correspondieron a emergencias hipertensivas).
Base de datos y variablesSe registraron variables demográficas, de comorbilidades, tratamientos antihipertensivos habituales, constantes vitales, resultados analíticos, fármacos administrados en Urgencias, indicaciones al alta, reconsultas, eventos cardiovasculares o mortalidad a largo plazo. Las variables referentes a comorbilidades se definieron por el Índice de Charlson. Respecto a variables no incluidas como la diabetes mellitus, la fibrilación auricular o la dislipemia se dieron como presentes si así estaba recogido en la historia clínica electrónica. La presentación sintomática, los tratamientos o los datos biométricos se recogieron de los registros informáticos de Urgencias. Para el seguimiento de eventos se empleó también la historia clínica electrónica y los registros de visitas al médico de cabecera o a la asistencia hospitalaria. Se consideró reconsulta cualquier nueva visita a Urgencias hospitalarias en hospitales aragoneses del sistema público por patología relacionada con la HTA (nueva crisis, hipotensión o PA mal controlada), eventos o muerte cardiovascular. Se eligieron respectivamente 7 y 30 días como tiempo para la reconsulta precoz o tardía para trabajar con un tamaño muestral adecuado.
Análisis estadísticoSe realizó un estudio descriptivo sobre las variables recogidas, presentándose los datos en forma de porcentajes, odds ratio o medias. Se empleó el test de X2 para las variables dicotómicas, utilizando el test de Fisher cuando fue requerido. El análisis de variables cuantitativas se realizó con la t de Student. Posteriormente se realizó la regresión logística binaria para realizar análisis multivariante en los grupos de reconsulta precoz o al mes, incluyendo en el modelo todas las variables que mostraron asociación estadística en el análisis bivariante. Para el análisis estadístico se empleó el programa SPSS®, versión 15.0.
ResultadosCaracterísticas de los pacientes admitidos en Urgencias por urgencia hipertensivaSe incluyeron 398 pacientes en el estudio (media de edad 67,8 años), de los cuales la tercera parte fueron hombres (tabla 1). El número de pacientes atendidos en Urgencias en 2013 en el HCU Lozano Blesa fue de 121.401, por lo cual la incidencia fue de 3,28/1.000 visitas. El índice de Charlson fue de 2,23, siendo algunas de las comorbilidades más frecuentes la dislipemia (46,2%), la diabetes (20,4%) o la enfermedad renal crónica grado 3-4 (13,8%). Un 80,9% de los pacientes tenían un diagnóstico previo de hipertensión arterial (HTA). En algunos casos la sospecha etiológica fue el olvido de la toma de antihipertensivos (7%) o la toma de medicamentos relacionados con el aumento de PA (16,1%), mayoritariamente antiinflamatorios no esteroideos (AINE).
Características de los pacientes admitidos en un servicio de urgencias (n=398) con diagnóstico de «urgencia hipertensiva» durante un año (1/1/2013-31/12/2013)
| Variable de características clínicas | Frecuencia n (%) |
|---|---|
| Sexo (hombres) | 129 (32,4%) |
| Edad (años): media (IC) | 67,8 (IC 95% 66,4-69,1) |
| Índice de masa corporal: media (IC) | 30,2 (IC95% 29,5-30,8) |
| Índice de Charlson: media (IC) | 2,23 (IC 95% 1,94-2,51) |
| Diabetes mellitus (con o sin LOD) | 81 (20,4%) |
| Fibrilación auricular | 47 (11,8%) |
| Infarto de miocardio previo | 44 (11,1%) |
| Insuficiencia cardíaca previa | 29 (7,3%) |
| Ictus previo | 39 (9,8%) |
| ERC grado III-V (MDRD4) | 55 (13,8%) |
| HTA previa | 322 (80,9%) |
| HTA previa en tratamiento | 298 (74,9%) |
| Dislipemia | 184 (46,2%) |
| SAHS | 14 (3,5%) |
| Olvidó/no tomó tratamiento | 21 (7%) |
| Tomó fármacos relacionados con aumento de PA: | 63 (16,1%) |
| AINE | 46 (11,6%) |
| Corticoides sistémicos | 8 (2%) |
| Otros (ATC, ACO, bevazizumab, ciclosporina, IMAO) | 11 (3,3%) |
| Toma de más de uno de esos fármacos | 4 (1%) |
| Presentación clínica: | |
| Asintomática | 70 (17,6%) |
| Cefalea | 195 (49,1%) |
| Mareo/inestabilidad | 117 (29,5%) |
| Náuseas/vómitos | 68 (17,1%) |
| Dolor torácico | 56 (14,1%) |
| Nerviosismo/ansiedad | 51 (12,8%) |
| Disnea | 27 (6,8%) |
| Palpitaciones | 24 (6%) |
| Focalidad neurológica | 23 (5,8%) |
| Alteración mental | 8 (2%) |
| Epistaxis | 4 (1%) |
| Síncope | 2 (0,5%) |
| PAS primera determinación (mmHg): media (IC) | 195,6 (IC95% 193,3-197,9) |
| PAD primera determinación (mmHg): media (IC) | 97,3 (IC95% 97,2-95,7) |
| Frecuencia cardíaca (ppm): media (IC) | 80,6 (IC 95% 78,9-82,3) |
| PAS al alta (mmHg): media (IC) | 157,2 (IC 95% 155,0-159,4) |
| PAD al alta (mmHg): media (IC) | 84,0 (IC 95% 82,6-85,4) |
ACO: anticonceptivos orales; AINE: antiinflamatorios no esteroideos; ATC: antidepresivos tricíclicos; ERC: enfermedad renal crónica; HTA: hipertensión arterial; IC: intervalo de confianza; IMAO: inhibidores de la monoaminooxidasa; LOD: lesión de órgano diana; PA: presión arterial; PAD: presión arterial diastólica; PAS: presión arterial sistólica; SAHS: síndrome de apnea/hipopnea del sueño.
Respecto a la presentación clínica, solo un 17,6% de los pacientes dijeron encontrarse asintomáticos. De los demás, la cefalea, el mareo o inestabilidad, las náuseas y vómitos y el dolor torácico fueron los más frecuentes. La media de cifras de PA en la primera determinación fue de 195,6/97,3 frente a 157,2/84,0mmHg al alta. En la tabla 1 se recogen detalladamente estas y otras variables.
Manejo de la urgencia hipertensiva en Urgencias, seguimiento y pronóstico precozLa mayoría de los pacientes recibieron medicación oral, siendo los fármacos más usados los IECA (89% de los usados), las benzodiazepinas (36,4%) y los antagonistas del calcio (13,1%). De estos grupos, la inmensa mayoría de medicamentos elegidos fueron el captopril, el lorazepam y el amlodipino, respectivamente. La vía sublingual y la intravenosa fueron menos usadas, siendo para esta última la furosemida el fármaco favorito (83,5% de los usados) (tabla 2).
Características de manejo en urgencias de los pacientes (n=398) con diagnóstico de «urgencia hipertensiva» durante un año (1/1/2013-21/12/2013). Se recogen también variables asociadas a extracción analítica durante la estancia en urgencias
| Variables de manejo, seguimiento y pronóstico | Frecuencia n (%) |
|---|---|
| Manejo clínico | |
| Administración de tratamiento farmacológico | 321 (80,7) |
| Uso de vía oral | 291 (73,3) |
| IECA | 259 (65,1) |
| ACA | 38 (9,8) |
| Benzodiazepinas | 106 (26,6) |
| Otros | 13 (3,27) |
| Uso de vía sublingual | 90 (26) |
| Precisó repetir medicación | 57 (14,3) |
| Uso de vía intravenosa | 85 (21,4) |
| Furosemida | 71 (18,1) |
| Urapidilo | 6 (1,5) |
| Nitroglicerina | 2 (0,5) |
| Otros | 5 (1,3) |
| Reposo | 61 (18,2) |
| Extracción de análisis sanguíneo | 199 (50) |
| Ingreso en planta<7 días | 4 (1) |
| Ingreso en planta <30 días (acumulativo) | 5 (1,25) |
| Manejo al alta | |
| Se modifica tratamiento | 136 (34,5) |
| Se recomiendan medidas higiénico/dietéticas | 65 (16,3) |
| Se deriva a MAP | 374 (94,2) |
| Seguimiento y pronóstico | |
| Reingreso precoz (< 7 días) | 30 (7,53) |
| Reingreso al mes (< 30 días) | 45 (11,31) |
| PA mal controlada/nueva urgencia HTA | 35 (77,7)* |
| Mortalidad | 1 (2,2) |
| Hemorragia cerebral | 3 (6,7) |
| Ictus/accidente isquémico transitorio | 2 (4,4) |
| Infarto agudo de miocardio | 1 (2,2) |
| Insuficiencia cardíaca | 3 (6,7) |
ACA: antagonistas del calcio; HTA: hipertensión arterial; IECA: inhibidores de la enzima convertidora de angiotensina; MAP: médico de atención primaria; PA: presión arterial.
Se extrajeron análisis sanguíneos en la mitad de los pacientes. A los pacientes asintomáticos se les extrajeron menos analíticas (OR 0,42; IC95% 0,25-0,73; p=0,002).
Respecto al manejo posterior, solo un 1,25% ingresaron en el hospital. En los informes existían registros de haberse modificado el tratamiento, recomendaciones higiénico-dietéticas o visita a su médico de cabecera en un 34,5%, 16,3% y 94,2%, respectivamente. Treinta (7,53%) pacientes reingresaron en Urgencias antes de 7 días, cifra que se amplía a 45 (11,31%) si se realiza seguimiento de 30 días. Las tasas de eventos cardiovasculares (2,26%) o mortalidad (0,25%) a 30 días fueron bajas (tabla 2).
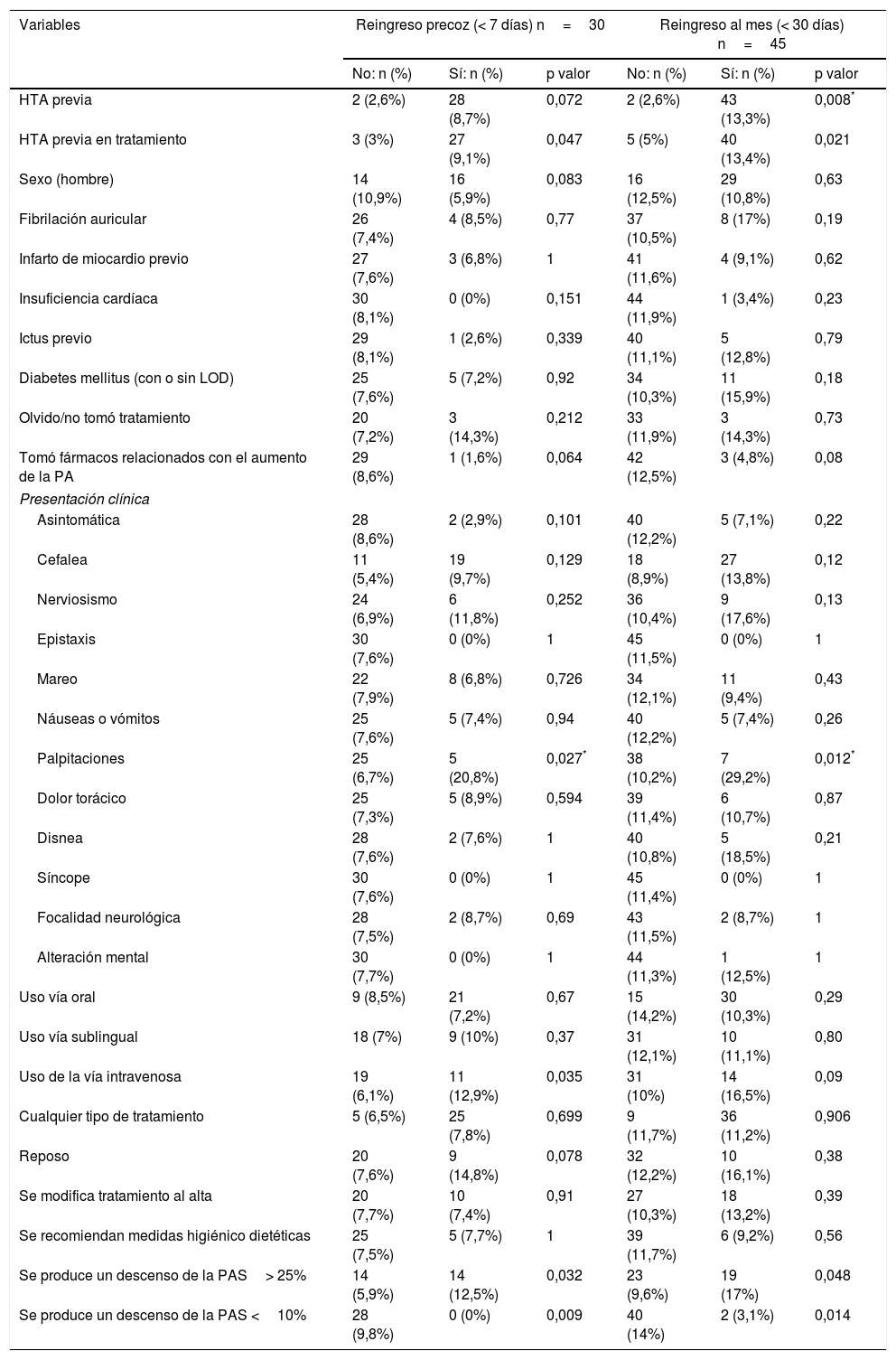
Análisis de factores asociados a reconsulta precoz (< 7 días) y reconsulta al mes (< 30 días)Respecto a las variables asociadas a reconsulta, se encontró asociación estadísticamente significativa para reconsulta precoz y reconsulta al mes en la presencia de HTA previamente diagnosticada en tratamiento farmacológico, la presentación sintomática con palpitaciones, el uso de medicación intravenosa durante su estancia en Urgencias y el descenso de la PA más de un 25%. Por contra, los pacientes con descenso de PA menor del 10% en Urgencias tuvieron tasas significativamente inferiores de reconsulta. La variable HTA previa (independientemente de si se encontraba en tratamiento) se asoció a reconsulta al mes. Cabe destacar que los pacientes que tomaron medicamentos relacionados con la elevación de la PA reingresaron menos casi alcanzando significación estadística en ambos grupos (tabla 3).
Comparación de variables dicotómicas entre los grupos de reingreso precoz (< 7 días) y entre los grupos de reingreso al mes (< 30 días), con su valor de significación estadística (p valor)
| Variables | Reingreso precoz (< 7 días) n=30 | Reingreso al mes (< 30 días) n=45 | ||||
|---|---|---|---|---|---|---|
| No: n (%) | Sí: n (%) | p valor | No: n (%) | Sí: n (%) | p valor | |
| HTA previa | 2 (2,6%) | 28 (8,7%) | 0,072 | 2 (2,6%) | 43 (13,3%) | 0,008* |
| HTA previa en tratamiento | 3 (3%) | 27 (9,1%) | 0,047 | 5 (5%) | 40 (13,4%) | 0,021 |
| Sexo (hombre) | 14 (10,9%) | 16 (5,9%) | 0,083 | 16 (12,5%) | 29 (10,8%) | 0,63 |
| Fibrilación auricular | 26 (7,4%) | 4 (8,5%) | 0,77 | 37 (10,5%) | 8 (17%) | 0,19 |
| Infarto de miocardio previo | 27 (7,6%) | 3 (6,8%) | 1 | 41 (11,6%) | 4 (9,1%) | 0,62 |
| Insuficiencia cardíaca | 30 (8,1%) | 0 (0%) | 0,151 | 44 (11,9%) | 1 (3,4%) | 0,23 |
| Ictus previo | 29 (8,1%) | 1 (2,6%) | 0,339 | 40 (11,1%) | 5 (12,8%) | 0,79 |
| Diabetes mellitus (con o sin LOD) | 25 (7,6%) | 5 (7,2%) | 0,92 | 34 (10,3%) | 11 (15,9%) | 0,18 |
| Olvido/no tomó tratamiento | 20 (7,2%) | 3 (14,3%) | 0,212 | 33 (11,9%) | 3 (14,3%) | 0,73 |
| Tomó fármacos relacionados con el aumento de la PA | 29 (8,6%) | 1 (1,6%) | 0,064 | 42 (12,5%) | 3 (4,8%) | 0,08 |
| Presentación clínica | ||||||
| Asintomática | 28 (8,6%) | 2 (2,9%) | 0,101 | 40 (12,2%) | 5 (7,1%) | 0,22 |
| Cefalea | 11 (5,4%) | 19 (9,7%) | 0,129 | 18 (8,9%) | 27 (13,8%) | 0,12 |
| Nerviosismo | 24 (6,9%) | 6 (11,8%) | 0,252 | 36 (10,4%) | 9 (17,6%) | 0,13 |
| Epistaxis | 30 (7,6%) | 0 (0%) | 1 | 45 (11,5%) | 0 (0%) | 1 |
| Mareo | 22 (7,9%) | 8 (6,8%) | 0,726 | 34 (12,1%) | 11 (9,4%) | 0,43 |
| Náuseas o vómitos | 25 (7,6%) | 5 (7,4%) | 0,94 | 40 (12,2%) | 5 (7,4%) | 0,26 |
| Palpitaciones | 25 (6,7%) | 5 (20,8%) | 0,027* | 38 (10,2%) | 7 (29,2%) | 0,012* |
| Dolor torácico | 25 (7,3%) | 5 (8,9%) | 0,594 | 39 (11,4%) | 6 (10,7%) | 0,87 |
| Disnea | 28 (7,6%) | 2 (7,6%) | 1 | 40 (10,8%) | 5 (18,5%) | 0,21 |
| Síncope | 30 (7,6%) | 0 (0%) | 1 | 45 (11,4%) | 0 (0%) | 1 |
| Focalidad neurológica | 28 (7,5%) | 2 (8,7%) | 0,69 | 43 (11,5%) | 2 (8,7%) | 1 |
| Alteración mental | 30 (7,7%) | 0 (0%) | 1 | 44 (11,3%) | 1 (12,5%) | 1 |
| Uso vía oral | 9 (8,5%) | 21 (7,2%) | 0,67 | 15 (14,2%) | 30 (10,3%) | 0,29 |
| Uso vía sublingual | 18 (7%) | 9 (10%) | 0,37 | 31 (12,1%) | 10 (11,1%) | 0,80 |
| Uso de la vía intravenosa | 19 (6,1%) | 11 (12,9%) | 0,035 | 31 (10%) | 14 (16,5%) | 0,09 |
| Cualquier tipo de tratamiento | 5 (6,5%) | 25 (7,8%) | 0,699 | 9 (11,7%) | 36 (11,2%) | 0,906 |
| Reposo | 20 (7,6%) | 9 (14,8%) | 0,078 | 32 (12,2%) | 10 (16,1%) | 0,38 |
| Se modifica tratamiento al alta | 20 (7,7%) | 10 (7,4%) | 0,91 | 27 (10,3%) | 18 (13,2%) | 0,39 |
| Se recomiendan medidas higiénico dietéticas | 25 (7,5%) | 5 (7,7%) | 1 | 39 (11,7%) | 6 (9,2%) | 0,56 |
| Se produce un descenso de la PAS> 25% | 14 (5,9%) | 14 (12,5%) | 0,032 | 23 (9,6%) | 19 (17%) | 0,048 |
| Se produce un descenso de la PAS <10% | 28 (9,8%) | 0 (0%) | 0,009 | 40 (14%) | 2 (3,1%) | 0,014 |
Los porcentajes expresan la proporción que implican esos pacientes dentro del grupo de la variable en cuestión. (p. ej: 5 pacientes que reingresaron precozmente presentaron palpitaciones; del total, 24 pacientes presentaron palpitaciones; 5 es el 20,8% de 24. Los 25 restantes pacientes con reingreso precoz que no presentaron palpitaciones corresponden a un 6,7% del total de pacientes que no presentaron palpitaciones).
HTA: hipertensión arterial; LOD: lesión de órgano diana; PA: presión arterial; PAD: presión arterial diastólica; PAS: presión arterial sistólica.
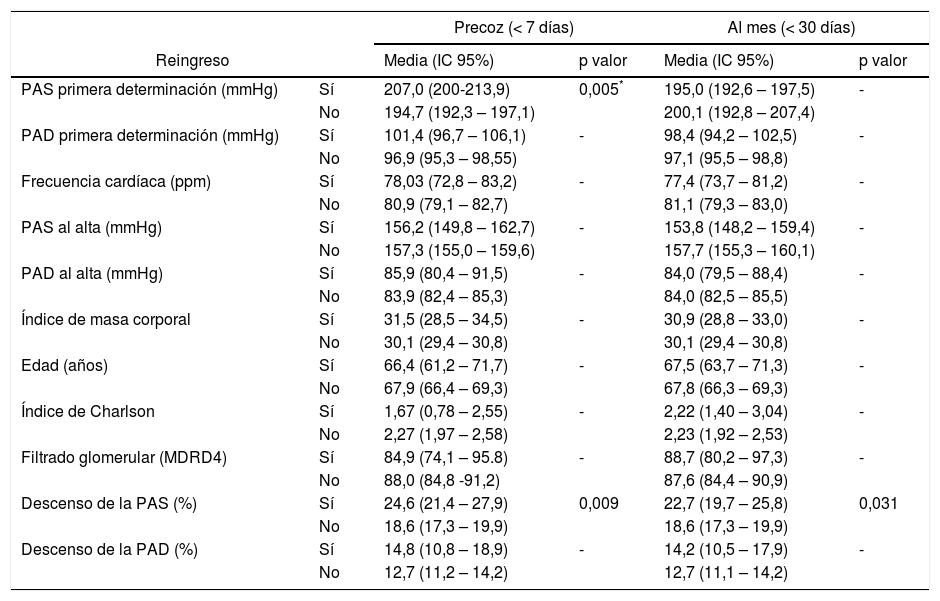
Ni la edad, ni el IMC, ni el Índice de Charlson o el grado de insuficiencia renal mostraron asociación estadística con la reconsulta. Sí lo hizo la PAS más elevada para la reconsulta precoz y el descenso mayor de PA al alta para ambos grupos. No se relacionó la PA al alta con la reconsulta (tabla 4).
Comparación de medias entre los grupos de reingreso precoz (< 7 días) y entre los grupos de reingreso al mes (< 30 días), con su valor de significación estadística (p valor) cuando este es menor de 0,05
| Precoz (< 7 días) | Al mes (< 30 días) | ||||
|---|---|---|---|---|---|
| Reingreso | Media (IC 95%) | p valor | Media (IC 95%) | p valor | |
| PAS primera determinación (mmHg) | Sí | 207,0 (200-213,9) | 0,005* | 195,0 (192,6 – 197,5) | - |
| No | 194,7 (192,3 – 197,1) | 200,1 (192,8 – 207,4) | |||
| PAD primera determinación (mmHg) | Sí | 101,4 (96,7 – 106,1) | - | 98,4 (94,2 – 102,5) | - |
| No | 96,9 (95,3 – 98,55) | 97,1 (95,5 – 98,8) | |||
| Frecuencia cardíaca (ppm) | Sí | 78,03 (72,8 – 83,2) | - | 77,4 (73,7 – 81,2) | - |
| No | 80,9 (79,1 – 82,7) | 81,1 (79,3 – 83,0) | |||
| PAS al alta (mmHg) | Sí | 156,2 (149,8 – 162,7) | - | 153,8 (148,2 – 159,4) | - |
| No | 157,3 (155,0 – 159,6) | 157,7 (155,3 – 160,1) | |||
| PAD al alta (mmHg) | Sí | 85,9 (80,4 – 91,5) | - | 84,0 (79,5 – 88,4) | - |
| No | 83,9 (82,4 – 85,3) | 84,0 (82,5 – 85,5) | |||
| Índice de masa corporal | Sí | 31,5 (28,5 – 34,5) | - | 30,9 (28,8 – 33,0) | - |
| No | 30,1 (29,4 – 30,8) | 30,1 (29,4 – 30,8) | |||
| Edad (años) | Sí | 66,4 (61,2 – 71,7) | - | 67,5 (63,7 – 71,3) | - |
| No | 67,9 (66,4 – 69,3) | 67,8 (66,3 – 69,3) | |||
| Índice de Charlson | Sí | 1,67 (0,78 – 2,55) | - | 2,22 (1,40 – 3,04) | - |
| No | 2,27 (1,97 – 2,58) | 2,23 (1,92 – 2,53) | |||
| Filtrado glomerular (MDRD4) | Sí | 84,9 (74,1 – 95.8) | - | 88,7 (80,2 – 97,3) | - |
| No | 88,0 (84,8 -91,2) | 87,6 (84,4 – 90,9) | |||
| Descenso de la PAS (%) | Sí | 24,6 (21,4 – 27,9) | 0,009 | 22,7 (19,7 – 25,8) | 0,031 |
| No | 18,6 (17,3 – 19,9) | 18,6 (17,3 – 19,9) | |||
| Descenso de la PAD (%) | Sí | 14,8 (10,8 – 18,9) | - | 14,2 (10,5 – 17,9) | - |
| No | 12,7 (11,2 – 14,2) | 12,7 (11,1 – 14,2) | |||
PAD: presión arterial diastólica; PAS: presión arterial sistólica; ppm: pulsaciones por minuto.
Tras el análisis multivariante solo las palpitaciones (OR 3,73; IC 95% 1,26-11,05; p=0,017) y la PAS elevada en la primera determinación en Urgencias (p=0,005) mostraron asociación estadísticamente significativa en el grupo de reconsulta precoz, siendo de nuevo las palpitaciones (OR 4,42; IC 95% 1,65-11,87; p=0,003) y el diagnóstico previo de HTA (OR 6,56; IC 95% 1,52-28,29; p=0,012) las que lo hicieron para el grupo de reconsulta al mes.
DiscusiónEn nuestro estudio hemos encontrado que el paciente que es atendido en Urgencias por urgencia hipertensiva es un paciente que, generalmente, es hipertenso conocido pero tiene escasa comorbilidad. En su tratamiento se emplearon diversos fármacos orales o intravenosos en la mayoría de los casos. Los ingresos, así como la mortalidad a 30 días, fueron bajos. En cambio, la tasa de reconsultas precoces o al mes fue relativamente elevada tratándose la urgencia hipertensiva de una patología de escasa gravedad y alta incidencia en un Servicio de Urgencias. Los factores relacionados con la reconsulta de mayor relevancia fueron la HTA previa, la presencia de palpitaciones y las cifras elevadas de PAS en la primera determinación. Pese a que existe bastante bibliografía sobre la descripción de las urgencias hipertensivas en pacientes ambulatorios6,7 o en el Servicio de Urgencias2,8–11, no nos consta que ningún estudio haya evaluado hasta la fecha tantos factores asociados a reconsulta en los pacientes de estas características.
Mientras las guías de práctica clínica son claras con la recomendación de abordar la urgencia hipertensiva con prudencia, primando el manejo ambulatorio del paciente o sugiriendo ajustes en la medicación crónica más que la administración de tratamientos agudos1,3, nos encontramos que en nuestro estudio se realizan con bastante frecuencia una serie de medidas urgentes encaminadas a modificar las cifras de PA de los pacientes con esta patología. Este manejo también es compartido por otros estudios5,8–10. Por otro lado, pese a que la elevación de la PA sin síntomas o las urgencias hipertensivas tienen escasa tasa de eventos cardiovasculares o mortalidad5,6,10, el análisis de los factores de reconsulta ha sido poco estudiado. Por ejemplo, Levy et al.5 compararon en un estudio de cohortes retrospectivo (n=1.016) las características de los pacientes con urgencia hipertensiva que fueron tratados frente a los que no y su relación con las reconsultas y la mortalidad. La tasa de reconsulta a las 24h fue de un 4,4% para el grupo de tratamiento frente a un 2,4% en el que no, sin que se encontraran diferencias estadísticamente significativas. Tampoco se encontraron diferencias en las reconsultas o la mortalidad a 30 días o un año (que en este último supuesto fue baja; de 2,1% frente a 1,6%). En el estudio multicéntrico y retrospectivo de cohortes de Patel et al.6 se analizó un grupo de 58.535 pacientes con urgencias hipertensivas en el ámbito ambulatorio, clasificándolos según si eran remitidos al hospital o dados de alta. No encontraron diferencias entre la tasa de eventos cardiovasculares a los 7 días, 30 días o 6 meses (0,5%, 0,5% y 0,9% respectivamente). Los pacientes dados de alta tuvieron menor tasa de ingreso en Urgencias tanto a los 7 como a los 30 días, aunque las cifras de PA al mes estaban más descontroladas.
Respecto a los hallazgos de nuestro estudio, es importante reseñar que los pacientes que con más frecuencia reingresaron fueron los que ya eran hipertensos conocidos. Para explicar este hecho se podría elaborar la hipótesis de que en los pacientes no hipertensos es más probable que las elevaciones de PA aisladas se deban a factores autolimitados de escasa relevancia (estrés, ansiedad, dolor...) que pudieran condicionar la baja tasa de reconsultas una vez mitigado el problema principal.
Por otro lado, los descensos importantes de la PAS durante la atención en Urgencias se han asociado en ambos grupos a tasas de reconsulta mayores, aunque no consiguieron significación estadística en el análisis multivariante. Este hecho quedó patente tanto en la variable dicotómica en la que se clasificó a los pacientes según si la PA descendía más de un 25% o no, como en la variable continua que medía la magnitud del descenso (media para el grupo de reconsulta precoz 24,6% frente a 18,6% de los que no; media para el grupo de reconsulta tardío 22,7% frente a 18,6%). Estos hallazgos irían en consonancia con la recomendación de las guías de hipertensión1, que aunque dan el corte en el descenso del 25% para las emergencias hipertensivas, la idea de prudencia que transmiten podría ser aplicable a los casos de urgencias hipertensivas. Determinar si el descenso acusado de la PA se debe al tratamiento médico administrado o se debe a la variabilidad en las cifras de PA de determinados pacientes es una suposición que escapa de los objetivos y posibilidades de este estudio, dado su origen observacional. Pudiera ser que pacientes con mayor variabilidad de cifras de PA estuvieran más expuestos a urgencias hipertensivas, hipotensión sintomática o eventos cardiovasculares, de lo que se traduciría que tendrían más probabilidades de reingresar.
Además, también encontramos que el registro de una mayor cifra de PAS en la primera determinación se asoció a reconsulta precoz. El valor de la variabilidad de cifras de PA, así como las cifras de PA máximas alcanzadas, es un tema de interés que requiere más estudio1. Pese a que las cifras de PAS de la primera determinación más elevadas no condicionarían alcanzar las cifras de PAS deseadas al alta12, este dato podría estar relacionado con el efecto de la variabilidad de la PA en los eventos cardiovasculares. En un trabajo de Rothwell et al.13, se asoció la variabilidad en las cifras de PAS en las visitas médicas y la PAS máxima con ictus, independientemente de la presión arterial media. Posteriormente, un metaanálisis conducido por Tai et al.14 confirmó que la variabilidad es un predictor de muerte cardiovascular, muerte por todas las causas e ictus, independientemente de edad y presión arterial media. En nuestro estudio, solo las cifras de PAS mostraron asociación con la reconsulta precoz en el análisis multivariante.
Respecto al resto de variables que se asociaron a reconsulta, pensamos que en la variable de administración de tratamiento intravenoso podría haber un sesgo de selección, ya que es probable que se relacione con pacientes más graves o con mayores comorbilidades. En cuanto al valor de las palpitaciones como síntoma, no tenemos una explicación clara de los motivos por los que pudiera asociarse a reconsulta. Es importante reseñar que ningún otro síntoma tuvo asociación con la reconsulta, aunque la presentación sintomática se asoció a la toma de muestras sanguíneas.
Nuestro estudio tiene ciertas limitaciones que sería necesario tener en cuenta. En primer lugar, se trata de un estudio observacional retrospectivo, lo que implicaría la asimilación de determinados sesgos de selección insalvables. En segundo lugar, la información ha sido extraída exhaustivamente de los registros informáticos de la historia clínica, aunque es posible que se haya perdido cierta información. Variables de síntomas, toma previa de AINE u olvido de la toma de antihipertensivos pudieron no haber sido recogidas en la anamnesis si el clínico se vio limitado por el tiempo. Las recomendaciones higiénico-dietéticas pudieron ser transmitidas oralmente sin que se recogieran en el informe y enviar al paciente a su médico de atención primaria es algo engañoso, ya que suele ponerse por defecto en los informes y desconocemos la firmeza con la que el médico pudo transmitir esta información al paciente. Sin embargo, este trabajo tiene otras fortalezas, como pueden ser el importante tamaño muestral, la recogida y síntesis de datos por la lectura detallada de informes por médicos en vez de la extracción de grandes cantidades de datos de registros informáticos o la inclusión de un amplio número de variables.
En conclusión, sugerimos que existe un perfil de paciente con el que el médico de Urgencias debería tener determinadas consideraciones. Las urgencias hipertensivas son una patología muy frecuente, por lo que sería conveniente evitar en la medida de lo posible las reconsultas. Muchos autores opinan que el término «urgencia» debería ser reemplazado por otros como «HTA no controlada», dado que se presta a equivocaciones sobre la gravedad y urgencia del cuadro, siendo posible producir más daño que beneficio sobretratando dicha enfermedad15. Es bien sabido que esta patología tiene un mejor lugar de estudio y tratamiento en el ambulatorio o la consulta especializada. Por ello, el médico de Urgencias debería estar alerta para derivar a estas consultas especialmente a los pacientes que ya fueran hipertensos o que muestren importantes ascensos o gran variabilidad en las cifras de PAS. Algunos factores como la toma previa de fármacos relacionados con el aumento de la PA o las variaciones mínimas de la PA podrían considerarse factores protectores para la reconsulta siempre y cuando se corrija o ajuste el proceso. Dilucidar el valor de las palpitaciones como síntoma asociado a reconsulta requeriría nuevos estudios.
Por último, es importante destacar que el estudio sistemático de todos los condicionantes y comorbilidades, así como la anamnesis, la exploración física y el curso evolutivo durante la estancia en el Servicio de Urgencias, son las claves que pueden revelar al médico el manejo más adecuado para cada paciente.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
El trabajo ha merecido dos comunicaciones tipo póster oral y una comunicación tipo póster en exposición en el XXXVIII Congreso Nacional de la Sociedad Española de Medicina Interna (Madrid, 2017).