El objetivo fue describir las características clínicas y el pronóstico de los pacientes con infección nosocomial por SARS-CoV-2.
MétodosSe realizó un estudio observacional y prospectivo en un hospital de referencia. Se incluyeron todos los pacientes adultos diagnosticados de infección por SARS-CoV-2 nosocomial en octubre de 2020, definida como una PCR para SARS-CoV-2 negativa al ingreso y positiva a partir de los siete días de hospitalización.
ResultadosSe diagnosticaron 66 casos de infección por SARS-CoV-2 nosocomial: 39 (59%) hombres, edad mediana al diagnóstico de 74,5 años (RIC 56,8-83,1) y mediana del índice de comorbilidad de Charlson de 3 puntos (RIC 1-5). Veintisiete (41%) presentaron neumonía y 13 (20%) fallecieron durante el ingreso. La mortalidad a los 28 días fue del 33% (22 pacientes). La mortalidad a los 28 días en los 242 pacientes con infección por SARS-CoV-2 adquirida en la comunidad y hospitalizados durante el mismo periodo fue del 10%.
ConclusionesSe deben extremar las medidas de prevención y detección precoz de brotes nosocomiales de COVID-19 para minimizar el impacto negativo de esta infección.
The objective was to describe the clinical characteristics and prognosis of patients with nosocomial SARS-CoV-2 infection.
MethodsAn observational and prospective study was performed in a referral hospital. We included all adult patients diagnosed with nosocomial SARS-CoV-2 infection in October 2020. Nosocomial infection was defined as a negative PCR for SARS-CoV-2 on admission and a positive PCR after 7 days of hospitalization.
ResultsWe included 66 cases of nosocomial SARS-CoV-2 infection: 39 (59%) men, median age at diagnosis was 74.5 years (IQR 56.8–83.1) and median Charlson comorbidity index was 3 points (IQR 1–5). Twenty-seven (41%) developed pneumonia and 13 (20%) died during admission. Mortality at 28 days was 33% (22 patients). Mortality at 28 days in the 242 patients with community-acquired SARS-CoV-2 infection who were hospitalized during the same period was 10%.
ConclusionsPreventive measures and early detection of nosocomial outbreaks of COVID-19 should be prioritized to minimize the negative impact of this infection.
La segunda ola de COVID-19 en Barcelona se caracterizó por un ascenso gradual de los ingresos hospitalarios1, debido, entre otros, al diagnóstico precoz, la mejor trazabilidad de los contactos y diversas medidas restrictivas. Con ello, los hospitales mantuvieron su actividad habitual. Sin embargo, la estrecha coexistencia de pacientes ingresados con y sin infección por SARS-CoV-2, así como la circulación del virus en la comunidad y la ausencia de vacuna, conllevó la aparición de casos nosocomiales. Otro posible factor de riesgo fueron las visitas de familiares de los pacientes, que se prohibieron de manera general a mediados de octubre por el aumento de episodios de COVID-19 nosocomial.
Numerosos estudios previos han analizado las características clínicas y el pronóstico tras el ingreso hospitalario de los pacientes con infección por SARS-CoV-2 adquirida en la comunidad2 y también se han descrito brotes en trabajadores sanitarios3, pero se disponen de pocos estudios que describan la evolución de los pacientes con infección nosocomial por este virus4–8.
El objetivo de este estudio fue describir las características clínicas y el pronóstico de los pacientes con infección nosocomial por SARS-CoV-2.
MétodosSe realizó un estudio observacional y prospectivo en el Hospital Universitari Vall d’Hebron (Barcelona), un hospital terciario con 1.000 camas, con todos los servicios médicos y quirúrgicos.
Por protocolo, desde agosto de 2020 se realiza una reacción en cadena de la polimerasa (PCR) en tiempo real para SARS-CoV-2 en frotis nasofaríngeo y orofaríngeo a todos los pacientes adultos que requieren ingreso hospitalario9. La prueba se repite antes de la realización de cualquier prueba invasiva o traslado a otro centro, en caso de contacto estrecho con un caso confirmado de infección por SARS-CoV-2, en caso de brote de SARS-CoV-2 en una unidad de hospitalización y ante sospecha clínica de infección. Los Servicios de Medicina Preventiva y Enfermedades Infecciosas identifican diariamente los pacientes con una PCR positiva para SARS-CoV-2 y realizan la investigación epidemiológica correspondiente.
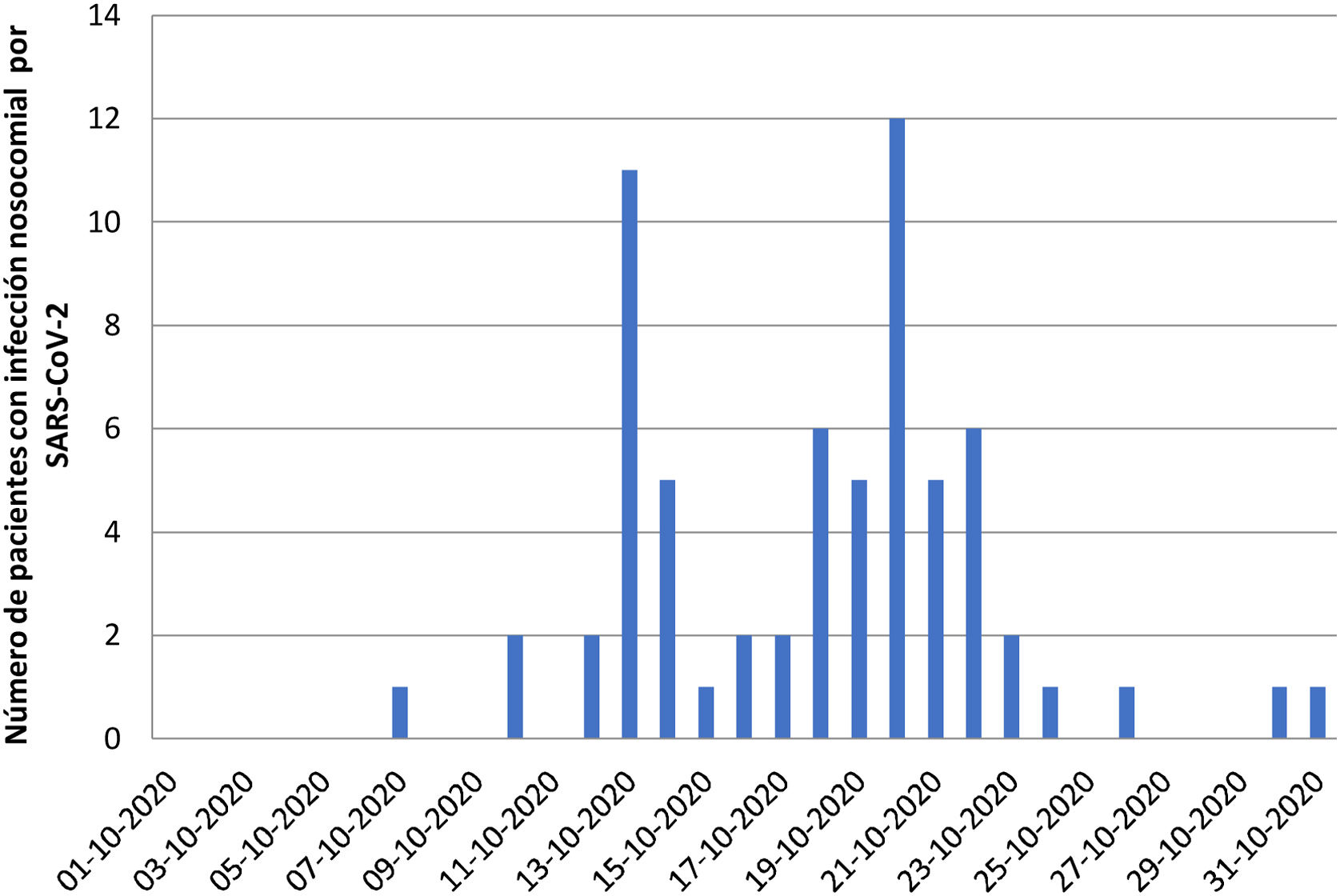
Se incluyeron de forma prospectiva a todos los pacientes adultos diagnosticados de infección por SARS-CoV-2 nosocomial entre el 1 y el 31 de octubre de 2020, periodo en el que ocurrió un brote nosocomial en nuestro centro (fig. 1). La infección por SARS-CoV-2 nosocomial se definió como una PCR para SARS-CoV-2 negativa al ingreso (o <48h antes, en caso de ingresos programados) y una PCR positiva a partir de los siete días de hospitalización. Se excluyeron los pacientes con una PCR positiva durante los siete primeros días de ingreso o tras el alta al no poder diferenciar si la adquisición de la infección era comunitaria o nosocomial. Los pacientes se siguieron durante 28 días tras el diagnóstico de infección por SARS-CoV-2. El objetivo primario fue la mortalidad global a los 28 días del diagnóstico y los objetivos secundarios la mortalidad hospitalaria, la presencia de neumonía y la insuficiencia respiratoria. También se compararon las características clínicas entre los pacientes con COVID-19 nosocomial que sobrevivieron y que fallecieron mediante la prueba χ2 o la prueba exacta de Fisher para variables categóricas y con la prueba de suma de rangos de Wilcoxon (Mann-Whitney) para variables continuas.
ResultadosIdentificamos 66 pacientes con infección nosocomial por SARS-CoV-2: 39 (59%) fueron hombres y la edad mediana al diagnóstico fue de 74,5 años (rango intercuartílico [RIC] 56,8-83,1). La mediana del índice de comorbilidad de Charlson fue de 3 puntos (RIC 1-5) y las comorbilidades más frecuentes fueron la hipertensión (42, 64%), la enfermedad renal crónica (23, 35%), la diabetes (20, 30%), la neoplasia (17, 26%), la enfermedad pulmonar obstructiva crónica (14, 21%), el tratamiento inmunosupresor (10, 15%, incluyendo 4 trasplantes renales), la cardiopatía isquémica (9, 14%) y la enfermedad cerebrovascular (9, 14%). Cincuenta y tres (80%) fueron diagnosticados durante su ingreso en un área médica, 10 (15%) en un área quirúrgica y 3 (5%) en una unidad de cuidados intensivos (UCI).
La mediana de días desde el ingreso hasta el diagnóstico de infección por SARS-CoV-2 fue de 12 (RIC 8-19). Los motivos para realizar la prueba fueron contacto estrecho con un caso confirmado de infección por SARS-CoV-2 en 18 (27%), cribado en pacientes asintomáticos en contexto de un brote en la unidad de hospitalización en 18 (27%), sospecha clínica de infección por SARS-CoV-2 en 17 (26%), estudio previo a la realización de un procedimiento diagnóstico o terapéutico invasivo en 8 (12%) y previo a traslado a otro centro en 5 (8%).
Treinta y ocho (58%) pacientes presentaron alguna sintomatología (a destacar fiebre en 32, disena en 14 y tos en 6) y 28 (42%) permanecieron asintomáticos durante el ingreso. Veintisiete (41%) pacientes desarrollaron neumonía, una mediana de 1,5 (RIC 1-4,5) días tras el diagnóstico, y de ellos, 25 (93%) presentaron insuficiencia respiratoria tras una mediana de 4 (RIC 2-5) días. Siete pacientes requirieron oxigenoterapia con cánulas nasales de alto flujo, dos ventilación mecánica no invasiva y uno ventilación mecánica invasiva.
La duración mediana de la estancia hospitalaria fue de 21 (RIC 14-35) días. La mortalidad hospitalaria fue del 20% (13 pacientes) una mediana de 10 (RIC 6-12) días tras el diagnóstico y la mortalidad a los 28 días fue del 33% (22 pacientes). La tabla 1 compara las características clínicas de los pacientes que sobrevivieron al alta con los que fallecieron.
Comorbilidades y características clínicas de los pacientes con COVID-19 nosocomial que sobrevivieron y fallecieron al alta hospitalaria (N=62*)
| SupervivientesN=49 | FallecidosN=13 | Valor P | |
|---|---|---|---|
| Hipertensión arterial | 29 (59%) | 12 (92%) | 0,045 |
| Diabetes mellitus | 14 (29%) | 6 (46%) | 0,318 |
| Neoplasia | 12 (24%) | 4 (31%) | 0,725 |
| EPOC | 10 (20%) | 4 (31%) | 0,466 |
| Inmunodepresión | 6 (12%) | 4 (31%) | 0,196 |
| Índice de Comorbilidad de Charlson, mediana (rango intercuartílico) | 2 (1-5) | 3 (2-5) | 0,553 |
| Asintomáticos | 22 (45%) | 13 (100%) | <0,001 |
| Neumonía | 12 (24%) | 11 (85%) | <0,001 |
Durante el mismo periodo ingresaron 242 pacientes con infección por SARS-CoV-2 de adquisición comunitaria (PCR para SARS-CoV-2 positiva al ingreso), con una edad mediana al diagnóstico de 55,4 (RIC 43,9-68,3) años y una mortalidad global hospitalaria y a los 28 días del diagnóstico del 9% y 10%, respectivamente.
DiscusiónDurante el mes de octubre de 2020 se diagnosticaron 66 casos de infección por SARS-CoV-2 nosocomial en un hospital de referencia, más frecuentemente en varones de edad avanzada con comorbilidades. El 41% presentó neumonía de forma muy precoz tras el diagnóstico, la mayoría asociada a insuficiencia respiratoria, y el 20% falleció durante el ingreso, con una mortalidad a los 28 días del 33%.
La elevada mortalidad de los pacientes con infección por SARS-CoV-2 nosocomial en nuestro estudio es concordante con la de un estudio multicéntrico realizado en pacientes con trasplante de órgano sólido con infección por SARS-CoV-2 en que la adquisición nosocomial fue un factor de riesgo de mortalidad en el análisis univariante (OR: 3,0; IC 95%: 1,9-4,9)10. En otro estudio realizado durante la primera ola de COVID-19 en Londres también se describió una mortalidad elevada (36%) en los casos de COVID-19 nosocomial tras un seguimiento de un mínimo de tres semanas6. Por el contrario, otro estudio multicéntrico realizado en Escocia también durante la primera ola no halló diferencias estadísticamente significativas en la mortalidad global a los 30 días entre los pacientes con infección nosocomial y comunitaria (21,1% vs. 17,6%)4. Sin embargo, no se realizó PCR de forma sistemática en el momento del ingreso.
En nuestro centro la mortalidad fue superior en el grupo de pacientes con infección por SARS-CoV-2 nosocomial, pese a que el protocolo de tratamiento fue el mismo para todos los pacientes. Aunque no disponemos todas las variables clínicas para comparar ambos grupos, porque no era el objetivo del estudio, creemos que la mortalidad fue superior en el grupo de infección nosocomial al tratarse de pacientes de edad más avanzada (y presumiblemente con más comorbilidades).
Este estudio tiene varias limitaciones: 1) el periodo de incubación variable de esta infección que puede haber comportado un sesgo de selección de los pacientes con infección nosocomial; 2) no comparamos todas las características clínicas y el pronóstico con los pacientes con infección por SARS-CoV-2 de adquisición comunitaria por no disponer de todas las variables en cuestión (únicamente mortalidad y edad). No obstante, una fortaleza a destacar es que todos los pacientes con infección considerada nosocomial disponían de una PCR negativa al ingreso.
Gracias al estudio activo de contactos y personal sanitario, al aislamiento de los contactos estrechos y a la cohortización dentro de las plantas de los pacientes con infección por SARS-CoV-2 nosocomial, el brote se controló a finales del mes de octubre (fig. 1).
ConclusionesLa infección por SARS-CoV-2 nosocomial es una patología potencialmente muy grave que evoluciona rápidamente con aparición de neumonía e insuficiencia respiratoria. Se deben extremar las medidas de prevención y detección precoz de brotes nosocomiales de COVID-19 para minimizar el impacto negativo de esta infección.
Agradecemos a los investigadores colaboradores de este estudio: Magda Campins (Servicio de Medicina Preventiva, Hospital Universitari Vall d’Hebron, Barcelona, España) y Benito Almirante (Servicio de Enfermedades Infecciosas, Hospital Universitari Vall d’Hebron, Barcelona, España).