Planteamos nuestro trabajo con el objetivo de comparar las características clínico-epidemiológicas, la estancia en la UCI y la mortalidad de pacientes con COVID-19 que ingresaron en la UCI con vacunación completa, incompleta o sin vacunar.
Pacientes y métodosEstudio retrospectivo de cohortes (marzo 2020-marzo 2022). Los pacientes fueron clasificados en pacientes no vacunados, pauta de vacunación completa y pauta de vacunación incompleta. Se realizó inicialmente un análisis descriptivo de la muestra, un análisis multivariable de la supervivencia ajustando un modelo de regresión de Cox y un análisis de supervivencia a 90 días con el método de Kaplan-Meier para la variable de tiempo de muerte.
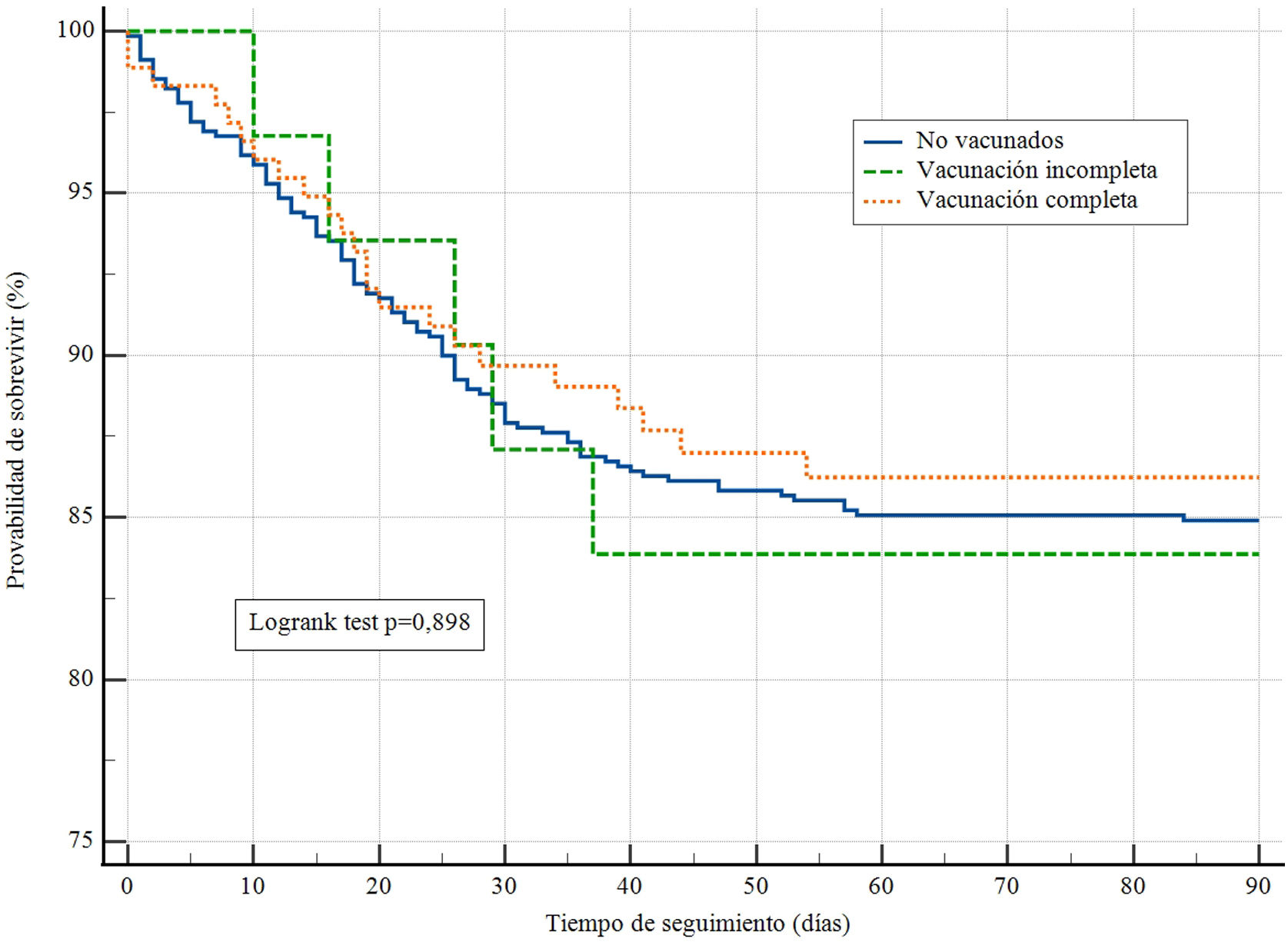
ResultadosFueron analizados los 894 pacientes: 179 con una pauta de vacunación completa, 32 con una pauta incompleta y 683 no estaban vacunados. Los enfermos vacunados presentaron con menor frecuencia (10 vs. 21% y 18%) un SDRA grave. La curva de supervivencia no presentó diferencias en la probabilidad de sobrevivir a los 90 días entre los grupos estudiados (p = 0,898). En el análisis de regresión de COX, únicamente la necesidad de VM durante el ingreso y el valor de LDH (por unidad de medida) en las primeras 24 h de ingreso se asociaron de forma significativa con la mortalidad a los 90 días (HR: 5,78; IC 95%: 1,36-24,48); p = 0,01 y HR: 1,01; IC 95%: 1,00-1,02; p = 0,03, respectivamente.
ConclusionesLos pacientes vacunados frente a la COVID-19 con enfermedad grave por SARS-CoV-2 presentan unas tasas de SDRA grave y de VM menores que las de aquellos pacientes no vacunados.
Our study aims to compare the clinical and epidemiological characteristics, length of stay in the ICU, and mortality rates of COVID-19 patients admitted to the ICU who are fully vaccinated, partially vaccinated, or unvaccinated.
Patients and methodsRetrospective cohort study (March 2020-March 2022). Patients were classified into unvaccinated, fully vaccinated, and partially vaccinated groups. We initially performed a descriptive analysis of the sample, a multivariable survival analysis adjusting for a Cox regression model, and a 90-day survival analysis using the Kaplan-Meier method for the death time variable.
ResultsA total of 894 patients were analyzed: 179 with full vaccination, 32 with incomplete vaccination, and 683 were unvaccinated. Vaccinated patients had a lower incidence (10% vs. 21% and 18%) of severe ARDS. The survival curve did not show any differences in the probability of surviving for 90 days among the studied groups (p = 0.898). In the Cox regression analysis, only the need for mechanical ventilation during admission and the value of LDH (per unit of measurement) in the first 24 hours of admission were significantly associated with mortality at 90 days (HR: 5.78; 95% CI: 1.36-24.48); p = 0.01 and HR: 1.01; 95% CI: 1.00-1.02; p = 0.03, respectively.
ConclusionsPatients with severe SARS-CoV-2 disease who are vaccinated against COVID-19 have a lower incidence of severe ARDS and mechanical ventilation than unvaccinated patients.
La pandemia de COVID-19 ha causado una crisis sanitaria global sin precedentes1. En todo el mundo se han registrado altas tasas de hospitalización y mortalidad debido a la enfermedad. Desde el comienzo de la pandemia se han implementado diversas medidas para prevenir la propagación del virus, incluyendo la vacunación2.
La vacunación ha sido reconocida como una medida importante para prevenir la propagación del virus y reducir la gravedad de la enfermedad en pacientes infectados3. Sin embargo, aún existe incertidumbre sobre la efectividad de la vacuna en prevenir el ingreso en la Unidad de Cuidados Intensivos (UCI) y la mortalidad en pacientes que ya han recibido la vacuna4. Esta incertidumbre se debe en parte a la evolución constante del virus y a la aparición de variantes que pueden ser más resistentes a las vacunas existentes.
El análisis de los pacientes que requirieron ingreso en UCI por la gravedad de la enfermedad por SARS-CoV-2 puede ayudar a comprender mejor la efectividad de la vacuna en la prevención de la gravedad de la enfermedad y la mortalidad en pacientes con COVID-19. Estos análisis también pueden proporcionar información valiosa sobre los grupos de pacientes que pueden requerir una atención especial y una vigilancia más estrecha después de la vacunación5.
En este contexto planteamos nuestro trabajo con el objetivo de comparar las características clínico-epidemiológicas, la estancia en la UCI y la mortalidad de pacientes con COVID-19 que ingresaron en la UCI con vacunación completa, incompleta o sin vacunar.
MétodoEstudio retrospectivo de cohortes de todos los casos hospitalizados por infección por SARS-CoV-2 con ingreso en UCI entre marzo de 2020 y marzo de 2022. Los datos se obtuvieron del registro de la cohorte de pacientes COVID-19 de un servicio de medicina intensiva en un hospital de tercer nivel. Previa aprobación del Comité de Ética en Investigación Local y la obtención (escrita y/o telefónica) del consentimiento informado de los pacientes/representantes legales.
Fueron criterios de inclusión: ser mayor de 18 años, diagnóstico confirmado de enfermedad por de SARS-CoV-2 en las primeras 24 h de ingreso hospitalario y necesidad de ingreso en la UCI. Fueron criterios de exclusión la falta de consentimiento informado y los registros con errores en las recogidas de las variables de análisis.
Se registraron variables clínico-demográficas de los enfermos: fecha de ingreso en UCI, edad en años naturales en el momento de ingreso en UCI, sexo (variable dicotómica hombre o mujer), estado de vacunación, comorbilidades (como variables dicotómicas: sí o no; hipertensión arterial [HTA]: diagnosticada en la historia clínica previo al ingreso actual; obesidad: índice de masa corporal diagnosticado previamente en la historia clínica o descrito ≥ 30; diabetes mellitus: diagnosticada en la historia clínica previa al ingreso actual [no diferenciación en tipo I o II]; dislipemia: diagnosticada en la historia clínica como hipercolesterolemia y/o hipertrigliceridemia previo al ingreso actual; fumador: diagnosticada en la historia clínica previo al ingreso actual como fumador activo o recogido durante la anamnesis a paciente o familiares); biomarcadores analizados (primer valor) como variables continuas recogidas en las primeras 24 h de ingreso en UCI: creatina cinasa (CK en unidades/litro [U/L], rango de referencia de normalidad: 46-171), dímero D (DD en ng/mL, rango normal de referencia: 0-500), ferritina (en ng/mL, rango de referencia de normalidad: 22-322), interleucina 6 (IL-6, en pg/mL, rango de referencia de normalidad valores < 40 pg/mL), proteína C reactiva (PCR en mg/dL, rango de normalidad: ≤ 0,5), troponina I ultrasensible en suero (en ng/L, rango de normalidad: ≤ 40), lactato deshidrogenasa (LDH en unidades/litro [U/L], rango de referencia de normalidad: 120-246); determinación del cociente presión arterial de oxígeno/fracción inspiratoria de oxígeno (P/F) como variable continua en el momento de ingreso en UCI; terapias requeridas durante el ingreso en UCI como variables dicotómicas sí/no: cánulas nasales de alto flujo (CNAF), ventilación mecánica (VM), empleo de la posición de decúbito prono como medida terapéutica, empleo de corticoides, remdensivir, plasma y tocilizumab como tratamientos antiviral, empleo de terapias de remplazo renal continuo (TRRC) por insuficiencia renal; y variables evolutivas: días de VM en días como variable continua, estancia en UCI en días como variable continua.
Se realizó el seguimiento de los pacientes durante 90 días desde el momento de ingreso en la UCI o hasta su fallecimiento (hecho que se produjese primero).
Los pacientes fueron clasificados en pacientes no vacunados, pacientes con pauta de vacunación completa y pacientes con pauta de vacunación incompleta. Para ello se siguieron las siguientes directrices6–11:
Vacunación completa: se consideró que un paciente había completado la vacunación contra la COVID-19 cuando había recibido todas las dosis necesarias, según el tipo de vacuna que se le haya administrado (incluyendo las dosis de refuerzo cuando correspondía según el calendario vacunal). Así, la vacunación completa se definió como:
- •
Pfizer-BioNTech: dos dosis de la vacuna administradas con un intervalo de al menos 21 días entre ellas.
- •
Moderna: dos dosis de la vacuna administradas con un intervalo de al menos 28 días entre ellas.
- •
AstraZeneca: dos dosis de la vacuna administradas con un intervalo de entre 4 y 12 semanas entre ellas.
- •
Janssen: una sola dosis de la vacuna.
Vacunación incompleta: se considera que un paciente tenía una vacunación incompleta contra la COVID-19 si no había recibido todas las dosis necesarias según el tipo de vacuna que se le haya administrado. Así, la vacunación incompleta se definió como:
- •
Pfizer-BioNTech: una sola dosis de la vacuna o dos dosis con un intervalo menor a 21 días entre ellas.
- •
Moderna: una sola dosis de la vacuna o dos dosis con un intervalo menor a 28 días entre ellas.
- •
AstraZeneca: una sola dosis de la vacuna o dos dosis con un intervalo menor a 4 semanas o mayor a 12 semanas entre ellas.
- •
Janssen: no se considera vacunación incompleta, ya que es una vacuna de dosis única.
Se realizó inicialmente un análisis descriptivo de la muestra donde las variables categóricas se presentan como el valor y su porcentaje; y como mediana y sus percentiles 25-75 (p25-75) para las variables cuantitativas continuas. Las comparaciones de porcentajes entre los grupos se realizaron mediante tablas de contingencia y χ2, para el análisis de las variables continuas se utilizó la prueba de Kruskal-Wallis.
Posteriormente se llevó a cabo un análisis multivariable de la supervivencia ajustando un modelo de regresión de Cox (método: fordward; introducción de variables al modelo si p < 0,05 y exclusión de variables si p > 0,2; estado: fallecimiento en UCI a los 90 días; utilizando como covariables: la edad, el sexo, el estado de vacunación, el periodo de tiempo, los biomarcadores analizados, la necesidad de VM y el empleo de corticoides). Para todos los análisis, la significación estadística se estableció en p < 0,05.
Se efectuó un análisis de supervivencia a 90 días con el método de Kaplan-Meier para la variable de tiempo de muerte (logranktest).
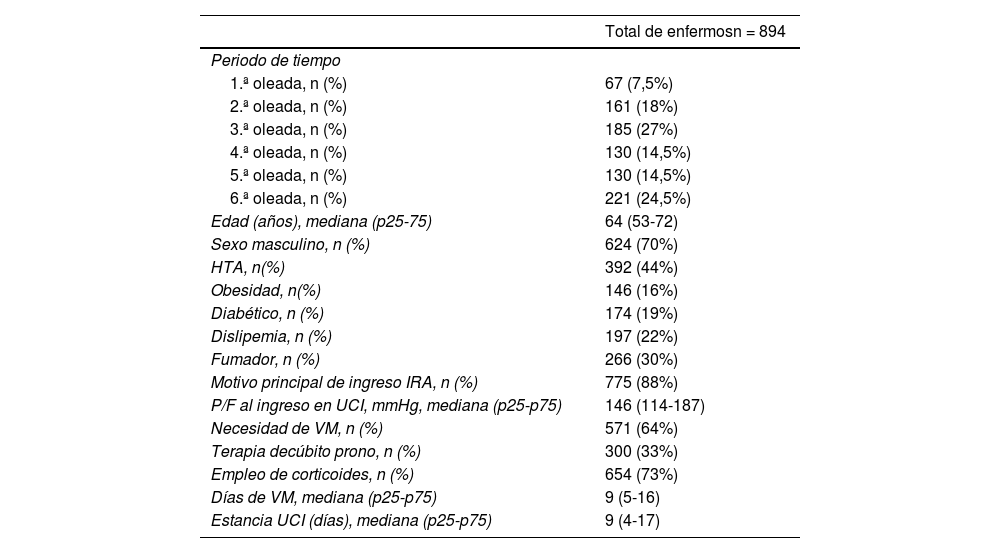
ResultadosDurante el periodo analizado ingresaron un total de 911 enfermos en la UCI-COVID-19. Fueron analizados los 894 pacientes que cumplían los criterios de inclusión. Sus principales características se muestran en la tabla 1.
Principales variables de la cohorte analizada
| Total de enfermosn = 894 | |
|---|---|
| Periodo de tiempo | |
| 1.ª oleada, n (%) | 67 (7,5%) |
| 2.ª oleada, n (%) | 161 (18%) |
| 3.ª oleada, n (%) | 185 (27%) |
| 4.ª oleada, n (%) | 130 (14,5%) |
| 5.ª oleada, n (%) | 130 (14,5%) |
| 6.ª oleada, n (%) | 221 (24,5%) |
| Edad (años), mediana (p25-75) | 64 (53-72) |
| Sexo masculino, n (%) | 624 (70%) |
| HTA, n(%) | 392 (44%) |
| Obesidad, n(%) | 146 (16%) |
| Diabético, n (%) | 174 (19%) |
| Dislipemia, n (%) | 197 (22%) |
| Fumador, n (%) | 266 (30%) |
| Motivo principal de ingreso IRA, n (%) | 775 (88%) |
| P/F al ingreso en UCI, mmHg, mediana (p25-p75) | 146 (114-187) |
| Necesidad de VM, n (%) | 571 (64%) |
| Terapia decúbito prono, n (%) | 300 (33%) |
| Empleo de corticoides, n (%) | 654 (73%) |
| Días de VM, mediana (p25-p75) | 9 (5-16) |
| Estancia UCI (días), mediana (p25-p75) | 9 (4-17) |
P/F: relación entre la presión arterial de oxígeno y la fracción inspirada de oxígeno; CNAF: oxigenoterapia de alto flujo; VM: ventilación mecánica; IRA: insuficiencia respiratoria aguda; UCI: Unidad de Cuidados Intensivos.
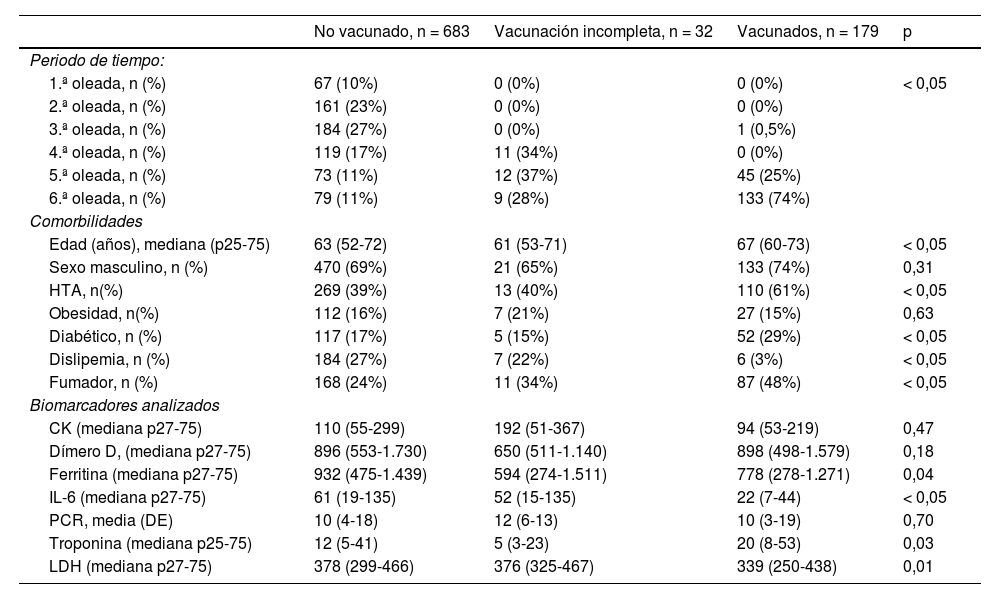
Se consideró que 179 pacientes cumplían con una pauta de vacunación completa, 32 con una pauta incompleta y 683 no estaban vacunados. Se evidenció una distribución heterogénea (p < 0,05) entre los tres grupos de pacientes y el periodo de tiempo estudiado (oleadas), así como diferencias significativas en la edad media de los pacientes, comorbilidades y biomardores analizados (tabla 2).
Comparación de las características clínico-epidemiológicas de los enfermos categorizadas por grupos estudiados
| No vacunado, n = 683 | Vacunación incompleta, n = 32 | Vacunados, n = 179 | p | |
|---|---|---|---|---|
| Periodo de tiempo: | ||||
| 1.ª oleada, n (%) | 67 (10%) | 0 (0%) | 0 (0%) | < 0,05 |
| 2.ª oleada, n (%) | 161 (23%) | 0 (0%) | 0 (0%) | |
| 3.ª oleada, n (%) | 184 (27%) | 0 (0%) | 1 (0,5%) | |
| 4.ª oleada, n (%) | 119 (17%) | 11 (34%) | 0 (0%) | |
| 5.ª oleada, n (%) | 73 (11%) | 12 (37%) | 45 (25%) | |
| 6.ª oleada, n (%) | 79 (11%) | 9 (28%) | 133 (74%) | |
| Comorbilidades | ||||
| Edad (años), mediana (p25-75) | 63 (52-72) | 61 (53-71) | 67 (60-73) | < 0,05 |
| Sexo masculino, n (%) | 470 (69%) | 21 (65%) | 133 (74%) | 0,31 |
| HTA, n(%) | 269 (39%) | 13 (40%) | 110 (61%) | < 0,05 |
| Obesidad, n(%) | 112 (16%) | 7 (21%) | 27 (15%) | 0,63 |
| Diabético, n (%) | 117 (17%) | 5 (15%) | 52 (29%) | < 0,05 |
| Dislipemia, n (%) | 184 (27%) | 7 (22%) | 6 (3%) | < 0,05 |
| Fumador, n (%) | 168 (24%) | 11 (34%) | 87 (48%) | < 0,05 |
| Biomarcadores analizados | ||||
| CK (mediana p27-75) | 110 (55-299) | 192 (51-367) | 94 (53-219) | 0,47 |
| Dímero D, (mediana p27-75) | 896 (553-1.730) | 650 (511-1.140) | 898 (498-1.579) | 0,18 |
| Ferritina (mediana p27-75) | 932 (475-1.439) | 594 (274-1.511) | 778 (278-1.271) | 0,04 |
| IL-6 (mediana p27-75) | 61 (19-135) | 52 (15-135) | 22 (7-44) | < 0,05 |
| PCR, media (DE) | 10 (4-18) | 12 (6-13) | 10 (3-19) | 0,70 |
| Troponina (mediana p25-75) | 12 (5-41) | 5 (3-23) | 20 (8-53) | 0,03 |
| LDH (mediana p27-75) | 378 (299-466) | 376 (325-467) | 339 (250-438) | 0,01 |
DE: desviación estándar; HTA: hipertensión arterial; LDH: lactato deshidrogenasa; PCR: proteína C reactiva.
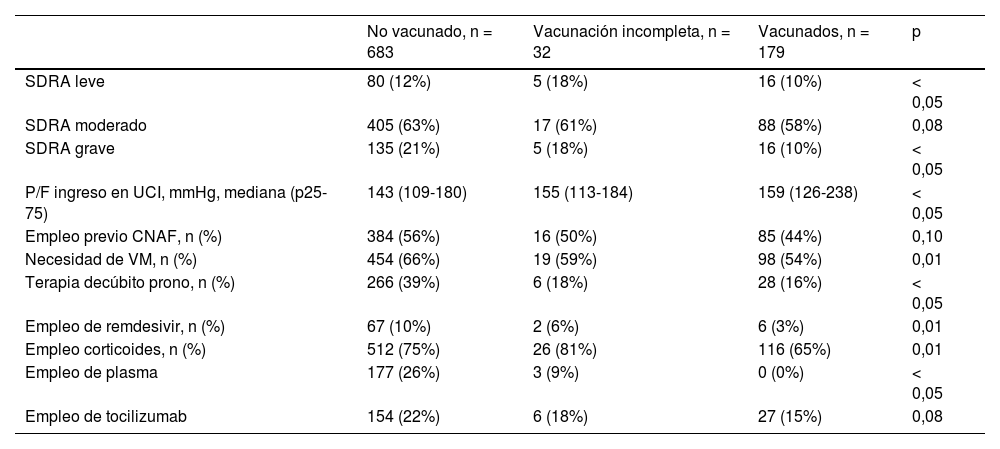
Los enfermos vacunados presentaron con menor frecuencia (10 vs. 21% y 18%) un síndrome de dificultad respiratoria aguda (SDRA) grave frente a los pacientes no vacunados o con vacunación incompleta; se encontraron diferencias significativas en el empleo de la VM y diferentes terapias entre los grupos estudiados (tabla 3)
Análisis comparativo entre grupos de las principales variables asociadas a la insuficiencia respiratoria aguda y acciones terapéuticas en UCI
| No vacunado, n = 683 | Vacunación incompleta, n = 32 | Vacunados, n = 179 | p | |
|---|---|---|---|---|
| SDRA leve | 80 (12%) | 5 (18%) | 16 (10%) | < 0,05 |
| SDRA moderado | 405 (63%) | 17 (61%) | 88 (58%) | 0,08 |
| SDRA grave | 135 (21%) | 5 (18%) | 16 (10%) | < 0,05 |
| P/F ingreso en UCI, mmHg, mediana (p25-75) | 143 (109-180) | 155 (113-184) | 159 (126-238) | < 0,05 |
| Empleo previo CNAF, n (%) | 384 (56%) | 16 (50%) | 85 (44%) | 0,10 |
| Necesidad de VM, n (%) | 454 (66%) | 19 (59%) | 98 (54%) | 0,01 |
| Terapia decúbito prono, n (%) | 266 (39%) | 6 (18%) | 28 (16%) | < 0,05 |
| Empleo de remdesivir, n (%) | 67 (10%) | 2 (6%) | 6 (3%) | 0,01 |
| Empleo corticoides, n (%) | 512 (75%) | 26 (81%) | 116 (65%) | 0,01 |
| Empleo de plasma | 177 (26%) | 3 (9%) | 0 (0%) | < 0,05 |
| Empleo de tocilizumab | 154 (22%) | 6 (18%) | 27 (15%) | 0,08 |
SDRA: síndrome de distrés respiratorio agudo; P/F: relación entre la presión arterial de oxígeno y la fracción inspirada de oxígeno; CNAF: oxigenoterapia de alto flujo; VM: ventilación mecánica; TRRC: terapias de reemplazo renal continuo.
No se encontraron diferencias significativas en los días de VM y la estancia en UCI (tabla 4). Tampoco se evidenciaron diferencias en las mortalidades a 28 y 60 días. No falleció ningún enfermo analizado entre los 60 y 90 días de seguimiento. La curva de supervivencia no expresó diferencias en la probabilidad de sobrevivir a los 90 días entre los grupos estudiados (longrank test p = 0,898) (fig. 1).
Principales variables evolutivas analizadas entre los diferentes grupos categorizados en virtud del nivel de vacunación
| No vacunado, n = 683 | Vacunación incompleta, n = 32 | Vacunados, n = 179 | p | |
|---|---|---|---|---|
| Días de VM, mediana (p25-p75) | 9 (4-16) | 9 (7-15) | 9 (6-18) | 0,30 |
| Estancia UCI (días) mediana (p25-p75) | 9 (4-17) | 9 (3-16) | 7 (3-15) | 0,08 |
| Mortalidad 28 días | 76 (11%) | 3 (9%) | 18 (10%) | 0,88 |
| Mortalidad 60 días | 101 (15%) | 5 (16%) | 23 (12%) | 0,78 |
VM: ventilación mecánica; UCI: Unidad de Cuidados Intensivos.
En el análisis de regresión de COX únicamente la necesidad de VM durante el ingreso y el valor de LDH (por unidad de medida) en las primeras 24 h de ingreso se asociaron de forma significativa con la mortalidad a los 90 días (hazard ratio [HR]: 5,78; intervalo de confianza del 95% [IC 95%]: 1,36-24,48); p = 0,01 y HR: 1,01; IC 95%: 1,00-1,02; p = 0,03, respectivamente.
DiscusiónLas vacunas frente a la COVID-19 han demostrado ser altamente efectivas en prevenir la enfermedad grave, la hospitalización y la muerte por COVID-19 en estudios clínicos. Sin embargo, ninguna vacuna es 100% efectiva, y algunos pacientes vacunados aún pueden contraer la enfermedad y desarrollar un proceso grave y potencialmente mortal12. La duración de la estancia en la UCI y la necesidad de VM son medidas importantes para evaluar la gravedad de la enfermedad en pacientes con COVID-19 grave.
En este contexto presentamos un estudio comparativo de las características y los datos evolutivos más importantes de pacientes que ingresaron en una UCI en un hospital de tercer nivel durante las seis olas de la pandemia reconocidas hasta el momento en España.
En primer lugar, nos gustaría destacar la distribución heterogénea de los pacientes analizados en virtud de las diferentes olas de la pandemia y los diferentes tratamientos que se recibieron en función de la etapa de la pandemia en la que los pacientes fueron ingresados. Situación que era esperable, ya que el conocimiento y la experiencia médica en el manejo de la enfermedad y la disponibilidad de tratamientos mejoraron a lo largo del tiempo. No obstante, a pesar de ser esperable, consideramos importante considerar la distribución desigual de pacientes vacunados y no vacunados en la UCI en la interpretación de los datos y resultados de todas las investigaciones relacionados con la COVID-1913,14.
En nuestros resultados encontramos una importante disparidad en la edad y las comorbilidades entre los grupos comparados. Estos datos están en consonancia con artículos previos que evidenciaron que, en comparación con los pacientes no vacunados, los pacientes vacunados que requerían cuidados intensivos y VM tenían una edad promedio más avanzada y una mayor prevalencia de comorbilidades como hipertensión y diabetes. Aunque no se encontraron diferencias significativas en la duración de la VM o la estancia hospitalaria entre los dos grupos15,16. Está demostrado que las personas mayores y las que tienen ciertas comorbilidades pueden tener una respuesta inmunitaria más débil a la vacuna, lo que puede reducir su protección contra la enfermedad grave. También hay que considerar la posibilidad que la protección de la vacuna puede disminuir con el tiempo, lo que puede ser especialmente relevante para las personas mayores que aun siendo considerada la pauta de vacunación completa, recibieron la vacuna hacía cierto tiempo17.
En términos de la duración de la estancia en la UCI y la necesidad de VM en pacientes vacunados y no vacunados con COVID-19 grave, se encuentran resultados heterogéneos en la bibliografía. Un importante estudio retrospectivo que analizó tres grupos de pacientes de edades entre 18 y 65 años, hospitalizados por COVID-19 entre septiembre y diciembre de 2021: no vacunados, parcialmente vacunados y completamente vacunados; en el que se incluyeron un total de 854 pacientes, con una edad media de 47,9 ± 10,6 años y 474 pacientes (55,5%) eran hombres: 230 pacientes (26,9%) estaban completamente vacunados, 97 (11,3%) estaban parcialmente vacunados y 527 (61,7%) no estaban vacunados. De los pacientes completamente vacunados, 67% (n = 153) fueron vacunados con CoronaVac y 33% (n = 77) fueron vacunados con Pfizer-BioNTech. Todos los pacientes (n = 97) con una sola dosis fueron vacunados con Pfizer-BioNTech. Ciento trece (13,2%) pacientes fueron trasladados a la UCI. Cien (11,7%) pacientes fueron intubados y 77 (9%) pacientes fallecieron. La edad avanzada (p = 0,028, IC 95% = 1,00-1,07, OR = 1.038) y un índice de comorbilidad de Charlson (CCI) más alto (p < 0,001, IC 95% = 1,20-1,69, OR = 1.425) se asociaron con un aumento de la mortalidad, mientras que estar completamente vacunado (p = 0,008, IC 95% = 0,23-0,80, OR = 0,435) se asoció con la supervivencia en el análisis multivariante. La vacunación con la dosis completa redujo la necesidad de ingreso a la UCI en 49,7% (IC 95% = 17-70) y la mortalidad en 56,5% (IC 95% = 20-77). Cuando se evaluó el grupo completamente vacunado, se encontró que la muerte se observó con más frecuencia en pacientes con CCI > 3 (19,1 vs. 5,8%, p < 0,01, OR = 3,7)18.
Por otro lado, un estudio realizado en Reino Unido, donde se comparó la duración de la estancia en la UCI y la necesidad de VM en pacientes con COVID-19 grave que habían sido vacunados y no vacunados; los resultados indicaron que, si bien la duración de la estancia en la UCI fue similar entre los dos grupos, como ocurre en nuestro trabajo, los pacientes vacunados tenían una menor probabilidad de requerir VM y una tasa de mortalidad más baja en comparación con los pacientes no vacunados19. En el mismo sentido, otro estudio realizado en España encontró resultados similares, con pacientes vacunados con COVID-19 grave que requerían menos VM y tenían una tasa de mortalidad más baja en comparación con los pacientes no vacunados20.
Como se ha visto, a pesar de la vacunación contra el COVID-19, algunos pacientes gravemente enfermos pueden seguir requiriendo VM y tener una estancia en la UCI tan prolongada como los pacientes no vacunados. La explicación fisiopatológica de estos hallazgos es compleja, en la que intervienen muchas variables: en primer lugar, la presencia de variantes del virus SARS-CoV-2 que pueden escapar parcialmente de la respuesta inmunitaria inducidas por las diferentes vacunas; estas variantes pueden tener una carga viral más alta y desencadenar una respuesta inflamatoria más intensa en el cuerpo, lo que puede prolongar la necesidad de VM y la estancia en la UCI21,22. La presencia de comorbilidades en pacientes vacunados que contribuyen a su enfermedad grave (la edad avanzada, la obesidad, la diabetes) y pueden no estar completamente protegidos por la vacuna23,24. También es posible que la vacuna no sea efectiva en algunos pacientes con un sistema inmunológico comprometido, como aquellos que reciben terapia inmunosupresora. En estos pacientes, la respuesta inmunitaria puede ser insuficiente para controlar la infección y prevenir la necesidad de VM y la estancia en la UCI25.
La finalidad de la vacunación contra la COVID-19 es mejorar el resultado de la enfermedad al reducir la gravedad de la misma y mejorar la respuesta inmune. Los pacientes vacunados con COVID-19 grave pueden experimentar una respuesta inmune más rápida y efectiva que los pacientes no vacunados, lo que reduce la carga viral en el cuerpo y la inflamación sistémica. La respuesta inmunitaria adaptativa generada en los pacientes vacunados reduce la replicación del virus y la liberación de más partículas virales en el cuerpo, lo que disminuye la carga viral y evita el daño tisular en los órganos. La carga viral reducida y la disminución de la inflamación son importantes para prevenir el daño pulmonar, que es la causa principal de la necesidad de VM en pacientes con COVID-19 grave26,27.
Nuestro trabajo presenta las limitaciones propias de un análisis retrospectivo de un solo centro. Además es importante tener en cuenta que la definición de vacunación completa e incompleta puede cambiar con el tiempo en diferentes regiones en nuestro ámbito a medida que se actualizan las recomendaciones y protocolos de vacunación. Cada país puede tener sus propias definiciones y pautas de vacunación. Por lo tanto, nuestros resultados pueden no ser extrapolables a otros centros.
ConclusionesLos pacientes vacunados frente a la COVID-19 con enfermedad grave por SARS-CoV-2 presentan unas tasas de SDRA grave y de VM menores que las de aquellos pacientes no vacunados. Sin embargo, no se evidencian diferencias ni en los días de VM, los días de UCI y la mortalidad.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.