La diabetes mellitus tipo 2 (DM2) se ha convertido en un problema de salud mundial tanto por su magnitud como por las complicaciones crónicas que de ella se derivan1. A su vez, supone un impacto para la calidad de vida del paciente y para el sistema sociosanitario2. La alteración de la homeostasis de la glucosa frecuentemente es la punta del iceberg de un grupo de factores de riesgo para la enfermedad cardiovascular (ECV), como obesidad, hipertensión arterial (HTA) y dislipemia, también conocido como síndrome metabólico. El grado de control metabólico de la glucemia y de las otras variables de dicho síndrome influirá de forma decisiva en el riesgo de lesión arterial en forma de complicaciones crónicas micro y macrovasculares. De hecho, la ECV representa cerca del 70% de todas las causas de mortalidad en los pacientes con DM2, y las complicaciones macrovasculares son más comunes en pacientes con DM2 que en población no diabética3-4.
El estudio UK Prospective Diabetes Study (UKPDS) ha contribuido en el avance de los conocimientos sobre el abordaje clínico de los individuos con DM2. Sin embargo, uno de los aspectos del estudio a tener en cuenta fue la falta de descenso del riesgo de complicaciones cardiovasculares con la reducción de la glucemia basal y de la hemoglobina glucosilada5,6. Desde la perspectiva del control glucémico, se apunta a que un factor importante, que podría haber influido en la falta de resultados positivos sobre las complicaciones cardiovasculares en dicho estudio, podría ser el control insuficiente de la hiperglucemia posprandial (HPP), parámetro no evaluado.
Varios estudios epidemiológicos, así como resultados de ensayos clínicos, indican que el tratamiento del paciente diabético no debe restringirse sólo al control estricto de la glucemia. En dicho control metabólico deben contemplarse estrategias para la identificación y normalización de otros factores de riesgo importantes para la ECV, como la HTA y la dislipemia7-9.
El conocimiento del grado de control de estos pacientes facilita, desde el punto de vista individual, su tratamiento y, desde el punto de vista general, puede aportar información que contribuya a la continua evolución de los conocimientos clínicos sobre la DM2. La elaboración de guías de control y tratamiento requiere de una continua puesta al día de dichos avances científicos. Desafortunadamente, muy a menudo esta información procede de otras poblaciones distintas de la nuestra. En este sentido, el conocimiento del grado de control metabólico de los pacientes atendidos en las consultas médicas en España podría contribuir de forma importante a esa labor.
Ante estas premisas, los objetivos del presente estudio fueron, por un lado, valorar el grado de control metabólico de los pacientes con DM2 asistidos en la consulta médica, de acuerdo con su control glucémico, lipídico y de presión arterial, y por otro, describir la prevalencia conocida y desconocida de HTA y dislipemia en la población asistida.
Pacientes y método
TranSTAR se diseñó como un estudio de caso y controles realizado en una muestra de población asistida, de ámbito nacional. El estudio TranSTAR es el primer corte transversal, desarrollado on-line, de la situación de la DM2 en población asistida y realizado en España. En la semana en que se desarrolló el estudio se obtuvo una muestra final de 371 parejas de pacientes (742 pacientes) emparejados por sexo y edad (± 5 años). Los médicos participantes proce dían de más de 18 comunidades autónomas.
En el cuestionario se recogían los datos del médico. En un 5% de los investigadores participantes se hizo un muestreo aleatorio para verificar la existencia del colegiado, así como la autenticidad de los datos incluidos.
Los pacientes incluibles en el estudio tenían entre 40 y 75 años de edad y debían ser visitados tras menos de 3 h de ayuno y más de 1 h desde la última ingesta. A todos los pacientes se les pedía permiso para rellenar un cuestionario con sus datos clínicos. La información de los pacientes se recogió de forma codificada mediante un número y sus inicales. La transmisión de los datos se realizó a través de la web www.diabetesysalud.com.
En una única visita, se recogían datos demográficos (edad y sexo), de exploración física (peso, talla, índice de masa corporal [IMC], presión arterial sistólica [PAS] y presión arterial diastólica [PAD]) y antecedentes personales (HTA, hipercolesterolemia y episodios cardiovasculares como infarto de miocardio [IAM], angina, accidentes vasculares cerebrales [AVC] y claudicación intermitente).
Como parámetros de control metabólico de los pacientes se consideraron el grado de control glucémico, lipídico y de la presión arterial. Los valores analíticos de glucemia basal, hemoglobina glucosilada, colesterol total, colesterol ligado a lipoproteínas de alta densidad (cHDL), colesterol ligado a lipoproteínas de baja densidad (cLDL) y triglicéridos se basaron en datos obtenidos dentro del último año. La glucemia capilar posprandial (GCPP) se determinó en la propia consulta médica.
Para la evaluación del grado de control metabólico (glucémico, lipídico y de presión arterial) de los pacientes del grupo DM2 se aplicaron las recomendaciones de la Sociedad Española de Diabetes (SED) de 200110. Éstas consideran un mal control glucémico (necesidad de intensificar la intervención) un valor de hemoglobina glucosilada superior al 8%, de glucemia basal mayor de 125 mg/dl y de GCPP mayor de 140 mg/dl. Respecto al control lipídico, dichas recomendaciones establecen un mal control cuando el paciente presenta una valor de colesterol total mayor de 230 mg/dl, de cLDL superior a 130 mg/dl, de cHDL inferior a 35 mg/dl o triglicéridos superiores a 200 mg/dl. En cuanto a la presión arterial, se define un mal control en aquellos valores de PAS superior a 140 mmHg o de PAD superior a 90 mmHg.
En el grupo control se estudió el porcentaje de pacientes con glucemia basal alterada (GBA) y DM desconocida, a partir del valor de la glucemia basal, según los criterios diagnósticos de la American Diabetes Association de 1997, ratificados por la Organización Mundial de la Salud (OMS) en 199911,12.
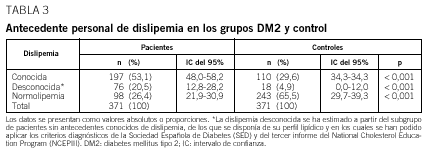
Para la evaluación de los casos no diagnosticados de dislipemia, en el grupo de pacientes con DM2, se aplicaron los objetivos de control lipémico de la SED-2001. Se consideraron casos no diagnosticados de dislipemia aquellos en los que no se describía este antecedente y presentaban valores de colesterol total iguales o superiores a 185 mg/dl, cLDL de 100 mg/dl o superiores, cHDL inferiores a 40 mg/dl, triglicéridos de 150 mg/dl o más. Para la evaluación de dislipemia no conocida en el grupo control, se consideraron los criterios del tercer informe del National Cholesterol Education Program (NCEP III): colesterol total de 240 mg/dl o más, cLDL de 160 mg/dl o superior, cHDL inferior a 40 mg/dl y triglicéridos de 200 mg/dl o superior3. En ambos grupos, la dislipemia desconocida se estimó a partir de los pacientes sin antecedentes conocidos de dislipemia, de los que se disponía de los valores de su perfil lipídico.
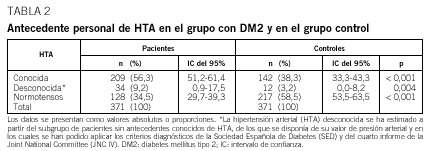
Para la detección de los casos no diagnosticados de HTA en el grupo de pacientes con DM2, se consideraron los objetivos de control de la presión arterial de la SED-2001. Se consideraron casos no diagnosticados de HTA a los pacientes que, habiéndose etiquetado de no presentar dicho antecedente, tenían valores de PAS/PAD superior a 130/85 mmHg. En el grupo control, se aplicaron los criterios diagnósticos de HTA del cuarto informe de la Joint National Committee que establece la presencia de HTA con un valor de PAS de 140 mmHg o superior o PAD de 90 mmHg o superior4. La HTA desconocida se estimó a partir del subgrupo de pacientes sin antecedentes conocidos de HTA, de los que se disponía de la medición de la presión arterial.
Al tratarse de un estudio epidemiológico, se clasificó el grado de control metabólico y la presencia de sospecha de HTA, dislipemia o alteraciones desconocidas de la homeostasis de la glucosa a partir de un solo valor de dichas variables, descrito por los médicos participantes.
Análisis estadístico
Todas las variables registradas en el formulario se analizaron mediante métodos descriptivos; media, desviación estándar, frecuencias absolutas y relativas. Para estudiar la homogeneidad de los pacientes diabéticos y no diabéticos se tuvo en cuenta el apareamiento de los pacientes. En el caso de las variables discretas, se utilizó la prueba de McNemar. En el caso de las variables continuas, se aplicó la prueba de la t de Student para datos apareados, excepto para la edad, en la que se realizó la prueba de Wilcoxon. Las prevalencias declaradas se estimaron por intervalo con una confianza del 95% (IC del 95%), utilizando el método exacto de Wilcoxon. La diferencia de prevalencias entre los grupos se estimó teniendo en cuenta el apareamiento del diseño. Los términos no significativos al 5% se retiraron del modelo. La relación entre los diferentes métodos de control glucémico se estudió mediante la correlación bivariada de Pearson.
Los análisis estadísticos se han realizado con el software SAS (Statistical Analysis Software) versión 8.0 y con el programa SPSS (Statistical Package for Social Sciences) para Windows versión 9.0.
Resultados
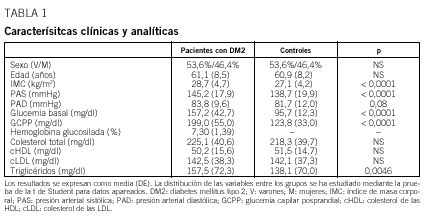
En la tabla 1 se detallan las características clínicas de los pacientes con DM2 y de los sujetos del grupo control incluidos en el estudio. La distribución por sexo fue idéntica en ambos grupos por diseño. Los pacientes con DM2 presentaron valores significativamente superiores a los del grupo control de las variables relacionadas con el síndrome de resistencia a la insulina: IMC, PAS, PAD, glucemia basal, GCPP y triglicéridos. Se registró una mayor frecuencia de antecedentes personales de ECV en el grupo de pacientes con DM2 (18,6% [IC del 95%, 15,0-22,9]) que en el grupo control (11,3% [IC del 95%, 8,5-14,9]). La diferencia de proporción se estimó en un 7%.
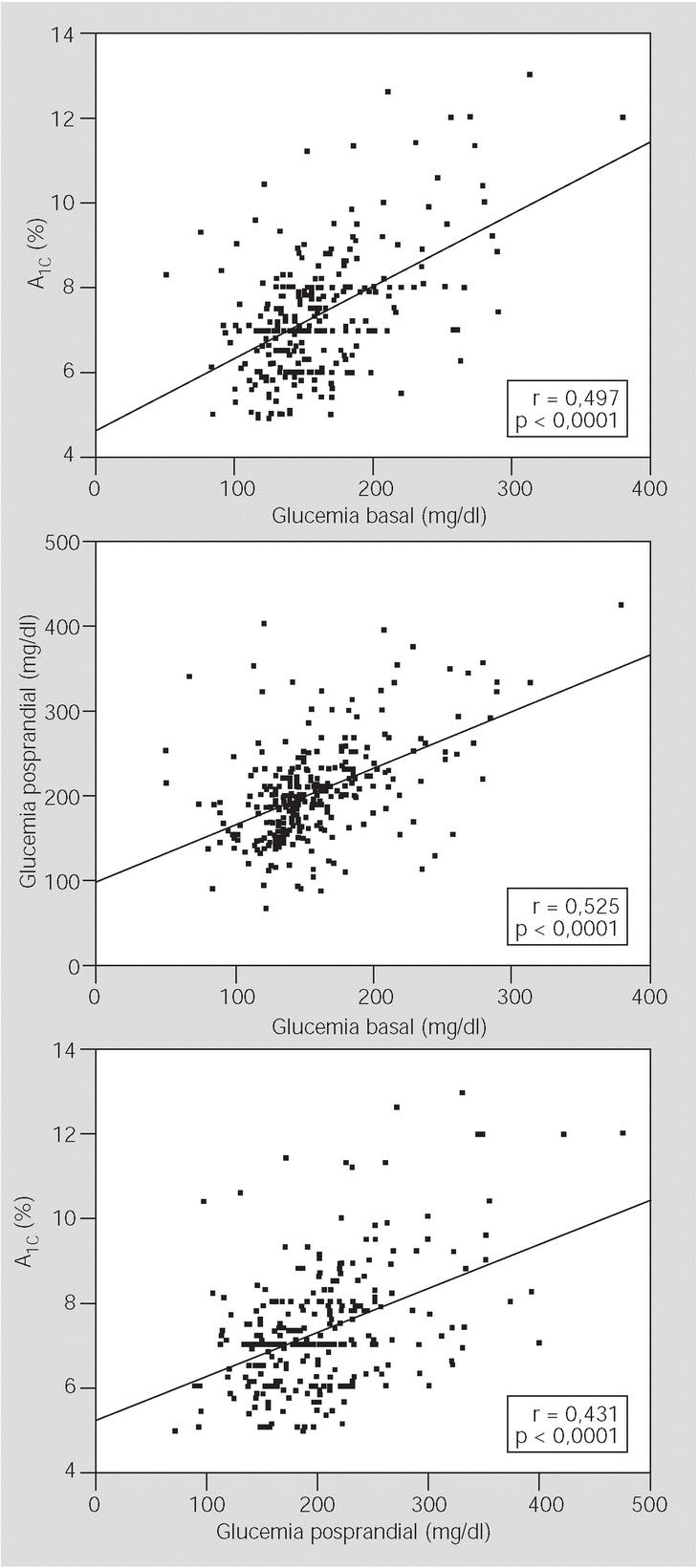
Se observó un mal control glucémico, entre los pacientes diabéticos, en un 82,1% (IC del 95%, 77,9-86,3) según el valor de la glucemia basal; en un 88,4% (IC del 95%, 85,1-91,7) según el valor de la GCPP, y en un 18,8% (IC del 95%, 14,3-23,3) a partir del valor de la hemoglobina glucosilada. En conjunto, sólo el 7,3% (IC del 95%, 4,7-9,9) de los pacientes del grupo con DM2 presentó un correcto control de la glucemia en todos los parámetros medidos. Los diferentes métodos de control glucémico presentaron una correlación positiva entre ellos (fig. 1). En el grupo control se halló un 10,4% de GBA y un 2,2% de DM no diagnosticada.
Fig. 1. Correlación entre métodos de control glucémico.
Independientemente de si los pacientes diabéticos estudiados conocían o no su antecedente de HTA o dislipemia, se observó un mal control de la presión arterial en un 69,5% (IC de 95%, 64,2-74,8) y del metabolismo lipídico en un 63,3% (IC del 95%, 56,6-70,0). Estos valores se estimaron a partir de 198 pacientes diabéticos de los que se disponía del valor de la presión arterial y de 159 pacientes diabéticos en los que se habían recogido los resultados del perfil lipídico.
La proporción de sujetos en los que se había registrado el antecedente de HTA y de dislipemia fue mayor en el grupo de pacientes con DM2 que en el grupo control. La HTA y la dislipemia desconocidas también fueron significativamente superiores en el grupo con DM2 (tablas 2 y 3). En conjunto, la HTA total estimada, resultado de la HTA conocida más la desconocida, fue superior en el grupo con DM2 respecto al control (65,5 frente al 41,5%; p < 0,001). Así mismo, la dislipemia total estimada (dislipemia conocida más la desconocida) fue superior en el grupo con DM2 respecto al control (73,6 frente a 34,5%; p < 0,001).
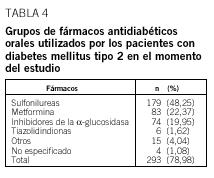
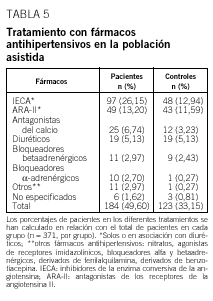
En cuanto al tipo de tratamiento, el 93% de los pacientes diabéticos recibía tratamiento dietético; el 21%, tratamiento con insulina, y el 79%, algún tipo de antidiabético oral, solo o en asociación con otros antidiabéticos orales o insulina. Los antidiabéticos orales más frecuentemente pautados fueron las sulfonilureas, seguidas de la metformina y de los inhibidores de la *-glucosidasa (tabla 4). Respecto al tratamiento de la HTA, los fármacos más utilizados en el grupo de pacientes diabéticos fueron los inhibidores de la enzima conversiva de la angiotensina (IECA), solos o en combinación con diuréticos o bloqueadores betaadrenérgicos; en segundo lugar se registró el uso de los antagonistas del receptor de la angiotensina II (ARA-II), solos o en asociación con diuréticos; en tercer lugar, se hallaron los fármacos antagonistas del calcio, seguidos de los diuréticos. En el grupo de pacientes controles, el orden de frecuencia de utilización de estos fármacos fue similar, a excepción de los diuréticos, que pasaban a ser el tercer grupo de fármacos más utilizados, por delante de los antagonistas del calcio (tabla 5). Por último, los hipolipemiantes más frecuentemente prescritos en ambos grupos fueron las estatinas, seguidas a gran distancia de los fibratos (un 30,7 y un 18,6% de los pacientes de los grupos con DM2 y control, respectivamente, tomaban estatinas, y el 3 y el 1,3% de los pacientes con DM2 y del grupo control, respectivamente, se les prescribieron fibratos).
Discusión
El TranSTAR es el primer estudio descriptivo, de casos y controles, de ámbito nacional, desarrollado a través de Internet, que ha aportado información sobre el grado de control metabólico en población asistida con DM2.
En España, una de las guías más divulgadas para el abordaje clínico de la DM2 es la «Guía para el tratamiento de la diabetes tipo 2 en la Atención Primaria», del Grupo de Estudio de la Diabetes en la Atención Primaria de la Salud (GEDAPS), consensuada con la SED10-15. En esta guía, se establecen unos objetivos de control glucémico y del resto de parámetros metabólicos, así como unos límites de mal control, a partir de los cuales se deben intensificar las medidas terapéuticas. Basado en estas recomendaciones, el estudio TranSTAR ha demostrado que la proporción de pacientes con DM2 asistidos en nuestras consultas que presentan un mal control glucémico es superior a un 80%, a partir de los valores de la glucemia basal y de la GCPP. Sin embargo, la proporción de pacientes con mal control glucémico desciende hasta un 20% si nos basamos en el valor de la hemoglobina glucosilada.
Bien es cierto que la variable que tradicionalmente se ha considerado el mejor parámetro de control glucémico ha sido la hemoglobina glucosilada16. Sin embargo, de acuerdo con importantes resultados de estudios epidemiológicos y de intervención, en los que se demuestra el papel preponderante de la GCPP en relación con el incremento de riesgo de ECV, probablemente debamos replantearnos si un buen control de la hemoglobina glucosilada es suficiente17,18. De hecho, la GCPP contribuye al valor de la hemoglobina glucosilada, pero en menor grado que la glucemia basal y la glucemia interprandial, por lo que su comportamiento es difícil de extrapolar a partir solamente de la hemoglobina glucosilada19. En este sentido, probablemente deba recalcarse el interés del autoanálisis, con mayor o menor frecuencia, de la glucemia capilar no sólo en ayunas, sino también posprandial, por el riesgo de que la GCPP se infraanalice.
Desde el punto de vista del tratamiento farmacológico antidiabético registrado en los pacientes con DM2, el tranSTAR demuestra que las sulfonilureas continúan siendo los fármacos más prescritos en nuestras consultas, a diferencia de otros países como EE.UU. En éste predominan los fármacos que mejoran la sensibilidad a la insulina, probablemente debido en parte al diferente fenotipo de sus pacientes20,21. A tenor de los nuevos conocimientos sobre las variables relacionadas con el riesgo de complicaciones crónicas, probablemente sería importante destacar la utilización de fármacos que aseguren un control glucémico integral, sin detrimento de la GCPP. Sin embargo, la realización de más estudios que apoyen la reducción de complicaciones mediante una intervención específica sobre la GCPP se hace actualmente necesaria.
Importantes estudios prospectivos han demostrado que variables como el cLDL, el cHDL y la PAD incrementaban notablemente el riesgo de ECV en los pacientes con DM222,23. En este estudio, la evaluación del grado de control de la presión arterial y del perfil lipídico en nuestros pacientes diabéticos indica que, en la práctica clínica diaria, alrededor del 60 y el 70% de ellos presentan un mal control de dichos parámetros, respectivamente. En la misma muestra, la frecuencia de antecedentes personales de ECV fue superior en el grupo de pacientes con DM2 respecto al grupo control. A pesar de que el diseño de este estudio no nos permita establecer una relación de causalidad entre la falta de control metabólico y la mayor prevalencia de ECV, estudios prospectivos previos nos invitan a pensar que sea así18,22,23.
Un paso más en el problema del manejo de los factores de riesgo cardiovascular de los pacientes con DM2 lo constituye la nada menospreciable prevalencia declarada de valores indicativos de HTA y de dislipemia no diagnosticadas, que se estima en nuestro estudio en alrededor del 10 y del 20%, respectivamente, de la población diabética asistida. Estos resultados son significativamente superiores a los observados en población de control, donde se estima alrededor de un 3% de posible HTA no detectada y de un 5% en el caso de la dislipemia. Estos resultados sorprenden un tanto, teniendo en cuenta que los pacientes diabéticos tienen un mayor consumo de recursos sanitarios, entre ellos, determinaciones analíticas y visitas a su médico.
En conjunto, los insuficientes resultados en cuanto a control y detección de los diferentes parámetros metabólicos podrían deberse en parte al desconocimiento de los objetivos terapéuticos o bien al seguimiento de guías clínicas no adecuadas para el riesgo de estos pacientes en nuestras consultas. A pesar de ello, cabe la posibilidad de que los objetivos marcados para el control de dichos factores de riesgo, en los pacientes con DM2, sean demasiado generalistas y exigentes, lo que dificultaría su cumplimiento por parte del médico. A menudo los objetivos de control se basan en equiparar el riesgo cardiovascular de los pacientes con DM2 de reciente diagnóstico con el de aquéllos de larga evolución o con ECV. En este sentido, recientemente se han publicado datos que demuestran un riesgo de ECV diferente en los pacientes con DM2 en función de si éstos ya presentaban cardiopatía isquémica o no24. De ello se desprende la necesidad de elaborar recomendaciones más ajustadas al riesgo del paciente, lo que probablemente facilitaría su cumplimiento.
Respecto a la medicación antihipertensiva, los IECA y los ARA-II son los fármacos más pautados, tanto en el grupo con DM2 como en el grupo control. De hecho, ambos medicamentos son de primera elección en los pacientes con DM2. Sin embargo, su gran implantación entre los pacientes no diabéticos probablemente sea atribuible a la eficacia que han demostrado en el control de la presión arterial, en la disminución del riesgo cardiovascular, así como otros efectos pleiotrópicos positivos25. Teniendo en cuenta que el grupo control lo constituía una población relativamente envejecida, por el hecho de ser controles en edad de la población con DM2, la buena tolerancia de dichos hipotensores, especialmente de los ARA-II, podría explicar el posicionamiento de estos fármacos, en detrimento de los diuréticos y de los bloqueadores beta14.
En resumen, tranSTAR demuestra que la situación actual del control metabólico de los pacientes con DM2 asistidos en nuestro país dista de los objetivos deseables, especialmente en cuanto al control glucémico. La importante prevalencia declarada de casos indicativos de HTA y dislipemia no detectados probablemente contribuye al riesgo de ECV de estos pacientes. La disponibilidad de datos sobre el grado de control metabólico de los pacientes con DM2 obtenidos en nuestra propia población debería contribuir a la constante evolución de los objetivos terapéuticos a seguir.
Agradecimientos
Agradecemos a todos y a cada uno de los médicos investigadores que han hecho posible la realización de tranSTAR su entusiasta colaboración a través de las nuevas herramientas que nos ofrece la tecnología de la comunicación. Este estudio ha sido posible gracias a la esponsorización de Novartis Farmacéutica S.A. Barcelona.