Investigar la inercia clínica en el uso de los hipoglucemiantes orales (HO) en pacientes con diabetes mellitus tipo 2 (DM2) no insulinizados en España.
Pacientes y métodoEstudio transversal, retrospectivo (2 años), multicéntrico en toda España. La inercia clínica se definió como: número total de pacientes sin intensificación del tratamiento dividido por el número total de pacientes con valores de hemoglobina glucosilada (HbA1c) inadecuados(≥7%), multiplicado por 100. Si afectaba a todas las visitas con una HbA1c≥7% en los 2 años previos se definió como inercia clínica total (ICT), y si solo afectaba a alguna de ellas, como parcial (ICP). El cumplimiento del tratamiento con HO se evaluó con el test de Morisky-Green.
ResultadosSe incluyeron 2.971 pacientes, 1.416 bien controlados (HbA1c<7%) y 1.555 insuficientemente controlados (HbA1c≥7%). La ICP fue del 52,5% (intervalo de confianza del 95% [IC 95%] 52,4-52,6%), siendo menor en los pacientes con un control glucémico adecuado (31,4 frente a 71,8%; p<0,001). La ICT fue del 12,8% (IC 95% 12,2-13,8%). La ICP se asoció a sedentarismo, hipertensión y mayor número de complicaciones microvasculares y macrovasculares. El cumplimiento terapéutico fue del 38,0%, siendo menor en los pacientes con ICP en relación con los que no la presentaban. El sexo femenino (odds ratio [OR] 1,43, IC 95% 1,09-1,86%) y una menor duración de la DM2 (OR 0,98; IC 95% 0,95-0,99%) se asociaron de forma independiente a ICP.
ConclusionesAproximadamente la mitad de los pacientes con DM2 no insulinizados y en tratamiento con HO presenta ICP. Cuatro de cada 10 pacientes cumplen adecuadamente el tratamiento con HO. El sexo femenino y una menor duración de la DM2 se asocian independientemente a ICP.
To study clinical inertia in the management of oral hypoglycemic agents (OHA) in non-insulin treated patients with type 2 diabetes mellitus (T2DM) in Spain.
Patients and methodEpidemiological, cross-sectional, retrospective (2 years), multicenter study. Clinical inertia was measured as the total number of patients without OHA treatment intensification divided by the total number of patients with inadequate HbA1c values (≥7%), multiplied by 100. Total clinical inertia (TCI) was the absence of OHA treatment intensification in all visits with a HbA1c≥7% values in the previous 2 years; partial clinical inertia (PCI) occurred when this absence only occurred in some of these visits. We assessed OHA treatment compliance with the Morisky-Green test.
ResultsWe included 2,971 patients, 1,416 adequately controlled (HbA1c<7%) and 1,555 inadequately controlled (HbA1c≥7%). PCI prevalence was 52.5%(95% confidence interval [95% CI] 52.4-52.6%) while TCI prevalence was 12.8% (95% CI 12.2-13.8%). PCI was lower in patients adequately controlled as compared with those inadequately controlled (31.4% vs. 71.8%; P<.001). PCI was associated with sedentary lifestyle, hypertension and higher prevalence of micro and macrovascular complications. Only 38.0% of patients were compliant with the OHA treatment, being this percentage even lower in subjects with ICP. Two variables were independently associated with ICP: female sex (odds ratio [OR] 1.43; 95% CI 1.09-1.86%) and a shorter duration of DM2 (OR 0.98; 95% CI 0.95-0.99).
ConclusionsOne out of 2 patients with T2DM and treated with OHA without insulin suffer from PCI. Only 4 out of 10 patients are compliant with OHA treatment. Female sex and a shorter duration of T2DM are independently associated with PCI.
La inercia clínica (IC) se define como la falta de inicio o intensificación del tratamiento de una enfermedad o factor de riesgo, cuando realmente estaría indicado, por parte de los profesionales de la salud1. La IC es un problema común en las enfermedades crónicas y asintomáticas como la hipertensión, las dislipidemias o la diabetes, y es un impedimento para su mejor tratamiento2. En el caso concreto de la diabetes mellitus tipo 2 (DM2), la IC sería uno de los principales motivos por los que los pacientes no alcanzan un adecuado control glucémico3,4.
En la diabetes, el principal parámetro de control glucémico es la hemoglobina glucosilada A1c (HbA1c)5,6. Según un reciente consenso entre la American Diabetes Association (ADA, «Asociación Americana de Diabetes») y la European Association for the Study of Diabetes (EASD, «Asociación Europea para el Estudio de la Diabetes»)7, así como las últimas guías de la ADA8, un valor de HbA1c igual o superior al 7% sería, en general, el punto de referencia para el inicio o el incremento del tratamiento. Así, en este contexto, la IC podría definirse como la falta de intensificación del tratamiento cuando no se han alcanzado dichos valores de HbA1c. Si la IC afecta a todas las visitas durante un período de tiempo previamente definido se hablaría de IC total (ICT); si solo afecta a algunas de esas visitas, estaríamos ante lo que se conoce como IC parcial (ICP). De acuerdo con algunos autores, la determinación de la IC relacionada con los valores de HbA1c constituye una medida de calidad muy útil para mejorar el control de los pacientes con diabetes9, aunque este criterio se ha puesto en duda muy recientemente, puesto que los objetivos de HbA1c deberían adaptarse a las características individuales de cada paciente (véase el apartado de «Discusión»).
En España, según la bibliografía revisada, no hemos encontrado estudios que como objetivo principal evalúen la IC en el tratamiento del paciente con DM2, aunque sí los hay en el diagnóstico de la enfermedad10. Por otro lado, los estudios sobre el control de la diabetes se han centrado básicamente en las deficiencias del personal sanitario, tales como la sobreestimación de la atención proporcionada o la falta de formación, poniéndose poca atención en la posible contribución del mismo paciente a la IC1. Factores como un cumplimiento subóptimo o las preferencias del paciente podrían influir en las decisiones de los médicos en cuanto al tratamiento y, por tanto, afectar a la IC11.
El objetivo principal de este estudio fue evaluar la IC en el uso de los hipoglucemiantes orales (HO) en pacientes con DM2 no insulinizados que ya los recibían. De forma secundaria se evaluó la relación entre dicha IC y el control de la DM2, y se estudiaron también posibles diferencias en el grado de IC entre la atención primaria y la especializada. Además, se analizaron los factores de riesgo y las complicaciones crónicas de la DM2 según la ICP y el control glucémico, y se estudió la relación entre el cumplimiento terapéutico por parte del paciente y la IC. Finalmente, se analizaron las variables independientes asociadas a la ICP.
Pacientes y métodoEstudio epidemiológico, retrospectivo, transversal y multicéntrico, realizado en consultas de atención primaria y especializada de todo el territorio nacional, en el que se incluyó a pacientes con diagnóstico de DM2 no insulinizados y que recibían HO, en condiciones de práctica clínica habitual.
Se utilizó el valor de HbA1c como indicador del control glucémico de los pacientes en el momento de su inclusión en el estudio: una cifra inferior al 7% clasificaba al paciente como bien controlado o con control glucémico adecuado, y un valor igual o superior al 7% lo hacía como insuficientemente controlado o con control glucémico inadecuado7,8. A priori, se estableció que el 50% de los pacientes incluidos en cada uno de los 2 ámbitos asistenciales tuviera un buen control glucémico: cada investigador debía incluir consecutivamente a 4 pacientes que cumplieran los criterios de inclusión (véase más adelante), 2 de ellos bien controlados y 2 insuficientemente controlados, según el último valor disponible de HbA1c en los últimos 6 meses respecto a la visita del estudio. Este valor fue considerado como la cifra actual de HbA1c.
Los criterios de inclusión fueron: 1) diagnóstico de DM2 (descartándose otros tipos de diabetes, como la gestacional, o la asociada a pancreatopatías o a tratamientos farmacológicos); 2) tratamiento con HO al menos durante los 2 últimos años con ausencia de tratamiento con insulina; 3) al menos 2 determinaciones disponibles de HbA1c, una de las cuales debía ser en los últimos 6 meses en relación con la fecha del estudio y la otra en los 2 años previos; 4) al menos 3 visitas ambulatorias en los 2 años previos a la visita del estudio, y 5) edad superior o igual a 18 años.
Se analizaron retrospectivamente las historias clínicas de todos los pacientes incluidos, con especial recogida de los datos en los 2 años previos a la visita de la HbAc1 actual, mediante una hoja de recogida de datos previamente diseñada para el estudio. La inclusión de los pacientes se llevó a cabo entre enero de 2008 y abril de 2009.
La IC, definida como la falta de intensificación del tratamiento cuando los pacientes no han alcanzado los valores establecidos como adecuados de HbA1c (<7%), se midió mediante el cociente: número total de pacientes sin intensificación del tratamiento dividido por el número total de pacientes con HbA1c≥7%, multiplicado por 100. Para su análisis se consideró la muestra de pacientes que cumplían todos los criterios de inclusión (población evaluable), además de ser pacientes con un control glucémico insuficiente en los 2 años previos y en la actualidad, o bien pacientes bien controlados en los 2 últimos años, pero insuficientemente controlados actualmente.
Se definió la ICT como la ausencia de intensificación del tratamiento farmacológico hipoglucemiante oral en todos los valores de HbA1c insuficientemente controlados en los 2 años previos. La ausencia de intensificación en al menos un valor de HbA1c insuficientemente controlado en los 2 últimos años se definió como ICP y fue la variable principal del estudio.
Como variables secundarias se recogieron: 1) el número de cambios de tratamiento por paciente en los 2 últimos años (en caso de haberse realizado por control insuficiente de la DM2); 2) los factores de riesgo asociados a la presencia de DM2 (sobrepeso u obesidad [índice de masa corporal≥25kg/m2], hábito tabáquico, hipertensión arterial [HTA] definida como presión arterial sistólica [PAS]/presión arterial diastólica [PAD] ≥130/80mmHg o tratamiento antihipertensivo actual, dislipidemia [concentración de triglicéridos≥150mg/dl o de colesterol unido a lipoproteínas de baja densidad>100mg/dl o tratamiento con fármacos hipolipidemiantes] y sedentarismo [caminar menos de media hora al día]); 3) las complicaciones crónicas de la DM2 (episodios macrovasculares y microvasculares) según antecedentes en la historia clínica; 4) el ámbito asistencial (atención primaria o especializada) donde es atendido el paciente en el momento de su inclusión en el estudio, y 5) el cumplimiento del tratamiento oral de la DM2. Para esto último se utilizó el test de Morisky-Green12,13, que considera al paciente como no cumplidor si responde incorrectamente a una o más de las 4 preguntas del test.
El estudio se realizó de acuerdo con los principios de la Declaración de Helsinki y las normas de Buena Práctica Clínica. Todos los pacientes otorgaron su consentimiento informado por escrito antes de su inclusión en el estudio. Se obtuvo la aprobación del Comité Ético de Investigación Clínica de la Corporación Sanitaria y Universitaria Parc Taulí de Sabadell (Barcelona).
Análisis estadísticoPara el cálculo del tamaño muestral mínimo necesario para estudiar la prevalencia de ICP tuvimos en cuenta el peor escenario, es decir, aquel en el que la prevalencia de ICP fuera de un 50%. Teniendo en cuenta esta cifra, un error estándar del 5% y un intervalo de confianza del 95% (IC 95%), el número mínimo de pacientes requeridos era de 1.537. Dado que la tipología de los pacientes objetivo del estudio era más propia de atención primaria que de la especializada, se decidió de entrada que por cada paciente de atención especializada se seleccionaran 2 de atención primaria.
Los análisis estadísticos se realizaron con el paquete SAS® para Windows, versión 9.1.3. La población de análisis incluyó a los pacientes que cumplían todos los criterios de inclusión (población evaluable). No se emplearon métodos de sustitución para los datos ausentes. Se utilizó el test de la ji al cuadrado para la comparación de variables cualitativas y el test de la t de Student o de Mann-Whitney-Wilcoxon en el caso de las variables continuas (según siguieran o no una distribución normal, respectivamente). Se realizaron análisis de regresión logística stepwise para examinar las variables asociadas a la ICP. Inicialmente, las variables independientes introducidas en los modelos fueron las demográficas y antropométricas, las clínicas, los factores de riesgo, las complicaciones microvasculares y macrovasculares y el cumplimiento terapéutico. Las variables entraban en los modelos si su significación estadística era menor de 0,3, y una vez eran introducidas, salían si su significación era mayor de 0,3. Se utilizó la prueba de Hosmer-Lemeshow para evaluar la bondad de ajuste de los modelos. El error α que se adoptó para todas las pruebas fue de 0,05 bilateral. Se calcularon los IC 95% de las variables que se utilizaron en el modelo de regresión logística.
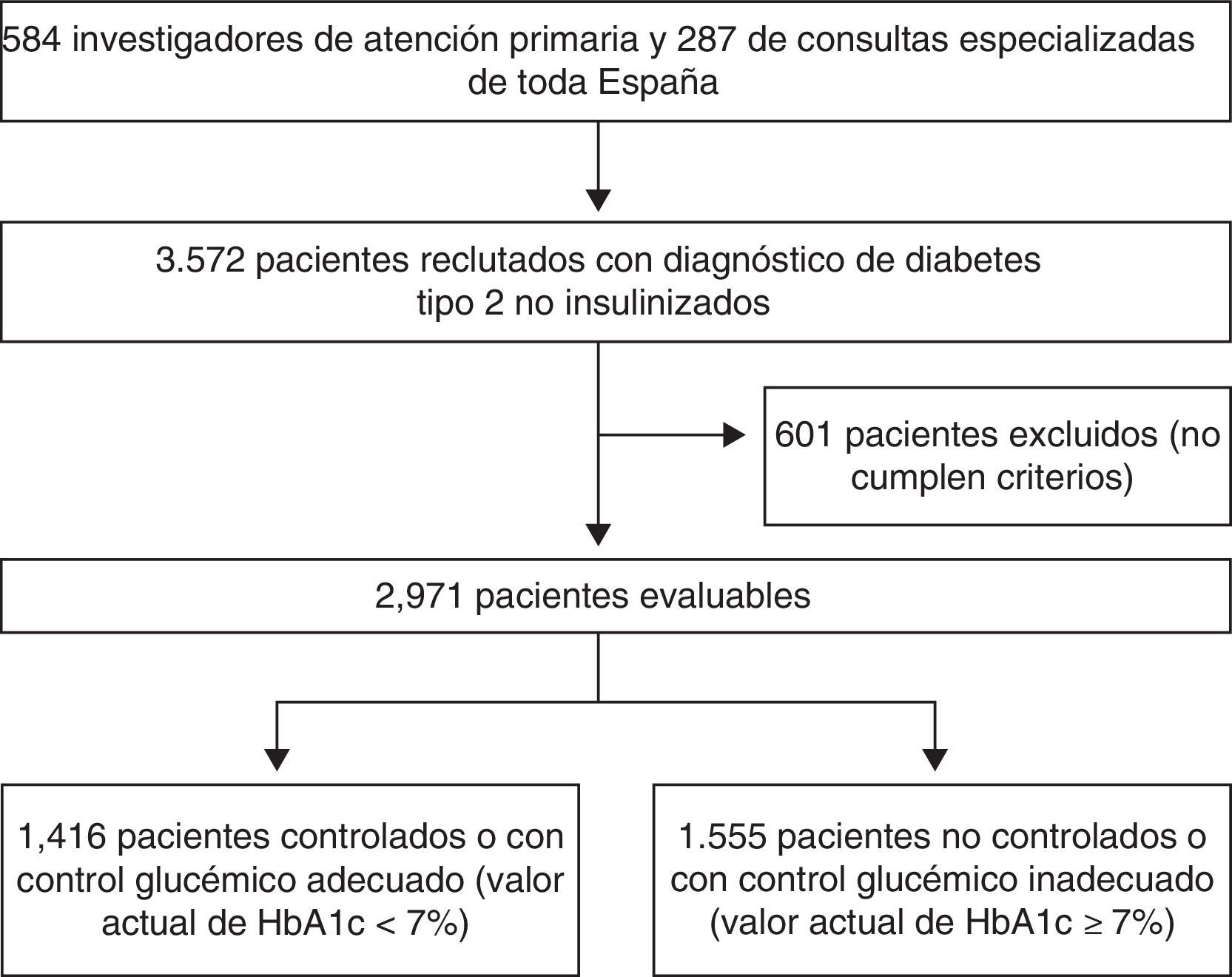
ResultadosParticiparon un total de 871 investigadores procedentes de 584 consultas de atención primaria y de 287 consultas de atención especializada. Inicialmente, se reclutaron un total de 3.572 pacientes, pero el 16,8% incumplió uno o más criterios de inclusión (principalmente no disponer de al menos 2 mediciones de HbA1c previas [11,7%]), por lo que la población final de pacientes evaluables fue de 2.971. De estos, 1.416 presentaron control glucémico actual adecuado (47,7%) y 1.555 inadecuado (52,3%) (fig. 1). De los 2.971 pacientes evaluables, 1.960 (66,0%) estaban siendo visitados en atención primaria y 1.011 (34,0%) en la especializada. Los pacientes se reclutaron de todas las Comunidades Autónomas, con los siguientes porcentajes: Andalucía (17,0%), Aragón (3,3%), Canarias (5,6%), Cantabria (1,2%), Castilla-La Mancha (4,1%), Castilla y León (5,7%), Cataluña (15,2%), Comunidad Foral de Navarra (1,5%), Comunidad de Madrid (11,0%), Comunidad Valenciana (12,5%), Extremadura (2,6%), Galicia (6,9%), Islas Baleares (2,5%), La Rioja (0,9%), País Vasco (4,7%), Principado de Asturias (2,5%) y Región de Murcia (3,0%).
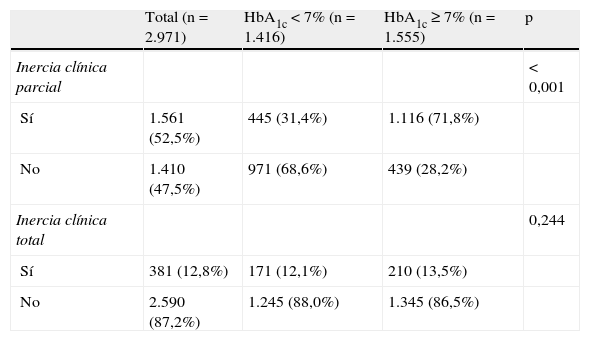
Relación entre inercia clínica y control glucémico actualEl porcentaje de pacientes con ICP e ICT según el control glucémico en la actualidad se resume en la tabla 1. La prevalencia global de ICP fue del 52,5% (IC 95% 52,4-52,6) y la de ICT del 12,8% (IC 95% 12,2-13,4%). Solo en el caso de los pacientes con ICP pudo constatarse un mayor porcentaje de pacientes con un control glucémico actual inadecuado en relación con los que no tenían ICP. No obstante, al comparar los pacientes con y sin ICT no se observaron diferencias de control glucémico actual entre ambos grupos.
Inercia clínica durante los 2 últimos años en pacientes con diabetes tipo 2, no insulinizados y en tratamiento con hipoglucemiantes orales, según el control glucémico actual
| Total (n=2.971) | HbA1c<7% (n=1.416) | HbA1c≥7% (n=1.555) | p | |
| Inercia clínica parcial | <0,001 | |||
| Sí | 1.561 (52,5%) | 445 (31,4%) | 1.116 (71,8%) | |
| No | 1.410 (47,5%) | 971 (68,6%) | 439 (28,2%) | |
| Inercia clínica total | 0,244 | |||
| Sí | 381 (12,8%) | 171 (12,1%) | 210 (13,5%) | |
| No | 2.590 (87,2%) | 1.245 (88,0%) | 1.345 (86,5%) |
HbA1c: hemoglobina glucosilada.
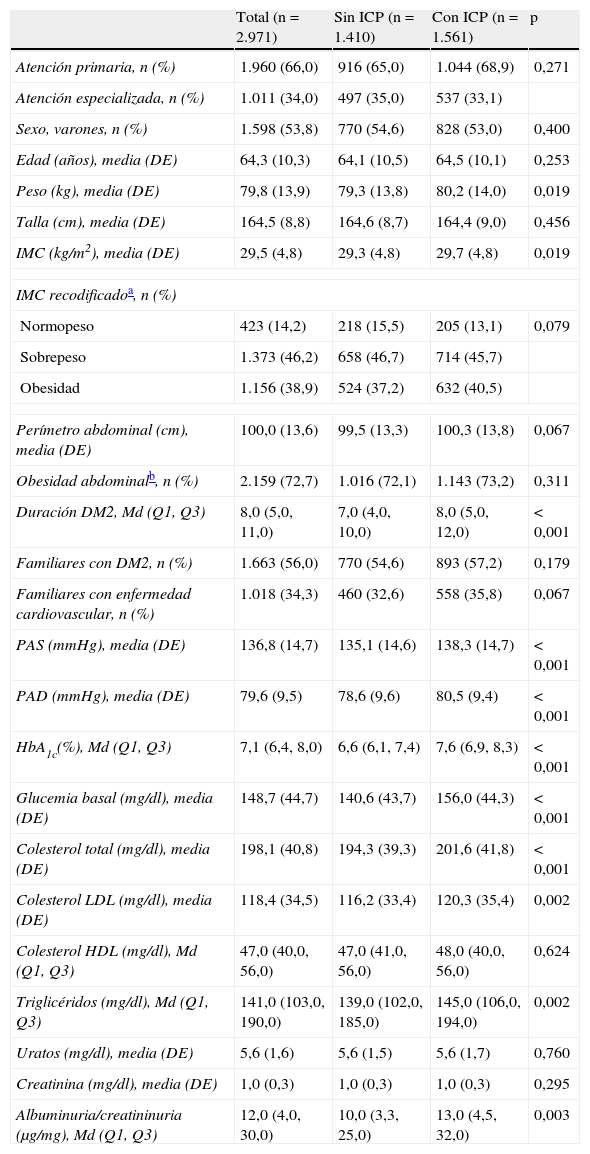
En la tabla 2 se resumen las características de la población en función de la ICP. Los pacientes sin ICP fueron estadísticamente menos obesos, tuvieron una mayor duración de la DM2, fueron menos hipertensos y dislipidémicos, presentaron un mejor control glucémico y una menor excreción urinaria de albúmina.
Datos demográficos, antropométricos y clínicos de la población evaluable según la inercia clínica parcial
| Total (n=2.971) | Sin ICP (n=1.410) | Con ICP (n=1.561) | p | |
| Atención primaria, n (%) | 1.960 (66,0) | 916 (65,0) | 1.044 (68,9) | 0,271 |
| Atención especializada, n (%) | 1.011 (34,0) | 497 (35,0) | 537 (33,1) | |
| Sexo, varones, n (%) | 1.598 (53,8) | 770 (54,6) | 828 (53,0) | 0,400 |
| Edad (años), media (DE) | 64,3 (10,3) | 64,1 (10,5) | 64,5 (10,1) | 0,253 |
| Peso (kg), media (DE) | 79,8 (13,9) | 79,3 (13,8) | 80,2 (14,0) | 0,019 |
| Talla (cm), media (DE) | 164,5 (8,8) | 164,6 (8,7) | 164,4 (9,0) | 0,456 |
| IMC (kg/m2), media (DE) | 29,5 (4,8) | 29,3 (4,8) | 29,7 (4,8) | 0,019 |
| IMC recodificadoa, n (%) | ||||
| Normopeso | 423 (14,2) | 218 (15,5) | 205 (13,1) | 0,079 |
| Sobrepeso | 1.373 (46,2) | 658 (46,7) | 714 (45,7) | |
| Obesidad | 1.156 (38,9) | 524 (37,2) | 632 (40,5) | |
| Perímetro abdominal (cm), media (DE) | 100,0 (13,6) | 99,5 (13,3) | 100,3 (13,8) | 0,067 |
| Obesidad abdominalb, n (%) | 2.159 (72,7) | 1.016 (72,1) | 1.143 (73,2) | 0,311 |
| Duración DM2, Md (Q1, Q3) | 8,0 (5,0, 11,0) | 7,0 (4,0, 10,0) | 8,0 (5,0, 12,0) | <0,001 |
| Familiares con DM2, n (%) | 1.663 (56,0) | 770 (54,6) | 893 (57,2) | 0,179 |
| Familiares con enfermedad cardiovascular, n (%) | 1.018 (34,3) | 460 (32,6) | 558 (35,8) | 0,067 |
| PAS (mmHg), media (DE) | 136,8 (14,7) | 135,1 (14,6) | 138,3 (14,7) | <0,001 |
| PAD (mmHg), media (DE) | 79,6 (9,5) | 78,6 (9,6) | 80,5 (9,4) | <0,001 |
| HbA1c(%), Md (Q1, Q3) | 7,1 (6,4, 8,0) | 6,6 (6,1, 7,4) | 7,6 (6,9, 8,3) | <0,001 |
| Glucemia basal (mg/dl), media (DE) | 148,7 (44,7) | 140,6 (43,7) | 156,0 (44,3) | <0,001 |
| Colesterol total (mg/dl), media (DE) | 198,1 (40,8) | 194,3 (39,3) | 201,6 (41,8) | <0,001 |
| Colesterol LDL (mg/dl), media (DE) | 118,4 (34,5) | 116,2 (33,4) | 120,3 (35,4) | 0,002 |
| Colesterol HDL (mg/dl), Md (Q1, Q3) | 47,0 (40,0, 56,0) | 47,0 (41,0, 56,0) | 48,0 (40,0, 56,0) | 0,624 |
| Triglicéridos (mg/dl), Md (Q1, Q3) | 141,0 (103,0, 190,0) | 139,0 (102,0, 185,0) | 145,0 (106,0, 194,0) | 0,002 |
| Uratos (mg/dl), media (DE) | 5,6 (1,6) | 5,6 (1,5) | 5,6 (1,7) | 0,760 |
| Creatinina (mg/dl), media (DE) | 1,0 (0,3) | 1,0 (0,3) | 1,0 (0,3) | 0,295 |
| Albuminuria/creatininuria (μg/mg), Md (Q1, Q3) | 12,0 (4,0, 30,0) | 10,0 (3,3, 25,0) | 13,0 (4,5, 32,0) | 0,003 |
Colesterol HDL: colesterol unido a high density lipoproteins («lipoproteínas de alta densidad»); Colesterol LDL: colesterol unido a low density lipoproteins («lipoproteínas de baja densidad»); DE: desviación estándar; DM2: diabetes mellitus tipo 2; HbA1c: hemoglobina glucosilada; IMC: índice de masa corporal; Md: mediana; PAD: presión arterial diastólica; PAS: presión arterial sistólica; Q1: primer cuartil; Q3: tercer cuartil.
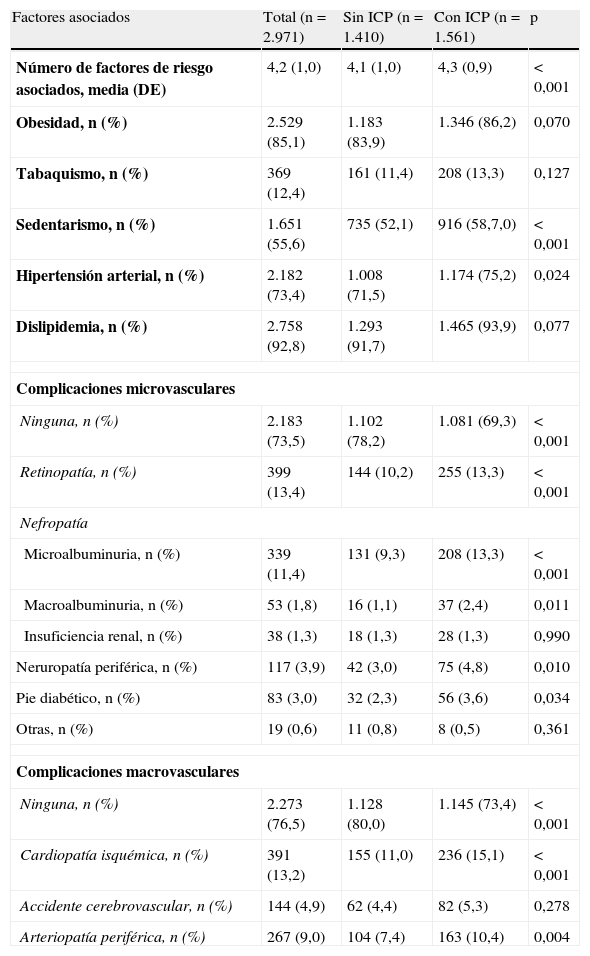
Estos resultados aparecen en la tabla 3. Los pacientes con ICP presentaron mayor número de factores de riesgo asociados y mayor prevalencia de sedentarismo e hipertensión, pero no de obesidad, tabaquismo y dislipidemia, en comparación con los que no tuvieron ICP.
Factores de riesgo asociados al desarrollo de diabetes tipo 2 y complicaciones microvasculares y macrovasculares según la inercia clínica parcial
| Factores asociados | Total (n=2.971) | Sin ICP (n=1.410) | Con ICP (n=1.561) | p |
| Número de factores de riesgo asociados, media (DE) | 4,2 (1,0) | 4,1 (1,0) | 4,3 (0,9) | <0,001 |
| Obesidad, n (%) | 2.529 (85,1) | 1.183 (83,9) | 1.346 (86,2) | 0,070 |
| Tabaquismo, n (%) | 369 (12,4) | 161 (11,4) | 208 (13,3) | 0,127 |
| Sedentarismo, n (%) | 1.651 (55,6) | 735 (52,1) | 916 (58,7,0) | <0,001 |
| Hipertensión arterial, n (%) | 2.182 (73,4) | 1.008 (71,5) | 1.174 (75,2) | 0,024 |
| Dislipidemia, n (%) | 2.758 (92,8) | 1.293 (91,7) | 1.465 (93,9) | 0,077 |
| Complicaciones microvasculares | ||||
| Ninguna, n (%) | 2.183 (73,5) | 1.102 (78,2) | 1.081 (69,3) | <0,001 |
| Retinopatía, n (%) | 399 (13,4) | 144 (10,2) | 255 (13,3) | <0,001 |
| Nefropatía | ||||
| Microalbuminuria, n (%) | 339 (11,4) | 131 (9,3) | 208 (13,3) | <0,001 |
| Macroalbuminuria, n (%) | 53 (1,8) | 16 (1,1) | 37 (2,4) | 0,011 |
| Insuficiencia renal, n (%) | 38 (1,3) | 18 (1,3) | 28 (1,3) | 0,990 |
| Neruropatía periférica, n (%) | 117 (3,9) | 42 (3,0) | 75 (4,8) | 0,010 |
| Pie diabético, n (%) | 83 (3,0) | 32 (2,3) | 56 (3,6) | 0,034 |
| Otras, n (%) | 19 (0,6) | 11 (0,8) | 8 (0,5) | 0,361 |
| Complicaciones macrovasculares | ||||
| Ninguna, n (%) | 2.273 (76,5) | 1.128 (80,0) | 1.145 (73,4) | <0,001 |
| Cardiopatía isquémica, n (%) | 391 (13,2) | 155 (11,0) | 236 (15,1) | <0,001 |
| Accidente cerebrovascular, n (%) | 144 (4,9) | 62 (4,4) | 82 (5,3) | 0,278 |
| Arteriopatía periférica, n (%) | 267 (9,0) | 104 (7,4) | 163 (10,4) | 0,004 |
DE: desviación estándar; ICP: inercia clínica parcial.
El número de complicaciones microvasculares y macrovasculares fue superior en los individuos con ICP en relación con aquellos que no la presentaron. En particular, los pacientes con ICP presentaron mayor prevalencia de retinopatía, microalbuminuria y macroalbuminuria, neuropatía periférica, cardiopatía isquémica y enfermedad arterial periférica que aquellos sin ICP.
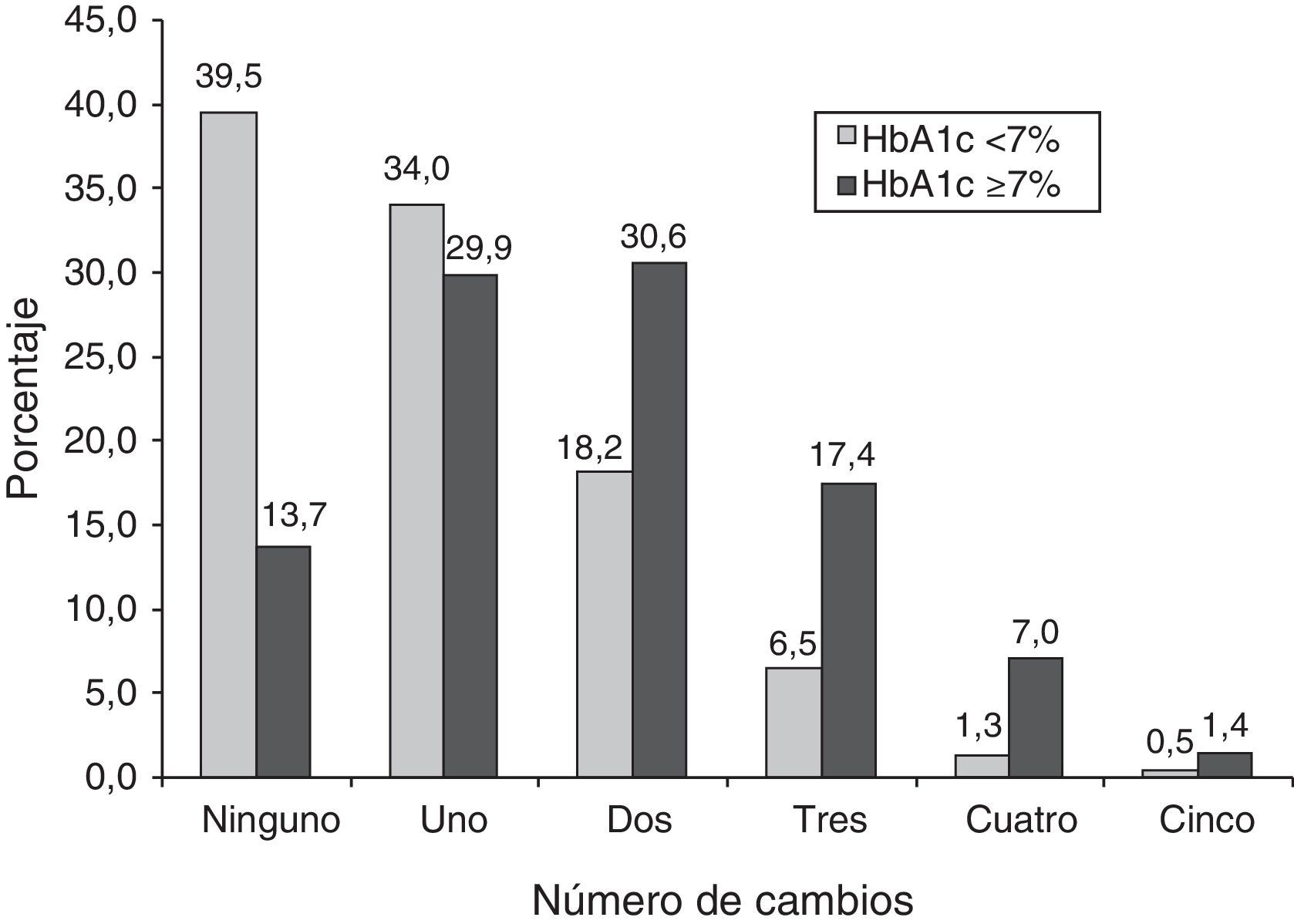
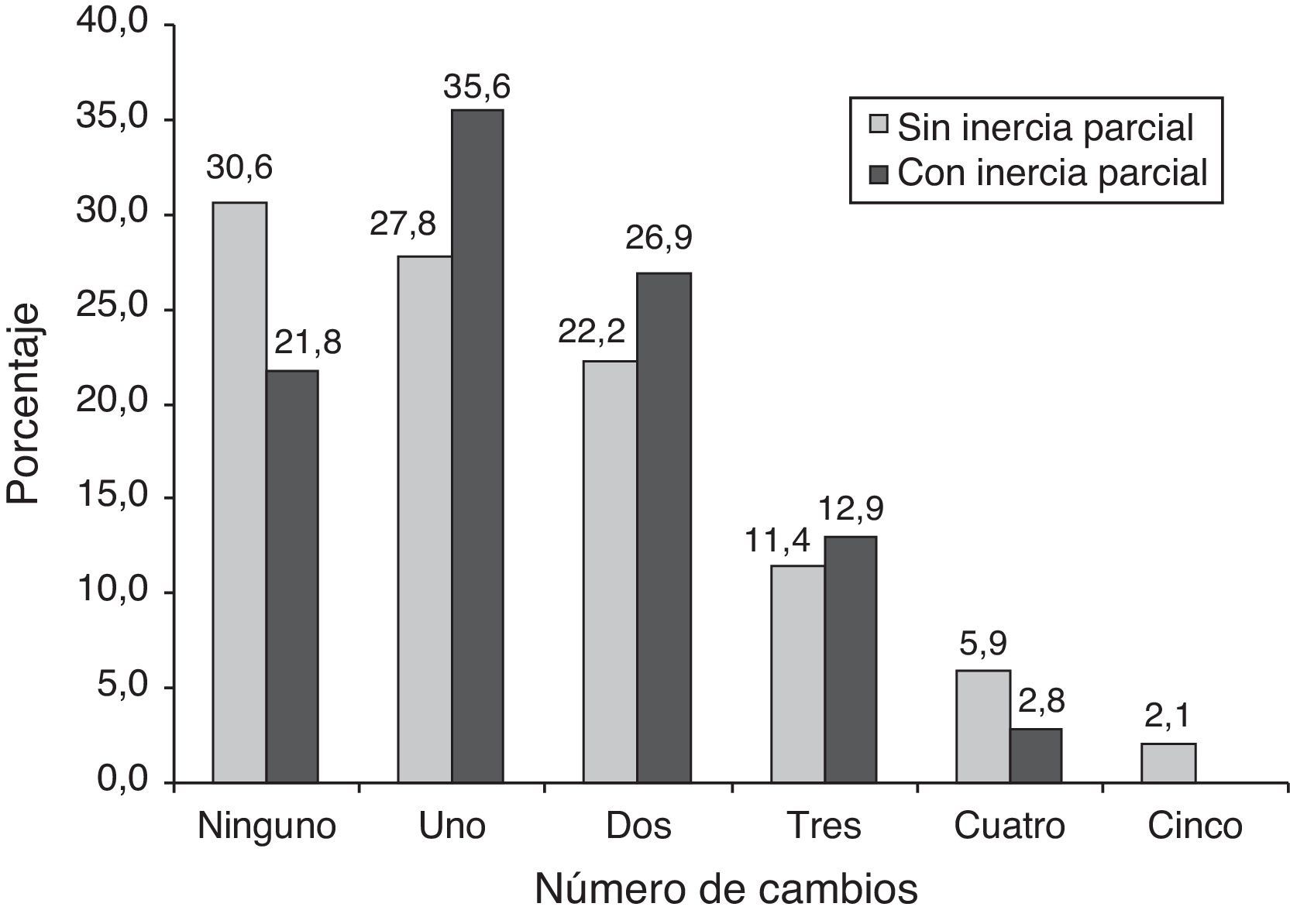
Número de cambios de tratamientoEl número medio (DE) de cambios de tratamiento fue de 1,0 (1,0) en los pacientes con un control actual adecuado y de 1,8 (1,2) en los que lo presentaban inadecuado (p<0,001) (fig. 2). Al analizar el número de cambios de tratamiento en función de la ICP no se obtuvieron diferencias entre el número de cambios de tratamiento promedio descritos entre ambos grupos, siendo de 1,4 (1,3) en el grupo sin ICP y de 1,4 (1,1) con ICP (p=0,091). La proporción de pacientes sin ningún cambio de tratamiento fue mayoritaria en el grupo sin ICP (30,6%), mientras que en el grupo con ICP fueron más prevalentes los pacientes con uno (35,6%), 2 (26,9%) o 3 (12,9%) cambios de tratamiento (fig. 3).
No encontramos diferencias en el número de cambios según el ámbito asistencial (media de 1,4 [1,2] en ambos ámbitos; p=0,410).
Cumplimiento terapéutico e inercia clínicaEl 38,0% (IC 95% 36,2-39,7) de los pacientes fueron cumplidores con el tratamiento según el test de Morisky-Green.
Cuando analizamos la relación entre el cumplimiento terapéutico del paciente y la IC, observamos que los cumplidores fueron más frecuentes en el grupo sin ICP que en el grupo que la presentaba (43,1 frente a 33,4%; p<0,001).
Asimismo, al analizar el cumplimiento en función del control glucémico actual, se apreciaron diferencias entre ambos grupos. El 46,3% de los pacientes con control adecuado fueron cumplidores, mientras que solo lo fue el 30,3% de los que tenían un control glucémico inadecuado (p<0,001).
Factores independientes asociados a inercia clínica parcialSegún los modelos de regresión logística utilizados, solo 2 variables se asociaron de forma independiente a la presencia de ICP: el sexo femenino (OR 1,43; IC 95% 1,09-1,86; p=0,009) y una menor duración de la DM2 (OR 0,98; IC 95% 0,95-0,99; p=0,039). Con este modelo la prueba de bondad de ajuste de Hosmer-Lemeshow presentó un valor de p de 0,675.
DiscusiónEl presente estudio se planteó para evaluar la IC en España en el uso de los HO en pacientes con DM2 no insulinizados, visitados en la atención primaria o especializada. A nuestro juicio, los hallazgos más importantes han sido que la prevalencia de ICP afecta a la mitad de los pacientes evaluados, que solo 4 de cada 10 pacientes son cumplidores del tratamiento con HO y que el sexo femenino es el principal factor de riesgo para sufrir ICP.
La prevalencia global de ICP en nuestro estudio fue del 52,5%, mientras que la de ICT fue del 12,8%. Teniendo en cuenta los trabajos previos, debemos utilizar la ICP para comparar nuestros resultados con los de otros autores. Además, hay que considerar que nuestros datos se refieren a pacientes no insulinizados y que reciben tratamiento con HO. Este último hecho es relevante, ya que gran parte de la IC se produciría al tener que insulinizar a los pacientes o al iniciar el tratamiento con HO, y en todos los estudios que citaremos a continuación se han incluido todo tipo de pacientes con DM2. Si bien en la bibliografía encontramos estudios en población española que evalúan la IC en otras enfermedades crónicas como la HTA14–17, las dislipidemias18,19 o incluso en dolencias osteoarticulares20, por lo que sabemos, no se ha realizado hasta la fecha ningún estudio epidemiológico de este tipo en la DM2. No obstante, algunos aportan datos de forma tangencial. Así, Lázaro et al.19 detectaron una elevada IC en pacientes con cardiopatía isquémica y dislipidemia, sin que la asociación con factores de riesgo coronario como la diabetes motivara el cambio del tratamiento. Por otra parte, en el estudio transversal de De Pablos Velasco et al.21, que evaluaba el grado de control glucémico y sus factores relacionados en pacientes con diabetes tanto de tipo 1 como de tipo 2, insulinizados o no21, de forma secundaria se preguntó al personal sanitario su intención de mantener o no el tratamiento ante el grado de control glucémico del paciente. Según dicho estudio, la proporción de pacientes a los que no se modificó el tratamiento hipoglucemiante a pesar de tener un control glucémico inadecuado, definido como una HbA1c>7% o>8%, fue del 60 y del 47%, respectivamente. Es decir, solo en el 40% de los pacientes con control glucémico inadecuado, según nuestro criterio, se decidió modificar el tratamiento, porcentaje que aumentó al 53% al considerar un valor de HbA1c del 8% o superior.
Estudios realizados en EE. UU. y en países europeos3,9,11,22 nos indican una IC en el tratamiento de la DM2 en un 34 al 68% de los pacientes con control glucémico inadecuado, según se considere un valor de HbA1c>8% o, incluso,>8,5%, como punto de referencia para la modificación del tratamiento. Según Rodondi et al.11, al 66% de un total de 48.568 pacientes con un control inadecuado (HbA1c>8%) les fue intensificado el tratamiento durante un período de 6 meses de seguimiento. Valores superiores de IC fueron hallados tanto por Grant et al.3, con un porcentaje del 49% (en pacientes con HbA1c>8% después de un año de tratamiento), como por Van Bruggen et al.22, que describieron un porcentaje del 46% de pacientes con un control glucémico inadecuado (HbA1c>8,5%) a los que no se les intensificó el tratamiento. Finalmente, la IC se produjo en el 68% de las visitas efectuadas por pacientes atendidos en los hospitales de veteranos de EE. UU., con valores de HbA1c>8%, durante más de 16 meses de seguimiento9.
Los análisis del presente estudio también revelan el perfil de los individuos con ICP. Clínicamente son más sedentarios, tienen un peor control glucémico y son más hipertensos. Además, son peores cumplidores del tratamiento y también tienen mayor número de complicaciones microvasculares y macrovasculares. Se detectaron otras diferencias entre pacientes con ICP y sin ICP, pero tienen un significado más estadístico que clínico (por ejemplo, obesidad, duración de la DM2, perfil lipídico).
Un dato importante es que no encontramos diferencias en ICP entre atención primaria y especializada en este sector de pacientes con DM2 (no insulinizados con HO), hecho relevante en relación con la organización de los servicios sanitarios de nuestro país. No obstante, hay que tener en cuenta que este no era el objetivo del estudio y que en otros trabajos sí han detectado diferencias de IC entre ambos niveles asistenciales, aunque de nuevo hay que recordar que se refieren a todos los pacientes con DM2 (y no solo a los que reciben HO sin insulina). Así, Ziemer et al.4, en pacientes con DM2, detectaron una IC mayor en atención primaria que en la especializada. De igual forma, Shah et al.23 describieron una IC del 63% en atención primaria, en comparación con el 55% en atención especializada. Los pacientes en atención especializada presentaron un mejor control glucémico que aquellos visitados en atención primaria, hallazgo confirmado por otro estudio adicional24. Finalmente, es un hecho bien conocido que pueden existir diferencias de IC en el tratamiento de una misma enfermedad entre diferentes especialidades médicas, como muestra el reciente estudio de De la Sierra et al.25, en pacientes con síndrome metabólico.
En referencia a los factores de riesgo y las complicaciones crónicas de la DM2, ya hemos comentado que su número fue mayor en los pacientes con ICP en relación con los que no la presentaban. Este hallazgo está en línea con otros trabajos de la literatura médica. Así, en el estudio REACH26 se evidenció que un porcentaje importante de pacientes con enfermedad vascular no había recibido los tratamientos descritos en las guías clínicas, dirigidas a la obtención del control de los factores de riesgo cardiovascular. Aunque el 90% de los pacientes tomaba al menos un fármaco hipotensor, únicamente en el 42,9% se obtuvo el control de la HTA. El origen del control inadecuado pudo deberse, entre otros, a la IC, al incumplimiento terapéutico o a la ausencia de tratamientos combinados. Por otro lado, también puede haber diferencias en el tratamiento de los factores de riesgo en los pacientes con DM2 en función de la complicación cardiovascular que presenten, como se ha constatado en el estudio PADiD27, un trabajo multicéntrico en nuestro país26, donde se observó que los pacientes con DM2 y enfermedad arterial periférica sufrían una mayor IC en el tratamiento de dichos factores de riesgo en relación con los que tenían antecedentes de cardiopatía isquémica o enfermedad cerebrovascular.
Con respecto al número de cambios de tratamiento, hay que destacar que los pacientes con ICP no fueron diferentes en relación con el número promedio de cambios de tratamiento si se comparaban con los que no presentaron ICP. No obstante, al comparar la distribución de cambios de tratamiento entre uno y otro grupo (fig. 3) se aprecia que el número de cambios fue superior en los pacientes con ICP. Podemos especular que estos fueron visitados más veces que aquellos sin ICP, probablemente por su peor control glucémico (tabla 1), y que por ello fueron más susceptibles a presentar alguna visita en la que no se hicieron cambios de tratamiento (es decir, más propensos a presentar ICP), lo que podría haber sido debido, al menos en parte, a visitas demasiado prematuras como para tomar nuevas decisiones terapéuticas.
Nuestro estudio también aporta información sobre el grado de cumplimiento terapéutico de los HO. Según la revisión efectuada no existen pruebas validadas para medir el cumplimiento terapéutico en la DM2. Es más, los estudios al respecto prácticamente son inexistentes, probablemente porque nunca se ha focalizado el problema en el tipo de pacientes de nuestro trabajo. En este contexto, decidimos utilizar el test de Morisky-Green, que ha sido usado en otras enfermedades crónicas para medir el cumplimiento terapéutico. Con estas limitaciones, observamos que solo 4 de cada 10 pacientes cumplen el tratamiento. Además, el porcentaje de no cumplidores fue mayor en los pacientes con ICP y también en aquellos con un control glucémico inadecuado.
Al estudiar cuáles de todas las variables analizadas se asociaban de forma independiente a ICP, encontramos que la más importante era pertenecer al sexo femenino y que en muy segundo término quedaba una menor duración de la diabetes. Es un hecho bien conocido que las mujeres suelen realizar más consultas a los sistemas sanitarios que los varones28, lo cual podría favorecer una mayor propensión a sufrir ICP. Además, tienden a estar infratratadas en relación con los varones28. Por otro lado, también parece lógico que una menor duración de la DM2 se asocie a ICP, dada la habitual reticencia de los profesionales sanitarios y los pacientes a iniciar tratamientos o a cambiar la medicación previa en la DM2 (o incluso reconocer la propia enfermedad10). No obstante, en otras dolencias crónicas, como en el tratamiento de la dislipidemia en pacientes con cardiopatía isquémica, se ha observado justo lo contrario: mayor IC a mayor evolución de la cardiopatía isquémica (estudio de Lázaro et al.19). De todas formas, no hemos encontrado en la literatura médica estudios similares al nuestro, por lo que no podemos aportar datos que realmente se puedan comparar con los aquí descritos. No obstante, podemos mencionar que Sanchís-Doménech et al.17, en un estudio reciente, identificaron en una muestra de pacientes hipertensos el presentar diabetes, además de la edad de los pacientes, como factor asociado a la IC.
Es obvio que este estudio presenta limitaciones importantes, algunas de las cuales ya se han mencionado. La mayoría de ellas se relacionan con su carácter retrospectivo, que nos impide establecer las posibles relaciones causa-efecto entre las 3 variables más importantes analizadas (IC, control glucémico y cumplimiento terapéutico). Precisamente el sesgo en la selección de pacientes (solo se incluyeron aquellos que tenían un determinado número de visitas y determinaciones de HbA1c en un período de tiempo previamente definido) habría disminuido de forma espuria los porcentajes de pacientes no cumplidores y modificado también las estimaciones de ICT e ICP. También hay que destacar que nuestros resultados se han obtenido exclusivamente en pacientes don DM2 no insulinizados y en tratamiento con HO. Por tanto, no se pueden extrapolar a otros sectores de pacientes con DM2, como los que reciben insulina. Asimismo, es necesario tomar con cautela el hecho de que no se hayan encontrado diferencias en ICP entre asistencia primaria y especializada (no era el objetivo principal del estudio), así como los resultados del cumplimiento terapéutico (obtenidos con un test no validado para DM2). Otra cuestión importante es que la utilización de las medidas de IC como una forma de evaluar la calidad asistencial en la DM2 es cuando menos cuestionable, ya que el último consenso entre la ADA y la EASD29 establece claramente que los objetivos de HbA1c deben individualizarse. De todas formas, este estudio nos ofrece una información novedosa sobre lo que está ocurriendo en la práctica clínica habitual en nuestro país en relación con el tratamiento de la DM2 no insulinizada. Esto puede servir para plantear estudios prospectivos de intervención que puedan mejorar el control glucémico de los pacientes con DM2 no insulinizados y que reciben HO.
En conclusión, la ICP en España afecta aproximadamente a la mitad de los pacientes con DM2 no insulinizados que reciben HO. Se asocia a peor control glucémico, mayor sedentarismo e HTA, mayor número de complicaciones microvasculares y macrovasculares, y peor cumplimiento terapéutico, aunque solo la pertenencia al sexo femenino y una menor duración de la DM2 lo hacen de forma independiente. Solo 4 de cada 10 pacientes cumplen con el tratamiento con HO. Este estudio debería servir como base para el desarrollo de nuevas investigaciones que permitieran conocer mejor las causas de la IC y la forma óptima de combatirla.
FinanciaciónEste estudio fue patrocinado y financiado por Novartis Farmacéutica, S. A.
Conflicto de interesesBeatriu Font, Raquel Lahoz y Gemma Gambús son colaboradoras del Departamento Médico del Área Cardiovascular y Metabolismo de Novartis Farmacéutica, S. A. El resto de autores declara no tener conflicto de intereses.
Agradecemos la colaboración en la elaboración del presente manuscrito de Eva Mateu, del Departamento de Medical Writing de TFS, España, a Irma Roig, de Novartis Pharma S. A., y a todos los médicos y pacientes participantes en el estudio, el cual ha sido promovido por Novartis Farmacéutica, S. A.