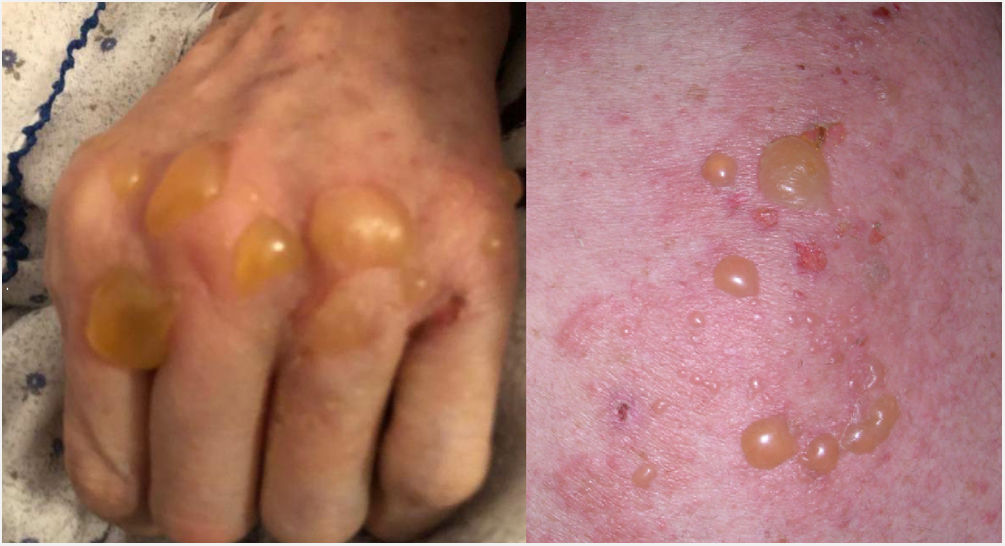
El penfigoide ampolloso (PA) es una enfermedad autoinmune de la piel caracterizada por la aparición de ampollas tensas sobre una base eritematosa y la existencia de inmunoglobulinas circulantes IgG frente a los antígenos BP 180 y 230 de los hemidesmosomas1. Presentamos una mujer que desarrollo PA tras recibir la primera dosis de COMIRNATY (RNAm, Pfizer-BioNTech) y una reactivación posterior, tras la segunda.
Mujer de 78 años de edad con diabetes mellitus tratada con insulina y Alzheimer GDS4 en tratamiento con memantina. Consultó en el servicio de Dermatología por presentar erupción cutánea de 1,5 meses de evolución. Las lesiones aparecieron tres días después de haber sido vacunada con COMIRNATY. Dos semanas después, gracias al uso de corticoides tópicos de alta potencia, el cuadro clínico se estabilizó. La paciente sufrió una importante reactivación tras recibir la segunda dosis de la vacuna, 21 días más tarde (fig. 1). En la exploración destacaba la existencia de ampollas tensas sobre una base eritematosa afectando a la zona facial, tronco y extremidades. No presentaba lesiones en superficies mucosas. La biopsia cutánea fue diagnóstica de PA, presentado una inmunofluorescencia directa e indirectas, en suero, positivas. El resto del estudio analítico fue normal, salvo una ligera eosinofilia. Informamos al sistema de Farmacovigilancia e iniciamos tratamiento con prednisona 40 mg cada 24 horas con buena respuesta clínica.
Los dos antígenos del PA se encuentran en el hemidesmosoma, un complejo de adhesión celular que ancla epitelio y membrana basal. Se propone que la IgG unida a estos antígenos activa el complemento induciendo la inflación e interrumpiendo esta unión2. En la etiopatogenia participaría la predisposición genética junto con determinados factores desencadenantes. Es conocida la asociación de PA a insultos a la membrana basal como traumatismos o quemaduras, a fármacos como los antidiabéticos orales o a enfermedades neurológicas como el Parkinson o las demencias2,3. Esta última asociación, en parte explicada por la reacción autoinmune cruzada entre las isoformas presentes de la proteína BP 230, tanto en la piel como en el sistema nervioso central2. En relación con las vacunas, se han notificado casos de PA después de la administración de viales frente al tétanos, difteria, tos ferina, polio, rabia, hepatitis B, rotavirus, neumococo o gripe1–5. El periodo de latencia oscila entre un día, pudiendo ser más breve en la población pediátrica1, y el mes tras la vacunación2,4,5. El mecanismo por el que la vacuna induce el PA no se conoce bien y es poco probable que una vacuna en si misma explique dicha asociación ya que no existen similitudes entre la estructura vacunal y los antígenos de la membrana basal2. Una hipótesis que se ha planteado con anterioridad es que la vacunación pueda desencadenar una mayor respuesta autoinmune en pacientes con predisposición inmunológica relevante2,4, como el caso que presentamos ya que tenía una enfermedad de Alzheimer, ya que la vacuna activaría la inmunidad B y con ello la producción de anticuerpos4. Mecanismo principal por el que se generan las lesiones propias de esta enfermedad.
En nuestra paciente el PA se presentó dentro de los 3 días posteriores a la administración de la primera dosis de la vacuna frente a la COVID-19, COMIRNATY. El inicio de las lesiones fue seguido de un periodo de estabilización clínica en la segunda semana tras la vacunación. Seguido este, por una reactivación importante de las lesiones, tras haber recibido la segunda dosis, 21 días más tarde. La relación temporal con la primera administración, así como la reactivación tras la segunda apoya la hipótesis de una posible relación entre la vacuna administrada COMIRNATY y la aparición del PA en nuestra paciente presentando en el algoritmo de causalidad de Naranjo una puntuación de 8 (reacción causal posible).