La arteritis de células gigantes (ACG), vasculitis sistémica más frecuente en los mayores de 50 años, afecta a arterias de mediano y gran calibre, en las que produce infiltración parietal por células multinucleadas, disrupción de elástica interna, engrosamiento intimal y obstrucción luminal, parcial o total. La polimialgia reumática (PMR) causa inflamación articular y periarticular, y cursa con rigidez y dolor, localizados en cuello, hombros, cintura pelviana y caderas. Un 40-50% de pacientes presentan clínica casi simultánea de ambas entidades y un 10% de los pacientes con PMR progresan a ACG1. Describimos un caso de PMR y ACG, que comenzó tras vacunación anti-COVID-19; además de la clínica típica de PMR, cursó con crisis comiciales y focalidad neurológica por enfermedad cerebrovascular.
Mujer de 71 años, que a mediados de mayo de 2021, recibió la primera dosis de la vacuna anti-COVID-19 (Ad26.COV2-Janssen). Tenía como antecedentes haber padecido la enfermedad de Graves y carcinoma endometrial. A partir de los 4 días siguientes a la vacunación, aquejó dolor de cabeza, cuello, hombros y caderas; a los 8 y 10 días, presentó sendos episodios de disartria, adormecimiento y debilidad de extremidad superior derecha, y crisis tónico-clónica generalizada. Entre resultados de estudios complementarios, destacamos: VSG: 95mm/1.ª h (normal [N] hasta 30); dímero D: 1.496ng/ml (N hasta 500); proteína C reactiva: 5,89mg/dl (N hasta 0,5); estudios serológicos y PCR para diversos virus y bacterias (incluido SARS-CoV-2) negativos; el estudio de LCR detectó bandas oligoclonales en espejo; panel inmunológico (incluidos factor reumatoide, anticuerpos antinucleares y anticitoplasma de neutrófilos negativos) e investigación de trombofilia (anticuerpos antifosfolídos y anticoagulante lúpico negativos, mutaciones en factor V de Leyden y gen de protrombina ausentes, proteínas C y S normales); un estudio de resonancia magnética (RM) cerebral mostró múltiples y pequeñas lesiones córtico-subcorticales, que restringían en secuencia de difusión (figs. 1A-D); un estudio de 18FDG-PET/TAC demostró captación en aorta, troncos supraaórticos, hombros y caderas (figs. 1E y F), y ausencia de enfermedad tumoral; el estudio histopatológico de la biopsia de arteria temporal mostró hallazgos característicos de ACG. A las 5 semanas, coincidiendo con disminución de glucocorticoides, presentó nuevo episodio de disartria y debilidad de hemicuerpo derecho; recibió metilprednisolona (1g/iv/día/3 días) y continuó con prednisona oral (60mg/día). Actualmente toma 30mg/día y está asintomática. Todos los parámetros analíticos alterados se han normalizado.
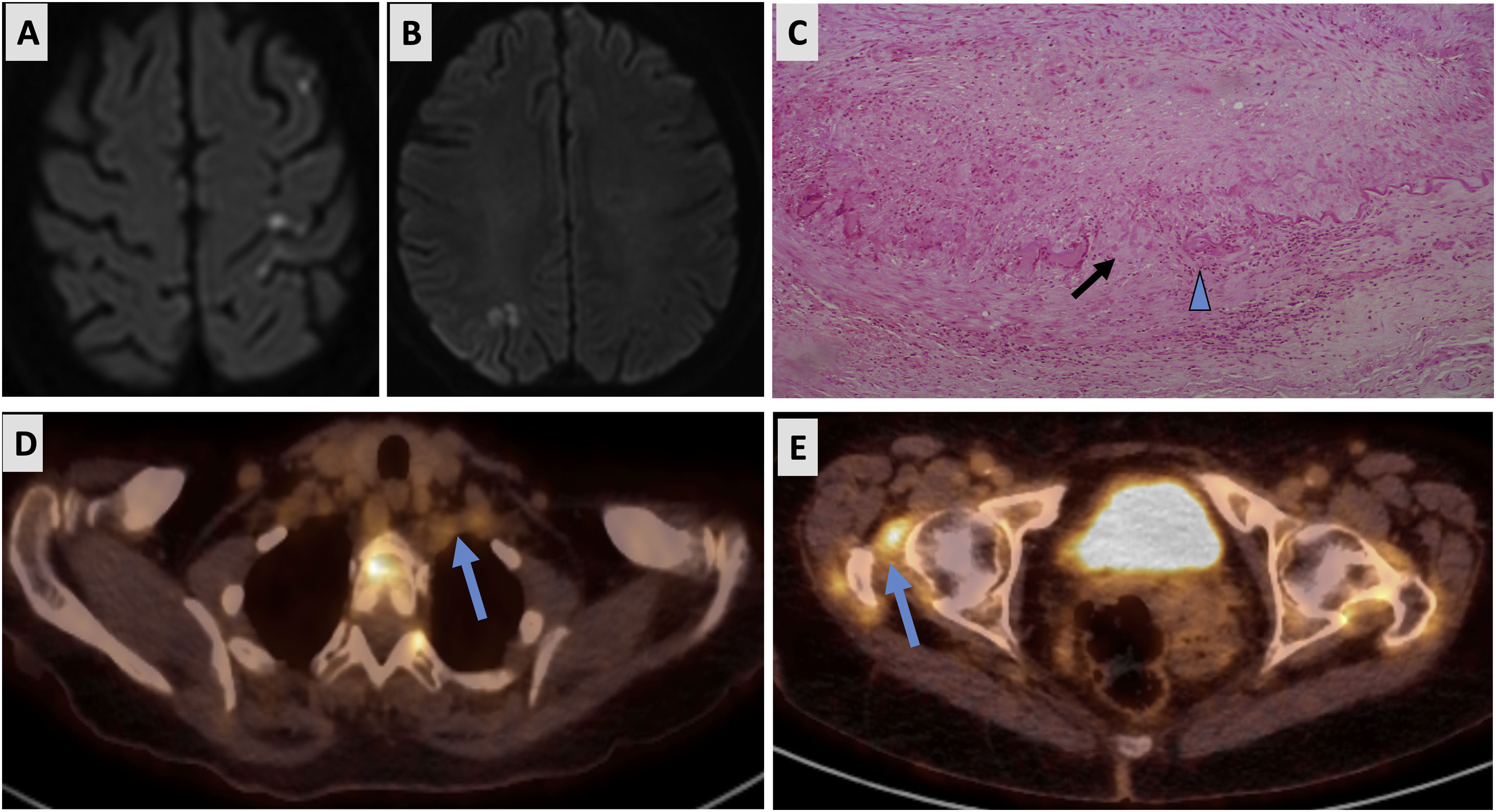
A y B) RM-difusión: se observan en ambos hemisferios numerosas lesiones puntiformes, de localización cortical y subcortical. C) Biopsia de arteria temporal: disrupción de elástica interna (flecha) y a la derecha (triángulo) célula gigante multinucleada. D y E) PET/TAC: captación de 18FDG en troncos supraaórticos y caderas (flechas).
El caso descrito de PMR y ACG (confirmada con biopsia), presenta diversas peculiaridades: inicio de síntomas tras vacunación anti-COVID-19, afectación intracraneal en territorio de vasos de pequeño calibre (RM), afectación extracraneal de grandes vasos y articulaciones (PET/TAC). El diagnóstico no ofrece dudas1, y la relación con la vacuna es probable (6 puntos en la escala de Naranjo para evaluar reacciones adversas a medicaciones). En cuanto a las lesiones intracraneales cabe especular con 2 mecanismos: obstrucción de arteriolas, secundaria a inflamación endotelial, o bien microembolismos procedentes de la inflamación de arterias de gran calibre; este tipo de disfunción endotelial y generación de trombos también se presenta en la COVID-192.
Las principales complicaciones neurológicas agudas de la infección por el virus SARS-CoV-2 son: anosmia, disgeusia, meningitis, encefalitis diseminada aguda, encefalopatía necrosante y hemorrágica aguda, ictus, encefalitis de tronco cerebral, síndrome de Guillain-Barré y miositis. bastantes de estas complicaciones tienen mecanismos autoinmunes; en raros casos, algunas surgen tras la vacuna anti-SARS-CoV-2. Un estudio prospectivo alemán, realizado en 232.603 vacunados, recoge 21 casos de complicaciones neurológicas autoinmunes (17 nuevos y 4 brotes de padecimientos previos), detectadas en las 6 semanas posvacunación: trombosis venosa cerebral (3 casos, 2 con trombocitopenia trombótica mediada por anticuerpos anti-factor plaquetario 4), enfermedad cerebral desmielinizante (8 casos), neuropatías inflamatorias (4 casos), miositis (3 casos), miastenia gravis (un caso), encefalitis límbica (un caso), ACG (un caso)3. Un estudio-encuesta, realizado en New York, exploró los brotes en 2.000 pacientes con enfermedad reumática previa conocida y vacunados contra COVID-19; tales brotes tuvieron lugar en el 14,9% de ellos: artralgias, artritis, mialgias y fatiga fueron los cuadros predominantes4. Un estudio multicéntrico registró 27 casos de enfermedad inmunomediada tras vacunación anti-SARS-CoV-2: en 21 había historia previa de padecimientos autoinmunes; uno de estos fue rebrote de PMR, en remisión desde hacía 15 años5.
La PMR y la ACG se consideran 2 entidades clínicas de la misma enfermedad que pueden presentarse por separado o conjuntas: hasta la fecha han sido reportados menos de una docena de casos desencadenadas por vacunación anti-COVID-19; este sería el primero en España. Son más numerosos los casos de PMR precipitados por la vacuna de la gripe y otras. Se postula que podrían jugar un papel los coadyuvantes (ASIA: síndrome autoinmune por adyuvantes). La aparición de padecimientos inflamatorios-autoinmunes, tras vacunación anti-COVID, es excepcional y este pequeño riesgo debe asumirse ante el beneficio de la vacunación.
Al Dr. José R. Antúnez del Servicio de Anatomía Patológica del Hospital Clínico de Santiago, por proporcionarnos la imagen de la histopatología.