The term thrombotic microangiopathy (TMA) involves a heterogeneous group of diseases that can be overwhelming or invalidating, with an acute development, characterized by microangiopathic haemolytic anaemia and thrombocytopaenia. Its management during its initial hours is essential to improving the prognostic of these patients. The aim of this review is to give recommendations about the optimization of TMA initial treatment and to accelerate the aetiological diagnosis.
Patients and methodsWe provide a practice guideline based on four steps for the initial management of TMA: diagnosis of suspicion, syndromic confirmation, emergent treatment and complementary tests.
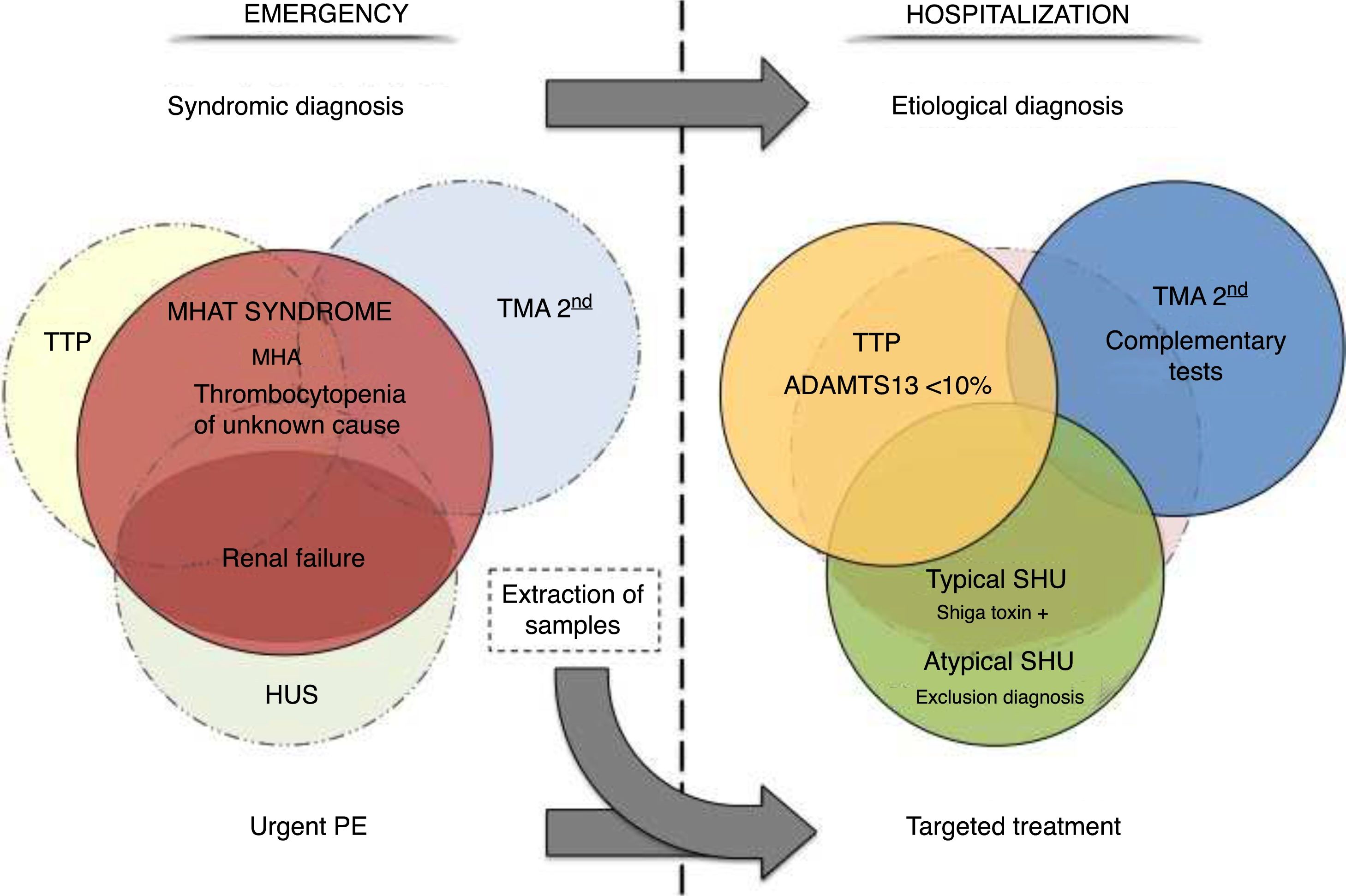
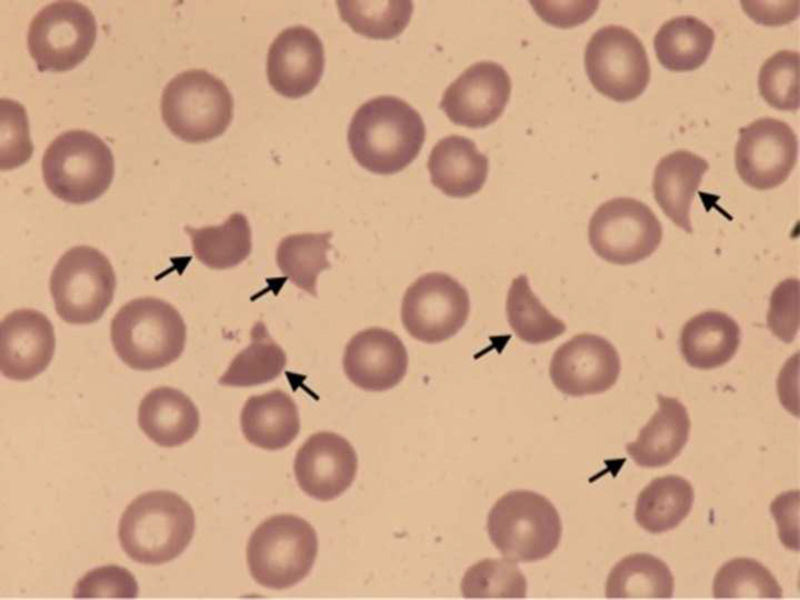
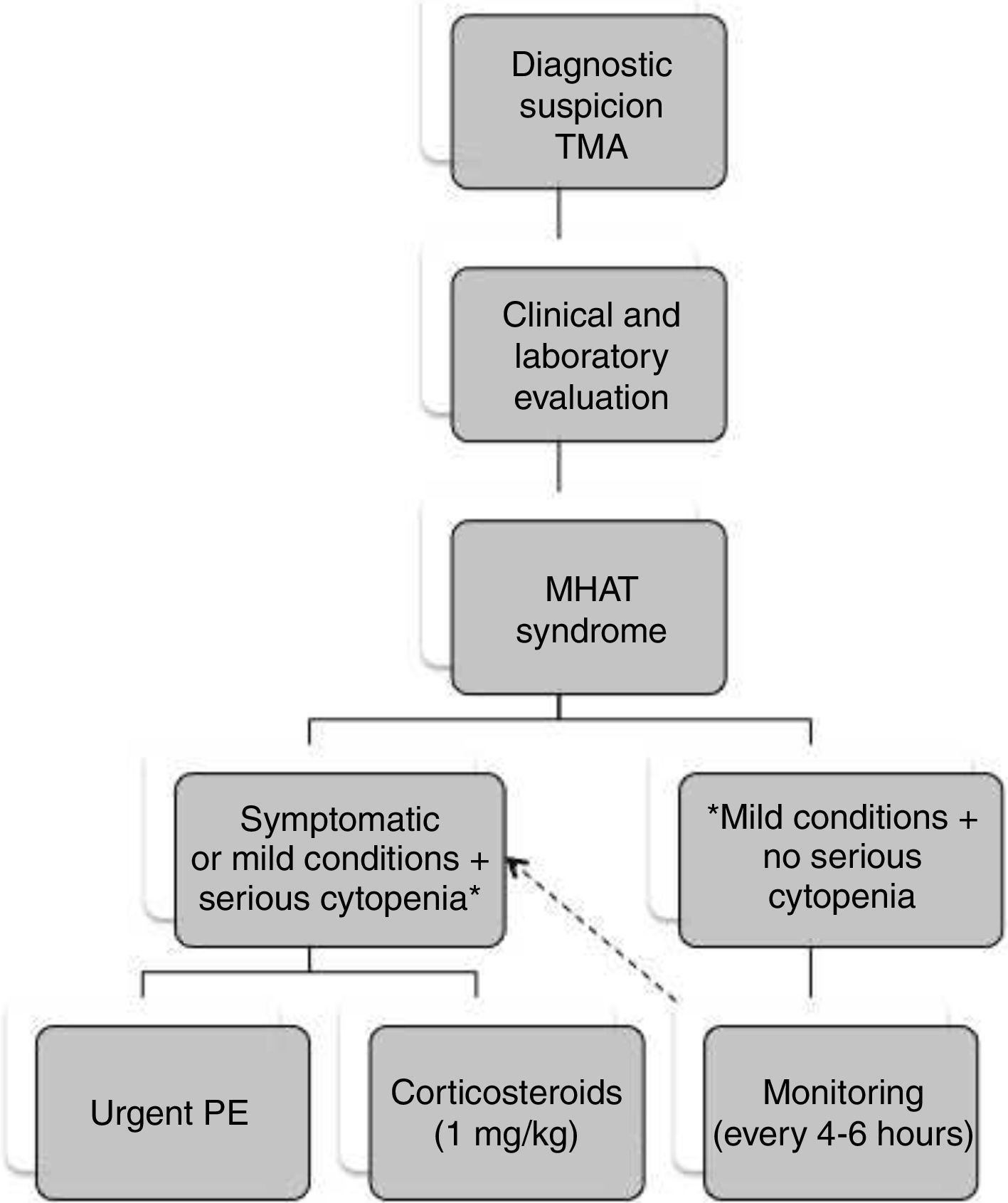
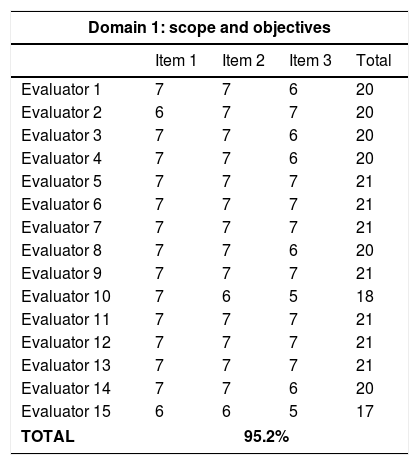
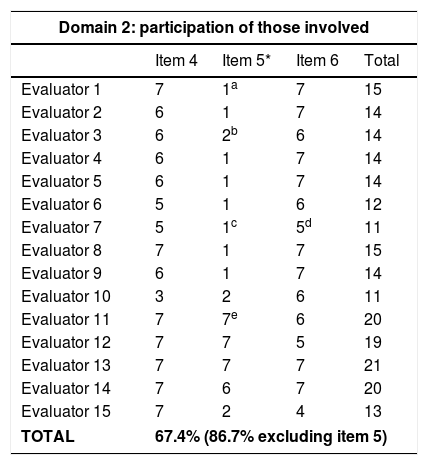
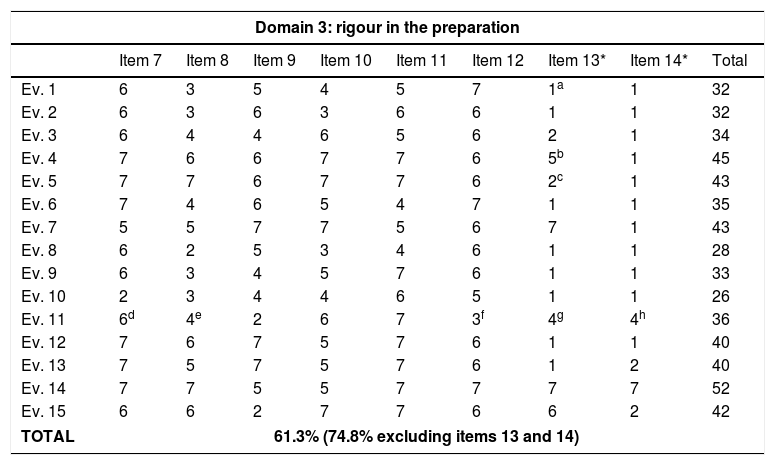
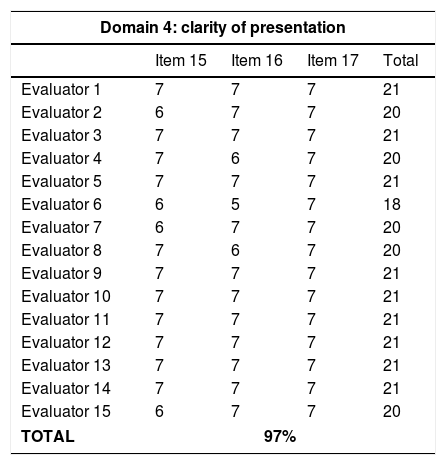
ResultsThe detection of microangiopathic haemolytic anaemia (characterized by elevated reticulocytes, LDH and indirect bilirubin, negative direct Coombs test and schistocytes in peripheral blood), and thrombocytopaenia not explained by other secondary aetiologies confirm the syndromic diagnosis of microangiopathic haemolytic anaemia and thrombocytopaenia (MAHAT). These patients require admission to an Intensive Care Unit to initiate plasma exchange therapy as soon as possible, ideally within the first 4–8h. Prior to this, samples for ADAMTS13 and complement study should be obtained. Finally, it is important to request the complementary tests necessary to have a correct aetiological diagnosis.
ConclusionsAdherence to the agreed recommendations in this guideline will improve therapeutic results by facilitating cooperation between different specialists involved in TMA management.
El término microangiopatía trombótica (MAT) incluye un grupo heterogéneo de enfermedades potencialmente mortales o invalidantes, rápidamente evolutivas, caracterizadas por anemia hemolítica microangiopática y trombocitopenia. La actuación en las primeras horas es crucial para mejorar el pronóstico de los pacientes. El objetivo de esta revisión es proporcionar recomendaciones orientadas a optimizar el tratamiento inicial de la MAT y agilizar el diagnóstico etiológico.
Pacientes y métodosSe diseña una guía práctica en la cual se diferencian cuatro apartados en el abordaje inicial de las MAT: sospecha diagnóstica, confirmación sindrómica, tratamiento urgente y estudios complementarios.
ResultadosLa detección de anemia hemolítica microangiopática (caracterizada por aumento de reticulocitos, LDH y bilirrubina indirecta, Coombs directo negativo y esquistocitos en el frotis de sangre periférica) y trombocitopenia no justificable por otras causas secundarias confirma el diagnóstico sindrómico de anemia hemolítica microangiopática y trombocitopenia (AHMAT). Estos pacientes requieren ingreso en la unidad de cuidados intensivos para iniciar lo antes posible el recambio plasmático, preferiblemente en las primeras 4–8h. Antes de realizar el recambio plasmático deben extraerse las muestras para el estudio de ADAMTS13 y de complemento. Finalmente, es importante solicitar las pruebas complementarias necesarias para obtener un correcto diagnóstico etiológico.
ConclusionesLa puesta en práctica de las recomendaciones consensuadas en esta guía permitirá mejorar los resultados terapéuticos al facilitar la cooperación de los distintos especialistas implicados en la atención de las MAT.
Artículo
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora