En la actual pandemia de SARS-CoV-2, el uso de fármacos como la hidroxicloroquina (HQ), azitromicina (AZ), lopinavir/ritonavir (LR) y combinaciones de estos han demostrado tener un mayor riesgo de prolongación del intervalo QT1, debiendo tener mayor precaución en pacientes mayores con polifarmacia y en especial, con uso de psicofármacos2.
El síndrome de QT largo adquirido (SQTLA) es una alteración de la repolarización ventricular caracterizada por un intervalo QT prolongado corregido por la frecuencia cardiaca en el electrocardiograma (ECG), es decir, ≥470milisegundos (ms) en mujeres y ≥450ms en varones3. El SQTLA inducido por fármacos ha servido durante mucho tiempo como indicador de un mayor riesgo de arritmias ventriculares, como la taquicardia ventricular polimórfica (Torsade de Pointes), asociándose a un aumento de la mortalidad. Dentro de las causas farmacológicas más frecuentes encontramos los fármacos, a destacar en población anciana los neurolépticos o antipsicóticos, los antiarrítmicos o los antibióticos2.
La presente carta científica tiene como objetivo describir una muestra de población geriátrica que presentó prolongación del QT tras el tratamiento por infección por SARS-CoV-2 en función de la valoración geriátrica integral y su asociación con mortalidad. Se incluyeron pacientes mayores de 75 años ingresados en una Unidad COVID-19 de Geriatría (UCG) desde el 20 de marzo hasta el 31 de mayo de 2020 con diagnóstico de infección por SARS-CoV-2 mediante confirmación con PCR o con alta sospecha clínica-radiológica. Se analizaron todos aquellos pacientes con registro de ECG considerando la medición del intervalo QT a las 48h de iniciar cualquier tipo de tratamiento médico para el SARS-CoV-2. El QT corregido fue calculado usando la fórmula de Bazett, considerándose un QT corregido alargado ≥470ms para mujeres y ≥450ms para hombres. Se analizaron variables como la función física, mental, la comorbilidad (índice de Charlson: alta comorbilidad, ≥3), polifarmacia (en número [≥5 y extrema ≥10] y tipología de fármacos), la mortalidad y el riesgo de mortalidad asociado a sepsis (QSOFA≥2).
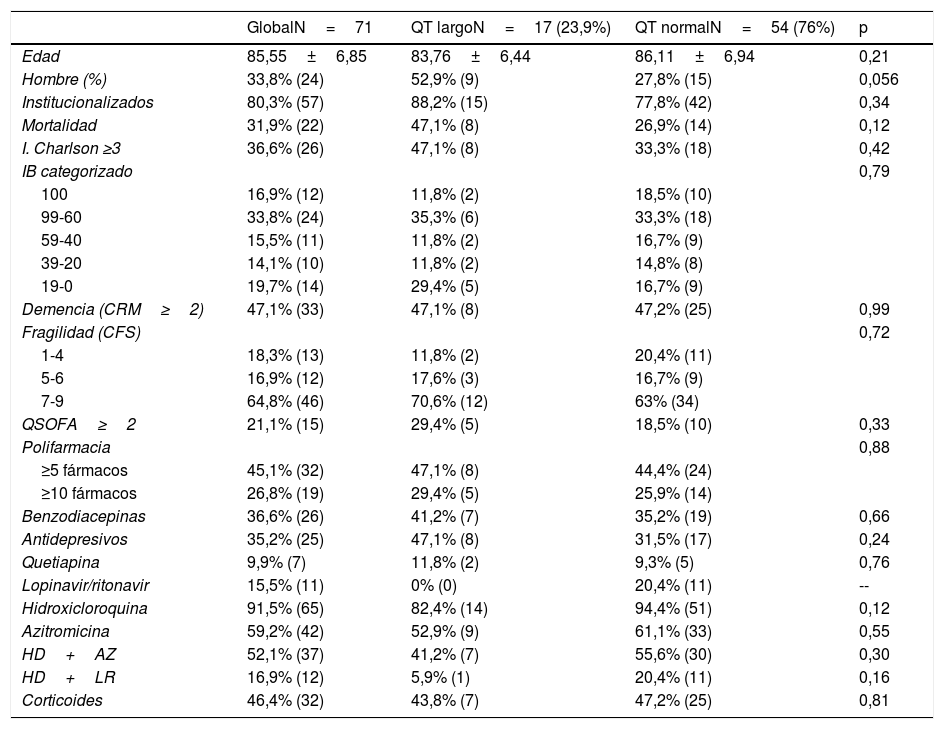
Los resultados (tabla 1) evaluaron un total de 71 individuos con registro de ECG. La edad media fue de 85,55±6,85 años; 66,2% mujeres. Un 23,9% presentaba un alargamiento del QT (8 mujeres y 9 hombres). El QT promedio fue de 428,57±47,46ms (228-565ms) a las 48h de haber iniciado cualquier tipo de terapia para la infección por SARS-CoV-2. En cuanto al ritmo cardiaco de la muestra, el 85,9% se encontraba en ritmo sinusal, el 11,3% en fibrilación auricular y el 2,8% en ritmo de marcapasos.
Características basales de los pacientes con registro de ECG en función del QT normal y alargado
| GlobalN=71 | QT largoN=17 (23,9%) | QT normalN=54 (76%) | p | |
|---|---|---|---|---|
| Edad | 85,55±6,85 | 83,76±6,44 | 86,11±6,94 | 0,21 |
| Hombre (%) | 33,8% (24) | 52,9% (9) | 27,8% (15) | 0,056 |
| Institucionalizados | 80,3% (57) | 88,2% (15) | 77,8% (42) | 0,34 |
| Mortalidad | 31,9% (22) | 47,1% (8) | 26,9% (14) | 0,12 |
| I. Charlson ≥3 | 36,6% (26) | 47,1% (8) | 33,3% (18) | 0,42 |
| IB categorizado | 0,79 | |||
| 100 | 16,9% (12) | 11,8% (2) | 18,5% (10) | |
| 99-60 | 33,8% (24) | 35,3% (6) | 33,3% (18) | |
| 59-40 | 15,5% (11) | 11,8% (2) | 16,7% (9) | |
| 39-20 | 14,1% (10) | 11,8% (2) | 14,8% (8) | |
| 19-0 | 19,7% (14) | 29,4% (5) | 16,7% (9) | |
| Demencia (CRM≥2) | 47,1% (33) | 47,1% (8) | 47,2% (25) | 0,99 |
| Fragilidad (CFS) | 0,72 | |||
| 1-4 | 18,3% (13) | 11,8% (2) | 20,4% (11) | |
| 5-6 | 16,9% (12) | 17,6% (3) | 16,7% (9) | |
| 7-9 | 64,8% (46) | 70,6% (12) | 63% (34) | |
| QSOFA≥2 | 21,1% (15) | 29,4% (5) | 18,5% (10) | 0,33 |
| Polifarmacia | 0,88 | |||
| ≥5 fármacos | 45,1% (32) | 47,1% (8) | 44,4% (24) | |
| ≥10 fármacos | 26,8% (19) | 29,4% (5) | 25,9% (14) | |
| Benzodiacepinas | 36,6% (26) | 41,2% (7) | 35,2% (19) | 0,66 |
| Antidepresivos | 35,2% (25) | 47,1% (8) | 31,5% (17) | 0,24 |
| Quetiapina | 9,9% (7) | 11,8% (2) | 9,3% (5) | 0,76 |
| Lopinavir/ritonavir | 15,5% (11) | 0% (0) | 20,4% (11) | -- |
| Hidroxicloroquina | 91,5% (65) | 82,4% (14) | 94,4% (51) | 0,12 |
| Azitromicina | 59,2% (42) | 52,9% (9) | 61,1% (33) | 0,55 |
| HD+AZ | 52,1% (37) | 41,2% (7) | 55,6% (30) | 0,30 |
| HD+LR | 16,9% (12) | 5,9% (1) | 20,4% (11) | 0,16 |
| Corticoides | 46,4% (32) | 43,8% (7) | 47,2% (25) | 0,81 |
AZ: azitromicina; CFS: Clinical Frailty Scale; CRM: Cruz Roja Mental; ECG: electrocardiograma; HD: hidroxicloroquina; IB: índice de Barthel; LR: lopinavir/ritonavir; QSOFA: Quick Sequential Organ Failure Assessment.
La mayoría de los pacientes procedían de centros residenciales (80,3%). Un 64,8% presentaba criterios de fragilidad grave y un 71,9% polifarmacia, destacando benzodiacepinas (36,6%), quetiapina (9,9%) y antidepresivos (35,2%). En relación con el tratamiento del SARS-CoV-2: el 91,5% recibió HQ, el 59,2% AZ y el 15,5% LR. La combinación más frecuente fue HQ con AZ (52,1%), seguida de HQ con LR con un 16,9%. La triple terapia de HQ+AZ+LR solamente se prescribió en un 4,2% (3 pacientes). Un 46,4% recibió corticoterapia y un 21,1% presentaba un QSOFA≥2. La mortalidad intrahospitalaria fue del 31,9%.
En el análisis univariante (tabla 1) solo el sexo masculino asoció una tendencia a presentar un QT prolongado; el resto de variables, incluida la mortalidad, no obtuvieron asociación estadísticamente significativa en el análisis, a diferencia de otros estudios en los que la edad avanzada, las diferentes comorbilidades y la polifarmacia se relacionaron con interacciones potenciales, en particular con LR4. A pesar de las limitaciones de nuestro estudio, con un tamaño muestral pequeño y no multicéntrico, nos gustaría resaltar la tendencia a que en nuestro medio, en una población geriátrica habitual (alta fragilidad, polifarmacia, comorbilidad), los tratamientos habituales para el SARS-CoV-2 no se asociaron a una importante prolongación del intervalo QT ni tampoco a un aumento de la mortalidad que supusieran una invalidación de su uso y por tanto pueden considerarse, de manera individualizada y con precaución, como herramienta terapéutica para estos.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesNo existen conflictos de interés por parte de ninguno de los autores.
A todo el equipo de Cardiología y Geriatría del Hospital Central de la Cruz Roja.
Todos los autores han participado de la concepción y diseño del manuscrito, de la recogida de datos, análisis e interpretación de los datos y de la redacción, revisión y aprobación del manuscrito remitido.