Sr. Editor: La interleucina 2 (IL-2) o aldesleucina es una citocina actualmente aprobada para el tratamiento de ciertas enfermedades neoplásicas (adenocarcinoma renal y melanoma metastásicos) y en la infección por el virus de la inmunodeficiencia humana (VIH). Su empleo en este último caso tiene como objetivo favorecer la reconstitución inmune en los pacientes con respuesta inmunológica discordante (recuento de linfocitos T CD4+ inferior a 200 x 106 /l a pesar de supresión mantenida de la carga viral del VIH)1-7 . La dosis para esta última indicación es de 4,5 × 106 U administradas por vía subcutánea cada 12 h, durante ciclos de 5 días que se repiten cada 8 semanas hasta alcanzar el efecto deseado. Los efectos adversos del tratamiento pueden ser sistémicos y locales. Entre los primeros, el más común es el síndrome seudogripal. Otros síntomas referidos consisten en alteraciones hematológicas (neutropenia y trombocitopenia), dolor abdominal, náuseas y vómitos, diarrea, y exantema, entre otros. Pueden, asimismo, reagudizarse o desencadenarse enfermedades autoinmunes. El único efecto adverso local descrito es una reacción inflamatoria limitada a la zona de inyección con aparición de eritema y, a veces, de una pápula, que suele producir picor y escozor, e incluso induraciones transitorias (1).
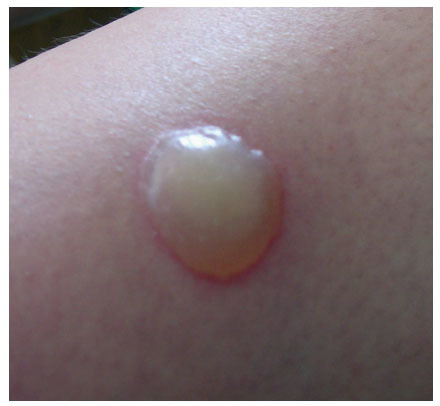
Mujer de 39 años, con infección por el VIH conocida desde 1998 con una reacción local no descrita hasta el momento. Comenzó a recibir tratamiento antirretroviral de gran actividad (TARGA) en diciembre del mismo año, cuando presentaba 16 × 106 /l linfocitos T CD4+ y una carga viral del VIH de 426.000 copias/ml. Al tercer mes del inicio del tratamiento, la carga viral se negativizó (menos de 50 copias/ml) y ascendió el número de linfocitos T CD4+, aunque nunca por encima de 100 × 10 6 /l durante los 5 años transcurridos, a pesar de mantenerse la supresión de la replicación viral. Por este motivo, decidimos iniciar tratamiento con IL-2 con el fin de elevar la cifra de linfocitos T CD4+ y favorecer la reconstitución inmunológica. La IL-2 (Macrolín ® ) se administró según la pauta descrita, junto a la medicación concomitante recomendada en estos casos (ibuprofeno y paracetamol). Desde el primer día la paciente desarrolló síntomas generales seudogripales: fiebre de 38,5 °C, cefalea, mialgia, anorexia y diarrea. A partir de la segunda inyección y en cada una de las 8 restantes, presentó como efecto local la aparición de una lesión inicialmente eritematosa a los 30-60 min, que posteriormente fue haciéndose papulosa y en 2-3 h se convirtió en una ampolla de 2 a 4 cm en cada punto de inyección (fig. 1). Estas lesiones ampollosas se acompañaban de intenso dolor y sensación de quemazón en la zona afectada. Sólo aparecieron en los puntos de inyección, por lo que se descartó un fenómeno inflamatorio o inmune sistémico (síndrome de Stevens-Johnson o penfigoide ampollar). La evolución en todos los casos fue hacia el drenaje espontáneo del contenido de la ampolla, con disminución progresiva de los fenómenos inflamatorios y resolución de la lesión.
Fig. 1. Reacción penfigoide tras la administración de interleucina 2.
Entre las reacciones cutáneas ampollosas a fármacos, las más destacadas son el síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica (NET). En ambas se produce clínica inflamatoria sistémica y aparición de lesiones vesiculoampollosas distribuidas por toda la superficie corporal (< 10% en el primero y > 30% en la NET), con afectación de las mucosas. Otra reacción cutánea secundaria a fármacos es la pustulosis exantemática generalizada, con cierta similitud en el inicio, pero con rápida evolución a pústulas de las ampollas. Estos cuadros se suelen producir tras la administración de fármacos por vía oral o intravenosa y, excepcionalmente, subcutánea (probablemente por el escaso número de fármacos con acción sistémica disponibles por esta vía). Además, no suelen limitarse al punto de inyección y su evolución es mucho más tórpida que en nuestro caso. En los últimos años se han realizado 2 ensayos clínicos internacionales con IL-2 (SILCAAT y ESPRIT), en los cuales se han incluido a un total de 581 pacientes. En España existían, hasta abril de 2004, 140 pacientes en tratamiento con IL-2 como uso compasivo para la indicación de respuesta discordante inmunológica en la infección por el VIH. Hasta el momento no se había observado la aparición de una reacción ampollosa en el punto de inyección como la que describimos en nuestra paciente. Debido a la poca experiencia hasta la actualidad con el uso de este fármaco, desconocemos el motivo de esta reacción inflamatoria local tan intensa. Entre los factores implicados en este caso puede encontrarse el peso de la paciente (50 kg), ya que la dosis inicial de IL-2 es estándar e independiente del peso. Hemos creído de interés dar a conocer esta reacción local de la IL-2, hasta ahora no descrita, de la que se deduce la necesidad que todos tenemos de aumentar la experiencia clínica con este fármaco y, quizá, recomendaciones especiales respecto al ajuste de la dosis según el peso. Los datos que se vayan obteniendo, tanto de respuesta clínica como de aparición de efectos adversos, nos proporcionarán las respuestas.
(1) Ficha técnica de Macrolín ® . Laboratorios Chiron.