Hemos leído con atención el artículo de revisión sobre la púrpura trombótica trombocitopénica (PTT) publicado por de la Rubia et al1. La PTT es una enfermedad definida como una anemia hemolítica microangiopática con trombocitopenia, presencia de esquistocitos en sangre periférica y prueba de antiglobulina directa (PAD) negativa, debiéndose excluir otras microangiopatías trombóticas y anemias hemolíticas mecánicas. El tratamiento estándar es el recambio plasmático (RP), asociado generalmente a glucocorticoides, lo que ha reducido la mortalidad del 90% al 10-20%2,3. En los pacientes que no responden al tratamiento con RP, el rituximab aparece como una de las opciones más prometedoras2,4,5. A continuación describimos dos pacientes con PTT refractarios al RP, en los que se utilizó rituximab como tratamiento de segunda línea, con resultado satisfactorio.
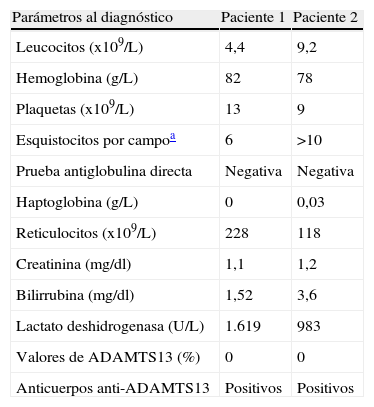
Paciente 1: Mujer de 57 años de edad, que consultó al Servicio de Urgencias de nuestro centro por un cuadro de disartria y desviación de la comisura bucal izquierda, con recuperación espontánea parcial y leve paresia facial izquierda residual. No presentaba evidencia de hemorragia ni había recibido nuevos fármacos recientemente. La tomografía computarizada (TC) craneal fue normal; los principales parámetros analíticos se describen en la tabla 1. Con el diagnóstico de PTT, se inició tratamiento con glucocorticoides a dosis de 1,5mg/Kg/día y RP diario con plasma fresco congelado inactivado con azul de metileno durante las 5 primeras sesiones (1,5 volemias en cada una de las 3 primeras sesiones y una volemia en las otras 2), con normalización de la cifra de plaquetas (172 x 109/L), por lo que se prosiguió tratamiento con RP a días alternos. Se constató una recaída en el recuento de plaquetas hasta 16 x 109/L, motivo por el que se reanudaron los recambios plasmáticos diarios, sin respuesta. Se añadió tratamiento con rituximab a dosis de 375mg/m2 por vía intravenosa una vez por semana durante 4 semanas, con normalización (>150 x 109/L) del recuento plaquetar a los 7 días de la primera administración de rituximab. A 4 meses de finalizado el tratamiento con rituximab, la paciente permanece asintomática y con una cifra normal de plaquetas.
Parámetros analíticos de los dos pacientes con púrpura trombótica trombocitopénica
| Parámetros al diagnóstico | Paciente 1 | Paciente 2 |
| Leucocitos (x109/L) | 4,4 | 9,2 |
| Hemoglobina (g/L) | 82 | 78 |
| Plaquetas (x109/L) | 13 | 9 |
| Esquistocitos por campoa | 6 | >10 |
| Prueba antiglobulina directa | Negativa | Negativa |
| Haptoglobina (g/L) | 0 | 0,03 |
| Reticulocitos (x109/L) | 228 | 118 |
| Creatinina (mg/dl) | 1,1 | 1,2 |
| Bilirrubina (mg/dl) | 1,52 | 3,6 |
| Lactato deshidrogenasa (U/L) | 1.619 | 983 |
| Valores de ADAMTS13 (%) | 0 | 0 |
| Anticuerpos anti-ADAMTS13 | Positivos | Positivos |
Paciente 2: Varón de 49 años de edad, que consultó a nuestro centro por malestar general y parestesias faciales y en la extremidad superior izquierda, acompañadas de disartria. La TC craneal fue normal. Los principales parámetros analíticos se presentan en la tabla 1. Tras la orientación diagnóstica de PTT, se inició tratamiento también con glucocorticoides (1,5mg/Kg/día) y RP con plasma fresco congelado inactivado con azul de metileno durante 8 días consecutivos (1,5 volemias en cada una de las 3 primeras sesiones y posteriormente una volemia). Dado el descenso en la cifra de plaquetas al sexto día de tratamiento, se decidió continuar el RP con plasma fresco cuarentenado y se añadió rituximab a dosis de 375mg/m2 semanal por vía intravenosa durante 4 semanas, con normalización de la cifra de plaquetas (>150 x 109/L) a los 7 días de la administración de la primera dosis de rituximab. En el momento de esta comunicación, el paciente ha finalizado el tratamiento con rituximab y permanece con una cifra de plaquetas normal.
Existe una proporción considerable (aproximadamente 10-20%) de pacientes con PTT refractaria al tratamiento con RP, y casi una tercera parte presenta recaídas2–4. Entre las alternativas al RP figuran vincristina, ciclofosfamida, ciclosporina, azatioprina, esplenectomía y, recientemente, rituximab3. El rituximab es un anticuerpo monoclonal quimérico humano-murino que depleciona los linfocitos B uniéndose al antígeno CD20, que se expresa en la superficie de éstos2,4–6. Existe evidencia del efecto inmunodepresor del rituximab en enfermedades de origen autoinmune, como la púrpura trombocitopénica idiopática, la anemia hemolítica autoinmune y otras. En el caso de la PTT, su eficacia está relacionada con una disminución de la población linfoide B y la reducción en la síntesis de anticuerpos anti-ADAMTS131,7. Se han publicado diversas series de pacientes con PTT refractarias tratadas con rituximab2–5 en las que se han obtenido muy buenos resultados, con respuestas completas duraderas, como lo ocurrido en los 2 casos aquí referidos, si bien en el segundo, junto al tratamiento con rituximab se cambió el tipo de plasma de reposición. Con todo, estas series incluyen pocos pacientes y con seguimiento variable, por lo que el valor del rituximab en el tratamiento de la PTT deberá establecerse en estudios controlados.