La pandemia actual de SARS-CoV-2 supone un riesgo añadido en pacientes con enfermedad renal crónica (ERC), tanto por sus comorbilidades y edad avanzada, como por la realización del tratamiento de hemodiálisis en salas colectivas. No obstante, el impacto no ha sido descrito ampliamente, dado que los estudios hasta ahora son limitados1.
Durante la pandemia, ha existido controversia sobre si el empleo de inhibidores del eje renina-angiotensina aumentaba el riesgo de infección o empeoraba el pronóstico en pacientes con COVID-192. No obstante, los resultados de estudios recientes, como el metaanálisis de Zhang et al., señalan un posible papel protector y han demostrado menor riesgo de mortalidad en aquellos bajo tratamiento con estos fármacos3. Sin embargo, la evidencia respecto al uso de estos fármacos en pacientes con ERC e infección respiratoria de COVID-19 es reducida. El objetivo del presente estudio fue analizar si el uso de IECA o ARA-II se asoció a mayor riesgo de mortalidad en pacientes con ERC hospitalizados por infección respiratoria de COVID-19.
Para ello, se desarrolló un estudio observacional prospectivo en el Hospital General Universitario de Ciudad Real, en el que se incluyó a pacientes consecutivos ingresados por infección respiratoria de COVID-19 con PCR positiva para SARS-CoV-2 en exudado nasofaríngeo en los meses de marzo y abril de 2020, con la aprobación del Comité Ético del centro. Del total, 108 pacientes presentaban ERC, definida como un filtrado glomerular menor de 60ml/min durante, al menos, 3meses antes del ingreso. Se analizó la evolución intrahospitalaria de estos pacientes, con una mediana de seguimiento de 7 días (rango intercuartílico 5-12 días).
La edad media fue de 80,0±10,9 años y el 52,8% fueron varones. El 63% de los pacientes tenían prescrito un IECA o ARA-II antes del ingreso hospitalario. En comparación con el resto, no se observaron diferencias significativas respecto a las características basales, salvo en la prevalencia de hipertensión arterial, mayor en el grupo de pacientes con IECA o ARA-II.
El 50% (n=54) de los pacientes con ERC y COVID-19 fallecieron durante el ingreso. No se observaron diferencias significativas entre los pacientes con prescripción previa de IECA o ARA-II y el resto en términos de mortalidad (48,5 vs. 52,5%; p=0,69).
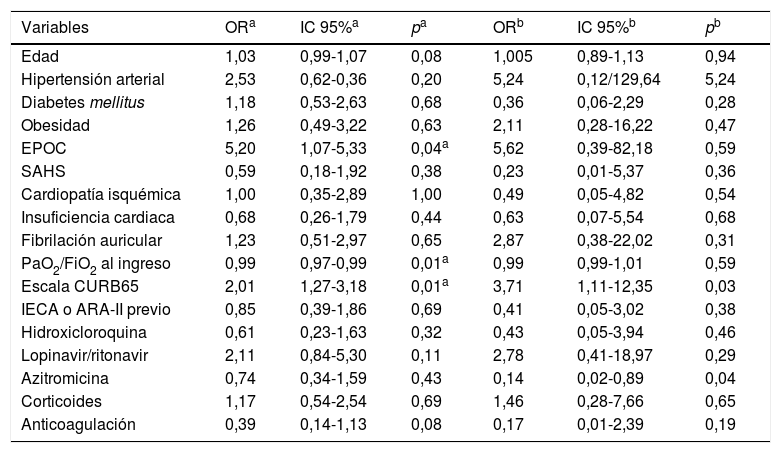
El tratamiento previo con IECA o ARA-II no mostró impacto en el riesgo de mortalidad intrahospitalaria ni en el análisis univariado, ni tras realizar el ajuste por aquellas variables independientes que mostraron significación estadística en el análisis sin ajustar (tabla 1).
Riesgo de mortalidad intrahospitalaria
| Variables | ORa | IC 95%a | pa | ORb | IC 95%b | pb |
|---|---|---|---|---|---|---|
| Edad | 1,03 | 0,99-1,07 | 0,08 | 1,005 | 0,89-1,13 | 0,94 |
| Hipertensión arterial | 2,53 | 0,62-0,36 | 0,20 | 5,24 | 0,12/129,64 | 5,24 |
| Diabetes mellitus | 1,18 | 0,53-2,63 | 0,68 | 0,36 | 0,06-2,29 | 0,28 |
| Obesidad | 1,26 | 0,49-3,22 | 0,63 | 2,11 | 0,28-16,22 | 0,47 |
| EPOC | 5,20 | 1,07-5,33 | 0,04a | 5,62 | 0,39-82,18 | 0,59 |
| SAHS | 0,59 | 0,18-1,92 | 0,38 | 0,23 | 0,01-5,37 | 0,36 |
| Cardiopatía isquémica | 1,00 | 0,35-2,89 | 1,00 | 0,49 | 0,05-4,82 | 0,54 |
| Insuficiencia cardiaca | 0,68 | 0,26-1,79 | 0,44 | 0,63 | 0,07-5,54 | 0,68 |
| Fibrilación auricular | 1,23 | 0,51-2,97 | 0,65 | 2,87 | 0,38-22,02 | 0,31 |
| PaO2/FiO2 al ingreso | 0,99 | 0,97-0,99 | 0,01a | 0,99 | 0,99-1,01 | 0,59 |
| Escala CURB65 | 2,01 | 1,27-3,18 | 0,01a | 3,71 | 1,11-12,35 | 0,03 |
| IECA o ARA-II previo | 0,85 | 0,39-1,86 | 0,69 | 0,41 | 0,05-3,02 | 0,38 |
| Hidroxicloroquina | 0,61 | 0,23-1,63 | 0,32 | 0,43 | 0,05-3,94 | 0,46 |
| Lopinavir/ritonavir | 2,11 | 0,84-5,30 | 0,11 | 2,78 | 0,41-18,97 | 0,29 |
| Azitromicina | 0,74 | 0,34-1,59 | 0,43 | 0,14 | 0,02-0,89 | 0,04 |
| Corticoides | 1,17 | 0,54-2,54 | 0,69 | 1,46 | 0,28-7,66 | 0,65 |
| Anticoagulación | 0,39 | 0,14-1,13 | 0,08 | 0,17 | 0,01-2,39 | 0,19 |
Datos expresados como número absoluto.
ARA-II: antagonista del receptor de angiotensina II; EPOC: enfermedad pulmonar obstructiva crónica; IC 95%: intervalo de confianza al 95%; IECA: inhibidor de la enzima conversora de angiotensina; OR: odds ratio; p: valor de la significación estadística; PaO2/FiO2: cociente de la presión arterial de oxígeno/fracción inspirada de oxígeno; SAHS: síndrome de apnea-hipoapnea del sueño.
Aunque el empleo de IECA o ARA-II se ha relacionado con una sobreexpresión de la enzima conversora de angiotensina ii (que se ha postulado como mecanismo de entrada para la infección por SARS-CoV-2) en el epitelio respiratorio, diversos estudios no han encontrado un mayor riesgo de ingreso hospitalario entre los pacientes con prescripción previa de dichos fármacos4.
Los resultados del presente estudio concuerdan con los resultados de las investigaciones más recientes en cuanto al efecto de IECA o ARA-II sobre el pronóstico de pacientes con COVID-19. Por ejemplo, Lopes et al. observaron que el pronóstico de la enfermedad a 30 días no se modificaba entre los pacientes que continuaban con dichos fármacos5.
Este trabajo representa uno de los primeros estudios que analizan el efecto del tratamiento previo con IECA o ARA-II en pacientes con ERC y COVID-19. Si bien se demuestra un efecto neutro de este tratamiento sobre la mortalidad en estos pacientes, su carácter observacional, unido a las diferentes limitaciones presentes (unicéntrico, tamaño muestral, ausencia de grupo control o corto periodo de seguimiento) dificultan su interpretación, por lo que son necesarios ensayos clínicos aleatorizados que aporten evidencia al respecto.