Nuestro objetivo es analizar la incidencia de tuberculosis (TB) en nuestra población y comparar las características de los pacientes con y sin infección por VIH (I-VIH).
Pacientes y métodosEstudio clínico-epidemiológico de cohortes retrospectivo. Se incluyeron pacientes diagnosticados de TB con y sin I-VIH entre los años 2005-2016 en la provincia de Guadalajara (España). Se analizaron variables epidemiológicas, clínicas, microbiológicas y terapéuticas, incluyendo las resistencias microbiológicas.
ResultadosSe realizaron 261 diagnósticos de TB. Hubo 25 pacientes (9,6%) que presentaban I-VIH, los cuales eran predominantemente varones, tenían una mayor incidencia de virus de la hepatitis C, mayor porcentaje de afectación extrapulmonar, una mayor prevalencia de resistencia a la isoniacida y a la rifampicina así como una mayor respuesta paradójica y estancia media más prolongada. Por otra parte, presentaron menor porcentaje de prueba de tuberculina positiva y de baciloscopias en esputo positivas. Un porcentaje significativo de pacientes con TB no tenían realizada una serología para VIH.
ConclusiónLos pacientes con I-VIH muestran notables diferencias en variables epidemiológicas, clínicas y de resistencia a los fármacos antituberculosos. En un porcentaje elevado de pacientes con TB se desconoce su serología para VIH.
Our objective is to analyze the incidence of tuberculosis (TB) in our population and to compare the characteristics of patients with and without HIV infection.
Patients and methodsClinical-epidemiological retrospective cohort study that included patients diagnosed with TB with and without HIV infection between 2005-2016 in the province of Guadalajara (Spain). Epidemiological, clinical, microbiological and therapeutic variables were assessed, including microbiological resistances.
ResultsTB was diagnosed in 261 patients. There were 25 patients (9.6%) who had HIV infection. Patients with HIV infection were predominantly males, had higher incidence of hepatitis C virus, a higher percentage of extrapulmonary TB, a higher prevalence of resistance to isoniazid and rifampicin, a greater paradoxical response and a longer average hospital stay. On the other hand, they had a lower percentage of positive tuberculin skin test and positive sputum smear (microscopy). A significant percentage of TB patients had no serology for HIV.
ConclusionPatients with HIV infection show remarkable differences in epidemiological, clinical and resistance variables to antituberculosis drugs. A high percentage of patients with TB were not tested for HIV.
La tuberculosis (TB) constituye uno de los principales problemas de salud pública en la actualidad, siendo la primera causa de mortalidad por un agente infeccioso1. La TB y la infección por VIH (I-VIH) se encuentran íntimamente relacionadas, produciendo una sinergia que incrementa la morbimortalidad individual de cada infección. Los pacientes con I-VIH tienen riesgo de progresión rápida de la infección tuberculosa2. Dada la ausencia de cavitación típica, la carga bacilar suele ser menor, observando con mayor frecuencia una tinción de esputo negativa o un cultivo estéril3. Asimismo es frecuente la presencia de prueba de la tuberculina negativa pese a existir infección, ya que a menudo existe anergia cutánea, en especial en pacientes con<100 CD4/μl4. En los pacientes con I-VIH es frecuente la TB extrapulmonar, siendo los lugares más frecuentemente afectados la pleura y los ganglios linfáticos5. En algunos estudios se ha descrito mayor incidencia de resistencia a fármacos antituberculosos6. Se ha encontrado asociación entre VIH y TB multirresistente (TB-MDR, «multidrugresistant TB») en países de Europa del Este7, pero a nivel global los datos disponibles actualmente no establecen una asociación consistente.
En España existen pocos estudios en los últimos años que confirmen las diferencias anteriormente descritas. Nuestro objetivo es analizar la incidencia de TB en nuestra población y comparar las características epidemiológicas, clínico-microbiológicas y terapéuticas de los pacientes tuberculosos con y sin I-VIH en los últimos 12 años en los que el tratamiento antirretroviral está plenamente establecido.
MétodosSe trata de un estudio clínico-epidemiológico de cohortes retrospectivo. Se incluyeron todos los pacientes diagnosticados de TB en la provincia de Guadalajara entre los años 2005-2016, mediante búsqueda en bases de datos del Servicio de Microbiología, Anatomía Patológica y la Unidad de Codificación del Hospital Universitario de Guadalajara. Se recogieron variables retrospectivamente mediante revisión de historias clínicas. Se incluyeron variables epidemiológicas, clínicas, microbiológicas y de tratamiento. Se analizaron las resistencias mediante BACTECTM MGITTM 960 (Becton Dickinson) a partir de cultivo y mediante análisis de mutaciones en los genes de resistencia para isoniacida y rifampicina (GeneXpert® -Izasa- y GenoType MTBDRplus -Hain Lifescience-).
Se incluyeron los pacientes con diagnóstico de Mycobacterium tuberculosis complex mediante cultivo, detección por PCR de Mycobacterium tuberculosis en tejidos o fluidos del paciente, o con sospecha clínica alta con apoyo anatomopatológico y mejoría manifiesta tras tratamiento antituberculoso. Se excluyeron los pacientes con cultivo de micobacteria no tuberculosa y aquellos que suspendieron el tratamiento al no confirmarse la presencia de una TB activa.
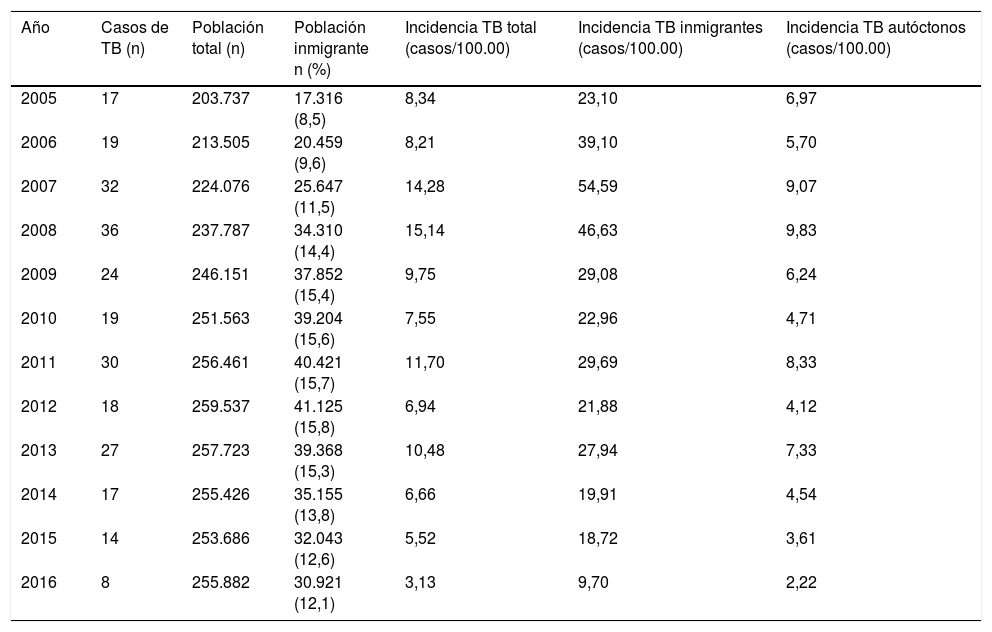
Se analizaron las características básicas de la provincia de Guadalajara y las tasas de incidencia de TB consultando las estimaciones de población del Instituto Nacional de Estadística8 (tabla 1).
Datos demográficos por año e incidencia de TB por grupos de población
| Año | Casos de TB (n) | Población total (n) | Población inmigrante n (%) | Incidencia TB total (casos/100.00) | Incidencia TB inmigrantes (casos/100.00) | Incidencia TB autóctonos (casos/100.00) |
|---|---|---|---|---|---|---|
| 2005 | 17 | 203.737 | 17.316 (8,5) | 8,34 | 23,10 | 6,97 |
| 2006 | 19 | 213.505 | 20.459 (9,6) | 8,21 | 39,10 | 5,70 |
| 2007 | 32 | 224.076 | 25.647 (11,5) | 14,28 | 54,59 | 9,07 |
| 2008 | 36 | 237.787 | 34.310 (14,4) | 15,14 | 46,63 | 9,83 |
| 2009 | 24 | 246.151 | 37.852 (15,4) | 9,75 | 29,08 | 6,24 |
| 2010 | 19 | 251.563 | 39.204 (15,6) | 7,55 | 22,96 | 4,71 |
| 2011 | 30 | 256.461 | 40.421 (15,7) | 11,70 | 29,69 | 8,33 |
| 2012 | 18 | 259.537 | 41.125 (15,8) | 6,94 | 21,88 | 4,12 |
| 2013 | 27 | 257.723 | 39.368 (15,3) | 10,48 | 27,94 | 7,33 |
| 2014 | 17 | 255.426 | 35.155 (13,8) | 6,66 | 19,91 | 4,54 |
| 2015 | 14 | 253.686 | 32.043 (12,6) | 5,52 | 18,72 | 3,61 |
| 2016 | 8 | 255.882 | 30.921 (12,1) | 3,13 | 9,70 | 2,22 |
TB: tuberculosis.
Los datos se incorporaron a una base de datos en Excel-2011 (Microsoft®) y se realizó el análisis estadístico utilizando el paquete estadístico para Ciencias Sociales (SPSS 20.0). Para el análisis descriptivo se utilizaron frecuencias, medianas y rango intercuartílico (RI). La comparación de variables categóricas se realizó mediante la χ2 (utilizando la prueba exacta de Fisher cuando fue necesario). Para la estimación del riesgo se empleó la «odds ratio» (OR) con el intervalo de confianza del 95%. Se utilizó la t de Student para comparar variables cuantitativas. Todos los contrastes fueron de 2 colas y se consideró como valor estadístico significativo una p<0,05.
ResultadosDurante este período se realizaron 261 diagnósticos de TB. El 61,3% fueron varones con una mediana de edad de 39,1 años (RI: 28,9-53,9). El 39,8% eran inmigrantes, siendo el país de origen más frecuente Rumanía (15,7%), seguido de Marruecos (6,9%).
Los servicios de Neumología y Medicina Interna abarcaron el 84,7% de los pacientes (el 45,6% y el 39,1% respectivamente). Se solicitó serología para el VIH al 93,2% de los pacientes ingresados a cargo de Medicina Interna, frente al 52,1% de aquellos a cargo de Neumología (OR: 10,8; IC95% OR: 4,8-24,2; p<0,0001).
Se confirmó TB en 25 pacientes (9,6%) que presentaban I-VIH, con una mediana de linfocitos CD4 de 110 CD4/mm3 (RI: 65-225). El 32% de los pacientes con I-VIH se encontraban en tratamiento antirretroviral. Tan solo 3 pacientes (12%) tenían carga viral indetectable en el momento del diagnóstico de la TB.
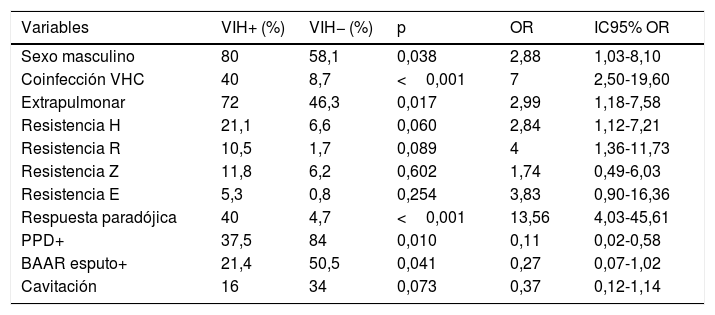
En el análisis comparativo, en los pacientes con I-VIH hubo más porcentaje de varones, mayor prevalencia de VHC, mayor porcentaje de afectación extrapulmonar, mayor resistencia a la isoniacida y a la rifampicina así como mayor respuesta paradójica. Por otra parte, presentaron menor porcentaje de prueba de tuberculina positiva y de baciloscopias de esputo positivas. Estos datos se resumen en la tabla 2. La estancia media fue superior en la población con I-VIH (12,7 frente a 7,2 días; p=0,023).
Principales diferencias entre pacientes con I-VIH y sin I-VIH
| Variables | VIH+ (%) | VIH− (%) | p | OR | IC95% OR |
|---|---|---|---|---|---|
| Sexo masculino | 80 | 58,1 | 0,038 | 2,88 | 1,03-8,10 |
| Coinfección VHC | 40 | 8,7 | <0,001 | 7 | 2,50-19,60 |
| Extrapulmonar | 72 | 46,3 | 0,017 | 2,99 | 1,18-7,58 |
| Resistencia H | 21,1 | 6,6 | 0,060 | 2,84 | 1,12-7,21 |
| Resistencia R | 10,5 | 1,7 | 0,089 | 4 | 1,36-11,73 |
| Resistencia Z | 11,8 | 6,2 | 0,602 | 1,74 | 0,49-6,03 |
| Resistencia E | 5,3 | 0,8 | 0,254 | 3,83 | 0,90-16,36 |
| Respuesta paradójica | 40 | 4,7 | <0,001 | 13,56 | 4,03-45,61 |
| PPD+ | 37,5 | 84 | 0,010 | 0,11 | 0,02-0,58 |
| BAAR esputo+ | 21,4 | 50,5 | 0,041 | 0,27 | 0,07-1,02 |
| Cavitación | 16 | 34 | 0,073 | 0,37 | 0,12-1,14 |
BAAR esputo+: tinción positiva para bacilos ácido-alcohol resistentes; Cavitación: cavitación pulmonar determinada en radiografía o tomografía axial computarizada de tórax; E: etambutol; Extrapulmonar: localización extrapulmonar de la tuberculosis; H: isoniacida; I-VIH: infección por VIH; IC: intervalo de confianza; OR: odds ratio; PPD+: prueba de la tuberculina (derivado proteico purificado) positiva; R: rifampicina; VHC: virus de la hepatitis C; Z: pirazinamida.
De los casos con afectación pulmonar un 31,8% presentaron cavitación, con mayor porcentaje en sujetos sin I-VIH (un 34% frente a un 16%; p=0,073). Un tercio de las TB pulmonares tuvieron baciloscopia en esputo negativa. El 39,8% de los pacientes tuvieron afectación extrapulmonar, cuyas localizaciones más frecuentes fueron la pleura (25%), ganglios linfáticos (15%) y sistema nervioso central (8%).
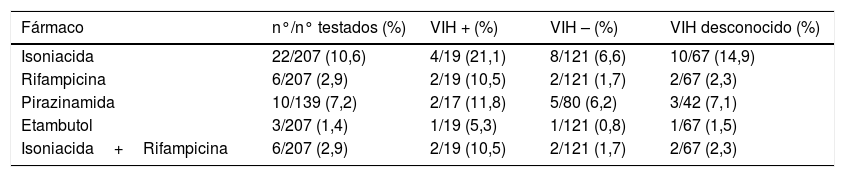
Hubo 6 casos (2,9%) de TB-MDR, y ningún caso de TB extensamente resistente. Se observaron 16 casos de monorresistencia a isoniacida (7,8%) y ninguno a rifampicina (tabla 3). Todos los pacientes con resistencias se curaron tras tratamiento. No se han encontrado diferencias significativas en TB-MDR con respecto a la coinfección por VIH.
Resistencias a fármacos de primera línea y estatus VIH
| Fármaco | n°/n° testados (%) | VIH + (%) | VIH – (%) | VIH desconocido (%) |
|---|---|---|---|---|
| Isoniacida | 22/207 (10,6) | 4/19 (21,1) | 8/121 (6,6) | 10/67 (14,9) |
| Rifampicina | 6/207 (2,9) | 2/19 (10,5) | 2/121 (1,7) | 2/67 (2,3) |
| Pirazinamida | 10/139 (7,2) | 2/17 (11,8) | 5/80 (6,2) | 3/42 (7,1) |
| Etambutol | 3/207 (1,4) | 1/19 (5,3) | 1/121 (0,8) | 1/67 (1,5) |
| Isoniacida+Rifampicina | 6/207 (2,9) | 2/19 (10,5) | 2/121 (1,7) | 2/67 (2,3) |
%: porcentaje de pacientes con resistencia sobre el total de testados.
Se inició tratamiento con 4 fármacos en el 95,8% de los pacientes con I-VIH frente al 81,5% de los pacientes VIH negativos (p=0,133). El 44,4% de los pacientes presentaron algún efecto adverso al tratamiento, siendo los más frecuentes la hiperuricemia asintomática (25,7%), toxicodermia (5,4%) y hepatitis, definida por la elevación de transaminasas 5 veces por encima del límite superior de la normalidad (2,7%). Fue preciso modificar la pauta inicial de tratamiento por la presencia de efectos adversos en 16 pacientes (6,1%).
Del total de pacientes, se ha comprobado curación en el 74,3%, se ha perdido el seguimiento en el 16,9%, han abandonado el tratamiento el 3,4%, se han trasladado a otro centro el 1,9% y han fallecido durante el período de tratamiento el 3,4%, de los cuales no hubo ningún caso de coinfección por VIH.
DiscusiónLos pacientes con I-VIH muestran diferencias en variables epidemiológicas, clínicas y de tratamiento. Hemos encontrado asociación significativa entre la I-VIH y la afectación extrapulmonar de la TB, y en los casos con afectación pulmonar hallamos un menor porcentaje de cavitación, que se ha relacionado en estudios previos con el grado de inmunosupresión del paciente9. Los pacientes con I-VIH presentan un menor porcentaje de pruebas de tuberculina positivas y un menor porcentaje de baciloscopias en esputo positivas, lo cual se ha puesto de manifiesto en publicaciones anteriores alarmando de la necesidad de implementar técnicas diagnósticas rápidas y eficaces en estos pacientes para evitar el retraso diagnóstico3. En una serie publicada previamente en nuestro medio se concluyó que los pacientes con I-VIH con prueba de la tuberculina negativa y menor cifra de CD4 tienen mayor probabilidad de desarrollar TB10. Estos datos han indicado la necesidad de realizar la determinación de IGRA en esta población.
Los pacientes con I-VIH presentan una mayor resistencia a fármacos antituberculosos de primera línea con diferencias clínicamente relevantes, si bien no se han obtenido diferencias estadísticamente significativas.
En un porcentaje elevado de pacientes con TB se desconoce su serología para VIH. Esto indica la necesidad de concienciar a los profesionales médicos de la importancia del diagnóstico de la I-VIH, ya que conlleva diferencias a nivel clínico, diagnóstico y pronóstico.
El estudio tiene varias limitaciones. Al ser un estudio retrospectivo puede existir déficit de información en algunas variables. En más de un 16% de los enfermos no pudo realizarse un seguimiento completo, lo cual es frecuente en enfermedades con tratamiento prolongado. No obstante, se trata de un estudio con un perfil temporal amplio con recogida exhaustiva de múltiples variables y que refleja la realidad de la TB y la coinfección por VIH en nuestro medio.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.