Describir la incidencia, las características clínicas, la evolución y los desenlaces de los pacientes hospitalizados con el diagnóstico de trombosis venosa cerebral (TVC).
MétodosEstudio observacional descriptivo en un hospital de referencia nacional de Perú. La población de estudio incluyó pacientes adultos hospitalizados con el diagnóstico de TVC durante el periodo de enero de 2019 a diciembre de 2023. Se registraron datos demográficos, clínicos, de imagen, laboratorio, evolución clínica, así como desenlaces de importancia, como admisión a UCI, mortalidad, funcionalidad al egreso y recurrencia a los 6meses de evento. Se presentaron las variables en forma descriptiva y se calculó la tasa de incidencia anual de TVC por cada 1.000 casos de enfermedad cerebrovascular.
ResultadosSe incluyó a 12 pacientes con diagnóstico de TVC confirmados por algún método angiográfico. La tasa de incidencia anual fue entre 5,14 casos por cada 1.000 pacientes con enfermedad cerebrovascular en 2022 y 11,03 casos por cada 1.000 en el año 2020. La mayoría fueron mujeres (58,3%), y la mediana de edad fue de 47,5años. El territorio más comprometido fue el seno transverso (66,7%). Los cuadros clínicos iniciales de mayor frecuencia fueron la cefalea, el déficit motor y la hipertensión endocraneana. La mediana de tiempo desde el inicio del cuadro clínico hasta el tratamiento anticoagulante fue de 6,5días, y el de estancia hospitalaria, de 33,5días. Hubo un 41,7% de admisión a UCI, la mitad egresaron con independencia funcional, no se reportó mortalidad y un cuarto de los casos presentó recurrencia.
ConclusiónSe reporta un primer estudio local sobre la incidencia, las características clínicas y la evolución hospitalaria de pacientes peruanos con TVC. Se resalta el diagnóstico y tratamiento oportuno en esta condición que podría haber estado en relación con los buenos desenlaces clínicos observados en nuestra población de estudio.
To describe the incidence, clinical characteristics, evolution, and outcomes of inpatients with the diagnosis of cerebral venous thrombosis (CVT).
MethodsDescriptive observational study in a national reference hospital in Peru. The study population included adult patients hospitalized with a diagnosis of CVT, during the period from January 2019 to December 2023. Demographic, clinical, imaging, laboratory, and clinical evolution data were recorded, as well as important clinical outcomes such as admission to the ICU, mortality, functionality at discharge, and recurrence 6months after the event. Categorical variables were described, and the annual incidence rate of CVT per 1000 stroke cases was calculated.
ResultsTwelve patients with a diagnosis of CVT confirmed by an angiographic method were included. The annual incidence rate was between 5.14 cases per 1000 patients with cerebrovascular disease in 2022 and 11.03 cases per 1000 in 2020. The majority were women (58.3%) and the median age was 47.5years. The most affected area was the transverse sinus (66.7%). The most frequent initial clinical symptoms were headache, motor deficit and intracranial hypertension. The median time from the onset of the clinical picture to anticoagulant treatment was 6.5days and the hospital stay was 33.5days. There was a 41.7% admission to the ICU, half were discharged with functional independence, no mortality was reported and a quarter of the cases presented recurrence.
ConclusionA first local study is reported on the incidence, clinical characteristics, and hospital outcome of Peruvian patients with CVT. Certain aspects are highlighted such as timely diagnosis and treatment in this condition that could have been related to the good clinical outcomes.
La trombosis venosa cerebral (TVC) es una rara presentación de la enfermedad cerebrovascular. La incidencia anual es de 12,1 casos por millón de personas1 y representa entre el 0,5% y el 3% de todos los casos de enfermedad cerebrovascular en adultos2. Sin embargo, la frecuencia, la etiología y las características clínicas pueden variar entre diferentes regiones en el mundo3.
La TVC afecta principalmente a adultos jóvenes, siendo más frecuente en mujeres menores de 50años4. Aproximadamente el 75% de los pacientes adultos con TVC son mujeres en edad fértil5, con TVC relacionada con el uso de anticonceptivos orales, el embarazo, el puerperio y el uso de terapia de reemplazo hormonal6. Esta es una enfermedad multifactorial, en la cual se reconocen hasta más de 100 causas potenciales diferentes7, identificando al menos una de ellas en el 85% de los pacientes con TVC8.
La TVC tiene un espectro clínico de presentación variable que incluye cefalea, síndrome de hipertensión endocraneana, convulsiones, déficit neurológico focal o encefalopatía9. Los pacientes pueden incluso necesitar ingresar a la unidad de cuidados intensivos (UCI) o llegan a morir2. Es así como se presenta una condición que plantea desafíos diagnósticos, terapéuticos y pronósticos únicos10.
En Latinoamérica, la gestación, el puerperio y las infecciones podrían ser factores de riesgo importante para el desarrollo de la TVC, así como la demora en el tratamiento podría afectar el pronóstico11. Sin embargo, en el Perú se desconocen los datos clínicos y epidemiológicos de la TVC y solo se encuentran referencias de reportes de casos particulares12-15. El objetivo del presente estudio es describir la incidencia, las características clínicas, la evolución y los desenlaces de los pacientes hospitalizados con el diagnóstico de TVC en un hospital de referencia nacional de Perú.
MétodosDiseño y poblaciónSe realizó un estudio observacional descriptivo retrospectivo en el Hospital Nacional Edgardo Rebagliati Martins, hospital de referencia nacional de Perú.
La población de estudio fueron pacientes de 18años o más hospitalizados durante el periodo de enero de 2019 a diciembre de 2023 con diagnóstico de TVC. Se excluyó a los pacientes que, luego de revisar las historias clínicas, tuvieron un diagnóstico diferente al de TVC o aquellos pacientes cuyos registros médicos no estuvieron disponibles.
Procedimientos y variablesLa información de los pacientes se recolectó a partir de la historia clínica (física o electrónica) y fue registrada en una ficha de recolección de datos y luego transferida a una base de datos de manera anónima para proteger la confidencialidad.
Se registraron datos demográficos, clínicos, de imagen y laboratorio. Se reportaron los antecedentes patológicos más comunes y los síntomas de inicio. Respecto a las características imagenológicas, se reportaron la modalidad de neuroimagen usada para el diagnóstico, tales como territorio venoso comprometido, número de vasos comprometidos, lateralidad, presencia de infarto, hemorragia cerebral, subdural o subaracnoidea subyacentes. Se registró el tiempo de estancia hospitalaria, admisión a la UCI, tratamiento utilizado y tiempo desde inicio de clínica hasta indicación de tratamiento anticoagulante. Como desenlaces clínicos se reportó mortalidad, independencia funcional al egreso (medido por la Escala de Rankin modificada [mRS]) así como reporte de recurrencia de TVC hasta 6meses después de la admisión.
Análisis estadísticoSe registró y almacenó la información en una base de datos en el programa Excel Microsoft 2016 para luego exportarla al programa STATA® v18 (StataCorp, Texas, EE.UU.). Se presentaron las variables categóricas en frecuencias y porcentajes, mientras que para las variables cuantitativas se utilizó mediana y rango intercuartílico, luego de evaluar la distribución normal de los datos mediante histogramas. Adicionalmente, se calculó la tasa de incidencia anual de TVC por cada 1.000 casos de enfermedad cerebrovascular registrados en el hospital.
Consideraciones éticasEn el presente estudio no se tuvo contacto directo con los pacientes. En adición, solo los investigadores tuvieron acceso a la historia clínica. El protocolo de investigación fue aprobado por el Comité de Ética del Hospital (CARTA N.° 025-GRPR-ESSALUD-2024).
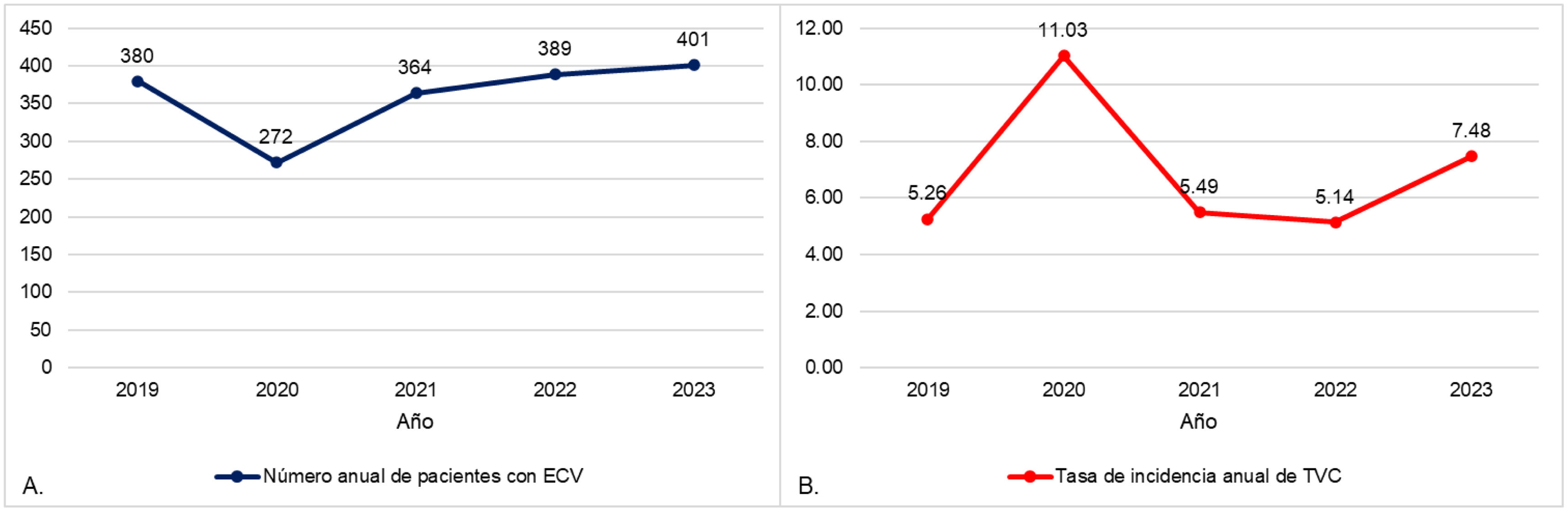
ResultadosDe 2019 a 2023 se obtuvieron 1.806 registros de pacientes hospitalizados con diagnóstico de enfermedad cerebrovascular, entre 272 casos en el año 2020 y 401 en 2023. Se revisaron 17 registros clínicos, de los cuales se excluyeron 3 registros por tener otro diagnóstico final y 2 cuyos registros no se encontraban disponibles. Finalmente se incluyó a 12 pacientes con diagnóstico de TVC confirmado por algún método angiográfico (5 con angio-RM, 4 por angio-TC y 3 por angiografía de sustracción digital) durante el periodo de estudio, obteniendo una tasa de incidencia anual entre 5,14 casos por cada 1.000 pacientes con enfermedad cerebrovascular en 2022 y 11,03 casos por cada 1.000 en el año 2020 (fig. 1A,B).
Las características demográficas, clínicas e imagenológicas de los 12 pacientes con ECV se resumen en la tabla 1. La mayoría de los pacientes incluidos eran mujeres (58,3%), y la mediana de edad fue de 47,5años. Entre los factores de riesgo identificados estuvieron el consumo de anticonceptivos, trombofilia (una paciente con deficiencia de proteínaS y 2 pacientes con anticuerpos anticardiolipina positivos) y con enfermedad reumatológica (dermatomiositis y síndrome de Sjogren).
Características demográficas, clínicas e imagenológicas de los pacientes incluidos con trombosis venosa cerebral (n=12)
| Características | n (%) |
|---|---|
| Sexo femenino | 8 (58,3) |
| Edad (años)a | 47,5 (34,5 a 55) |
| Factor de riesgo | |
| Consumo de anticonceptivos | 2 (16,7) |
| Trombofilia | 2 (16,7) |
| Enfermedad reumatológica | 2 (16,7) |
| Obesidad | 2 (16,7) |
| Gestación | 1 (8,3) |
| Alcoholismo | 1 (8,3) |
| Antecedente de cirugía reciente | 1 (8,3) |
| Territorio comprometido | |
| Seno transverso | 8 (66,7) |
| Seno sagital superior | 5 (41,7) |
| Seno sigmoides | 4 (33,3) |
| Vena de galeno | 1 (8,3) |
| Vena yugular interna | 1 (8,3) |
| Evento cerebrovascular añadido | 7 (58,3) |
| Hemorragia intraparenquimal | 6 (50,0) |
| Hemorragia subaracnoidea | 3 (25,0) |
| Infarto cerebral | 3 (25,0) |
| Cuadro clínico inicial | |
| Cefalea | 11 (91,7) |
| Déficit motor | 7 (58,3) |
| Hipertensión endocraneana | 5 (41,7) |
| Crisis epiléptica | 4 (33,3) |
| Déficit sensitivo | 2 (16,7) |
| Afasia | 2 (16,7) |
| Disminución de agudeza visual | 2 (16,7) |
| Diplopía | 1 (8,3) |
| Disartria | 1 (8,3) |
| Tiempo desde inicio de cuadro clínico a tratamiento anticoagulante (días)a | 6,5 (3 a 10) |
| Tratamiento | |
| Warfarina | 12 (100,0) |
| Enoxaparina | 9 (75,0) |
| Heparina | 1 (8,3) |
| Tiempo de estancia hospitalaria (días)a | 33,5 (20,5 a 53,5) |
| Recurrencia | 3 (25,0) |
Todos los pacientes tuvieron una afección de territorio vascular unilateral. De ellos, 6 pacientes (50,0%) tuvieron afectación de un solo seno venoso, 5 (41,7%) tuvieron afectados de dos territorios venosos y solo uno (8,3%) tuvo afección de tres territorios. El seno transverso (66,7%) y el sagital superior (41,7%) fueron los territorios más afectados. La mayoría de los pacientes presentó, además de la TVC, un evento cerebrovascular añadido (58,3%), siendo la hemorragia intraparenquimal la más frecuente (50,0%), y de entre ellos, la ubicación fue temporal, frontal, parietal, occipital y frontoparietal, cada uno. Se reportaron también pacientes con hemorragia subaracnoidea (25%) e infarto cerebral (25%), añadidos a la TVC. Dos pacientes tuvieron los tres tipos de eventos cerebrovasculares añadidos de manera simultánea.
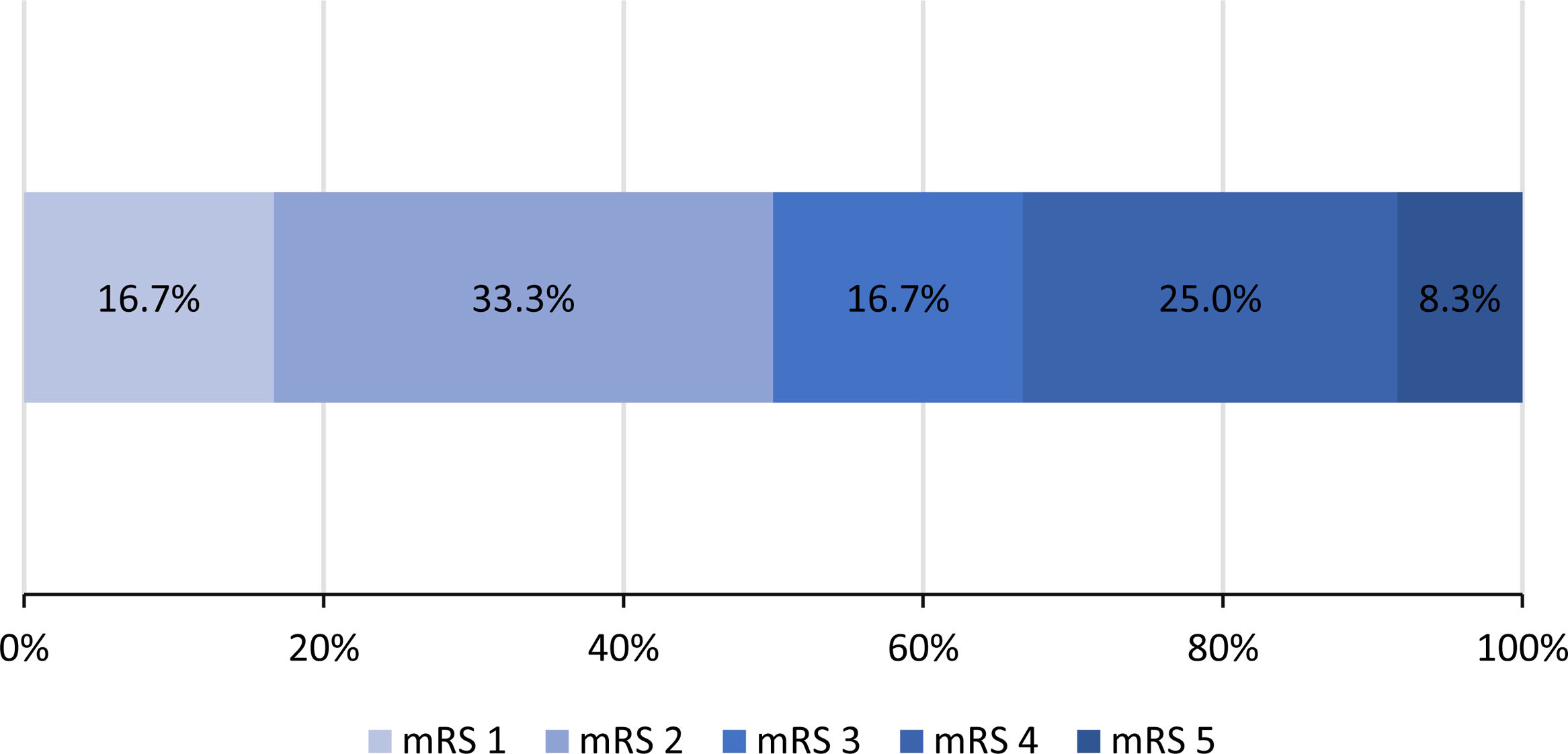
El cuadro clínico de presentación inicial fueron cefalea (91,7%), déficit motor (58,3%), e hipertensión endocraneana (41,7%). Del total, 5 (41,7%) requirieron manejo por UCI, de los cuales 3 requirieron ventilación mecánica. La mediana de tiempo desde el inicio de los síntomas hasta recibir tratamiento anticoagulante fue 6,5días y estuvieron hospitalizados por una mediana de 33,5días. Todos los pacientes recibieron warfarina, mientras que el 75,0% recibió enoxaparina como parte el manejo de la TVC. Seis pacientes (50,0%) fueron dados de alta con independencia funcional (mRS menor o igual a2) (fig. 2). No se reportaron muertes al alta; sin embargo, se encontraron 3 pacientes (25,0%) que presentaron recurrencia.
DiscusiónResumen de resultadosEl presente estudio identificó 12 pacientes en un periodo de 5años, con un pico en la tasa de incidencia anual en el año 2020 (11,03 casos por cada 1.000 pacientes admitidos con enfermedad cerebrovascular). De ellos, el 41,7% ingresaron a UCI, la mitad egresaron con independencia funcional, no se reportó ninguna muerte y el 25,0% presentaron recurrencia a los 6meses de admisión.
EpidemiologíaLa TVC es una causa infrecuente de enfermedad cerebrovascular; sin embargo, su incidencia ha aumentado en los últimos años, incluyendo adultos mayores y varones16,17. Nuestro estudio reportó una edad promedio de participantes de 47,8años y el 58,3% de mujeres incluidas entre los casos de TVC. Esto puede deberse a cambios en los factores de riesgo asociados a esta condición y a la mejora en los exámenes de apoyo al diagnóstico18.
El reporte de la incidencia anual tupo un pico de 11,03 casos por cada 1.000 pacientes con enfermedad cerebrovascular en 2020, durante el primer año de la pandemia por COVID-19, en comparación con el año anterior. Otros estudios reportaron un similar aumento de incidencia y de mortalidad en estos pacientes19,20. Sin embargo, un estudio global que incluye más de 2.000 casos evaluó el impacto de la pandemia por COVID-19 sobre la TVC y concluyó que no hubo diferencias significativas en el aumento de casos de mortalidad en el primer año de la pandemia respecto al año previo. Pero cuando se compararon los primeros 5meses de 2021 respecto a 2019 y 2020 sí se apreció una diferencia en la incidencia de caso y de mortalidad21. Este cambio de comportamiento en los años 2020 y 2021 podría ser explicado debido a las distintas temporalidades en los aumentos de casos a nivel global de COVID-19, que hicieron que el impacto de COVID-19 haya sido heterogéneo en los distintos centros participantes.
Factores de riesgoClásicamente se ha descrito que la TVC se produce en mayor proporción en mujeres y adultos jóvenes, por factores hormonales y de gestación y puerperio4. Sin embargo, con la mejoría del cuidado materno en países en desarrollo y el aumento de otras posibles condiciones protrombóticas como infecciones, cáncer y consumo de alcohol y drogas, se han observado también casos en varones y adultos mayores, significando un cambio en los principales factores de riesgo17. Incluso se ha descrito que del 20% al 35% de los casos podrían no tener alguna condición atribuible, sin significar esto el descarte de TVC18. En el presente reporte se identificaron factores de riesgo como obesidad, alcoholismo y cirugías. Sin embargo, en 3 pacientes de 2020 no se identificaron factores de riesgo posibles, y no se pudo descartar una posible asociación temporal con infección por SARS-CoV-2 en el primer año de la pandemia por COVID-19 en el Perú.
Presentación clínica e imágenesLa presentación clínica depende de la topografía vascular comprometida, siendo la cefalea el síntoma más frecuente, y la temporalidad subaguda (2 a 30días) la presente en la mayoría de los casos18,22. Los pacientes reportaron un promedio de 7días entre el inicio del cuadro clínico y el tratamiento, llegando a recibir tratamiento entre los días 2 a 20. El corto tiempo de diagnóstico y tratamiento se ha asociado al mejor pronóstico vital y funcional en los pacientes con TVC6. Los 4 pacientes que presentaron crisis epiléptica tuvieron compromiso cortical temporal y frontal, sin desarrollar estatus epiléptico. Llamó la atención que todos tuvieron algún compromiso de sangrado cerebral o subaracnoideo, lo cual se ha descrito como factor asociado a estatus epiléptico23,24.
El compromiso de senos venosos asociados a TVC es diverso, siendo los senos transversos (25-60%) y el seno longitudinal superior (25-45%) los más frecuentemente afectados, e incluso entre el 18% y el 50% de los casos puede haber compromiso de múltiples senos2. La mitad de los pacientes incluidos en el reporte tuvieron compromiso de dos o tres territorios venosos, siendo el territorio de mayor compromiso el seno transverso (66,7%). Esto podría sugerir una posible mayor predisposición a desarrollar múltiple compromiso de senos venosos en nuestra población estudiada; sin embargo, esto debe confirmarse en futuros estudios.
Adicionalmente, se ha reportado que las hemorragias intracraneales suelen estar presentes hasta en el 50% de las TVC2,25. De manera similar, se reporta en el presente estudio que la mitad de los casos tuvieron hemorragia intracraneal. Pero llamó la atención que dos pacientes tuviesen compromiso simultáneo de hemorragia subaracnoidea, hemorragia e infarto cerebrales. Estas tuvieron características demográficas, clínicas, y pronósticas diferentes, por lo que no se pudieron identificar justificaciones para la presentación de múltiples tipos de lesiones vasculares.
TratamientoEl manejo de la TVC está basado en anticoagulantes de heparinas, preferiblemente las de bajo peso molecular, seguido por una transición a terapia con antagonistas orales de vitaminaK entre 3 a 12meses2,23. Esta recomendación fue aplicada en la mayoría de los pacientes incluidos. Sin embargo, en 3 casos se inició directamente el tratamiento con warfarina, sin observar episodios de recurrencia al seguimiento.
Recientemente se ha sugerido que los anticoagulantes orales directos también pueden ser una opción razonable para el tratamiento de la TVC, debido a su eficacia y seguridad en comparación con los antagonistas orales de vitaminaK2. En el presente estudio no se utilizaron anticoagulantes orales directos debido a que no existe aprobación para su uso en la institución. Por otro lado, se reporta que ningún paciente tuvo necesidad de uso de terapias de reperfusión ni de craniectomía descompresiva.
PronósticoLa TVC tiene mejor evolución natural en comparación al infarto o hemorragia cerebral, siendo la edad y el tiempo de demora al diagnóstico factores asociados a morbimortalidad en estos pacientes18. Además, un estudio que evaluó pacientes con TVC relacionada con el embarazo y el puerperio de Pakistán, Turquía y México reportó que el origen mexicano estuvo asociado con alta mortalidad. Sin embargo, la mayoría de casos más antiguos del registro fueron reportados por el centro de México, lo cual podría explicar las diferencias en la mortalidad debido a los cambios en el manejo terapéutico de los casos26. La mortalidad en las distintas series ha disminuido en los últimos años, especialmente a partir del 2000, debido a mejoras en los tiempos de diagnóstico y acceso a tratamiento, además de la disminución significativa de las etiologías con peor pronóstico, como es el caso de TVC relacionada con sepsis27. Estudios que evaluaron diferencias poblacionales muestran una mortalidad de TVC entre cero hasta el 3% al momento del alta; sin embargo, debemos reconocer que varios estudios reportan mayor mortalidad al año del alta, seguimiento que no se realizó en nuestro estudio28.
En la presente serie de pacientes, la mayoría tenían más de 40años, una estancia hospitalaria prolongada y el 41,7% requirieron ingreso a UCI. Esto puede deberse a la frecuente presentación como hemorragias intracraneales con hipertensión endocraneana, déficit neurológico focal o crisis epilépticas como motivos de admisión a unidades críticas. Sin embargo, finalmente no se reportó ninguna muerte, con un adecuado porcentaje de pronóstico funcional y un 25% de recurrencia. Así pues, los pacientes incluidos tuvieron un tiempo corto entre el inicio de los síntomas y su diagnóstico y tratamiento. Esto denota la importancia del diagnóstico y tratamiento oportuno para mejora del pronóstico en esta condición, y de identificar y manejar tempranamente las posibles complicaciones.
Limitaciones y fortalezasEntre las limitaciones a considerar, reportamos que hubo pérdida de algunos casos potenciales donde no se pudo recolectar información por no tener disponible el expediente clínico. También, por ser un estudio unicéntrico de una condición infrecuente, no se pudo realizar análisis de asociación con desenlaces clínicos de interés como admisión a UCI, mortalidad y pronóstico funcional. En consecuencia, debido al bajo tamaño de muestra encontrado, los hallazgos reportados de tasa de incidencia de TVC serían solo aplicables en nuestro centro individual y no podrían representar hallazgos representativos en la región o país, ni tampoco representan el riesgo de TVC en la población general.
Entre las principales fortalezas se encuentra que es el primer estudio conocido en el país donde se realiza una descripción detallada de las principales características demográficas, clínicas y de desenlaces clínicos de un registro de 5años de pacientes con TVC en un centro hospitalario referencial de Perú. Es necesaria la realización de futuros estudios multicéntricos tanto a nivel nacional como en la región de Latinoamérica, para conocer con mayor detalle la realidad epidemiológica, la evolución hospitalaria y el desenlace clínico, así como los factores asociados a los mismos en el contexto latinoamericano.
ConclusiónSe reporta un primer estudio local sobre la incidencia, las características clínicas y la evolución de pacientes peruanos con TVC. Existió un pico en la tasa de incidencia anual en el año 2020, el 41,7% de los pacientes ingresaron a UCI, la mitad egresaron con independencia funcional, no se reportó mortalidad y el 25% presentaron recurrencia en hasta 6meses de admisión. Se resaltan ciertos aspectos, como el diagnóstico y el tratamiento oportuno en esta condición, que podría haber estado en relación con los buenos desenlaces clínicos reportados.
FinanciaciónEl presente trabajo ha sido autofinanciado.
Contribución de los autoresMAV, MMAC, SER, LRK, EQH, OHO han participado en la concepción y el diseño del artículo, la recolección y la obtención de los datos. CAAR y MAV realizaron el análisis de datos. Todos los autores participaron en la redacción y revisión crítica del artículo y aprobaron la versión final.
Consentimiento para publicaciónTodos los autores dan su consentimiento a la publicación de este manuscrito.
Conflicto de interesesLos autores declaramos ausencia de cualquier relación comercial y de financiamiento que pueda originar un posible conflicto de intereses.