Introducción
La columna cervical sujeta el cráneo y permite un rango fisiológico de amplitud de movilidad del cuello para integrar la cabeza con el resto del cuerpo y su entorno 1. El cuello humano es una compleja estructura muy susceptible de irritación 2. El raquis cervical inferior se extiende desde la meseta inferior del axis, segunda vértebra cervical, hasta la meseta superior de la primera vértebra dorsal 3. Tanto los huesos como los músculos, ligamentos, facetas articulares y discos intervertebrales pueden ser generadores de dolor cervical. Traumatismos o procesos dolorosos del cuello o estructuras adyacentes pueden provocar un espasmo muscular reflejo para proteger la zona, a su vez una pérdida de movilidad. La degeneración discal y facetaria en el proceso normal de envejecimiento puede provocar una irritación de algún nervio o de la médula espinal. La movilidad del cuello es importante para la funcionalidad global humana. La arteria vertebral atraviesa, de inferior a superior, los agujeros transversos de las 6 primeras vértebras cervicales y pasa, en el intervalo de las apófisis transversas, entre los músculos intertransversos anterior y posterior. Desde el axis hasta el hueso occipital, presenta una dirección y relaciones bastante complejas 4. Cuando la columna cervical inferior no funciona correctamente, puede dar lugar a un conjunto extenso de síntomas de cabeza, cuello y extremidades superiores. A nivel biomecánico, la lateroflexión y la rotación son indisociables en la columna cervical a causa de la inclinación oblicua de las carillas articulares. Al mismo tiempo que la lateroflexión en la concavidad se produce un deslizamiento lateral en la convexidad es a nivel de las articulaciones uncovertebrales 5. El dolor cervical se asocia con temas relacionados con la calidad de vida y consecuencias económicas y sociales 6. El dolor crónico cervical tiene un alto nivel de morbilidad en las actividades ocupacionales y de la vida diaria 7,8. Por ejemplo, la prevalencia de la cervicalgia en la población china de Hong Kong en un año de la década de los noventa fue documentada como de un 32 % 9. La evaluación de la movilidad intervertebral es esencial para llegar a un diagnóstico correcto de disfunción. Diferentes aparatos, como electrogoniómetros 10 e inclinómetros 11, y otros métodos, como la radiografía 12, han probado su fiabilidad en diversos estudios. Otros recientes, tan buenos como la radiografía, han comprobado la validez de un test osteopático de deslizamiento intervertebral para encontrar hipomovilidades 13. A pesar de los últimos avances en los procedimientos de medicina manual, la movilización con impulso de alta velocidad y baja amplitud (thrust) sigue siendo uno de los métodos más utilizados. Debido a ello, existe el peligro de que su uso incorrecto conduzca a resultados terapéuticos pobres o nulos y provoque complicaciones. Al igual que con cualquier intervención terapéutica, estas maniobras deberían ser ejecutadas de forma correcta y solamente tras haberse formulado el diagnóstico apropiado 14. La presencia en la región cervical de estructuras importantes que pueden ser dañadas con una manipulación negligente, nos lleva a realizar un exhaustivo diagnóstico de la zona mediante tests provocativos y radiografías para descartar posibles contraindicaciones y evitar riesgos para el paciente, especialmente los relacionados con la arteria vertebral 15,16. Algunos autores han expuesto la utilización de otras técnicas alternativas a la manipulación cervical hasta que no se conozca más sobre la efectividad y riesgos de ésta 15. Otros, como Howard Vernon, encontraron evidencias clínicamente importantes de mejoría inmediata en pacientes con dolor crónico cervical tras una sesión de manipulación cervical 17. Mediante las técnicas de thrust buscamos la vuelta a la normalidad del huso neuromuscular: el estiramiento brusco de las fibras intrafusales produce una oleada de impulsos aferentes de tan alta frecuencia para el sistema nervioso central que, como protección, disminuye la hiperactividad gamma 18,19.
Objetivos
El objetivo de la técnica es abrir la carilla articular izquierda imbricada decoaptándola en el sentido de la rotación derecha. Dos tipos de efecto:
— Mecánico: se separan las carillas, se moviliza la articulación eliminando adherencias y estirando la cápsula articular y ligamentos, provocando una inhibición refleja de los husos neuromusculares y de la musculatura espasmada.
— Neurológico: se estimulan los mecanorreceptores articulares, musculares y tendinosos, inhibiendo la hiperactividad gamma.
Hay un reflejo vascular local que permite disminuir la inflamación en el agujero de conjunción.
Principios de aplicación
En una disfunción somática no neutra en ERS izquierda de C3 encontramos la vértebra fijada en una posición de extensión, rotación izquierda y lateroflexión izquierda. La disfunción es mantenida por el espasmo de los músculos tranversoespinoso e intertransverso del lado izquierdo de C3. Hay una imbricación, cierre de la carilla izquierda, del lado de la posterioridad. Puede asociarse a una neuralgia cervicobraquial homolateral por una hernia discal (mecanismo de cierre del agujero de conjunción) con actitud antálgica cruzada. El menisco protruye hacia delante dentro del agujero de conjunción. El espacio interespinoso, con respecto a la vértebra subyacente, está cerrado. Los movimientos restringidos son: flexión, rotación y lateroflexión derecha. La técnica consiste, mediante un contacto directo sobre la apófisis articular imbricada, en regular la tensión capsuloligamentosa, utilizando como palanca el raquis cervical suprayacente y la cabeza, en flexoextensión neutra, lateroflexión izquierda, rotación derecha y deslizamiento lateral de izquierda a derecha hasta el nivel en disfunción. Una vez colocados los parámetros se ejerce un empuje de alta velocidad y corta amplitud en rotación derecha para abrir la carilla imbricada y devolver la movilidad a los componentes limitados.
Evaluación diagnóstica
El diagnóstico de la disfunción somática no neutra en ERS cervical a la izquierda de C3 se basa en la realización de las siguientes pruebas clínicas.
1. Pruebas radiológicas. Placas estáticas y dinámicas 20.
A. Placas estáticas.
— Placas de perfil. En las que se traza una línea recta que pasa por la parte inferior del cuerpo vertebral a nivel de la unión con el pedículo de todos los niveles cervicales. Las líneas son casi paralelas con una ligera convergencia posterior. Si hay una disminución en alguna de las líneas en esta convergencia posterior podemos decir que hay una disfunción somática en ERS.
— Placas de frente. Se trazan líneas que pasan por las caras vertebrales, deben ser paralelas. En caso de disfunción hay bostezo lateral; la apófisis espinosa está desviada del mismo lado, lo que indica una disfunción de lateroflexión/rotación contralateral.
B. Dentro de las pruebas dinámicas tenemos las placas de perfil en flexión/extensión: se trazan 2 líneas, una a lo largo del borde posterior de C2 y otra a lo largo del borde posterior de C7. Estas líneas se cruzan, normalmente, a nivel del disco o carillas de C5-C6 en el cliché en flexión y a la altura del disco o carillas de C4-C5 en el cliché en extensión. En caso de disfunción, los puntos de intersección indican el nivel lesionado.
2. Examen neurológico: sensibilidad en dermatomas, reflejos, etc.
3. Observación y palpación 5.
4. Tests ortopédicos.
A. Test de Jackson. Aunque no se puede afirmar que es patognomónico de patología discal, sí resulta válido ya que en el 70 % de casos en que es positivo, indica que nos encontramos ante una compresión de la raíz nerviosa. De cada 10 casos, 5 serán por hernia discal o protrusión y del resto 3 por procesos degenerativos del disco 21. Con el paciente en sedestación, el clínico situado detrás coloca sus manos encima de la cabeza de aquel. Dos tiempos: primero compresión axial de la cabeza en posición neutra, después realizaremos la compresión axial en posición de inclinación lateral máxima, a un lado y a otro 22. Esta presión caudal aumenta las fuerzas sobre el disco intervertebral. En caso de dolor a la presión se sospecha una afectación cervical, con más razón si la presión reproduce la neuralgia cervicobraquial.
B. Test de Klein. Se utiliza para comprobar la integridad de la arteria vertebral, la cual encuentra sus puntos más débiles a nivel de los agujeros transversos de C1 a C6, en la unión occipitoatloidea y en el ángulo agudo que forma entre C6-C7 21. El test comprende extensión del raquis cervical completo, en sedestación o supino, más rotaciones a un lado primero y luego al otro, manteniendo la posición unos 30 s y el paciente con los ojos abiertos esperando algún signo de nistagmus o mareos, indicativos de que el test es positivo 5,14.
C. Test de movilidad activo. Diversos estudios han demostrado que los aparatos que miden el rango de movilidad cervical (ROMC) son muy válidos, comparados con radiografía y con sistemas optoelectrónicos 23-25.
Las medidas tomadas con el ROMC se muestran fiables en todos los movimientos 26. La movilidad cervical constituye una medida importante para evaluar el grado de esfuerzo y la gravedad de la limitación de movimiento en pacientes con implicación cervical 27.
En una disfunción somática no neutra en ERS izquierda de C3 habrá limitación de movilidad a la flexión, rotación y lateroflexión derechas.
5. Test osteopáticos.
A. Test de deslizamiento posteroanterior para cervicales 28. Es un buen test para el diagnóstico de hipomovilidades intervertebrales. Consiste en un deslizamiento de posterior a anterior de un nivel vertebral cervical buscando una restricción de movilidad. Paciente en sedestación, el terapeuta sujeta con una mano la cabeza, con la otra realiza un deslizamiento puramente posteroanterior pinzando la apófisis espinosa de la vértebra en cuestión entre el pulpejo del pulgar y la segunda falange del índice. En una disfunción somática no neutra en ERS a la izquierda de C3 encontramos restricción al deslizamiento posteroanterior de C3 respecto a otros niveles.
B. Test de deslizamiento lateral para cervicales 13. Validado en estudios recientes. El paciente se encuentra en decúbito supino, terapeuta en sedestación a la cabeza. Con los dedos índice y medio de cada mano contactamos con las apófisis transversas del nivel a evaluar. Para una disfunción somática no neutra en ERS izquierda de C3 encontraremos restricción de movilidad en el deslizamiento de derecha a izquierda y en flexión, la carilla izquierda rechaza abrirse.
Beneficios/indicaciones 5,15,19
— Cervicalgias, neuralgias cervicobraquiales, neuralgia de Arnold.
— Cefaleas y migrañas.
— Hernias discales cervicales.
— Vértigos de posición.
— Patología que afecte al miembro superior.
— Problemas viscerales (corazón, pulmón, garganta, ojos, nariz, etc.).
Riesgos/contraindicaciones5,15,19
— Traumatismos (fracturas, esguinces grado III, luxaciones).
— Vascular (aneurismas, insuficiencia vertebrobasilar).
— Enfermedades metabólicas (osteoporosis importante).
— Malformaciones congénitas (costilla cervical, espondilolistesis).
— Psíquicas (histeria).
— Parálisis periférica o central.
— Síndromes hiperálgicos asociados a patología neuroló gica.
— Síndrome de Barre-Liou.
— Tumores óseos.
— Reumatismos inflamatorios (artritis reumatoide, pelviespondilitis anquilosante, etc.).
— Infecciones (espondilodiscitis).
— Contraindicaciones relativas 29. Diagnóstico incompleto, sin consentimiento del paciente, reducción de parámetros dolorosa, posparto, etc.
Descripción 5
— Posición del paciente: decúbito supino.
— Posición del terapeuta: de pie, a la cabeza del paciente, un poco hacia la izquierda, con las 2 piernas paralelas y suavemente flexionadas. El centro de gravedad se halla en la vertical por encima de la lesión.
— Contactos: la mano izquierda contacta mediante el borde radial de la articulación interfalángica distal del dedo índice en la apófisis articular izquierda de C3. La mano derecha controla la vértebra desde el lado derecho y la cabeza del paciente.
— Parámetros: el raquis cervical se coloca en flexoextensión neutra, lateroflexión izquierda y rotación derecha hasta que se siente llegar la puesta en tensión hasta C3.
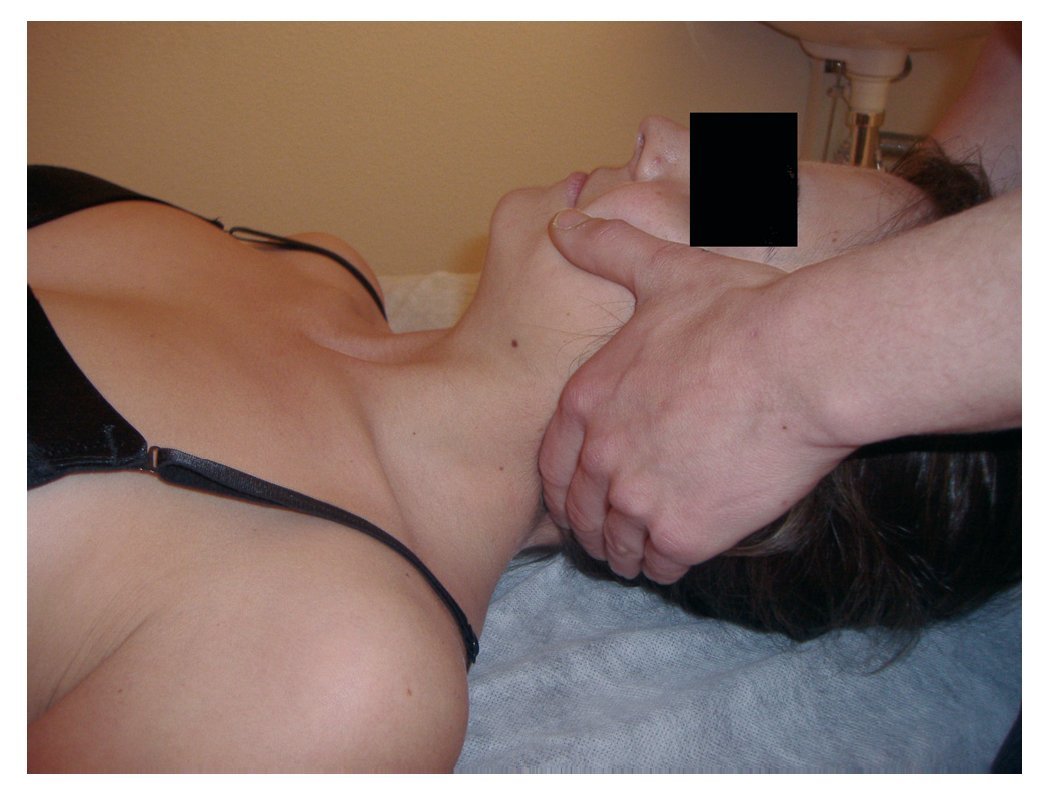
— Ejecución: al final de la espiración del paciente se aumenta la tensión en rotación derecha con las 2 manos y se realiza el impulso manipulativo (fig. 1).
Figura 1 Colocación de la mano manipulativa y reducción de los parámetros en la técnica semidirecta de thrust para disfunción somática no neutra en ERS izquierda de C3.
Precauciones
Favorecer la libertad tisular realizando la reducción de la tensión en fase espiratoria y reducir la tensión en el parámetro de corrección (rotación derecha). Durante la técnica, mantener los codos del terapeuta pegados al cuerpo para controlar la fuerza y amplitud del impulso. Suspenderemos la técnica si en la puesta en tensión se genera dolor.
Conclusión
El objetivo de la técnica es focalizar un impulso breve, rápido y de corta amplitud a través de un contacto sutil y una construcción de los parámetros con palancas para liberar la articulación sin riesgo para el paciente, suprimiendo el espasmo de los músculos monoarticulares homolaterales que fijan la disfunción.
Conflicto de intereses
Los autores declaran que no tienen ningún conflicto de intereses.
*Autor para correspondencia.
Correo electrónico:ajtonem@hotmail.com (A. Mata Guerrero).
Recibido el 18 de marzo de 2011;
aceptado el 24 de marzo de 2011