La displasia mesenquimal placentaria (DMP) es una anomalía vascular que presenta una baja incidencia (0,02%) y se caracteriza por una placentomegalia con múltiples vesículas en grano de uva en el examen ecográfico. El diagnóstico diferencial principal es la mola hidatiforme parcial, pero la DMP coexiste con feto viable.
Se asocia a crecimiento intauterino restringido (CIR), muerte fetal y, en el 30% de los casos, síndrome de Beckwith-Wiedemann.
El diagnóstico de sospecha de la DMP es ecográfico, pero el diagnóstico definitivo lo dará el estudio anatomopatológico.
Presentamos 2 casos de DMP, cuyo diagnóstico no se realizó hasta el análisis histológico, que cursaron con resultados perinatales diferentes, así como una revisión bibliográfica de la displasia mesenquimal placentaria.
Placental mesenchymal dysplasia (PMD) is a vascular abnormality with a very low incidence (0.02%) that is characterized by placentomegaly with multiple grapelike vesicles on ultrasound examination. The main differential diagnosis of PMD is partial hydatidiform mole. However, in contrast to a partial mole, PMD can coexist with a viable fetus.
PMD is associated with fetal growth restriction, fetal demise and Beckwith-Wiedemann syndrome in 30% of cases. The suspected diagnosis is based on ultrasound examination, but the final diagnosis of PMD is made by histological analysis.
We present two cases of PMD which were diagnosed at necroscopy and which had distinct outcomes. A literature review of placental mesenchymal dysplasia is also provided.
La displasia mesenquimal placentaria (DMP) es una anomafia vascular de la placenta infrecuente, que presenta una incidencia del 0,02% del total de gestaciones1–3, descrita por primera vez por Moscoso en 19911,3. Se caracteriza por una placentomegalia con vesfculas en grano de uva, similares a las de la gestacion molar, tanto en el examen ecografico como en el examen macroscopico.
En esta alteration, la placenta se encuentra engrosada y se observa una difusa degeneration hidropica macroscopica de las vellosidades coriales, sobre todo en el segundo y tercer trimestres4.
Estos cambios placentarios pueden mimetizar los de una mola hidatiforme parcial, pero a diferencia de esta, la DMP suele coexistir con feto viable, aunque estos fetos pueden presentar anomafias anatomicas o vasculares.
Existe un claro predominio femenino en la DMP (3,6:1). En un 20-30% se encuentra asociada a smdrome de Beckwith Wiedemann1,2,5 y un 50% de los casos presentan crecimiento intrauterino retardado (CIR)1,3.
A pesar de que la DMP no se asocia a un aumento de la morbimortalidad materna, sí se ha visto asociada a una tasa elevada de muerte fetal y neonatal (hasta un 40%3).
Presentamos 2 casos de DMP asociados a CIR, los dos diagnosticados en el posparto a partir del estudio anatomopatologico de las placentas. Uno de ellos finalizo con un recien nacido vivo y el otro con mal resultado perinatal.
CASOS CLINICOSCaso 1Paciente secundigesta, de 34 anos de edad, sin antecedentes de interes, remitida a nuestro centro desde el ambulatorio por sospecha de gestacion molar parcial en la ecografia del primer trimestre.
La ecografia informo de un embrion de 11 semanas sin alteraciones morfologicas, acorde con la amenorrea, y de una placenta hipertrofica con imagenes en copo de nieve.
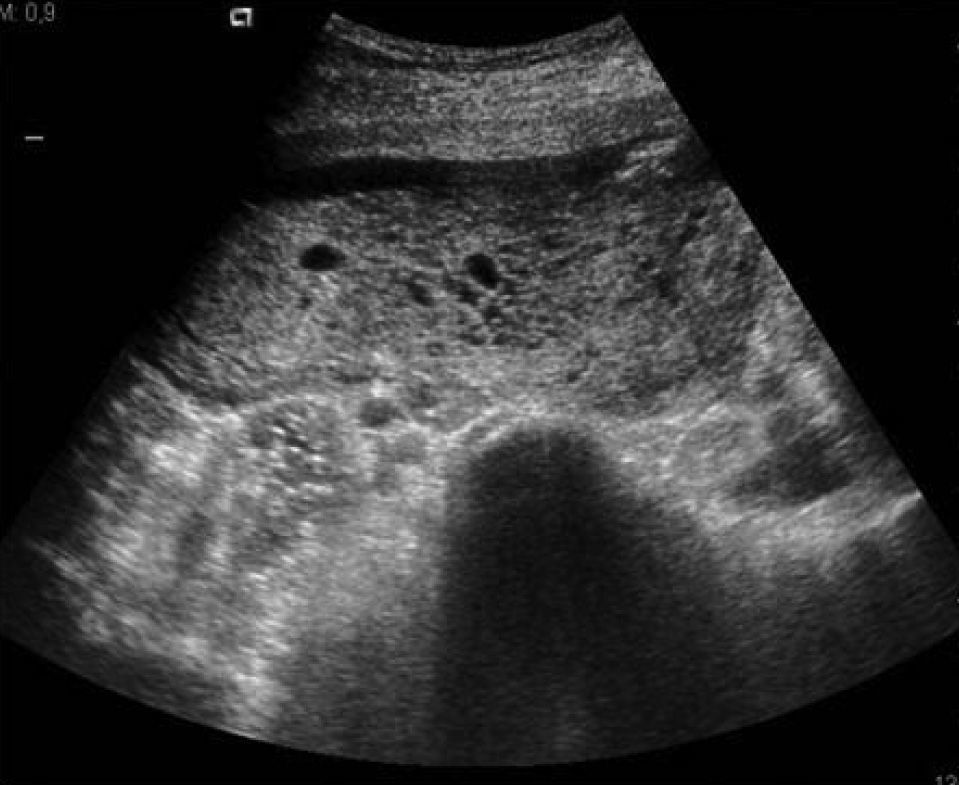
Ante la sospecha diagnostica de gestacion molar parcial, se practicaron una amniocentesis (normal, 46 XX), una radiografia simple de torax (normal) y una determination de BHCG (135,917 mU/ml). Una nueva ecografia en la semana 16 de gestacion confirmo nuestra sospecha diagnostica (fig. 1).
Se informo a la paciente sobre los posibles riesgos de su afeccion (CIR, muerte fetal, hipertension arterial, tirotoxicosis, enfermedad trofoblastica residual) y ella decidiendo continuar la gestacion.
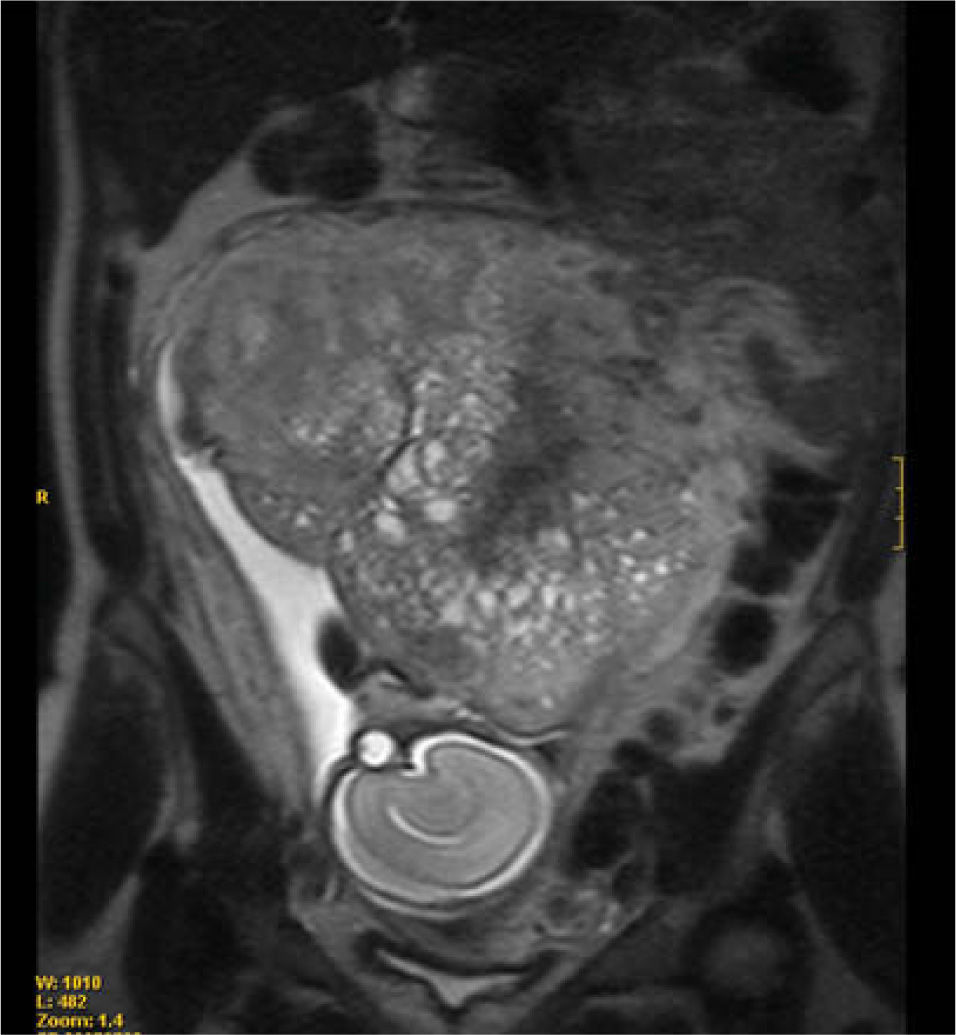
En la semana 26 se realizo una resonancia magnetica (RM), se descartaron anomalías fetales estructurales y se confirmo una placenta de aspecto molar (fig. 2).
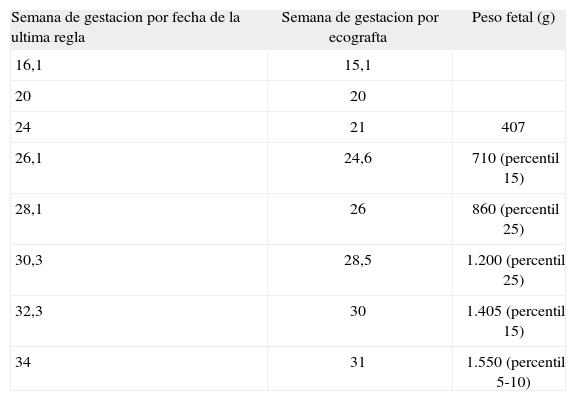
Se practicaron controles ecograficos seriados, que a partir de la semana 24 empezaron a mostrar un aplanamiento de la curva de crecimiento, que se encontro entre los percentiles 15-25 (tabla 1).
Seguimiento ecografico del control de crecimiento fetal
| Semana de gestacion por fecha de la ultima regla | Semana de gestacion por ecografta | Peso fetal (g) |
| 16,1 | 15,1 | |
| 20 | 20 | |
| 24 | 21 | 407 |
| 26,1 | 24,6 | 710 (percentil 15) |
| 28,1 | 26 | 860 (percentil 25) |
| 30,3 | 28,5 | 1.200 (percentil 25) |
| 32,3 | 30 | 1.405 (percentil 15) |
| 34 | 31 | 1.550 (percentil 5-10) |
Se indico maduracion pulmonar fetal a partir de la viabilidad fetal y monitorizacion cardiotocografica a partir de la semana 28.
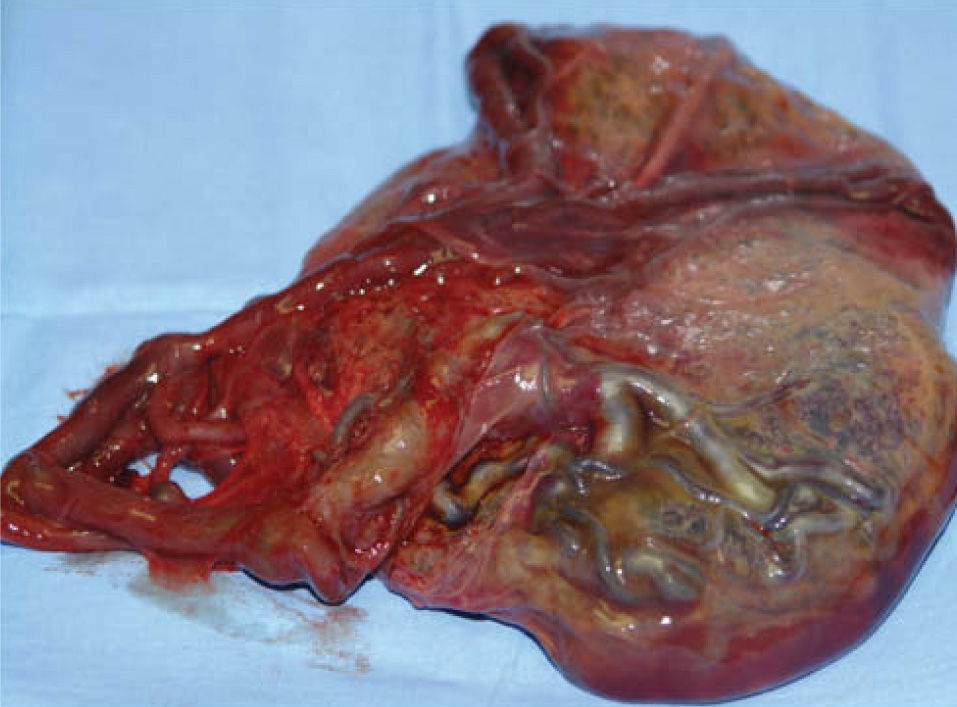
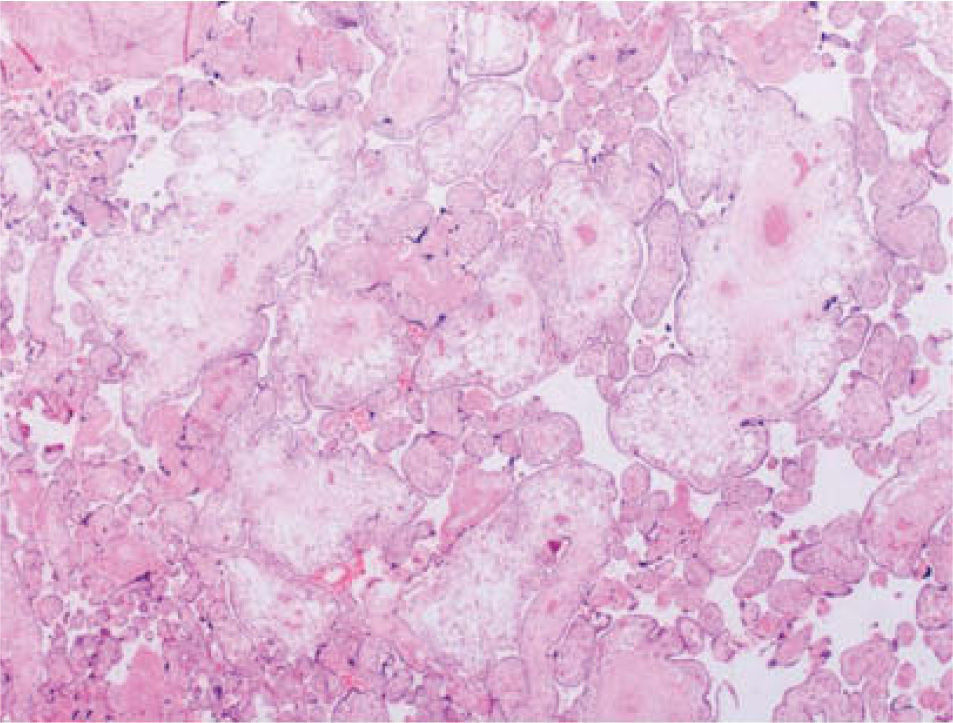
Dado que en la ecografia de las 34 semanas se objetivo un peso fetal estimado en el percentil 5, se decidio la finalizacion del embarazo mediante induction; el parto fue espontaneo y nacio una nina sana de 1.650 g. La placenta fue hipertrofica (810 g), con vesfculas macroscopicas y el cordon umbilical era delgado, con una insercion velamentosa, que se remitio a nuestro servicio de anatom^a patologica (figs. 3 y 4).
La descripcion macroscopica informo de un cordon umbilical de insercion anomala en asta, con vasos prominentes y dilatados; la cara fetal placentaria no presentaba alteraciones, mientras que la cara materna era blanquecina, con cotiledones poco lobulados y que a la seccion presentaba quistes de contenido liquido transparente, con microgranulaciones y microvesiculas. La descripcion microscopica informo de vellosidades stem de paredes prominentes, trombosis recanalizada, estroma fibrosa y proliferacion trofoblastica; se identifico un corioangioma de 1,5 cm de diametro.
Con estos hallazgos, el diagnostico histologico descarto nuestra sospecha de gestacion molar parcial y confirmo que se trataba de una DMP.
La evolution de la madre y de la nina fue favorable.
Caso 2Paciente secundigesta de 30 anos, sin antecedentes de interes, remitida a nuestro centro por un hallazgo ecografico de camara gastrica pequena a las 18 semanas. Ante la sospecha de atresia esofagica, se realizo un estudio protocolizado con amniocentesis (normal, 46 XY) y una RM que informo de posible atresia esofagica, polihidramnios y una placenta de aspecto normal.
En la ecografia de la semana 20 se descarto afeccion gastrica; el polihidramnios persistio hasta las 24 semanas. La ecocardiografia en la semana 24 diagnostico una estenosis valvular pulmonar imperforada, hipertrofia de ventnculo derecho y derrame pericardico.
Acudio a urgencias de nuestro centro en la semana 25,1 por ausencia de movimientos fetales; se diagnostico de muerte anteparto. Tras la induction del parto, nacio un varon de 610 g, con una placenta de 290 g.
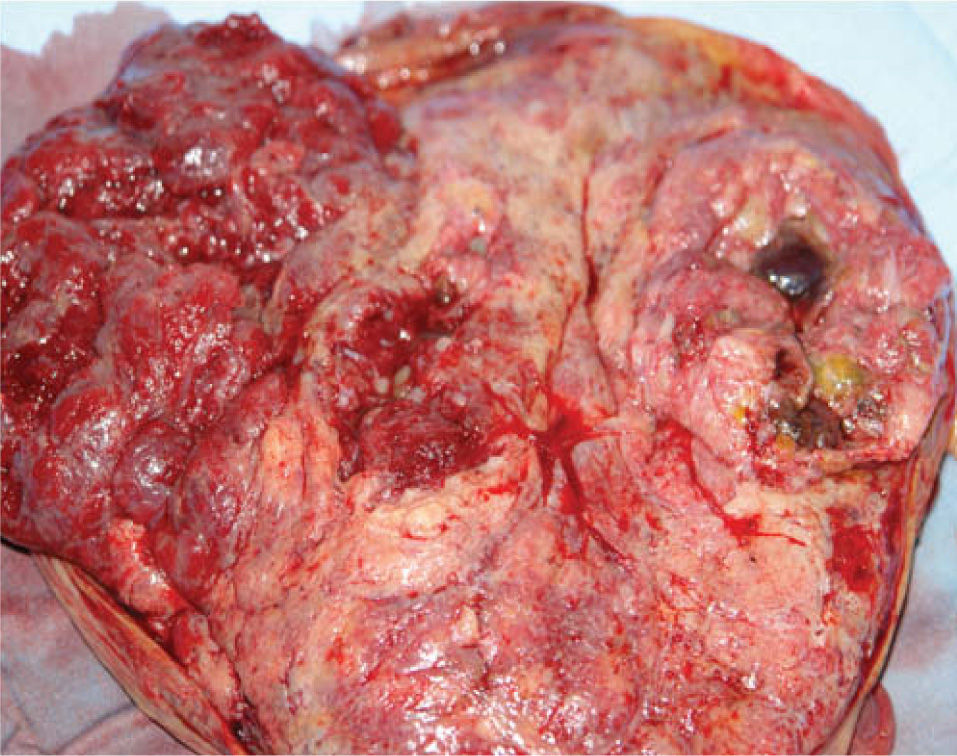
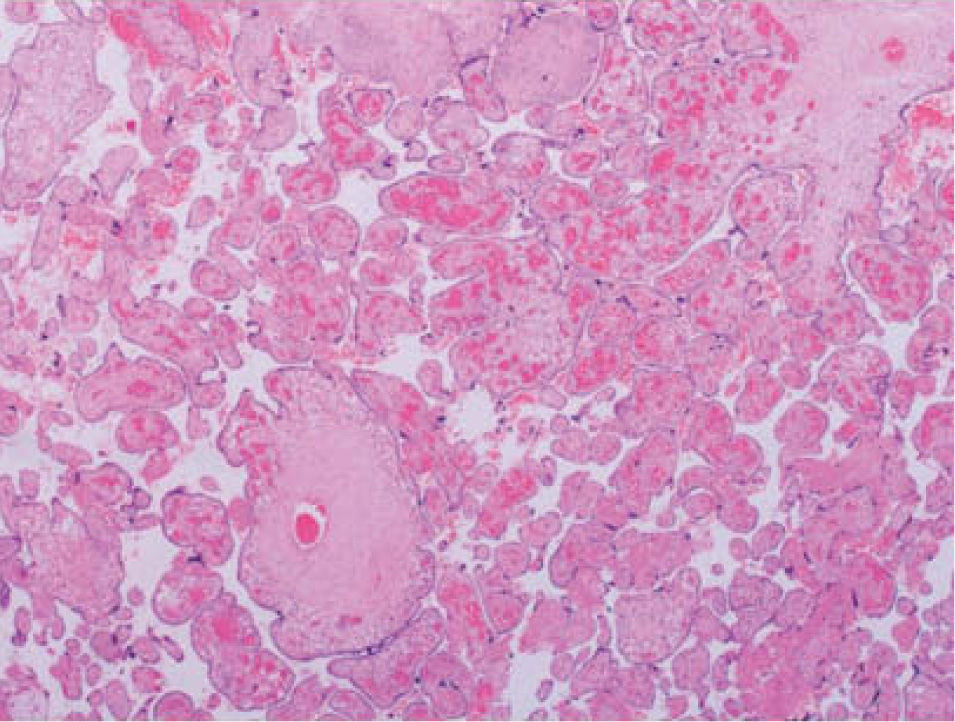
La necropsia informo de una placenta afectada por DMP (figs. 5 y 6) y de un feto con CIR leve, con desproporcion cefalocorporal y desarrollo correspondiente a 23 semanas, sin alteraciones morfologicas (tan solo hipertrofia miocardica sin miocardiopafia primaria). Como causa de muerte fetal, se informo una situacion de hipoxia-isquemia en relacion con una insuficiencia placentaria; la alteration cardiaca descrita en la ecocardiografia (hipertrofia ventricular) era secundaria a esa insuficiencia placentaria.
Hemos presentado 2 casos de DMP con distinta evolucion y resultado perinatal, diagnosticados a partir del estudio anatomopatologico.
La etiología de la DMP es desconocida. Se postula una hipoxia y una hipoperfusion de causa desconocida que podna llevar a los cambios fenofipicos de estas placentas, ya que durante la hipoxia los fibroblastos senan estimulados a producir un aumento de fibras de tejido conjuntivo con el consecuente aumento de produccion del factor de crecimiento vascular endotelial por parte de las vellosidades, lo que induce a la angiogenesis1.
No hay una sintomatología espetifica asociada a la DMP. La mayona de los casos son asintomaticos y suelen diagnosticarse en el posparto al realizarse la anatomía patologica de la placenta.
Las complicaciones maternas en esta afeccion son muy infrecuentes y en todo caso inespetificas, y no hay asociacion entre los pesos placentarios y las complicaciones maternas o fetales5. Las gestaciones avanzadas si asocian morbimortalidad fetal, en forma de CIR, muerte fetal anteparto, polihidramnios, prematuridad, sindrome de Beckwith-Wiedeman y anemia-trombopenia secundaria a corioangiomas placentarios. Debemos tener presente que ante un recien nacido con fenotipo normal, tendremos que descartar siempre un sindrome de Beckwith-Wiedeman y otras tumoraciones mesenquimales, como hamartomas vasculares o hepaticos e hiperplasia adrenal congenita1,2.
En la revision realizada por Pham et al3, una vez descartado un sindrome de Beckwith-Wiedeman, se describe que hasta el 50% de fetos los afectados por una DMP asociaban CIR, y hasta un 40% muerte fetal o neonatal.
Los 2 casos que presentamos presentaron CIR temprano (diagnosticados en la 22-24 semanas de gestacion) y uno de ellos se asocio a un mal resultado perinatal.
El diagnostico diferencial ecografico de la DMP incluye la mola hidatiforme parcial, la gestacion gemelar con mola completa y los mosaicismos placentarios confinados. Los hallazgos ecograficos (muy similares a los de la gestacion molar) son: placentas grandes con espacios hipoecoicos, cisticas, y con posible asociacion a corioangiomas o hematomas subcoriales. Una ecografia con hallazgos compatibles con gestacion molar asociada a valores de alfafetoproteina en suero materno elevados y con valores normales o discretamente elevados de gonadotropina corionica beta es altamente sugestiva de DMP5.
No obstante, el diagnostico definitivo de la DMP es el estudio anatomopatologico de la placenta. El 90% de estas placentas tienen un peso superior al percentil 90. El informe macroscopico describe unas placentas de tercer trimestre con vasos coriales aneurismaticos, dilatados y tortuosos, que pueden llegar a medir 2,5 cm de diametro, y con ramificaciones anormales. Estos vasos dilatados suelen mostrar trombosis intraluminales que pueden llevar a su rotura (dando lugar a las hemorragias subamnioticas). La superficie placentaria presenta multiples vesiculas cisticas con un tamano que oscila entre 0,3 y 2,5 cm de diametro. En placentas de menos de 20 semanas, los vasos no se encuentran dilatados, dato que nos lleva a pensar que las malformaciones se desarrollan de forma progresiva y secundariamente a un desequilibrio de la circulacion y a una vascularizacion pobre de las vellosidades displasicas. Por esto, los casos de CIR y muerte anteparto ocurren sobre todo a partir de las 22-24 semanas. En la descripcion microscopica de las placentas de tercer trimestre, los vasos coriales presentan una pared delgada con hiperplasia de la capa muscular, con trombos frescos u organizados y con diferentes grados de obliteracion luminal y necrosis fibrinoide. Esta trombosis se encuentra tanto en arterias como en venas. Las vellosidades se encuentran agrandadas, tanto en edades gestacionales tempranas como avanzadas, pero son hasta 10 veces mas grandes en edades tardias. No obstante, presentan un estroma mixoide laxo, con sobrecrecimiento de fibroblastos y focos de degeneracion mixoide en cualquier edad gestacional.
A diferencia de la placenta molar, la DMP muestra una ausencia de proliferacion trofoblastica y de inclusiones en el estroma del trofoblasto1.
Geneticamente, la mayoria de las DMP tienen una dotacion diploide (mayoritariamente con formula 46 XX), es decir, hembras cariotipicamente y fenotipicamente normales, a diferencia de las molas parciales, que en el 70-80% tienen dotacion triploide1.
Se han descrito algunos casos de DMP asociados a mosaicismos androgeneticos biparentales, con la hipotesis de que la linea de celulas biparentales dana lugar a las estructuras normales (feto, amnion y trofoblasto), y la linea de celulas androgeneticas daria lugar a la parte de corion y vellosidades mesenquimales, con las alteraciones caractensticas de la DMP3,6,7.
El hallazgo de algunos casos de DMP asociados a fetos con hemangiomas congenitos, hamartomas vasculares o hepaticos sugiere que debe de haber un defecto comun en tejidos mesenquimales, tanto placentarios como fetales3.
Queremos insistir que, ante el hallazgo de una placenta de aspecto molar con feto vivo y cariotipo diploide, debemos plantearnos el diagnostico de DMP, sobre todo ante un feto morfologicamente normal y con valores de alfafetoproteina en suero materno elevados.
El control ecografico estricto nos ayudara en la deteccion temprana del CIR, por lo que se podran adoptar conductas obstetricas que eviten resultados perinatales desfavorables.