Artículo
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora
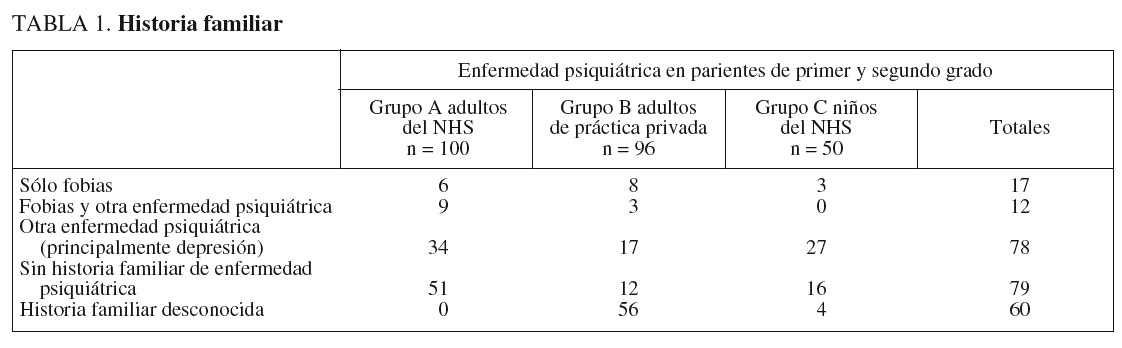
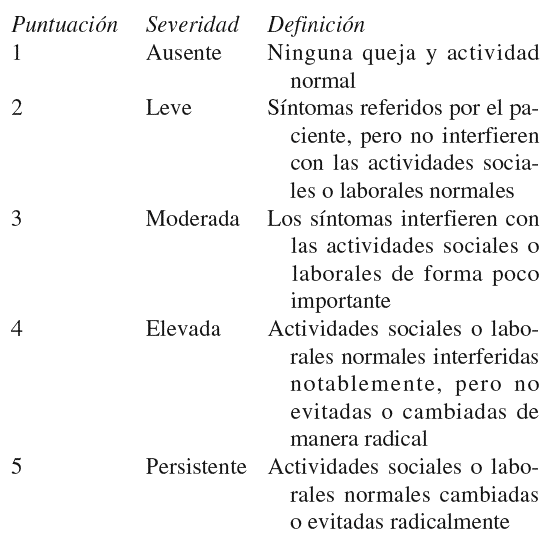
array:19 [ "pii" => "13078151" "issn" => "11345934" "estado" => "S300" "fechaPublicacion" => "2005-07-01" "documento" => "article" "crossmark" => 0 "subdocumento" => "fla" "cita" => "Psiquiatr Biol . 2005;12:166-76" "abierto" => array:3 [ "ES" => false "ES2" => false "LATM" => false ] "gratuito" => false "lecturas" => array:2 [ "total" => 2130 "formatos" => array:3 [ "EPUB" => 6 "HTML" => 1718 "PDF" => 406 ] ] "itemSiguiente" => array:15 [ "pii" => "13078161" "issn" => "11345934" "estado" => "S300" "fechaPublicacion" => "2005-07-01" "documento" => "article" "crossmark" => 0 "subdocumento" => "fla" "cita" => "Psiquiatr Biol . 2005;12:177" "abierto" => array:3 [ "ES" => false "ES2" => false "LATM" => false ] "gratuito" => false "lecturas" => array:2 [ "total" => 1946 "formatos" => array:3 [ "EPUB" => 7 "HTML" => 1640 "PDF" => 299 ] ] "es" => array:9 [ "idiomaDefecto" => true "titulo" => "Comentario a ´´Tratamiento de los estados fóbicos con antidepresivos. Un estudio retrospectivo de 246 pacientes´´" "tienePdf" => "es" "tieneTextoCompleto" => "es" "paginas" => array:1 [ 0 => array:1 [ "paginaInicial" => "177" ] ] "titulosAlternativos" => array:1 [ "en" => array:1 [ "titulo" => "Comment on ¿Treatment of phobic status with antidepressants. A retrospective study of 246 patients¿" ] ] "contieneTextoCompleto" => array:1 [ "es" => true ] "contienePdf" => array:1 [ "es" => true ] "autores" => array:1 [ 0 => array:2 [ "autoresLista" => "J Vallejo" "autores" => array:1 [ 0 => array:2 [ "Iniciales" => "J" "apellidos" => "Vallejo" ] ] ] ] ] "idiomaDefecto" => "es" "EPUB" => "https://multimedia.elsevier.es/PublicationsMultimediaV1/item/epub/13078161?idApp=UINPBA00004N" "url" => "/11345934/0000001200000004/v0_201307310916/13078161/v0_201307310917/es/main.assets" ] "itemAnterior" => array:15 [ "pii" => "13078163" "issn" => "11345934" "estado" => "S300" "fechaPublicacion" => "2005-07-01" "documento" => "article" "crossmark" => 0 "subdocumento" => "fla" "cita" => "Psiquiatr Biol . 2005;12:159-65" "abierto" => array:3 [ "ES" => false "ES2" => false "LATM" => false ] "gratuito" => false "lecturas" => array:2 [ "total" => 4518 "formatos" => array:3 [ "EPUB" => 5 "HTML" => 4045 "PDF" => 468 ] ] "es" => array:11 [ "idiomaDefecto" => true "titulo" => "Asimetrías neuroquímicas en las alteraciones psiquiátricas" "tienePdf" => "es" "tieneTextoCompleto" => "es" "tieneResumen" => array:2 [ 0 => "es" 1 => "en" ] "paginas" => array:1 [ 0 => array:2 [ "paginaInicial" => "159" "paginaFinal" => "165" ] ] "titulosAlternativos" => array:1 [ "en" => array:1 [ "titulo" => "Neurochemical asymmetries in psychiatric disorders" ] ] "contieneResumen" => array:2 [ "es" => true "en" => true ] "contieneTextoCompleto" => array:1 [ "es" => true ] "contienePdf" => array:1 [ "es" => true ] "autores" => array:1 [ 0 => array:2 [ "autoresLista" => "I Banegas Font, I Prieto Gómez, A Araque Cuenca, F Alba Aragüez, F Vives Montero, AB Segarra Robles, R Durán Ogalla, MD Ramírez Sánchez, M Ramírez Sánchez" "autores" => array:9 [ 0 => array:2 [ "Iniciales" => "I" "apellidos" => "Banegas Font" ] 1 => array:2 [ "Iniciales" => "I" "apellidos" => "Prieto Gómez" ] 2 => array:2 [ "Iniciales" => "A" "apellidos" => "Araque Cuenca" ] 3 => array:2 [ "Iniciales" => "F" "apellidos" => "Alba Aragüez" ] 4 => array:2 [ "Iniciales" => "F" "apellidos" => "Vives Montero" ] 5 => array:2 [ "Iniciales" => "AB" "apellidos" => "Segarra Robles" ] 6 => array:2 [ "Iniciales" => "R" "apellidos" => "Durán Ogalla" ] 7 => array:2 [ "Iniciales" => "MD" "apellidos" => "Ramírez Sánchez" ] 8 => array:2 [ "Iniciales" => "M" "apellidos" => "Ramírez Sánchez" ] ] ] ] ] "idiomaDefecto" => "es" "EPUB" => "https://multimedia.elsevier.es/PublicationsMultimediaV1/item/epub/13078163?idApp=UINPBA00004N" "url" => "/11345934/0000001200000004/v0_201307310916/13078163/v0_201307310916/es/main.assets" ] "es" => array:10 [ "idiomaDefecto" => true "titulo" => "Tratamiento de los estados fóbicos con antidepresivos. Un estudio retrospectivo de 246 pacientes*" "tieneTextoCompleto" => true "paginas" => array:1 [ 0 => array:2 [ "paginaInicial" => "166" "paginaFinal" => "176" ] ] "autores" => array:1 [ 0 => array:3 [ "autoresLista" => "D Kelly, W Guirguis, E Frommer, N Mitchell-Heggs, W Sargant" "autores" => array:5 [ 0 => array:3 [ "Iniciales" => "D" "apellidos" => "Kelly" "referencia" => array:1 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">a</span>" "identificador" => "affa" ] ] ] 1 => array:3 [ "Iniciales" => "W" "apellidos" => "Guirguis" "referencia" => array:1 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">b</span>" "identificador" => "affb" ] ] ] 2 => array:3 [ "Iniciales" => "E" "apellidos" => "Frommer" "referencia" => array:1 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">c</span>" "identificador" => "affc" ] ] ] 3 => array:3 [ "Iniciales" => "N" "apellidos" => "Mitchell-Heggs" "referencia" => array:1 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">d</span>" "identificador" => "affd" ] ] ] 4 => array:3 [ "Iniciales" => "W" "apellidos" => "Sargant" "referencia" => array:1 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">e</span>" "identificador" => "affe" ] ] ] ] "afiliaciones" => array:5 [ 0 => array:3 [ "entidad" => "MD, MRCP, DPM Chief Assistant. Present post: Senior Lecture and Consultant, St. George's Hospital Medical School, Atkinson Morely's Hospital, London, S.W. 20." "etiqueta" => "<span class="elsevierStyleSup">a</span>" "identificador" => "affa" ] 1 => array:3 [ "entidad" => "MB, B.Ch., DN, DPM, Research Registrar. Present post: Consultant Psychiatrist, Bhman Hospital, Hewan, Cairo." "etiqueta" => "<span class="elsevierStyleSup">b</span>" "identificador" => "affb" ] 2 => array:3 [ "entidad" => "MD, BS, DCH, DPM, Psychiatrist in Charge, Child Psychiatric Clinic." "etiqueta" => "<span class="elsevierStyleSup">c</span>" "identificador" => "affc" ] 3 => array:3 [ "entidad" => "M-B, BS, DCP, DPN, Physician in Charge. Department of Psychological Medicine, St. Thoma's Hopital, London, S.E." "etiqueta" => "<span class="elsevierStyleSup">d</span>" "identificador" => "affd" ] 4 => array:3 [ "entidad" => "FRCP, DPM, Physician in Charge. Department of Psychological Medicine, St. Thoma's Hospital, London, SE." "etiqueta" => "<span class="elsevierStyleSup">e</span>" "identificador" => "affe" ] ] ] ] "titulosAlternativos" => array:1 [ "en" => array:1 [ "titulo" => "Treatment of phobic status with antidepressants. A retrospective study of 246 patients" ] ] "textoCompleto" => "<p class="elsevierStylePara">El tratamiento de los estados fóbicos es, hoy día, uno de los desafíos más importantes al que hacer frente en psiquiatría. Se han recomendado muchos tratamientos, incluidas la psicoterapia intensiva (Friedman, 1959), la terapia conductual (Wolpe, 1958; Cooper, Gelder y Marks, 1965) y la desensibilización con psicofármacos (Yorkston et al, 1968). Ninguno de estos tratamientos ha sido totalmente efectivo y muchos pacientes continúan enfermos e incapacitados durante muchos años. En la serie que se presentará aquí, algunos pacientes han estado enfermos durante más de 40 años, a pesar de varios tipos de tratamiento.</p><p class="elsevierStylePara">En 1958, Dally informó que la iproniacida, un inhibidor de la monoaminooxidasa (IMAO), era principalmente útil en los estados depresivos moderados; entonces, West y Dally (1959) y Sargant (1960, 1961) aislaron y describieron a un grupo al que denominaron con "depresiones atípicas" que eran particularmente respondedoras a antidepresivos IMAO. Este grupo de depresiones atípicas incluía casos que mostraban síntomas histéricos y ansioso-fóbicos. Los autores concluyeron que este grupo se superponía y a veces era indistinguible del que otros a menudo etiquetan como con neurosis de ansiedad. En 1962, Sargant y Dally informaron sobre el tratamiento de los estados de ansiedad con fármacos antidepresivos; hallaron que muchos pacientes con estados de ansiedad fóbica respondían bien a un IMAO combinado con clordiacepóxido, y recaían de nuevo si se interrumpía el IMAO y se continuaba únicamente el clordiacepóxido. También hallaron que en algunos pacientes depresivos con estados fóbicos se conseguían mejores resultados si se añadía al IMAO uno de los antidepresivos tricíclicos, como la amitriptilina.</p><p class="elsevierStylePara">Aunque el valor de los fármacos IMAO está totalmente reconocido en el tratamiento de algunos estados de depresión, su valor en el tratamiento de los estados ansioso-fóbicos todavía no está bien reconocido, si bien King (1962) informó sobre la respuesta espectacular de pacientes psiconeuróticos con síntomas de ansiedad fóbica al tratamiento con fenelcina, y West (1967) describió una rápida mejoría en los síntomas de pacientes fóbicos severos, con taquicardias, que fueron tratados con antidepresivos IMAO. Kline (1967) y Roth y Myers (1969) también han informado sobre el valor de los IMAO en el tratamiento de los estados de ansiedad. Ya que el tratamiento de la ansiedad fóbica sigue siendo a menudo insatisfactorio, es importante divulgar los resultados del tratamiento con estos fármacos y compararlo con los resultados de otros tipos de tratamiento.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">MÉTODO</span></p><p class="elsevierStylePara">Con el fin de aportar claridad, primero se definirán los términos agorafobia, otras fobias y ataques de pánico. <span class="elsevierStyleItalic"> </span></p><p class="elsevierStylePara"><span class="elsevierStyleItalic">­</span> Agorafobia. Los pacientes que presentan agorafobia son parecidos a los descritos por Roberts (1964) y Marks y Gelder (1965). Estos pacientes tenían miedo de salir solos y este miedo generalmente se incrementaba de forma progresiva cuanto más se alejaban de su domicilio. La ansiedad tendía a ocurrir en transportes públicos, como autobuses y trenes, en tiendas y lugares llenos de gente, como restaurantes, cines y teatros, o en peluquerías.</p><p class="elsevierStylePara"><span class="elsevierStyleItalic">­</span> Otras fobias. En este grupo los pacientes tenían miedos más circunscritos, por ejemplo, al cáncer, a presentar ataques de corazón, a la muerte, a los cuchillos, a dañar a otras personas, a los ascensores, a conocer a gente, a comer en público, a sonrojarse en situaciones sociales, a los exámenes, a los truenos y a las escaleras mecánicas. El grupo se asemejaba al de Marks y Gelder (1965), pero no había pacientes con fobias específicas a animales.</p><p class="elsevierStylePara"><span class="elsevierStyleItalic">­</span> Ataques de pánico. Muchos de los pacientes estudiados habían experimentado episodios de ansiedad aguda (ataques de pánico), con el cortejo fisiológico concomitante del miedo como, por ejemplo, taquicardia y palpitaciones, respiraciones superficiales, sudación, temblor, boca seca, palidez, sensación de debilidad en las piernas y una sensación de vacío en el estómago. Durante los ataques, a menudo sentían que estaban a punto de morir, de perder el control o de desacreditarse, y si los ataques ocurrían en lugares cerrados o muy concurridos, deseaban huir lejos. Con frecuencia los pacientes podían recordar vívidamente el primer ataque de pánico.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">PACIENTES</span></p><p class="elsevierStylePara"><span class="elsevierStyleItalic">­</span> Grupo A, pacientes adultos del NHS. Se estudió a 100 pacientes consecutivos que tenían síntomas fóbicos como incapacidad principal; habían sido atendidos en el departamento de psiquiatría ambulatoria del Hospital St. Thomas y habían sido tratados con un IMAO en monoterapia, o bien combinado con clordiacepóxido o con uno de los antidepresivos del grupo de los tricíclicos. Los pacientes que únicamente recibieron barbitúricos o clordiacepóxido, o en los que se realizó terapia electroconvulsiva (TEC) junto con el tratamiento IMAO, no fueron incluidos en el estudio. De estos pacientes, 69 tenían agorafobia y 31 de otras fobias. El 90% había experimentado ataques de pánico.</p><p class="elsevierStylePara"><span class="elsevierStyleItalic">­</span> Grupo B, pacientes adultos de asistencia privada. Se examinaron los expedientes de más de 96 pacientes consecutivos visitados y seguidos en la práctica privada por uno de nosotros (W.S.) entre 1965 y 1967. Los pacientes tenían los mismos síntomas que los del grupo A, pero habían recibido significativamente más tratamientos previos con psicofármacos (p < 0,01). Un total de 41 (43%) de estos pacientes presentaba agorafobia y 55 (57%) otras fobias; 72 (75%) habían experimentado ataques de pánico. No hubo diferencias estadísticamente significativas entre los grupos A y B en la edad media al inicio de la presentación de los síntomas o en la distribución por sexos, duración de síntomas, grado de severidad de las fobias, número de ataques de pánico, incapacidad social o grado de depresión. En 22 pacientes (23%) se había realizado un tratamiento previo con psicoanálisis o psicoterapia, y 60 (63%) habían sido tratados con psicofármacos antes de consultar con W.S. Sólo 25 pacientes del grupo B no habían tenido tratamientos previos, en comparación con 44 del grupo A, diferencia que es significativa (p < 0,01).</p><p class="elsevierStylePara"><span class="elsevierStyleItalic">­</span> Grupo C, niños del NHS. También se estudió a 50 niños fóbicos atendidos en la clínica de psiquiatría infantil del Hospital de St. Thomas durante los últimos 5 años. Se incluyó a los que habían recibido un IMAO en monoterapia, o bien combinado con clordiacepóxido o con uno de los antidepresivos del grupo de los tricíclicos. En los niños, los trastornos fóbicos tendían a presentarse con síntomas somáticos. A menudo estaban presentes dolores abdominales o cefaleas y eran la razón manifiesta para no ir a la escuela; ésta era la fobia más común, pero también presentaban miedo a la oscuridad, a quedarse solos o miedo a salir. Esta última fobia con frecuencia aparecía después de una experiencia traumática ocurrida fuera del domicilio. Un estudio más a fondo indicó que otros síntomas fóbicos estaban también presentes en cualquier número; incluso a veces el niño no podía dejar salir a la madre de casa. Ocasionalmente también presentaban clínica de la esfera depresiva: el niño estaba lloroso, se enfadaba fácilmente, de vez en cuando tenía arrebatos de mal genio o tristeza y era incapaz de entretenerse con nada. El ritmo del sueño estaba generalmente alterado, el problema más común era la dificultad para irse a dormir. Cualquier intento de superar la fobia daba como resultado un empeoramiento de los síntomas físicos y, con frecuencia, reacciones emocionales explosivas.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Historia familiar, distribución por sexos, edad y duración de los síntomas de los grupos A, B y C</span></p><p class="elsevierStylePara">Los resultados del estudio de la historia familiar de los pacientes se muestran en la tabla 1. Había una historia familiar psiquiátrica positiva en el 49% de los pacientes del grupo A, en el 29% del grupo B y en el 60% del grupo C. Fue difícil evaluar adecuadamente el grupo de los pacientes de la práctica privada, ya que en 56 casos no se conocía la historia familiar.</p><p class="elsevierStylePara"><img src="46v12n04-13078151tab01.gif"></img></p><p class="elsevierStylePara">La distribución por sexos fue la siguiente: grupo A, 39 varones y 61 mujeres; grupo B, 38 varones y 58 mujeres; grupo C, 26 varones y 24 mujeres. La media de edad al inicio del tratamiento fue de 32 años en el grupo A, 39 años en el grupo B y 11 años en el grupo C.</p><p class="elsevierStylePara">En el grupo A, la media de la duración de los síntomas fue de 6 años (oscilando entre 1 semana y 34 años); el 34% de los pacientes había estado enfermo menos de 2 años y el 66% más de 2 años. En el grupo B, la duración media de los síntomas fue de 7 años y medio (entre 2 meses y 40 años), y en el grupo C, 2 años (entre 1 mes y 9 años).</p><p class="elsevierStylePara"><span class="elsevierStyleBold">TRATAMIENTO</span></p><p class="elsevierStylePara"><span class="elsevierStyleBold">Tratamiento de los grupos de adultos A y B</span></p><p class="elsevierStylePara">Todos los pacientes fueron tratados con un fármaco del grupo de los IMAO. Los utilizados con más frecuencia fueron fenelcina (30-60 mg) o isocarboxacida (10-40 mg), ya que se consideran los más seguros y tienen la incidencia más baja de efectos secundarios, pero en algunos casos también se utilizó parstelin (2-4 comprimidos), tranilcipromina (20-40 mg) o iproniacida (50-150 mg). Cuando los pacientes se quejaban de alteraciones del sueño, en especial despertar precoz depresivo, generalmente se añadía amitriptilina (50-150 mg) o trimipramina (50-150 mg) por la noche. En general, el IMAO se administraba en 2 dosis, por la mañana y al mediodía; de esta manera se reducía el riesgo de producir insomnio en algunos pacientes, puesto que es desaconsejable administrar la última dosis pasada la hora del té. Los antidepresivos tricíclicos se administraron en una dosis única por la noche, ya que sus propiedades sedativas a menudo ayudan al paciente a dormir. La dosis fue regulada de forma que el paciente tuviera un buen sueño nocturno sin tener "resaca" por la mañana. Así, también la adicción y la dependencia de los barbitúricos se redujo al mínimo. En el grupo A, el 78% fue tratado con un único antidepresivo (IMAO) y el 22% con un IMAO en combinación con un antidepresivo tricíclico. Las correspondientes cifras para el grupo B fueron un 46% de tratamiento único y un 54% de tratamiento combinado.</p><p class="elsevierStylePara">En el grupo A, los IMAO utilizados fueron los siguientes: fenelcina (n = 65), isocarboxacida (n = 22), tranilcipromina (n = 2), parstelin (n = 7), iproniacida (n = 3) y fenoxipropacina (n = 1). Se prescribió clordiacepóxido (20-40 mg), además del antidepresivo, en 49 pacientes del grupo A, y diazepam (10-40 mg) en 16 pacientes. En el grupo B, los psicofármacos utilizados fueron: fenelcina (n = 52), parstelin (n = 37), isocarboxacida (n = 3), tranilcipromina (n = 2) e iproniacida (n = 2). Un total de 42 pacientes del grupo B recibió también clordiacepóxido y 6 diazepam.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Tratamiento de los niños, grupo C</span></p><p class="elsevierStylePara">Muchos de los niños fueron tratados con isocarboxacida y en algunos casos se añadió clordiacepóxido si había problemas para conciliar el sueño. Se administraron antidepresivos en combinación a 5 niños, dada la severidad de la enfermedad. En 4 casos particularmente severos se utilizó tranilcipromina en 3 e iproniacida en 1. Tres niños aparecieron más apenados, llorosos y excitables mientras tomaban antidepresivos IMAO; 2 de estos niños respondieron rápidamente a la psicoterapia (individual para uno y terapia de grupo para el otro); el tercero continuó teniendo síntomas fóbicos severos y posiblemente podría haber respondido a un tratamiento antidepresivo más enérgico, pero la familia no cooperó en absoluto. Nueve niños precisaron ingreso hospitalario en el inicio o durante el curso de su enfermedad fóbica debido al efecto incapacitante de los síntomas somáticos, a amenazas suicidas (2 casos) o a depresión severa. Se recomendó a 10 niños un grupo especial de clases, pero 2 no consiguieron asistir y 4 no pudieron volver del grupo a la escuela (incluidos 2 todavía en tratamiento). Un niño requirió el ingreso en un colegio interno. Los otros volvieron a la escuela, aunque no necesariamente a aquella donde habían comenzado los síntomas fóbicos.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">EVALUACIÓN</span></p><p class="elsevierStylePara">Los pacientes fueron valorados para: <span class="elsevierStyleItalic">a)</span> los síntomas fóbicos, y <span class="elsevierStyleItalic">b)</span> la adaptación social general. Para valorar los síntomas fóbicos se utilizó la escala empleada por Cooper (1963) y Marks y Gelder (1965) para facilitar la comparación.</p><p class="elsevierStylePara"><img src="46v12n04-13078151tab02.gif"></img></p><p class="elsevierStylePara">Todos los pacientes fueron valorados retrospectivamente a partir de las notas clínicas; en el grupo A por WG y DK, en los grupos B y C por WG y EF. Fueron valorados: <span class="elsevierStyleItalic">a)</span> antes del tratamiento; <span class="elsevierStyleItalic">b)</span> 1 mes después, y <span class="elsevierStyleItalic">c)</span> 1 año tras la entrevista inicial. Un cambio en la puntuación de 1 punto se consideró "mejorado" y de 2 "muy mejorado". Para evaluar la adaptación social se utilizó una escala de 4 puntos: 1, sin síntomas; 2, adecuado; 3, apenas adecuado, y 4, incapacitado. El grado de depresión al inicio y durante el seguimiento también se valoró en los grupos A, B, C como ausente, moderado o severo.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">RESULTADOS</span></p><p class="elsevierStylePara"><span class="elsevierStyleBold">Mejoría en los grados de fobia</span></p><p class="elsevierStylePara">Los grados de fobia sobre la escala de 5 puntos en la presentación y durante el seguimiento de los grupos A y B se muestran en la tabla 2, y los del grupo C en la tabla 3. En la visita inicial, la puntuación media en fobia de los 100 pacientes del grupo A fue de 3,8, de los 96 del grupo B fue de 4,2, y de los 50 niños del grupo C fue de 4,4. En el grupo B había una diferencia estadísticamente significativa entre los varones y las mujeres respecto a los sujetos con una puntuación en fobia de 5 en la primera visita; las mujeres estaban significativamente más incapacitadas que los varones.</p><p class="elsevierStylePara"><img src="46v12n04-13078151tab03.gif"></img></p><p class="elsevierStylePara">Los índices de mejoría de los grupos A y B se muestran en la tabla 4. Un mes después de comenzar el tratamiento, 74 de los 100 pacientes del grupo A mostraron mejoría en las fobias y, de éstos, 29 estaban mucho mejor, con una disminución en la puntuación media de fobia de 3,8 a 2,4 observada en 1 año, cuando la puntuación media había descendido más de 1,9; en este tiempo, el 88% de éstos había mejorado, esto es, 46 estaban mucho mejor y 28 estaban mejor.</p><p class="elsevierStylePara"><img src="46v12n04-13078151tab04.gif"></img></p><p class="elsevierStylePara"><img src="46v12n04-13078151tab05.gif"></img></p><p class="elsevierStylePara">De la muestra original, el 74% mejoró en 1 año, asumiendo que ninguno de los 16 pacientes que habían abandonado el estudio habían mejorado. El cambio en las puntuaciones medias en fobia al mes y al año después del tratamiento mostraban una mejoría altamente significativa comparada con la puntuación inicial (p < 0,001).</p><p class="elsevierStylePara">De los 96 pacientes del grupo B, 57 habían mejorado mucho y 24 habían mejorado después de 1 mes de tratamiento; la puntuación media en fobia había descendido de 4,2 a 2,4. Un total de 41 pacientes del grupo B fue visitado 1 año después de la entrevista inicial, cuando las puntuaciones medias en fobia habían disminuido más de 1,7; 33 habían mejorado mucho y 5 habían mejorado. El cambio en las puntuaciones medias en fobia al mes y al año de nuevo mostraron una mejoría altamente significativa comparada con la puntuación inicial (p < 0,001).</p><p class="elsevierStylePara">En la tabla 5 se muestra la mejoría en las puntuaciones en fobia de los 50 niños del grupo C. Un mes después del inicio del tratamiento, 33 habían mejorado mucho y 9 habían mejorado, con una puntuación media en fobia de 2,4; ésta resultó ser una mejoría altamente significativa (p < 0,001). Sólo 14 niños fueron visitados al año y, de éstos, 12 habían mejorado mucho y 1 había mejorado. La puntuación media en fobia de 1,6 al año también suponía una mejoría altamente significativa comparada con la puntuación inicial (p < 0,001).</p><p class="elsevierStylePara"><img src="46v12n04-13078151tab06.gif"></img><img src="46v12n04-13078151tab07.gif"></img></p><br></br><br></br><p class="elsevierStylePara">En ninguno de los grupos A o B hubo una diferencia significativa entre la respuesta al tratamiento de los pacientes que presentaban agorafobia u otras fobias.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Relación de la mejoría en los grados de fobia con la depresión inicial</span></p><p class="elsevierStylePara">Cuando fueron visitados por primera vez, 66 de los pacientes del grupo</p><p class="elsevierStylePara">A presentaban depresión (tabla 2). De éstos, 46 (70%) eran menos fóbicos 1 mes después. Un total de 34 pacientes no mostraron evidencias de depresión inicialmente y 28 (84%) eran menos fóbicos tras 1 mes de tratamiento. En 48 pacientes de los 100 que fueron visitados inicialmente aún se realizaba visitas 1 año más tarde, y 48 de los 56 pacientes (86%) que habían estado deprimidos inicialmente mostraron una mejoría en las fobias. De los 28 pacientes no deprimidos que fueron visitados 1 año después, 26 (93%) habían mejorado. La presencia inicial de depresión no supuso una diferencia estadísticamente significativa en la evolución de las fobias después de 1 mes o de 1 año de tratamiento (tabla 6). Los resultados fueron similares en los grupos B y C. Hubo una reducción significativa en depresión al mes y al año en los grupos A y B (p < 0,001).</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Puntuaciones sociales</span></p><p class="elsevierStylePara">En la visita inicial, la puntuación media en la escala social fue 3,0 en el grupo A, 3,2 en el grupo B, y 3,2 en el grupo C. Al mes las puntuaciones medias habían cambiado a 2,3, 1,8 y 1,9, respectivamente, mientras que a 1 año las puntuaciones fueron 1,7 en el grupo A, 1,5 en el grupo B y 1,3 en el grupo C. La mejoría en las puntuaciones medias sociales en los grupos A, B y C al mes y al año comparadas con las puntuaciones medias iniciales fueron todas estadísticamente significativas (p < 0,001).</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Ataques de pánico</span></p><p class="elsevierStylePara">Noventa pacientes de la muestra original de 100 pacientes del grupo A presentaban ataques de pánico. De éstos, 39 (42%) habían dejado de tener pánico completamente después de 1 mes. La mejoría fue muy significativa (p < 0,001). De los 84 pacientes seguidos durante 1 año, 67 tenían inicialmente ataques de pánico y, de éstos, 45 (58%) estaban libres de ataques de pánico 1 año después de iniciar el tratamiento. La mejoría fue también altamente significativa (p < 0,001). Algunos pacientes aún tenían ataques de pánico ocasionales, pero invariablemente eran menos frecuentes y menos severos que al inicio. Tanto si los pacientes habían presentado ataques de pánico al inicio como si no, no supuso una diferencia estadísticamente significativa en la mejoría de las fobias. En el grupo B, 42 (45%) de los pacientes de asistencia privada tenían ataques de pánico cuando fueron visitados por primera vez y en el Grupo C, 30 (60%) de los niños describían en la visita inicial episodios comparables a los ataques de pánico de los adultos. Los pacientes tendían a dejar de tener los componentes autónomos de palpitaciones, sudación, desfallecimiento, etc., en el mes de inicio de tratamiento con un IMAO y a partir de entonces sólo recaían si el paciente dejaba de tomar el IMAO antes de estar realmente bien, o si sobrevenían nuevos estresores; los ataques de pánico entonces podían repetirse eventualmente con toda su fuerza, incluso si el paciente se había mantenido en tratamiento con el IMAO.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Personalidad previa</span></p><p class="elsevierStylePara">La personalidad previa fue valorada como "buena" en 62 pacientes de la muestra original del grupo A. Estos pacientes mostraban un rendimiento adecuado en las esferas de las relaciones interpersonales, ocupacional y de adaptación sexual. En 38 pacientes se observaban personalidades vulnerables, mala adaptación social o sexual, impersistencia o tenían alteraciones graves de la personalidad. Después de 1 mes, 46 (74%) de los que tenían personalidades previas "buenas" tenían menos síntomas fóbicos, y de los 38 pacientes con personalidades previas "malas", 28 (73 por ciento) también habían mejorado. En 1 año, 51 de los 84 pacientes atendidos tenían personalidades previas "buenas" y, de éstos, 45 (88%) puntuaron como mejorados en relación con sus fobias. De los 33 pacientes que tenían personalidades previas "malas", 29 (88%) habían mejorado. No hubo diferencias estadísticamente significativas en la mejoría de las puntuaciones en fobia entre los que tenían personalidades previas "buenas" o "malas". No se halló que la personalidad previa tuviera ningún efecto sobre el resultado del tratamiento de la enfermedad fóbica en el grupo de pacientes de la práctica privada.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Duración del tratamiento</span></p><p class="elsevierStylePara">El tratamiento psicofarmacológico se continuó en el grupo A hasta que los pacientes estuvieron libres de síntomas durante bastantes meses. Entonces, los fármacos eran retirados gradualmente, pero si cuando se reducía la dosis volvían a aparecer los síntomas, se reintroducía la dosis completa de nuevo. El 30% de los pacientes que estuvieron bien después de un año pudo dejar de tomar antidepresivos. El 36% recayó después de intentar reducir o retirar el IMAO, pero mejoró otra vez tras reasumir el tratamiento; en el 34% restante se aconsejó no interrumpir el tratamiento. Es muy relevante que la interrupción del tratamiento psicofarmacológico efectivo en los grupos A y B pudiera conducir a una recaída incluso si el paciente había estado bien durante algunas semanas o meses. Los fármacos tuvieron que mantenerse durante mucho tiempo; en algunos casos durante 5 años o más. Si el paciente se deprimía severamente a pesar de estar tomando antidepresivos, sus fobias volvían a aparecer de manera invariable. Muchos de los niños pudieron interrumpir el tratamiento psicofarmacológico tan pronto como se encontraron realmente bien, sin que volvieran a aparecer los síntomas; esto hacía que su manejo fuera más sencillo.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Efectos secundarios y complicaciones</span></p><p class="elsevierStylePara">Los efectos secundarios más comunes fueron boca seca, mareos, especialmente al levantarse con rapidez o al inclinarse, debidos a hipotensión postural, o al girar la cabeza. En los adultos en ocasiones se observó estreñimiento, sudación excesiva, cefaleas, edemas maleolares y dificultad para leer letras impresas en tamaño pequeño. Un problema molesto fue la ganancia de peso excesiva debida a la marcada apetencia por los hidratos de carbono producida por los antidepresivos. En ocasiones tuvieron dificultades para alcanzar el orgasmo sexual. Tres niños refirieron náuseas por los IMAO, pero los trastornos fóbicos mejoraron en 2 a pesar de ello. Los efectos secundarios generalmente podían ser controlados reduciendo la dosis. Todos los pacientes visitados en el St. Thomas recibieron tarjetas en las que constaban los nombres de los alimentos conocidos que contienen elevadas concentraciones de aminas y fueron instruidos para que tuvieran mucho cuidado y evitaran estos alimentos. Las tarjetas también indicaban los fármacos que son incompatibles con los IMAO y en ellas figuraba que se evitara el consumo de alcohol. Un paciente del grupo A tuvo una cefalea pulsátil severa asociada con una crisis hipertensiva. El paciente estaba tomando parstelin y no había comido ninguno de los alimentos prohibidos, pero había comido una gran cantidad de cacahuetes ese día. El paciente presentó una recuperación sin incidentes. En el grupo B, 6 pacientes comieron queso a pesar de las advertencias; sólo 3 de estos pacientes tuvieron reacciones leves. Tres pacientes tuvieron cefaleas pulsátiles, 1 después de comer pescado enlatado, otro tras beber crema agria en el café y otro después de comer arenques en escabeche; el último tuvo una reacción severa con amaurosis temporal. En el grupo de los niños, el tratamiento se complicó en 1 caso con hipertensión y cefalea pulsátil severa que se desarrolló durante el tratamiento con una combinación de parstelin y amitriptilina.</p><p class="elsevierStylePara">Entre los médicos generales y el personal de urgencias está poco extendido que el tratamiento correcto de una crisis hipertensiva en el adulto es el mesilato de fentolamina 5 mg (Rogitin<span class="elsevierStyleSup">®</span>) intravenoso y clorpromacina intramuscular (50 mg), con sedantes si es preciso. Si la presión arterial se reduce rápidamente no hay más peligro para el paciente. El diazepam intravenoso puede ser un sedante eficaz, pero no deben utilizarse petidina ni morfina.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">DISCUSIÓN</span></p><p class="elsevierStylePara">El hallazgo principal de la presente investigación es que el tratamiento con un IMAO en monoterapia, o combinado con clordiacepóxido o con un antidepresivo tricíclico, produce una mejoría significativa en los pacientes que tienen fobias como síntomas principales. Hubo una mejoría altamente significativa en las puntuaciones en fobia tanto en los pacientes adultos del NHS (grupo A) como en los de asistencia privada (grupo B) y en los niños (grupo C). Los porcentajes de los pacientes que mejoraron después de 1 año del inicio del tratamiento fueron: en grupo A el 88%, en el grupo B el 93% y en el grupo C el 93%. El hecho de que los pacientes tuvieran agorafobia u otro tipo de fobias no supuso diferencias significativas en el resultado después de 1 mes o de 1 año; tampoco la presencia o ausencia de depresión en la visita inicial afectó al resultado. El tratamiento tuvo un efecto espectacular en la reducción del número y la severidad de los ataques de pánico. También hubo mejorías estadísticamente significativas en las puntuaciones de las escalas sociales y de depresión.</p><p class="elsevierStylePara">Se conoce que la mayoría de los pacientes con enfermedades psiconeuróticas pueden recuperarse espontáneamente sin tratamiento en unos pocos años tras el inicio de la psiconeurosis (Landis, 1937; Denker, 1946; Saslow y Peters, 1956; Hastings, 1958). La mayoría de los pacientes estudiados en nuestras series, sin embargo, había presentado fobias durante muchos años. La media de la duración de los síntomas en todos los pacientes adultos fue de 6,8 años y oscilaba entre 1 semana y 40 años, así que la recuperación espontánea probablemente podía excluirse en muchos de ellos. La comparación de nuestros resultados con los de tratamientos como la psicoterapia y el psicoanálisis es difícil debido a las diferencias en las muestras de pacientes, aunque hay informes de pacientes que se recuperan de fobias similares mediante estos medios (Moss, 1960). Cooper (1963), Gelder (1965), Marks y Gelder (1965) y Gelder y Marks (1966) compararon los resultados del tratamiento de pacientes fóbicos con terapia de conducta con los de "controles" que fueron tratados con medidas conservadoras; éstas incluían sedantes, antidepresivos y psicoterapia. Gelder y Marks (1966) concluyeron que "la terapia de conducta puede producir sólo cambios limitados en la agorafobia severa, aunque a veces éstos pueden ser valiosos". "La mejoría en la fobia principal generalmente no reflejaba ninguna alteración fundamental en el cuadro clínico; por ejemplo, no se acompañaba de la correspondiente mejoría en el nivel global de ansiedad fóbica, en los ataques de pánico, la depresión u otros síntomas." "El examen detallado de los historiales clínicos confirmó que la mayoría de los pacientes en cualquier grupo quedó con una considerable discapacidad residual y mostró que ningún paciente perdió los síntomas fóbicos por completo".</p><p class="elsevierStylePara">Al comparar nuestros resultados en el grupo A con los del estudio retrospectivo de Marks y Gelder (1965) se halló que en 1 año no hubo diferencias significativas entre el resultado terapéutico de nuestros pacientes agorafóbicos y los suyos tratados con terapia de conducta en las puntuaciones en fobia. Sin embargo, nuestros pacientes agorafóbicos habían mejorado significativamente más que sus pacientes con tipos de tratamiento "control" (p < 0,02). año que los suyos tratados mediante terapia de conducta y tipos de tratamiento "control" (p < 0,01 en ambos casos). El 50-60% de los pacientes estudiados por Marks y Gelder mejoró, pero solamente 1 dejó de tener todos los síntomas, comparado con el 88% del grupo A, que mejoró en 1 año con 25 pacientes libres de síntomas. El estudio Maudsley no era directamente comparable con el nuestro, aunque ambos eran estudios retrospectivos y se realizaron en pacientes del NHS. Todos menos 1 de su muestra de agorafóbicos eran pacientes hospitalizados y tenían mayores puntuaciones iniciales en fobia, indicando enfermedades más severas, y una duración más larga de los síntomas que nuestros pacientes del grupo A. Los pacientes del Maudsley tratados con terapia de conducta, no obstante, recibieron conjuntamente otros tipos de tratamiento; éstos incluían fármacos sedativos, antidepresivos, psicoterapia, TEC (n = 2), catarsis (n = 1), y leucotomía (n = 1), así que los resultados en este grupo no podían atribuirse simplemente a la terapia de conducta.</p><p class="elsevierStylePara">Jones (1964) y Wolpe (1964) acentuaron la importancia de los ataques de pánico persistentes como un importante obstáculo para el éxito de terapia de conducta. "Se harán pocos progresos a menos que la terapia de conducta pueda tratar estos ataques de pánico aparentemente inexplicados" (Gelder y Marks, 1966). "Con frecuencia es extremadamente difícil tratar estos ataques; gran parte de la habilidad de la terapia de conducta radica, de hecho, en remontar las causas ambientales de estos inexplicados ataques de pánico; en nuestro tratamiento se prestó una atención considerable a este respecto." Parece que la terapia de conducta puede descondicionar con éxito las fobias específicas del paciente, pero no es tan útil en el tratamiento de los ataques de pánico como los antidepresivos IMAO en nuestras series. Muchos pacientes mejoraron no sólo en relación con sus sensaciones de pánico con una reducción específica del componente autónomo, sino también, posiblemente como consecuencia, mejoraron en otras esferas de la adaptabilidad y en general aparecían menos deprimidos. El paciente siempre debe ser incitado a abordar sus fobias mientras está en tratamiento, ya que ha podido evitarlo durante muchos años. Una vez lo ha hecho sin experimentar las sensaciones somáticas del pánico, generalmente ocurre un descondicionamiento y una disminución gradual de las fobias. Es cierto que éste no siempre es el caso en fobias severas de larga evolución. Aunque los pacientes consigan una disminución de sus síntomas somáticos de pánico, todavía no son capaces de descondicionar sus fobias por sí mismos. En estos casos, la adición de una terapia de conducta podría ser extremadamente útil. De forma inversa, cualquier tratamiento que pueda reducir el número de "ataques de pánico inexplicados" parece ser de gran beneficio para la terapia de conducta.</p><p class="elsevierStylePara">La parte individual que desempeña el clordiacepóxido en los resultados de este estudio es difícil de valorar. En un ensayo controlado doble ciego se halló que reducía la ansiedad cuando era administrado en monoterapia (Kelly, Brown y Shaffer, 1969). La impresión clínica en este estudio es que desempeñaba un papel menor, puesto que muchos de los pacientes habían sido tratados únicamente con clordiacepóxido por sus médicos generales antes de incorporarse al estudio y estaban muy incapacitados. La retirada del cloradiacepóxido rara vez conducía a una reaparición dramática de las fobias. Sin embargo, es muy útil para reducir el nivel de ansiedad "flotante libre", pero parece tener menos valor en la prevención de los ataques de pánico que un IMAO, el cual virtualmente no tiene propiedades sedativas y tiene poco efecto sobre la ansiedad "flotante libre". Es interesante especular que la capacidad de los IMAO para reducir los ataques de pánico puede ser debida a la inhibición de la actividad central adrenérgica mediante el bloqueo de la monoaminooxidasa. El clordiacepóxido actúa sobre el sistema límbico y en dosis excesivas puede causar somnolencia, pero no bloquea el sistema nervioso autónomo.</p><p class="elsevierStylePara">La práctica de combinar un IMAO con un antidepresivo tricíclico es todavía controvertida, pero en este departamento dicho procedimiento ha resultado ser seguro (Gander, 1965; Frommer, 1968) y, en el presente estudio, la adición de una dosis única de un antidepresivo tricíclico por la noche en los pacientes que experimentaban despertar precoz depresivo y sólo habían respondido parcialmente a un IMAO con frecuencia daba lugar a que mejoraran más.</p><p class="elsevierStylePara">Aunque los antidepresivos son muy valiosos en el tratamiento de las fobias, algunos pacientes fóbicos, incluidos los que padecen ansiedad generalizada "flotante libre" crónica, no responden. Algunos de estos pacientes presentan depresiones severas con agitación y pueden ser asistidos con antidepresivos combinados con TEC, o incluso con narcosis modificada (Sargant, Walter y Wright, 1966). Otros que presentan estados de ansiedad crónica severa son tratados mediante leucotomía modificada (Marks, Birley y Gelder, 1966; Kelly, Walter y Sargant, 1966).</p><p class="elsevierStylePara">Los grados de ansiedad "flotante libre" en un paciente pueden determinarse mediante el flujo sanguíneo en el antebrazo y otras medidas (Kelly, 1966). Los pacientes fóbicos, que sólo están ansiosos en situaciones específicas, tienen flujos sanguíneos basales normales en el antebrazo, a diferencia de los que tiene ansiedad "flotante libre" crónica, que tienen valores medios que son hasta 2 veces mayores (Kelly y Walter, 1968). Esta investigación ha sido de utilidad para seleccionar a los pacientes para el tratamiento, ya que cuanto mayores sean los niveles de ansiedad "flotante libre" y el flujo sanguíneo basal en antebrazo, menores son las probabilidades de respuesta de un paciente a un IMAO, y es más probable que, si todo lo demás falla, pueda ser aliviado mediante leucotomía modificada.</p><p class="elsevierStylePara">En los niños parece haber por lo menos 3 maneras de desarrollar una reacción fóbica patológica. Un grupo, que en general está constituido por niños de familias intactas y adaptadas normalmente, pero que suelen ser pensativos y reservados más que de naturaleza extrovertida y bulliciosa, parecen desarrollar una enfermedad fóbica a partir de 1 o incluso 2 experiencias traumáticas severas. Éstas pueden ser de origen físico, por ejemplo, un accidente o una enfermedad seria que requiera un ingreso hospitalario, o pueden tener un origen psicológico que normalmente implica la pérdida de un compañero o del ambiente familiar, o una clase de conmoción puede seguir a la otra. En estos casos, el patrón de la reacción fóbica se acompaña de depresión y forma parte de la enfermedad depresiva, resolviéndose generalmente una vez que la depresión ha sido tratada de manera adecuada.</p><p class="elsevierStylePara">El segundo grupo de niños fóbicos proviene de un origen familiar distinto. Hay algún factor que causa un estado de ansiedad y preocupación crónica en la familia entera ­puede ser la enfermedad de otro miembro, por ejemplo, una úlcera duodenal recidivante en el padre, una enfermedad cardíaca valvular en la madre, o un hermano espástico­. En estos niños, un trastorno relativamente poco importante lleva a desencadenar un estado de ansiedad fóbica que de nuevo adquiere características depresivas y que mejorará, aunque no en la misma medida que en el primer grupo a menos que las ansiedades familiares sean también modificadas mediante la manipulación del ambiente.</p><p class="elsevierStylePara">El tercer grupo de niños que presentan síntomas fóbicos forma una pequeña minoría en la que la reacción fóbica es señal de un trastorno psicológico serio o de insuficiencias. Pueden haber sido víctimas de una mala dirección parental persistente, o bien por constitución no pudieron sobrellevarlo. En algunos se ha demostrado por acontecimientos posteriores que sus fobias eran el anuncio de una enfermedad psicótica, aunque al principio parecieran deprimidos.</p><p class="elsevierStylePara">Es evidente que mientras en la mayoría de los niños que presentan estados fóbicos puede esperarse una buena evolución bajo tratamiento antidepresivo, el pequeño grupo que no responde requiere apoyo y una supervisión cuidadosa a largo plazo, con una vigilancia exhaustiva sobre la aparición de rasgos psicóticos (Frommer, 1968).</p><p class="elsevierStylePara">La respuesta de muchos de los pacientes del grupo de asistencia privada incluidos en este trabajo fue espectacular a pesar de la extensa duración de los síntomas, de 40 años en algunos casos. Probablemente debido a que los pacientes tenían más recursos económicos que los del grupo de NHS, más de las tres cuartas partes había probado una gran variedad de tratamientos antes de ser remitidos, incluidos largos períodos de psicoterapia y hasta 16 años de psicoanálisis, además de terapia de conducta, hipnosis, varios sedantes y tranquilizantes. Algunos médicos se preocupan por el hecho de recetar antidepresivos IMAO, y esta ansiedad ya no ayuda a los pacientes ansiosos. El hecho de que hubieran fallado los tratamientos previos, a pesar de todos los esfuerzos, parece indicar que los resultados no son simplemente debidos a la sugestión o a la confianza en el médico. Otro hecho importante en contra de que los resultados se deban a la sugestion es que con frecuencia los pacientes sólo empezaban a mejorar tras 7-14 días, o más, del inicio del tratamiento. Los pacientes que recayeron después de abandonar el tratamiento rara vez lo hacían inmediatamente y, en general, ocurría en unos días, o incluso semanas, tras interrumpirlo y mejoraban de nuevo en 1 o 2 semanas después de reiniciar el antidepresivo. Esto parece ser una sólida evidencia a favor de que la mejoría observada fue debida al efecto específico de los antidepresivos, aunque prescribirlos con confianza hace que el paciente los utilice el tiempo suficiente para que lleguen a ser eficaces. Se emplearon con éxito incluso en algunos pacientes que previamente habían sido tratados con un IMAO sólo durante unos días y luego lo habían abandonado debido a efectos secundarios leves.</p><p class="elsevierStylePara">Un IMAO puede ser prescrito con confianza si se proporcionan instrucciones cuidadosas acerca de las restricciones dietéticas y se regula la dosis para minimizar los efectos secundarios. Es importante que se administre una dosis adecuada durante un período suficiente para que los pacientes aprecien que, de hecho, al abordar de nuevo sus fobias, los ataques de pánico no se materializan o únicamente lo hacen de una forma modificada y más manejable. Si responden, los pacientes pueden tener que permanecer con una dosis de mantenimiento durante meses y con frecuencia años para evitar que la retirada prematura dé lugar a una recaída, y los médicos generales deben estar informados de esta posibilidad. Llevar a cabo un ensayo utilizando placebo parece injustificable debido a la prolongada duración del tratamiento. Las dos mayores desventajas de este tipo de tratamiento son la duración prolongada y las restricciones dietéticas necesarias con los IMAO. Otras modalidades de tratamiento, como la terapia de conducta y la psicoterapia, también ayudan a muchos pacientes, pero igualmente pueden ser muy largos y hacer cuantiosas demandas de tiempo del terapeuta; asimismo, requieren un entrenamiento especial. Pero donde éstos han fallado especialmente, o como primera línea de tratamiento, en general se debe realizar un ensayo con antidepresivos ya que, cuando es acertado, la respuesta inicial es más rápida que con cualquier otro tipo de tratamiento disponible en la actualidad; no sólo se reducen los síntomas fóbicos, sino que disminuyen los ataques de pánico y la depresión, y el ajuste social también mejora.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">RESUMEN</span></p><p class="elsevierStylePara">Éste es un estudio retrospectivo de 246 pacientes con ansiedad fóbica que fueron tratados con un IMAO en monoterapia, o en combinación con clordiacepóxido o con un antidepresivo tricíclico. Cien pacientes de la muestra eran adultos del NHS (grupo A); asimismo había 96 pacientes de asistencia privada (grupo B) y 50 niños (grupo C).</p><p class="elsevierStylePara"><span class="elsevierStyleItalic">1.</span> Hubo una mejoría altamente significativa en las puntuaciones en fobia en todos los grupos al mes y tras 1 año del inicio del tratamiento. El porcentaje de mejoría a 1 año fue del 88% en el grupo A, del 93% en el grupo B y del 93% en el grupo C.</p><p class="elsevierStylePara"><span class="elsevierStyleItalic">2.</span> Las puntuaciones medias sociales y en depresión a 1 mes y a 1 año mostraron mejorías estadísticamente significativas comparadas con las puntuaciones iniciales.</p><p class="elsevierStylePara"><span class="elsevierStyleItalic">3.</span> El 90% de los pacientes del grupo A había experimentado ataques de pánico antes del tratamiento, el 42% había dejado de tener ataques de pánico 1 mes después del inicio del tratamiento y el 58% en 1 año, lo que supuso una mejoría altamente significativa. Éste resultó ser un hallazgo importante a la vista del efecto deletéreo de los ataques de pánico inexplicados que ocurren durante la terapia de conducta.</p><p class="elsevierStylePara"><span class="elsevierStyleItalic">4.</span> La personalidad previa en el paciente adulto, el tipo de fobia (agorafobia u otra fobia) o la presencia de depresión en la entrevista inicial no supusieron diferencias significativas en el resultado del tratamiento.</p><p class="elsevierStylePara"><span class="elsevierStyleItalic">5.</span> Los efectos secundarios y las complicaciones se describen completamente, las desventajas de este tipo de tratamiento son las restricciones dietéticas mientras se está tomando un IMAO y la duración del tratamiento de mantenimiento necesario para prevenir recaídas.</p><p class="elsevierStylePara"><span class="elsevierStyleItalic">6.</span> Los resultados obtenidos son superiores en muchos aspectos a los de un estudio bien conocido en el cual se comparan la terapia de conducta y un tratamiento "control" de las fobias. El tratamiento descrito es más sencillo y consume menos tiempo para los médicos generales que la psicoterapia y la terapia de conducta, para las que se requiere un entrenamiento especial.</p><p class="elsevierStylePara"><span class="elsevierStyleItalic">7.</span> Se discuten las formas en las que pueden desarrollarse las reacciones fóbicas en los niños. La respuesta al tratamiento de los niños fue muy similar a la de los adultos, pero generalmente no fue necesaria una terapia de mantenimiento a largo plazo.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Agradecimientos</span></p><p class="elsevierStylePara">Estamos muy agradecidos al Dr. John Pollit por permitirnos examinar a algunos de sus pacientes, y a Geigy (U.K) Ltd. y Roche Products Ltd., por el apoyo financiero.</p><p class="elsevierStylePara">BIBLIOGRAFÍA GENERAL</p><p class="elsevierStylePara">Cooper JE. A study of behaviour therapy in thirty psychiatric patients. Lancet. 1963;1:411-5.</p><p class="elsevierStylePara">Cooper JE, Gelder MG, Marks IM. The results of behaviour therapy in 77 psychiatric patients. BMJ. 1965;1:1222-5.</p><p class="elsevierStylePara">Dally PJ. Indications for use of iproniazid in psychiatric practice. BMJ. 1958;1:1338-9.</p><p class="elsevierStylePara">Benker PG. Results of treatment of psychoneurosis by the general practitioner; follow-up study of 500 cascs. NY Stat J Med. 1946;46:2164-6.</p><p class="elsevierStylePara">Friedman P. The phobias. En: Arieti, editor. American handbook of psychiatry. New York: Basic Books; 1959.</p><p class="elsevierStylePara">Frommer EA. Depresive illness in childbood. En: Coppen A, Walk A, editors. Recent developmen's in affective disorder. Erit J Psychiatr T. Special Publication n.º 2; 1968.</p><p class="elsevierStylePara">Gander KR. Treatment of depressive illnesses with combined antidepressants. Lancet. 1965;2:107-9.</p><p class="elsevierStylePara">Gelder MG. Assessment of behaviour therapy. Proc Roy soc Med. 1965;58:535-9.</p><p class="elsevierStylePara">Gelder MG, Marks IM. Severe agoraphobia: a controlled prospective trial o behaviour therapy. Br J Psychiatr. 1966;112:309-19.</p><p class="elsevierStylePara">Hastings KW. Follow-up results in psychiatric illness. Am J Psychiatr. 1958;114:1057-66.</p><p class="elsevierStylePara">Jones HG. Paper read at Sexth International Congress of Psychotherapy. London; 1964.</p><p class="elsevierStylePara">Kelly DHW. Measurement of anxiety by forearm blood flow. Br J Psychiatr. 1966;112:789-98.</p><p class="elsevierStylePara">Kelly DHW, Brown CC, Silaffe JW. A controlled physiological, clinical and psychological evaluation of chlordiazepoxide. Br J Psychiatr. 1969;115:1987-93.</p><p class="elsevierStylePara">Kelly DHW, Walter CJS. The relationship between clinical diagnosis and anxiety, assessed by forearm blood flow and other measurements. Br J Psychiatr. 1968;114;611-25.</p><p class="elsevierStylePara">Kelly DHW, Sargant W. Modified leucotomy assessed by forearm bllood flow and other measurements. Br J Psychiatr. 1966; 112:871-85.</p><p class="elsevierStylePara">King A. Phenelzine treatment of Roth's calamity syndrome. Med J Austr. 1962;1:879-83.</p><p class="elsevierStylePara">Kline NS. Drug treatment of phobic disorders. Am J Psychiatr. 1967;123:1447-50.</p><p class="elsevierStylePara">Landis C. Statistical evaluation of psychotherapeutic methods. En: Hinsie LD, editor. Concepts and problems of psychhotherapy. New York; 1937.</p><p class="elsevierStylePara">Marks JM, Gelder MG. A controlled retrospective study of behaviour therapy in phobic patients. Br J Psychiatr. 1965;111:561-73.</p><p class="elsevierStylePara">Marks JM, Birley JLT, Gelder MG. Modified leucotomy in severe agoraphobia: a controlled serial enquiry. Br J Psychiatr. 1966; 112:757-69.</p><p class="elsevierStylePara">Moss GS. Brief successful psychotherapy of a chronic phobic reaction. J Abnorm Soc Psychol. 1960;60:266-70.</p><p class="elsevierStylePara">Roberts AH. Housebound housewives. A follow-up study of phobic anxiety state. Br J Psychiatr. 1964;110:191-7.</p><p class="elsevierStylePara">Roth M, Myers DH. Anxiety neuroses and phobic states. Diagnosis and management. BMJ. 1969;1:559-62.</p><p class="elsevierStylePara">Sargant W. Some newer drugs in treatment of depression and their relation to other somatic treatments. Psychosomatics. 1960; 1:14-7.</p><p class="elsevierStylePara">Sargant W. Drugs in the treatment o depression. BMJ. 1961;1:225-7.</p><p class="elsevierStylePara">Sargant W, Dally P. Treatment of anxiety states by antidepressant drugs. BMJ. 1962;1:6-9.</p><p class="elsevierStylePara">Sargant W, Walter CJS, Wright N. New treatment of some chronic tension states. BMJ. 1966;1:322-4.</p><p class="elsevierStylePara">Saslow G, Peters AD. A follow-up study of "untreated" patients with various behaviour disorders. Psychiat Quart. 1956;30:283-302</p><p class="elsevierStylePara">West ED. Systematic desensitisation for phobias. Lancet. 1967;1: 897-8.</p><p class="elsevierStylePara">West Ed, Dally PJ. Effects of iproniazid in depressive syndromes. BMJ. 1959;1:1491-4.</p><p class="elsevierStylePara">Wolpe J. Psychotherapy by reciprocal inhibition. Stanford: Stanford University Press; 1958.</p><p class="elsevierStylePara">Wolpe J. Behaviour therapy in complex neurotic states. Br J Psychiatr. 1964;110:28-34.</p><p class="elsevierStylePara">Yorkston NJ, Sergenat HGS, Rachman S. Methohexitone relaxation for desensitizing agoraphobic patients. Lancet. 1968; 2:651-3.</p><hr></hr><p class="elsevierStylePara">*Publicado en Brit. J. Psychiat. 1970;116:387-98.</p>" "pdfFichero" => "46v12n04a13078151pdf001.pdf" "tienePdf" => true "multimedia" => array:13 [ 0 => array:6 [ "identificador" => "tbl1" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "tabla" => array:1 [ "tablatextoimagen" => array:1 [ 0 => array:1 [ "tablaImagen" => array:1 [ 0 => array:4 [ "imagenFichero" => "46v12n04-13078151tab01.gif" "imagenAlto" => 348 "imagenAncho" => 1122 "imagenTamanyo" => 18763 ] ] ] ] ] ] 1 => array:6 [ "identificador" => "tbl2" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "tabla" => array:1 [ "tablatextoimagen" => array:1 [ 0 => array:1 [ "tablaImagen" => array:1 [ 0 => array:4 [ "imagenFichero" => "46v12n04-13078151tab02.gif" "imagenAlto" => 540 "imagenAncho" => 559 "imagenTamanyo" => 22633 ] ] ] ] ] ] 2 => array:6 [ "identificador" => "tbl3" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "tabla" => array:1 [ "tablatextoimagen" => array:1 [ 0 => array:1 [ "tablaImagen" => array:1 [ 0 => array:4 [ "imagenFichero" => "46v12n04-13078151tab03.gif" "imagenAlto" => 313 "imagenAncho" => 1133 "imagenTamanyo" => 20187 ] ] ] ] ] ] 3 => array:6 [ "identificador" => "tbl4" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "tabla" => array:1 [ "tablatextoimagen" => array:1 [ 0 => array:1 [ "tablaImagen" => array:1 [ 0 => array:4 [ "imagenFichero" => "46v12n04-13078151tab04.gif" "imagenAlto" => 251 "imagenAncho" => 1138 "imagenTamanyo" => 13594 ] ] ] ] ] ] 4 => array:6 [ "identificador" => "tbl5" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "tabla" => array:1 [ "tablatextoimagen" => array:1 [ 0 => array:1 [ "tablaImagen" => array:1 [ 0 => array:4 [ "imagenFichero" => "46v12n04-13078151tab05.gif" "imagenAlto" => 472 "imagenAncho" => 1122 "imagenTamanyo" => 25963 ] ] ] ] ] ] 5 => array:6 [ "identificador" => "tbl6" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "tabla" => array:1 [ "tablatextoimagen" => array:1 [ 0 => array:1 [ "tablaImagen" => array:1 [ 0 => array:4 [ "imagenFichero" => "46v12n04-13078151tab06.gif" "imagenAlto" => 306 "imagenAncho" => 1125 "imagenTamanyo" => 15373 ] ] ] ] ] ] 6 => array:6 [ "identificador" => "tbl7" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "tabla" => array:1 [ "tablatextoimagen" => array:1 [ 0 => array:1 [ "tablaImagen" => array:1 [ 0 => array:4 [ "imagenFichero" => "46v12n04-13078151tab07.gif" "imagenAlto" => 240 "imagenAncho" => 1119 "imagenTamanyo" => 15448 ] ] ] ] ] ] 7 => array:5 [ "identificador" => "tbl8" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" ] 8 => array:5 [ "identificador" => "tbl9" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" ] 9 => array:5 [ "identificador" => "tbl10" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" ] 10 => array:5 [ "identificador" => "tbl11" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" ] 11 => array:5 [ "identificador" => "tbl12" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" ] 12 => array:5 [ "identificador" => "tbl13" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" ] ] ] "idiomaDefecto" => "es" "url" => "/11345934/0000001200000004/v0_201307310916/13078151/v0_201307310917/es/main.assets" "Apartado" => array:4 [ "identificador" => "17020" "tipo" => "SECCION" "es" => array:2 [ "titulo" => "Historia de la psiquiatría" "idiomaDefecto" => true ] "idiomaDefecto" => "es" ] "PDF" => "https://static.elsevier.es/multimedia/11345934/0000001200000004/v0_201307310916/13078151/v0_201307310917/es/46v12n04a13078151pdf001.pdf?idApp=UINPBA00004N&text.app=https://www.elsevier.es/" "EPUB" => "https://multimedia.elsevier.es/PublicationsMultimediaV1/item/epub/13078151?idApp=UINPBA00004N" ]
Consulte los artículos y contenidos publicados en este medio, además de los e-sumarios de las revistas científicas en el mismo momento de publicación
Esté informado en todo momento gracias a las alertas y novedades
Acceda a promociones exclusivas en suscripciones, lanzamientos y cursos acreditados
Psiquiatría Biológica sigue los procesos de revisión por pares en la selección de los artículos publicados. La revista publica Casos Clínicos, Revisiones y artículos Originales que aporten una visión novedosa sobre el diagnóstico o el tratamiento de los trastornos mentales desde un enfoque biopsicosocial. Tiene como misión difundir los avances recientes en el conocimiento de la bioquímica y de la fisiología cerebrales y el progreso en general en el campo de las neurociencias, con una finalidad formativa y divulgativa de la información. Con ello, cumple así el doble objetivo de contribuir a la formación de quienes se inician en la especialidad y de quienes puedan estar interesados en el área de la Psiquiatría Biológica La revista publica artículos en español y en inglés.
SJR es una prestigiosa métrica basada en la idea de que todas las citaciones no son iguales. SJR usa un algoritmo similar al page rank de Google; es una medida cuantitativa y cualitativa al impacto de una publicación.
Ver másSNIP permite comparar el impacto de revistas de diferentes campos temáticos, corrigiendo las diferencias en la probabilidad de ser citado que existe entre revistas de distintas materias.
Ver más¿Es usted profesional sanitario apto para prescribir o dispensar medicamentos?
Are you a health professional able to prescribe or dispense drugs?
Você é um profissional de saúde habilitado a prescrever ou dispensar medicamentos