Introducción
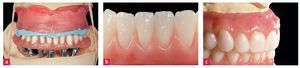
Acudió a la clínica un paciente de 59 años con los maxilares superior e inferior edéntulos. El paciente no podía llevar prótesis convencionales. Se quejaba sobre todo de dificultades al masticar y deseaba una solución a largo plazo mediante una reposición dental funcional y estéticamente satisfactoria. El paciente era hipertónico, con una anamnesis por lo demás normal (fig. 1).
Fig. 1. La situación de partida, vista desde extraoral.
Planificación clínica
Según la anamnesis, ambos maxilares estaban atrofiados, y a ello se añadían estructuras tisulares móviles y afectaciones de la forma vestibulares. El análisis en profundidad reveló una función de soporte mermada debido a la reabsorción extendida de la cresta alveolar en ambos maxilares.
La imagen panorámica reveló un maxilar superior edéntulo atrofiado con segmentos laterales neumatizados y un maxilar inferior edéntulo con altura ósea reducida en los segmentos laterales sobre el conducto mandibular (fig. 2).
Fig. 2. La radiografía de la situación de partida.
Tras la articulación de modelos de situación en un articulador totalmente ajustable (SAM 3, SAM, Múnich, Alemania) se midió la distancia entre las arcadas dentarias. A continuación se crearon dos montajes dentales diagnósticos (fig. 3). Se elaboraron varios planes de tratamiento a partir de la situación edéntula así como de la anamnesis realizada. Tras una explicación y un asesoramiento exhaustivos, el paciente firmó su declaración de consentimiento. Después de largas discusiones, se decidió por la variante con puentes sobre implantes osteointegrados. Discusiones adicionales sobre la apariencia óptima de la prótesis dental condujeron a la decisión de que ésta debería realizarse en cerámica sin metal.
Fig. 3. a La articulación de modelos de situación para visualizar la distancia intermaxilar. b La estructura básica del montaje de planificación para determinar el espacio disponible para la rehabilitación prevista del maxilar inferior.
La magnitud de los déficits de tejido existentes, la visibilidad de los dientes así como el deseo del paciente de recibir una prótesis fija llevaron a decidir que ésta también debería incluir materiales de color gingival.
Se recomendó un procedimiento quirúrgico guiado para lograr un aprovechamiento óptimo del hueso local disponible. Tras nuevas discusiones acerca de los trabajos y los riesgos quirúrgicos y restauradores, el paciente dio su consentimiento al tratamiento y expresó su deseo de una implementación rápida de la planificación.
Se optó por el procedimiento quirúrgico guiado NobelGuide (Nobel Biocare, Colonia, Alemania), puesto que su disponibilidad está extendida y se trata de un sistema para implantaciones autónomo11,16. Los montajes dentales diagnósticos se duplicaron en resina transparente y se transformaron en plantillas radiológicas (fig. 4).
Fig. 4. Plantillas radiológicas con marcadores de gutapercha para la obtención de las imágenes CT.
El protocolo de visualización propuesto se basaba en dos imágenes CT: la primera sólo de la plantilla radiológica, la segunda con la plantilla radiológica en relación con el paciente. Para el proceso de escaneo y la subsiguiente igualación de ambas imágenes CT se realizaron en distintos niveles de las plantillas radiológicas orificios de marcación de 1 mm de diámetro estratégicamente distribuidos y se rellenaron con gutapercha. Para la primera imagen se escanearon por separado las plantillas de guía. La segunda imagen se tomó con las plantillas radiológicas in situ, para posteriormente fusionar en un modelo 3D virtual (matching) las imágenes de las plantillas y los datos individuales del paciente. A continuación se pudo rotar virtualmente este modelo, a fin de hacer visibles y escoger las mejores regiones maxilares para la inserción y el posicionamiento óptimos de los implantes (fig. 5).
Fig. 5. Áreas operatorias previstas en (a) el maxilar superior y (b) el maxilar inferior.
Las dimensiones y posiciones deseadas de los implantes se planificaron virtualmente mediante el sotfware Procera (Nobel Biocare). La mayoría de publicaciones actuales demuestran que los implantes con una longitud superior a 13 mm presentan un excelente pronóstico a largo plazo en el maxilar edéntulo1,18. Un objetivo biomecánico fundamental consiste en distribuir en un área extensa las fuerzas en el maxilar superior a partir de una configuración de pentágono10. Un número típico para este escenario de reconstrucción del maxilar superior edéntulo son aproximadamente siete implantes. Para la reconstrucción del maxilar inferior edéntulo, la colocación de entre cuatro y seis implantes entre los forámenes mentales constituye desde hace ya 25 años un método bien documentado y exitoso21.
Afortunadamente, la cantidad de hueso disponible en este caso era suficiente para una planificación con siete implantes en el maxilar superior y seis implantes interforaminales en el maxilar inferior. Para las implantaciones se diseñaron dos plantillas de perforación y se encargó su confección.
El plan de tratamiento definitivo para la reconstrucción del maxilar superior preveía siete implantes, los cuales debían dotarse inicialmente de una prótesis completa provisional y posteriormente de un puente definitivo. Para el tratamiento del maxilar inferior se preparó al paciente para una prótesis inmediata en carga inmediata2,17 sobre seis implantes, los cuales más adelante debían soportar un puente definitivo. A fin de evitar complicaciones, la restauración inmediata debía colocarse dentro de las de 72 h posteriores a la intervención. En este caso, los edemas tisulares no constituyen ningún obstáculo para la colocación de la prótesis sin compresión del tejido.
Fase quirúrgica
Tras la recepción de las plantillas de perforación (NobelGuide) del fabricante (fig. 6) se confeccionaron modelos maestros sobre la base de las plantillas. A este respecto sirvieron como ayuda los cilindros guiados, los cuales fijaron los implantes de manipulación en su posición prevista.
Figs. 6a y 6b. Las plantillas de perforación para las implantaciones en los maxilares superior e inferior. Fase de construcción temprana con fijación de implantes de manipulación a la plantilla del maxilar inferior.
Se aplicó material de tejido blando en la zona de transición de los implantes de manipulación, y a continuación se mezcló yeso de expansión reducida en un aparato de presión al vacío y se vertió en la plantilla. A continuación se crearon registros interoclusales mediante las plantillas, respetando una altura de mordida adecuada (fig. 7). Mediante elastómeros se estableció la relación entre ambas plantillas. Los nuevos registros céntricos sirvieron para el posicionamiento intraoperatorio de las plantillas y de las espigas de anclaje.
Fig. 7. Confección (a) de los modelos maestros, (b) de las prótesis provisionales y (c) de una llave de registro interoclusal para el posicionamiento correcto de ambas plantillas en el marco de la intervención.
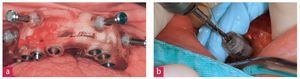
Durante la intervención, inicialmente se fijaron las plantillas de perforación mediante tres espigas de anclaje. A continuación se llevaron a cabo sucesivamente las siete implantaciones en el maxilar superior (Nobel Replace, Nobel Biocare). En las dos posiciones de implante terminales, se elevó aproximadamente 3 mm el suelo del seno maxilar mediante la técnica de osteotomía20 (fig. 8).
Fig. 8. a La fijación de la plantilla de perforación para el maxilar superior mediante espigas de fijación. b El registro de las relaciones posicionales interoclusales para las implantaciones.
Se renunció a la carga inmediata de los implantes superiores. Tras la fijación de los pilares de cicatrización para la encía, se colocó la prótesis completa sobre los implantes realizados de una sola vez. También en el maxilar inferior se fijó en primer lugar la plantilla de perforación mediante tres espigas de anclaje, seguida de las seis implantaciones (Nobel Replace) sobre la base del software de planificación virtual (fig. 9a).
Fig. 9. a La situación tras la inserción de los implantes del maxilar inferior y la retirada de las espigas de fijación. b La reposición provisional para el maxilar inferior.
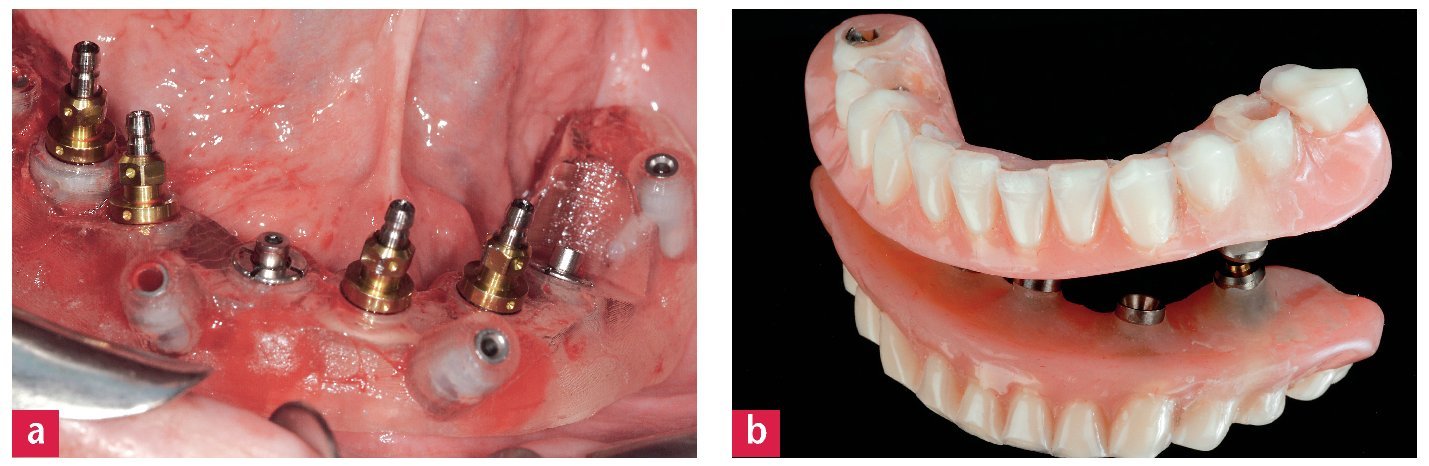
Los implantes en el maxilar inferior se apretaron a más de 50 Ncm a fin de garantizar la estabilidad primaria. A continuación se apretaron a 32 Ncm sobre los implantes pilares de 4 mm de varias piezas. A su vez, se fijaron a éstos cofias de titanio provisionales con espigas de guía. Después del aislamiento mediante dique de goma y de la exposición de las superficies de las cofias, se colocó la prótesis preparada con concavidades para los implantes y se comprobaron su oclusión y su altura de mordida correctas.
Una vez alcanzado un ajuste adecuado y estable, se aplicó resina rosa fotopolimerizable en el área de acceso creada y se situó la prótesis de transición para el maxilar inferior en oclusión céntrica mediante cierre. Tras la polimerización se retiró la prótesis. Los análogos de laboratorio de los pilares de varias piezas se fijaron meticulosamente y se colocaron en yeso para muñones de expansión reducida (Resin Rock, Whip Mix, Dortmund, Alemania). Tras el fraguado del yeso se recortaron los salientes y los dientes posteriores. Se aumentó la superficie interna mediante la aplicación incremental de resina fotopolimerizable (Astron LC, Kentzler-Kaschner Dental GmbH, Ellwangen, Alemania), se recubrió con un barniz para prevenir la capa de inhibición de oxígeno a efectos del endurecimiento de la superficie y finalmente se enjuagó, se limpió y se pulió (fig. 9b). A fin de posibilitar una higiene acorde a las necesidades, se diseñaron con una forma convexa las superficies inferiores. El resultado se trasladó a la boca, para allí comprobar mediante un tornillo la precisión de ajuste de las cofias. Se apretaron con 15 Ncm todos los tornillos de las cofias y se comprobó el ajuste mediante visualización directa y radiografías. Inmediatamente a continuación se apretaron alternadamente todos los tornillos hasta que hubieron alcanzado los pares de apriete definitivos y las fuerzas de apriete estuvieron distribuidas uniformemente en ambas arcadas dentarias. Asimismo se armonizaron los contactos oclusales a fin de evitar contactos prematuros. Las aberturas de acceso de los tornillos se sellaron con cinta de envoltura de politetrafluoretileno compactada y composite.
Las implantaciones en el maxilar superior se llevaron a cabo mediante una intervención sin colgajo, a fin de evitar la exposición del hueso de apoyo. Se insertaron siete implantes, conforme a la planificación virtual. Para lograr una guía exacta de las implantaciones, se fijó la plantilla mediante las espigas de anclaje.
Se insertaron de una sola vez todos los implantes. Los pilares de cicatrización se situaron a nivel del tejido o por encima de éste. Se rebasó con acondicionador de tejidos (Lynal, Dentsply, Constanza, Alemania) la prótesis inmediata para el maxilar superior y se estableció la oclusión contra la prótesis dental provisional en el maxilar inferior.
Se aconsejó al paciente renunciar a los alimentos duros durante el periodo de uso de la prótesis provisional. En el curso de los cuatro meses siguientes tuvieron lugar sesiones de tratamiento adicionales para realizar los ajustes necesarios (fig. 10).
Fig. 10. Las prótesis provisionales in situ tras las implantaciones. Prótesis de transición fija en el maxilar inferior y una sobredentadura en el maxilar superior.
Confección de la prótesis dental
Planificación conceptual
En vista de la distribución de los implantes desde el foramen mental izquierdo hasta el primer molar derecho, se concibió la restauración del maxilar inferior como puente atornillado de una pieza, el cual debía dejar flexible el hueso del maxilar inferior2,10,13,17,20,21. Así pues, un diseño de este tipo no limitaría las flexiones a menudo asociadas a los movimientos de apertura y cierre del maxilar inferior, pero al mismo tiempo posibilitaría la retirada del puente en caso de fracturas por fatiga o desprendimientos de la cerámica de recubrimiento. A ello se añade que este diseño todavía permite ciertos movimientos laterales en la zona lateral sin merma del apoyo vertical9.
El concepto para la prótesis del maxilar superior era distinto, dado que aquí los implantes estaban distribuidos sobre una mayor superficie, debido a la menor cantidad disponible de sustancia ósea propicia y, por consiguiente, a la dinámica limitada. Mediante una construcción cementada de una pieza fue posible favorecer la estabilización de toda la arcada, así como compensar la ligera deformación de la estructura causada por el recubrimiento, y en su caso también ligeras desviaciones axiales. Stumpel y Quon19 elaboraron un concepto para la fijación de pilares que compensa la contracción de colado de estructuras para restauraciones completas sobre varios implantes6. En el presente caso se aplicó una idea similar, a fin de posibilitar el apoyo mediante varios pilares y al mismo tiempo corregir estas pequeñas inexactitudes entre varios implantes con unión interna (véase «Fijación secuencial del puente del maxilar superior»). La elección de pilares individuales para la externalización de esta corrección se llevó a cabo empleando un nuevo método de fijación intraoral secuencial para pilares cerámicos de dos piezas altamente resistentes.
En cuanto a posibles complicaciones en puentes implantosoportados, se ha demostrado que los desconchamientos o desprendimientos de la cerámica al cabo de cinco años de observación constituyen un problema considerable15. Si se concibe cada pieza del puente como un componente individual, pueden llevarse a cabo localizadamente eventuales tratamientos posteriores. Así pues, la prótesis dental se diseñó conforme a este concepto. En virtud de su excelente resistencia a la flexión y a su estética predecible, la elección recayó sobre una cerámica de construcción. A fin de lograr una translucidez natural combinada con la resistencia necesaria, se optó por un sistema de cerámica de inyección a base de vidrio reforzado con fluorapatita. (La cerámicas dentales se clasifican en tres grandes categorías: primaria basada en vidrio, reforzada/aramda y policristalina8).
Trabajos clínicos y protésicos
Una vez transcurrido un periodo de cicatrización no acortado para los implantes, se ejecutaron los siguientes pasos de trabajo clínicos para el diseño de los puentes.
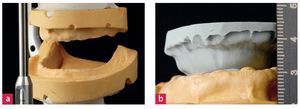
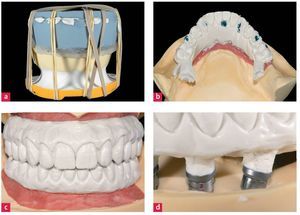
Las tomas de impresiones primarias y definitivas de polivinilsiloxano se llevaron a cabo utilizando cubetas individuales con cresta marginal. Tras la adición de material de tejido blando se vaciaron las impresiones en yeso para muñones de baja expansión, a fin de confeccionar los modelos maestros (fig. 11). Sobre el primer juego de modelos maestros se confeccionaron en GC Pattern Resin (GC Deutschland, Bad Homburg, Alemania) llaves de control, para garantiza una transferencia exacta (fig. 12a). Se segmentaron las llaves y se unieron entre sí en boca del paciente empleando pequeñas cantidades de resina. A continuación se llevó a cabo una toma de impresión «pickup» en polivinilsiloxano, con objeto de garantizar una transferencia exacta de los implantes (figs. 12b y 12c). Sobre los modelos maestros se colocaron férulas oclusales de resina de uretandimetacrilato (Triad, Dentsply, Constanza, Alemania). Nuevamente se realizó un montaje de prueba y se verificó clínicamente en cuanto a su estética y fonética (fig. 13).
Fig. 11. Los modelos maestros del (a) maxilar superior y (b) del maxilar inferior posibilitaron la confección de llaves de control para la transferencia de las impresiones de los implantes.
Fig. 12. a Confección de una llave de control con Pattern Resin sobre el primer modelo maestro. b Unión de las piezas del puente segmentadas con Pattern Resin adicional en boca del paciente. c Impresión «pickup» en polivinilsiloxano para garantizar un modelo maestro exacto.
Fig. 13. a Registro de la relación céntrica. b y c Montaje de prueba tras la comprobación de la estética y la fonética.
En torno a estos montajes de prueba se confeccionaron llaves de silicona (Siltech, Ivoclar Vivadent, Ellwangen, Alemania) (fig. 14). Tras la retirada de los montajes de muestra se fijaron piezas secundarias de titanio provisionales al modelo del maxilar inferior y se aliviaron los accesos mediante salientes de cera que llegaban hasta la llave de silicona (fig. 15). El espacio libre creado por el montaje de prueba se rellenó con resina blanca (difenilmetano diisocianato; Frame, Zirkonzahn, Gais, Italia) (fig. 16).
Figs. 14a y 14b. El registro de los montajes de prueba mediante llaves de silicona.
Figs. 15a y 15b. Piezas secundarias de titanio provisionales con salientes de cera para mantener abiertos los accesos para los tornillos.
Fig. 16. a Llave de silicona con resina blanca inyectada. b Pattern Resin después de retirar la llave de silicona. c Ambos modelos de resina en relación céntrica. d Modelo de resina del maxilar inferior ajustado tras la retirada del tejido blando artificial.
Tras la polimerización se abrió la llave y se recortó aproximadamente 2 mm cada diente del modelo de resina como base para la confección de la prótesis dental provisional. Para la configuración de los contornos exteriores de estas prótesis provisionales con polimetilmetacrilato se recurrió de nuevo a la llave de silicona (fig. 17).
Fig. 17. a y b Modelo de resina recortado en relación con la llave de silicona. c Duplicado del modelo de resina tras el recorte. d Reposición dental provisional de polimetilmetacrilato. e Ajuste de las prótesis provisionales inferiores en relación con la oclusión de la dentición antagonista.
Se recortó también la zona de los alveolos alrededor de cada uno de los dientes, a fin de obtener la distancia adecuada para la estratificación de la cerámica de tejido blando (fig. 18).
Fig. 18. a Incorporación de ranuras en la zona gingival, a fin de obtener el espacio suficiente para la masa gingival restauradora. b Incorporación de líneas marginales para la estratificación de la cerámica gingival.
A continuación, esta construcción en resina sirvió como modelo para la confección fresada por ordenador (CNC = computer numeric control) de una estructura de dióxido de zirconio (Y-TZP = dióxido de zirconio tetragonal policristalino estabilizado con itrio) para un puente implantosoportado (Procera Implant Bridge, Nobel Biocare). Debido al diámetro de la sonda de contacto, se repasaron mediante instrumentos rotatorios los pequeños detalles del modelo y se volvió a sinterizar el modelo a 1.000 ºC, a fin de subsanar las microfisuras eventualmente provocadas por la mecanización (fig. 19). Las estructuras metálicas fresadas por ordenador se han revelado superiores a las estructuras coladas convencionales12, y la precisión de las estructuras cerámicas presinterizadas sugiere una evolución muy prometedora. De modo similar, se confeccionaron siete cofias de Pattern Resin (GC) asentadas directamente sobre los implantes y se fijaron al modelo maestro del maxilar superior para apoyar la prótesis dental fija. A continuación se escanearon estas cofias y se realizaron en Y-TZP mediante el software de visualización de imágenes en 3D (Procera) (fig. 20).
Fig. 19. Estructura Y-TZP establecer nuevamente las líneas marginales y repetir la sinterización.
Fig. 20. a Creación de pilares individuales con Pattern Resin en relación con la matriz del montaje de prueba. b Dirección de inserción común de los pilares de Pattern-Resin. c Escaneo de la Pattern Resin para confeccionar un pilar individual. d Los pilares de dióxido de zirconio sobre el modelo maestro con dirección de inserción común.
Sólo mediante la orientación no paralela de los ejes pudo alcanzarse una estabilización longitudinal máxima de los implantes. La implementación de una dirección de inserción común con fijación pasiva simultánea del puente sobre los pilares individuales se reveló como una tarea difícil. Para facilitarla se aplicó sobre cada pilar una fina capa de cera, a fin de obtener espacio para el cemento de fijación y la orientación. Tras su recepción desde el fabricante, se fijaron los pilares individuales, se aplicó la cera espaciadora y se creó la llave de silicona (figs. 21a y 21b).Fig. 21. a Duplicación de los pilares con cera espaciadora sobre un modelo maestro. b Pilares de Pattern-Resin sobre modelo duplicado. c Comprobación del ajuste sobre el modelo maestro con pilares. d Recorte del Pattern Resin en relación con el montaje de prueba. e Recorte adicional de las zonas gingivales para la estratificación de la cerámica de tejido blando. f Duplicación del Pattern Resin para un modelo de trabajo para la confección de prótesis provisionales. g Las prótesis provisionales sobre el modelo y h la comprobación sobre Pattern Resin.
Nuevamente se rellenó con resina blanca el espacio libre dejado por el montaje de prueba y se recortó, para obtener así un modelo de escaneo para la estructura del puente. A continuación se duplicó el resultado para poder crear un modelo de resina con superficie interna de pilar ahuecada integrada. Después de duplicar los pilares con cera espaciadora sobre un modelo se confeccionaron prótesis provisionales y se ajustaron sobre el modelo, a fin de garantizar unas dimensiones adecuadas para coronas individuales (figs. 21c a 21h). Se escaneó nuevamente esta construcción en la técnica de fresado copiador y se implementó en dióxido de zirconio (Zirkonzahn) (fig. 22a). Después de fijar las prótesis provisionales a la estructura se procedió a la estratificación de la cerámica de tejido blando (figs. 22b a 22g). Durante una visita posterior del paciente se fijaron todas las uniones de pilar y las estructuras, a fin de comprobar el ajuste. Las prótesis provisionales sirvieron entonces como elemento auxiliar para el apoyo y la transferencia de registros interoclusales. Después de rearticular las estructuras, se continuaron optimizando en el articulador los ajustes intercondilares y las trayectorias de guía excéntricas (figs. 23a a 23e).
Fig. 22. a Estructura de dióxido de zirconio (Y-TZP) obtenida mediante fresado copiador, suministrada por el fabricante. b Prótesis provisionales para la confección de la relación posicional entre las estructuras articuladas. c y d Modelo para la estratificación de la cerámica de tejido blando. e hasta g Estratificación de la cerámica de tejido blando tras ciclos de cocción.
Figs. 23a a 23e. Inspección de las prótesis provisionales fijadas a las estructuras para el control de la relación céntrica y de la oclusión.
A fin de mantener la resistencia de las piezas individuales del puente, se utilizaron materiales cerámicos policristalinos con recubrimientos inyectados de cerámica vítrea.
Los cristales de fluorapatita proporcionan una resistencia y moldeabilidad adicionales a la cerámica tras la inyección5. Se escanearon las preparaciones de los dientes a fin de confeccionar cofias de dióxido de zirconio (Lava, 3M Espe, Seefeld, Alemania), las cuales se enceraron hasta completar el contorno. La aplicación homogénea de la cerámica resultó más fácil gracias a una técnica de inyección con cerámica vítrea de fluorapatita (e.max Zirpress, Ivoclar Vivadent) (figs. 24a a 24h). Pudo demostrarse que los valores de resistencia y otras propiedades físicas de las cerámicas de inyección se incrementan tras el glaseado y los tratamientos térmicos4.
Fig. 24. a Cofias de dióxido de zirconio para la confección de las piezas individuales del puente. b y c Cofias sobre las estructuras de los maxilares superior e inferior. d hasta g Encerado de las cofias para completar los contornos de cara al recubrimiento por inyección con cerámica vítrea de fluorapatita. h Recorte parcial del modelado en cera para determinar el espacio disponible para la cerámica.
Además se caracterizaron las piezas de los puentes en la zona de los dientes anteriores, mediante recorte parcial y una técnica de estratificación con cerámica de nanofluorapatita de bajo punto de fusión (e.max Ceram, Ivoclar Vivadent). Se colorearon todos las piezas del puente, se glasearon y se repasaron como preparación para la fijación adhesiva a la estructura de dióxido de zirconio (figs. 25a a 25h). Se ajustaron nuevamente sobre la estructura de apoyo, a fin de garantizar un recorrido de fijación libre de obstáculos durante la cementación. Se evaluaron y corrigieron nuevamente las relaciones de oclusión definitivas (figs. 26a a 26f). Mediante chorro de vapor se prepararon las piezas del puente para la cementación. A fin de garantizar un cierre marginal estanco, se prepararon las zonas de cementación mediante grabado de la cerámica de tejido blanco con ácido fluorhídrico (30 s). Se limpió toda la superficie de dióxido de zirconio mediante grabado con ácido fosfórico. En el puente del maxilar inferior se cementaron extraoralmente todos los pónticos (todas las piezas del puente que no quedaron apoyadas sobre aberturas de acceso) (figs. 27a a 27f). La coronas se prepararon en la clínica mediante CoJet3,7 (3M Espe). Las piezas del puente se fijaron a la estructura utilizando cemento de composite (Unicem, 3M Espe). Después de apretar el puente del maxilar inferior con los tornillos de pilar ejerciendo el par de apriete recomendado por el fabricante, se cementaron los últimos elementos. Tras el atornillado se sellaron las aberturas de acceso con cinta de envoltura de politetrafluoretileno compactada y composite Bis-GMA de color gingival (rellenado con silicato de dióxido de zirconio) (Ceramage Gingival Shade, Shofu, Ratingen, Alemania). A continuación se fijaron las restantes piezas del puente con cemento de resina, a fin de protegerlas de forma óptima contra microdefectos de estanqueidad y estabilizarlas14.
Fig. 25. a y b Prueba de las piezas del puente recubiertas mediante inyección sobre la estructura de dióxido de zirconio y adaptación a la cerámica de tejido blando circundante. c hasta f Coloreado y glaseado de las piezas del puente y reajuste a la estructura de apoyo. g y h Puentes repasados en intercuspidación máxima.
Fig. 26. Relaciones de oclusión estáticas (a hasta c) y dinámicas (d hasta f) de los puentes articulados.
Fig. 27. a y b Los componentes de los puentes del maxilar superior e inferior antes de su unión. c Grabado de la cerámica de tejido blando con ácido fluorhídrico. d Limpieza de las superficies de dióxido de zirconio con ácido fosfórico. e Cementación de los pónticos en el laboratorio dental. f Atornillado de los tornillos de pilar mediante una herramienta dinamométrica.
Fijación secuencial del puente del maxilar superior
Para la colocación del puente del maxilar superior, en primer lugar se insertaron todos los pilares en la boca y tras el control radiológico se fijaron mediante una plantilla de colocación (figs. 28a a 28e).
Fig. 28. a La férula de guía fotopolimerizada de uretandimetacrilato sobre el modelo maestro. b Transferencia de los pilares a la boca mediante la férula de guía y fijación mediante herramienta dinamométrica. c Pilares de dióxido de zirconio generados mediante CAD/CAM preparados para la fijación secuencial. d y e Vista interna y externa del puente del maxilar superior antes de la fijación secuencial.
La cementación y la fijación de las coronas del maxilar superior individuales se llevaron a cabo utilizando nuevamente CoJet y Unicem. El rebordeado intencionado del inserto metálico de los pilares individuales facilitó la retirada de la estructura tras la cementación secuencial, sin estorbos debido a ejes divergentes (fig. 29).
Fig. 29. Pilar de dióxido de zirconio individual con inserto de titanio anodizado. Se une el pilar al puente empleando la técnica de fijación secuencial, mientras el inserto de titanio facilita el posicionamiento y garantizar la posibilidad de retirada.
La cementación secuencial de las estructuras se llevó a cabo de una vez para tres pilares muy alejados entre sí. Estos pasos de trabajo se repitieron hasta que todos los pilares estuvieron fijados a la estructura y el conjunto de estructura cerámica y pilares cerámicos se extendió sin tensiones sobre los siete implantes (figs. 30a y 30b).
Figs. 30a y 30b. La superficie interna tras la fijación secuencial de todos los pilares.
Tras un nuevo control radiológico se atornillaron los tornillos de pilar individuales ejerciendo el par de apriete recomendado por el fabricante. Las aberturas de acceso del puente del maxilar superior se sellaron con cinta de envoltura de politetrafluoretileno compactada y composite Bis-GMA (rellenado con silicato de dióxido de zirconio). El paciente recibió instrucciones sobre higiene para el uso y el cuidado de la prótesis dental.
Resultado definitivo
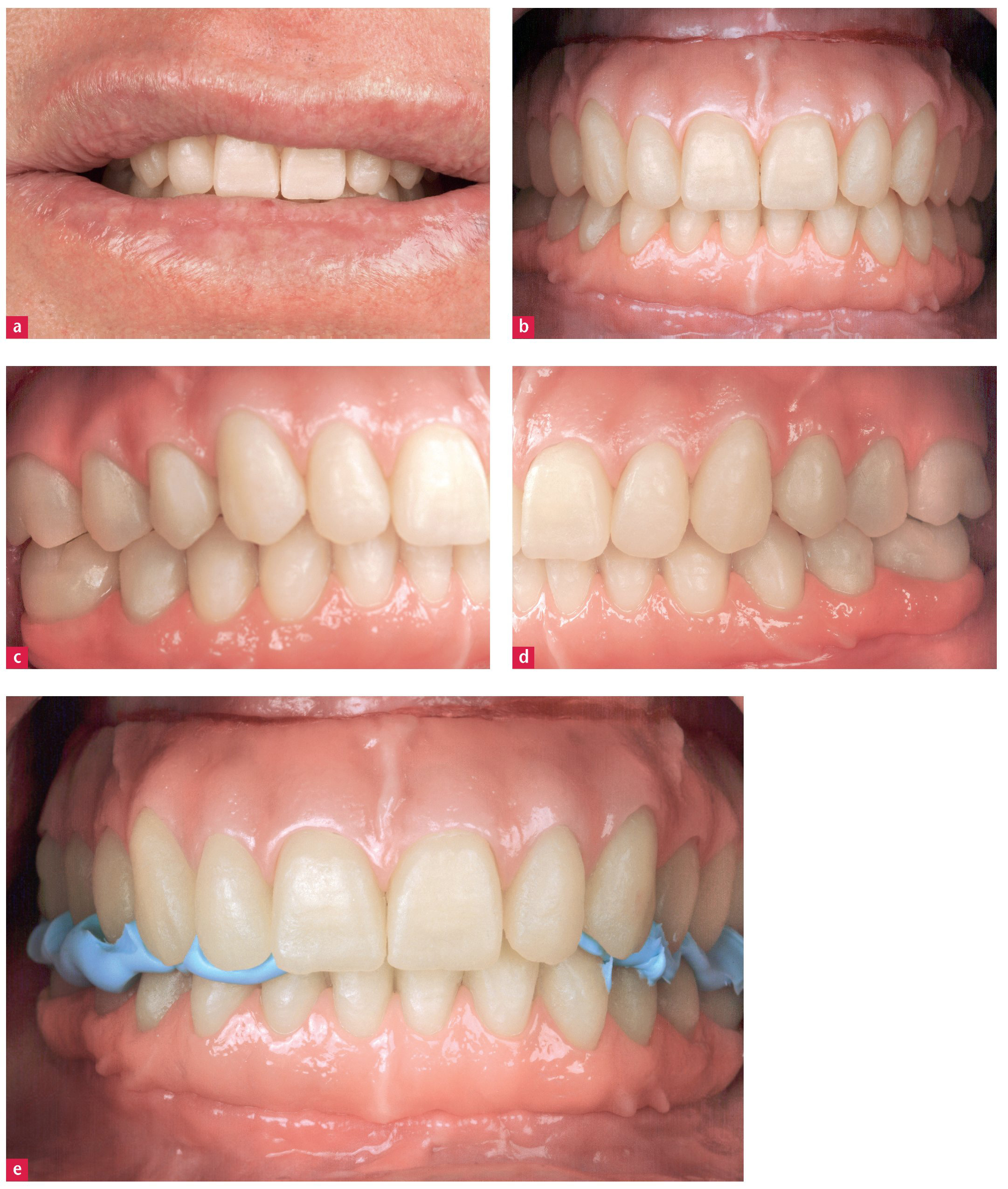
Finalmente se rectificó la oclusión. El resultado estético fue aceptable para el paciente (figs. 31a a 31e). Era capaz de masticar sin problemas cualquier alimento. Se sucedieron exámenes de seguimiento periódicos, a fin de cerciorarse de que los sellados de acceso permanecieran intactos. Además se documentó el nivel óseo, se evaluó el estado higiénico y se examinó la cerámica para determinar la existencia de chippings o astillamientos.
Fig 31. El resultado definitivo del tratamiento.
Correspondencia
Juan José Gutierrez Riera, D.D.S., M.S.D., y Albano R. Flores, D.D.S.
Niedergelassener Zahnarzt, Monterrey, Nuevo León, México.
Francisco Zarate Rivera, D.D.S., C.D.T.
Reproducción Cerámica Avanzada, Monterrey, Nuevo León, México.
Prof. Thomas J. Salinas, D.D.S.
Mayo Clinic, Department of Dental Specialties.
200 1st Street SW, Rochester, MN 55905, EE.UU.
Correo electrónico: Salinas.thomas@mayo.edu
Artículo original publicado en
Quintessence Dent Technol. 2010;33:11-30.
Traducción al alemán
N. Döhler, Barendorf, Alemania.