Junto con la mamografía y la ecografía, la RM de mama se ha establecido como una técnica de imagen necesaria para manejar la afección mamaria. Para realizar un diagnóstico correcto y preciso, la RM debe ser interpretada teniendo en cuenta los artefactos y posibles errores de interpretación (en inglés «pitfalls») secundarios a diferentes factores (técnicos, anatómicos y fisiológicos, por la afección, operador-dependientes). De esta manera, y trabajando en un contexto de multimodalidad, se pueden minimizar los falsos positivos y falsos negativos para incrementar la sensibilidad y la especificidad de la prueba.
En este artículo se describe la técnica básica de la RM de mama y los diferentes artefactos y posibles errores que pueden dificultar la interpretación.
Together with mammography and ultrasonography, MRI has become a necessary technique for the management of breast disease. To reach a correct and precise diagnosis when interpreting breast MRI studies, it is essential to take into account artifacts and pitfalls due to technical, anatomic, physiological, disease-related, and operator-dependent factors. A multimodal approach taking into account the limitations of each technique can help minimize false positives and false negatives and thus increase the sensitivity and specificity of each test.
In this article, we describe the basic technique for breast MRI and the different artifacts and pitfalls that can hinder its interpretation.
En los últimos 20 años, la resonancia magnética (RM) se ha establecido como una técnica de imagen fundamental para estudiar la afección mamaria. Aunque algunas de sus indicaciones son motivo de debate, hoy se acepta que es útil para estadificar localmente el cáncer de mama (tamaño, multifocalidad/multicentricidad), seguir a las pacientes con cáncer tratado, evaluar la respuesta al tratamiento neoadyuvante, hacer el cribado en pacientes de alto riesgo, detectar el cáncer de mama oculto y estudiar las prótesis mamarias1–4.
La aceptación de la RM de mama se basa en su alta sensibilidad5, casi del 100% para detectar el cáncer de mama invasivo6–8, que la convierte en una modalidad más sensible que la mamografía, la ecografía o la combinación de ambas9. Así mismo, se ha demostrado que la RM es más sensible que la mamografía para detectar el carcinoma ductal in situ (CDIS), especialmente el de alto grado10 y valorar el componente intraductal extenso (CIE)1. El desarrollo tecnológico ha contribuido a aumentar su especificidad (principalmente por una mayor resolución espacial)11–14, que es actualmente la misma que la de la mamografía digital15 y mayor que la de la ecografía16.
Los criterios diagnósticos en la RM mamaria se basan en las categorías Breast Imaging-Reporting and Data System (BI-RADS) del Colegio Americano de Radiología12,17. Las imágenes del tejido normal y de las lesiones benignas y malignas pueden ser muy variables7,18,19 y sus características dependen de factores técnicos, constitucionales, fisiológicos o patológicos. Por lo tanto, la RM de mama debe interpretarse conociendo los artefactos y características de la imagen que pueden inducir a error. Tenerlos en cuenta permitirá minimizar los falsos positivos y negativos, y aumentar la sensibilidad y especificidad de la prueba.
El objetivo de este artículo es ilustrar los artefactos y errores de interpretación (en inglés, pitfalls) más comunes que el radiólogo debe tener en cuenta cuando interprete una RM de mama.
Técnica básica de la resonancia magnética de mamaLa RM de mama es una modalidad de imagen técnicamente exigente. Se requieren equipos con gradientes potentes (>20 mT/m) y campos magnéticos de más de 1 Tesla (T), homogéneos en todo el campo de visión (FOV)3,13. La paciente debe colocarse en decúbito prono con los brazos al lado del cuerpo para aumentar la cobertura anatómica (desde la región supraclavicular hasta el apéndice xifoides). Al relajar la musculatura pectoral, esta posición permite aumentar la cobertura de la mama y reducir los artefactos por contracción muscular. Una compresión media del pecho minimiza el movimiento involuntario3,13.
El estudio debe ser bilateral para evaluar la simetría mamaria y disminuir los falsos positivos provocados por la acción hormonal20. Además, permite detectar tumores sincrónicos en la otra mama13. Deben emplearse bobinas de superficie receptoras multicanal, específicas para el estudio de la mama, que aumentan la intensidad de señal y la homogeneidad de la imagen13,21. En mujeres premenopáusicas, lo ideal es que el estudio se haga entre los días 7 y 14 del ciclo menstrual y en pacientes en tratamiento con tratamiento hormonal sustitutivo (THS) esta debe suspenderse 8-12 semanas antes del estudio22.
Los protocolos actuales utilizan los planos axial, coronal o sagital, pero los más utilizados son los 2 primeros. Las 2 orientaciones son aceptables siempre que se consiga la máxima isotropía del voxel. Si bien es cierto que en el plano sagital se requieren más cortes para cubrir ambas mamas, se pueden utilizar técnicas de adquisición en paralelo para compensar este inconveniente. Es importante orientar la dirección de codificación de fase para disminuir los artefactos por movimientos involuntario como el latido cardiaco. En el plano axial debe ser de izquierda a derecha, mientras que en el coronal y en el sagital debe ser en dirección cabeza-pies3,13,21.
La RM de mama necesita una resolución temporal y espacial alta. La resolución temporal debe ser menor de 120s. Se requieren secuencias rápidas para estudiar las características dinámicas (patrones de captación) de las lesiones15. La mayoría de las malignas tienen su pico de captación entre los minutos 1 y 33.
También es importante que la resolución espacial sea alta, ya que uno de los criterios diagnósticos se basa en la morfología de las lesiones (bordes, arquitectura interna)15. La resolución espacial está limitada por la temporal. Cualquier aumento de la resolución espacial (p. ej., aumento de la matriz) conlleva un aumento del tiempo de adquisición de la prueba15. Se aconseja utilizar una matriz de adquisición real (no interpolada) adaptada al estudio de la mama (matriz asimétrica) con la mejor resolución posible, en secuencias bilaterales axiales o coronales, con un FOV asimétrico que incluya ambas mamas completamente. Debe tenderse siempre al voxel isotrópico con grosores de corte entre 1-3mm3,15.
Un protocolo básico incluye secuencias ponderadas en T2 pre-contraste y secuencias dinámicas ponderadas en T1 3D eco de gradiente. Las secuencias T2 permiten identificar lesiones (p. ej., quistes) con T2 más largos que el tejido mamario normal13. También permiten evaluar la intensidad de señal de lesiones sólidas (la mayoría de los cánceres de mama son hipointensos en T2)18, los ganglios linfáticos y los cambios postratamiento (necrosis grasa, hematoma, seroma)3. Se pueden realizar secuencias T2 con saturación grasa cuando se necesita resaltar las estructuras que contienen agua, en casos específicos, como en el estudio de los conductos galactóforos. Las secuencias dinámicas ponderadas en T1 3D eco de gradiente utilizan un TR más corto que las secuencias 2D y los tiempos de adquisición son lo suficientemente cortos para mantener la resolución temporal necesaria. Se realiza una secuencia antes de la administración de contraste y después una adquisición con secuencias sucesivas de 60-90s durante 6-7min, suficiente para determinar la forma de la curva de contraste (captación continua, meseta o lavado precoz)3,13. Para ello se inyecta de 0,1 a 0,2mmol/kg de gadolinio por una vena periférica, a una velocidad de 3ml/s, seguido de un bolo de suero fisiológico de 20ml3,15. Es imprescindible no mover al paciente durante la inyección. Un concepto importante es que las lesiones «no captan» contraste, sino que al ser el gadolinio netamente extracelular, el contraste se extravasa debido al aumento de permeabilidad de los vasos y al gradiente de concentración a lo largo del tiempo entre el espacio intersticial y vascular. La cinética del contraste está condicionada tanto por el gradiente del espacio extracelular como intravascular en ambas direcciones (Ktrans y Kep)23.
Para facilitar la detección de las lesiones es necesario suprimir la hiperintensidad de la señal de la grasa en las secuencias ponderadas en T1. Puede utilizarse tanto técnicas de posprocesado de sustracción como secuencias de supresión grasa24. Las secuencias de supresión grasa requieren un campo magnético muy homogéneo (difícil de conseguir en estudios bilaterales), mientras que la sustracción no está influida por el campo magnético, pero es muy sensible a los movimientos del paciente15.
Las proyecciones de intensidad de señal máxima (MIP), reconstrucciones multiplanares (MPR) y curvas de captación en el tiempo aportan datos adicionales3. La adquisición 3D permite reconstrucciones volumétricas y en diferentes orientaciones, que en este caso son críticas para reformatear siguiendo la arquitectura del lóbulo mamario. Las reconstrucciones ortogonales no siguen la anatomía normal, por lo que su utilidad es poca o nula para valorar la extensión de las lesiones.
Es indispensable un sistema de biopsia para caracterizar las lesiones solo visibles con RM25,26.
En nuestro centro disponemos de 2 equipos de RM de 1,0T y 1,5T. Nuestro protocolo estándar consiste en un estudio bilateral con antena de superficie específica. Se realiza una secuencia T2 TSE coronal y secuencias T1 FLASH 3D coronal dinámico. Esta secuencia se realiza una vez antes, y 5 veces después de inyectar 0,16mmol/kg de contraste iv sin ajustes entre secuencias. Utilizamos técnicas de sustracción para la evaluación dinámica poscontraste, imágenes paramétricas y reconstrucciones multiplanares. Para estudiar los ganglios axilares y los de las cadenas de la mamaria interna utilizamos una secuencia eco de gradiente T2 con excitación de agua (MEDIC®).
Artefactos y errores de interpretaciónLos artefactos y errores de interpretación más comunes en la RM de mama se pueden clasificar en 4 grupos dependiendo de que su origen corresponda a factores técnicos, anatómicos y fisiológicos, patológicos o dependientes del operador.
Los artefactos y errores de interpretación descritos en este trabajo se resumen en la tabla 1.
Clasificación de los diferentes artefactos y pitfalls según los factores implicados
| Factores técnicos |
| - Posición del paciente y compresión mamaria |
| - Inyección del contraste intravenoso |
| - Movimiento |
| - Aliasing |
| - Susceptibilidad magnética |
| - Supresión no homogénea de la grasa |
| Factores anatómicos y fisiológicos |
| - Hábito corporal |
| - Complejo areola-pezón |
| - Estructuras vasculares |
| - Ganglios intramamarios |
| - Estimulación hormonal |
| Factores patológicos |
| - Lesiones cutáneas |
| - Carcinoma mucinoso y carcinoma medular |
| - Cambios iatrogénicos |
| Factores operador-dependiente |
| - Historia clínica |
| - Multimodalidad |
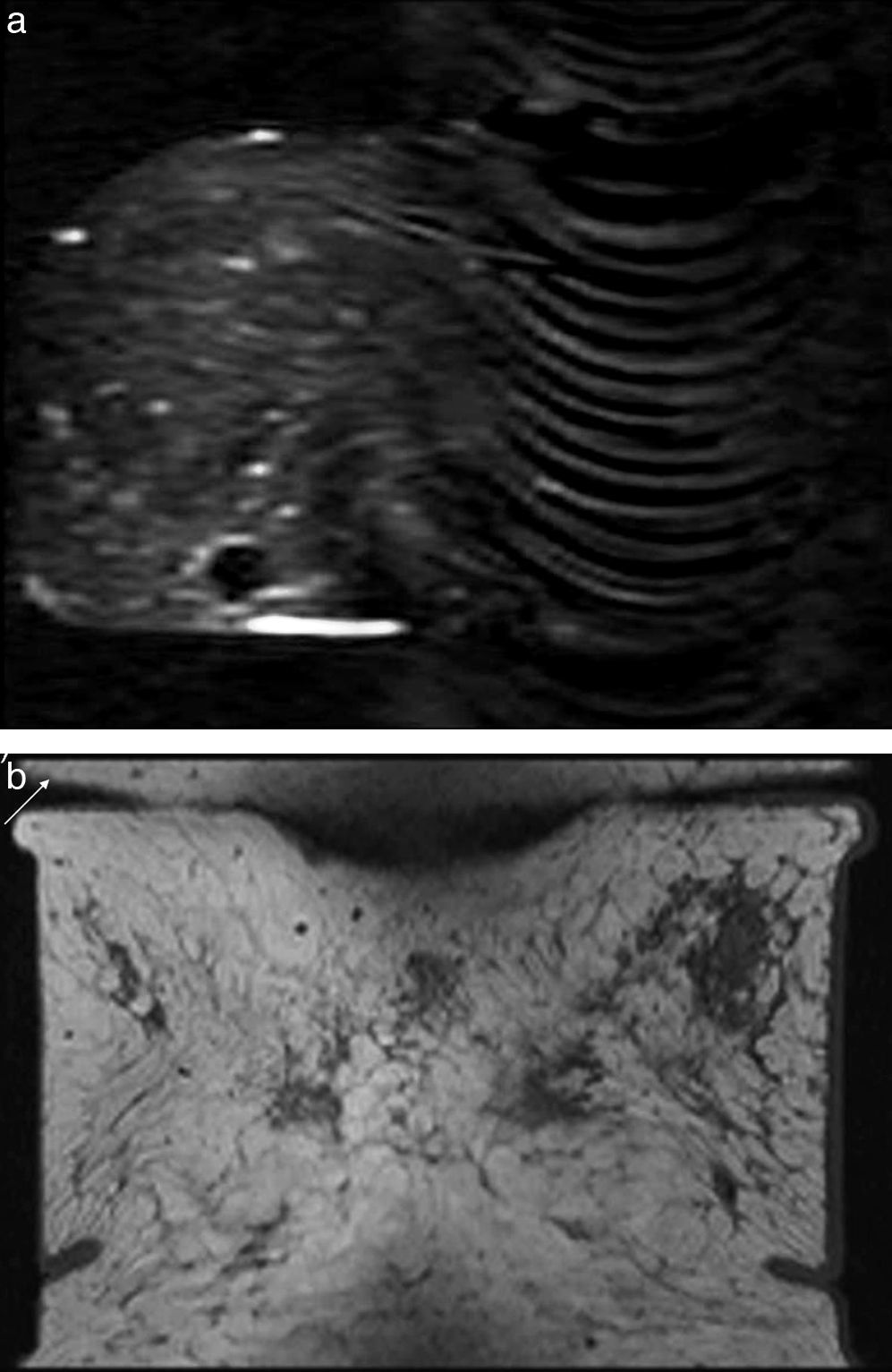
Al igual que en la mamografía, es imprescindible que el paciente esté bien colocado en la RM. Ambas mamas deben estar centradas dentro de la antena27. Una mama que queda por fuera de la antena puede plegarse o comprimirse, lo que elimina la simetría mamaria25. Las áreas de tejido mamario muy cercanas a los elementos de la antena se visualizan como zonas hiperintensas27. Además, un posición inadecuada puede impedir que las regiones axilar y retro-glandular se vean correctamente25 y que las lesiones posteriores pasen desapercibidas (fig. 1).
Artefacto de mal posicionamiento. Imágenes de sustracción en el plano coronal. Paciente diagnosticada de carcinoma ductal infiltrante en la mama izquierda. Se realiza un estudio de extensión local con RM. No se observó la lesión en el estudio con RM, únicamente parecía insinuarse (a, flecha). La localización de la lesión biopsiada era muy posterior, la paciente era obesa y con mamas voluminosas y al colocarla dentro del imán esta región de la mama quedó fuera de la bobina de superficie. Se repitió el estudio situando correctamente a la paciente y se observó la lesión en la región posterior de la mama izquierda (b, punta de flecha).
La compresión tiene que ser moderada para disminuir los movimientos involuntarios15. Si es excesiva, algunas lesiones pueden no captar o alterar su cinética de captación27. Para evitarlo, es importante que los técnicos estén entrenados para colocar correctamente a la paciente y a la mama dentro de la antena de superficie.
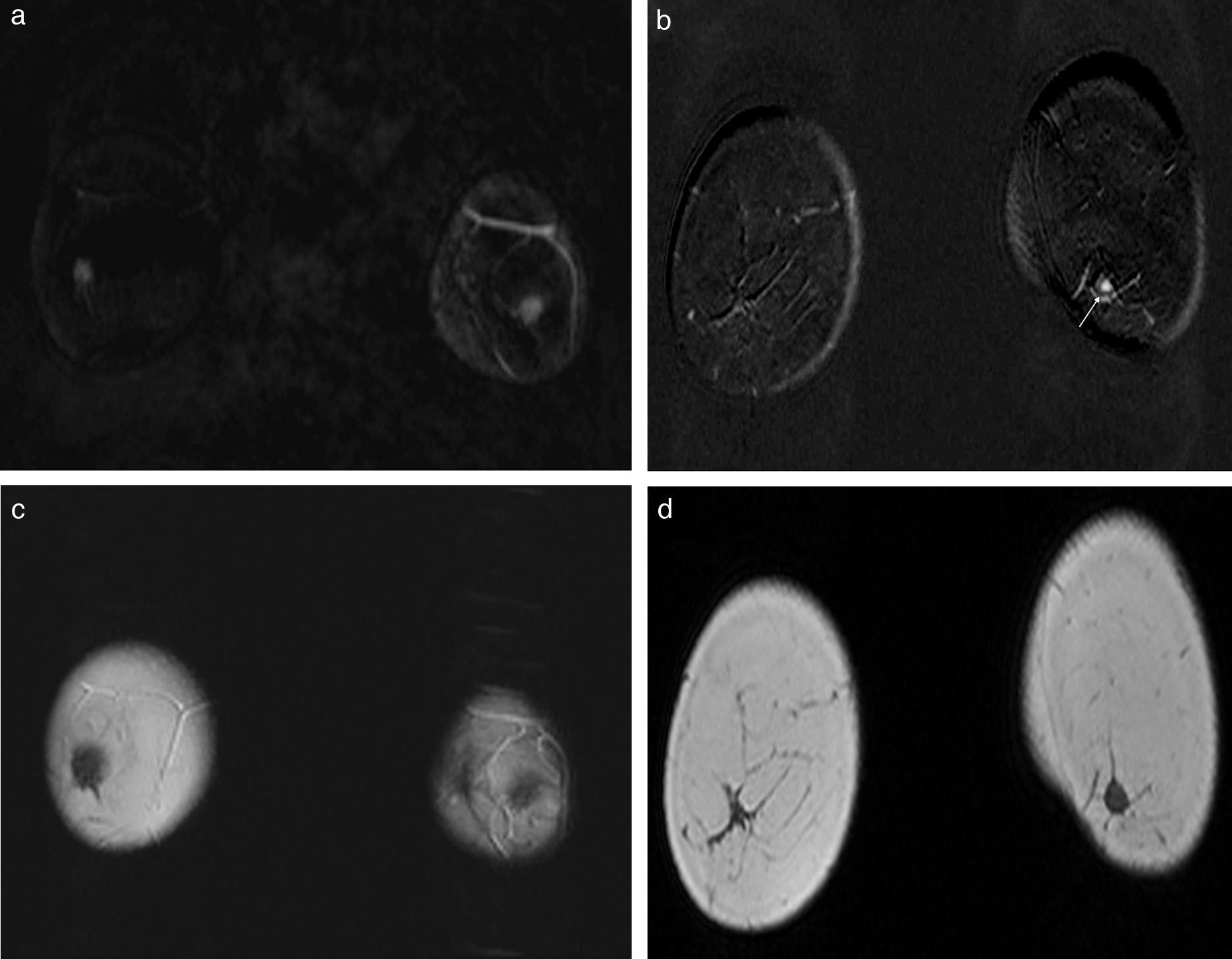
Problemas en la inyección de contrasteSi la inyección de contraste es incorrecta, una RM de mama puede interpretarse falsamente como normal28. Las causas pueden ser múltiples (vena frágil, cantidad insuficiente de contraste, paciente con alteraciones hemodinámicas)13. La ausencia de contraste en las cavidades cardiacas, vasos mamarios internos y vasos intramamarios son las características de un fallo en la inyección25. Estos problemas se detectan más fácilmente en las imágenes de sustracción25,28. En los casos de ausencia completa de contraste o con disminución de la velocidad o del volumen de inyección, el estudio no puede ser interpretado y debe repetirse (fig. 2).
Inyección fallida del contraste. Estudio de extensión en una paciente diagnosticada de cáncer de mama. Imágenes de sustracción en el plano coronal. No se identifican áreas de captación del contraste intravenoso (a) y el estudio podría interpretarse como normal. Sin embargo, no se observa captación del contraste en las arterias mamarias internas (b), lo que indica un fallo en la inyección. Se repitió el estudio que mostró una masa con captación patológica en la mama derecha (c) y contraste en las mamarias internas (d, flechas).
Los artefactos de movimiento pueden disminuir la calidad de la imagen y afectar a alguna serie o a todo el estudio. Estos artefactos pueden deberse a movimientos fisiológicos involuntarios (diafragmático, cardiaco, respiratorio, pulso sanguíneo) o voluntarios, provocados por la ansiedad o la incomodidad.
Las secuencias dinámicas son más sensibles a los movimientos. Es imprescindible reconocer el «artefacto de mal registro» (en inglés, «misregistration artifact»), específico de la sustracción. Se produce cuando existen desplazamientos entre las secuencias T1 precontraste y T1 poscontraste, que pueden dar lugar a falsas lesiones por una sustracción deficiente25 (fig. 3). Los equipos modernos cuentan con software para corregirlos.
Artefactos de movimiento. La sustracción de imágenes ayuda a localizar las lesiones que captan, especialmente las pequeñas. Sin embargo, pueden observarse «falsas» lesiones debido al movimiento de la paciente. Imagen de sustracción en el plano coronal (a) que muestra una imagen hiperintensa que correspondería a un área de captación del contraste (flecha corta). Sin embargo, las imágenes T1 FLASH-3D sin contraste (b) y T1 FLASH-3D con contraste (c) indican que esta imagen es debida al movimiento (flechas largas) y no a una lesión verdadera. A veces, el artefacto de movimiento de la paciente puede simular una captación de la piel en las imágenes de sustracción (d, punta de flecha).
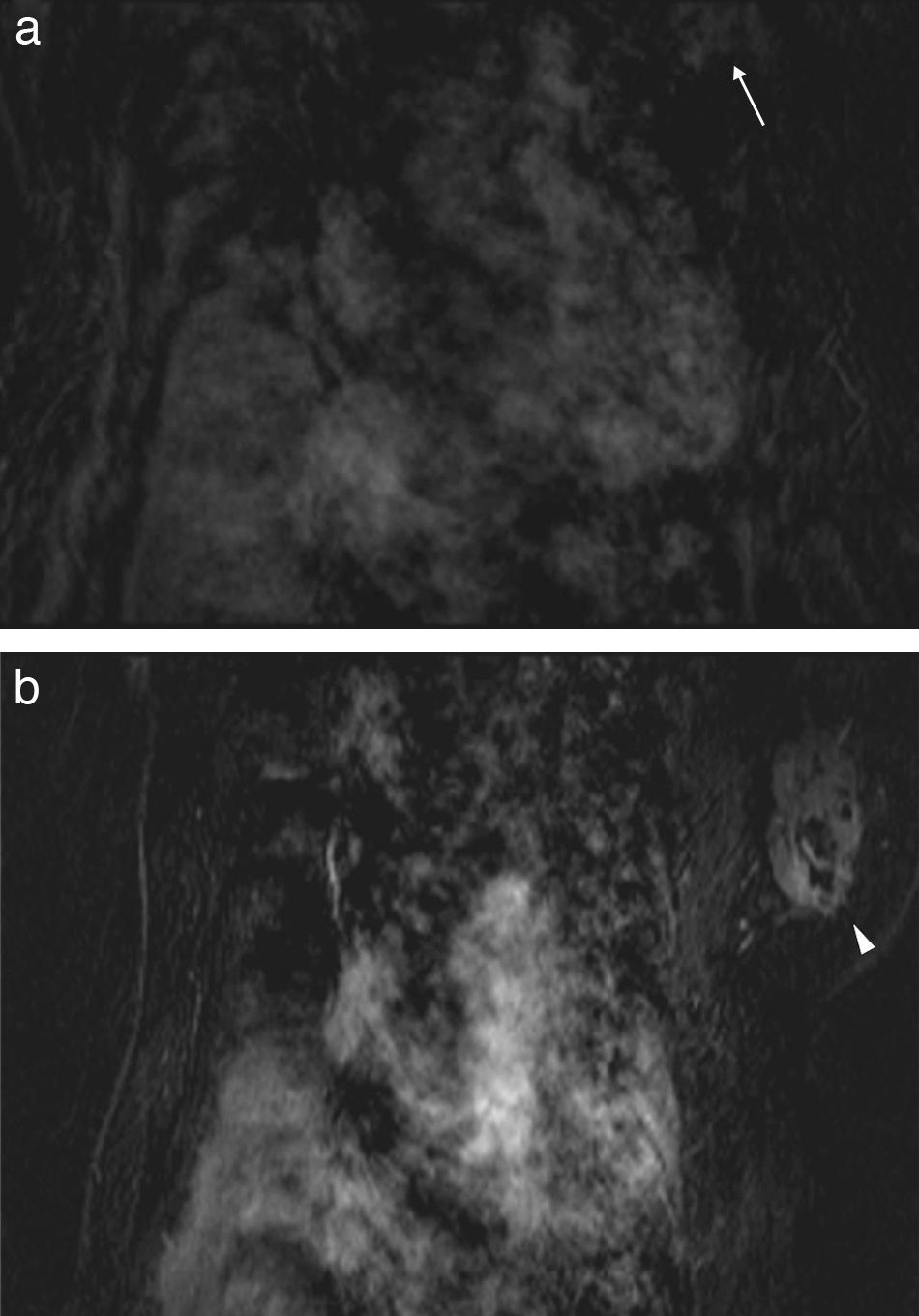
Los movimientos periódicos (cardiacos o respiratorios) provocan replicaciones múltiples del objeto o imágenes fantasmas (en inglés «ghosting») en localizaciones anormales, pero predecibles29,30 (fig. 4a). Estos artefactos son más visibles en la dirección de fase. Como resultado, la estructura móvil aparece desdibujada, nubosa,y las lesiones pueden quedar ocultas25.
Para reducir los artefactos fisiológicos es importante seleccionar una dirección de codificación de fase acorde con el plano de adquisición, para evitar que el artefacto se proyecte sobre la zona de estudio28.
Para disminuir los movimientos del paciente es aconsejable informarle de la importancia de mantenerse quieto durante la exploración, establecer contacto continuo con él mientras está dentro del imán, colocarlo en una postura confortable y, excepcionalmente, utilizar analgesia o sedación (p. ej., claustrofobia o dolor intenso)27,30.
AliasingSe produce cuando el FOV no abarca a toda el área anatómica que es excitada por el pulso de radiofrecuencia. La parte que queda fuera del FOV aparece dentro de la imagen en una posición diferente a la real31 (fig. 4b). Puede deberse a un FOV pequeño o a que la imagen se desplaza mucho del centro del FOV30,31. Puede producirse tanto en la dirección de codificación de fase como de frecuencia. Lo más fácil para solucionarlo es agrandar el FOV y centrar la imagen31. El aliasing en dirección de codificación de frecuencia puede evitarse aplicando un filtro antialiasing, usando antenas de superficie o aplicando pulsos de saturación en las áreas adyacentes a la región de interés. El problema más importante lo provoca el aliasing en la dirección de codificación de fase, que puede combatirse aumentando el FOV o bien sobremuestreando en el eje de codificación de fase, aunque eso conlleva un incremento del tiempo del estudio30.
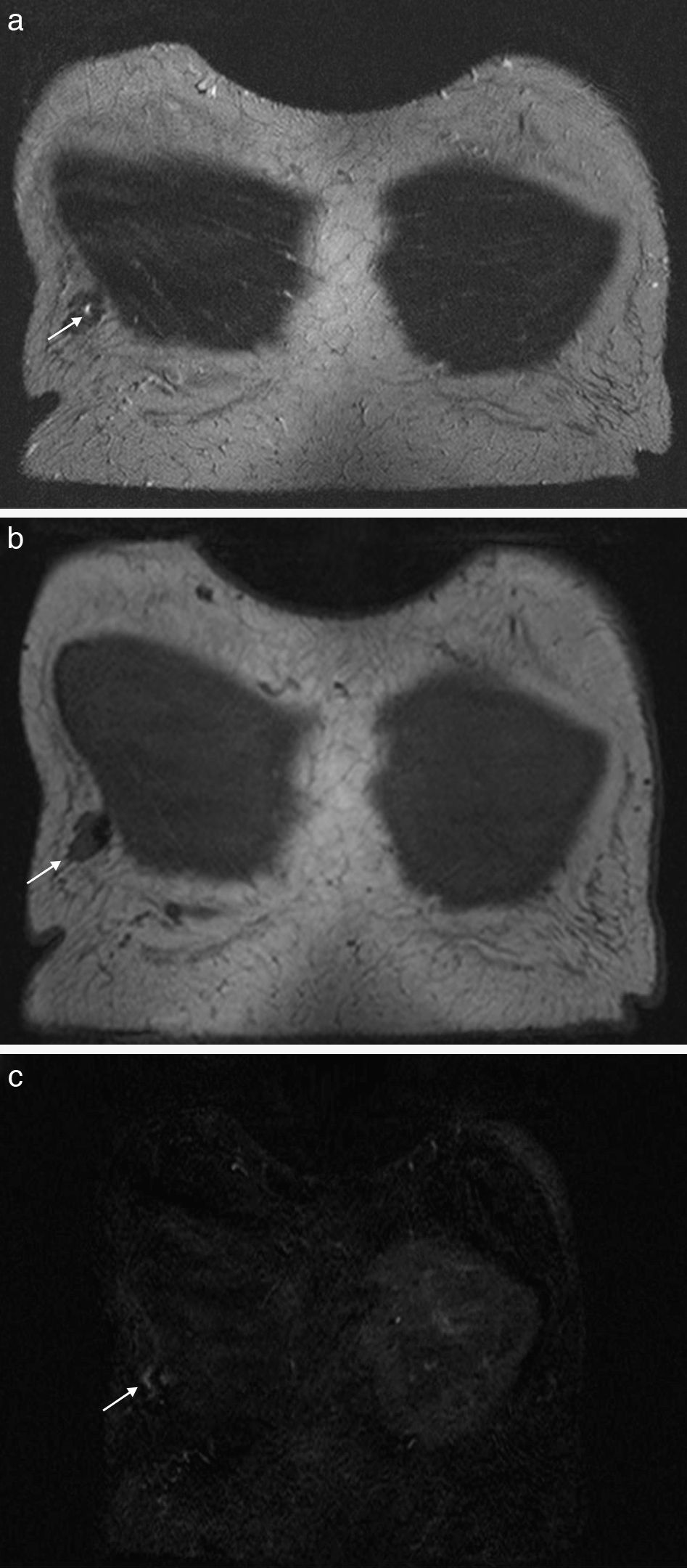
Artefacto metálico por susceptibilidad magnéticaEl artefacto de susceptibilidad se produce por objetos dentro del FOV con susceptibilidad magnética diferente respecto a los tejidos adyacentes31. La diferencia de susceptibilidad hace que la homogeneidad del campo magnético local se pierda y que la señal disminuya32,33.
En la afección mamaria, los elementos metálicos (grapas quirúrgicas, clips tras la biopsia percutánea o intratumorales, sutura de esternotomía, reservorios subcutáneos, cuerpos extraños) son los que con más frecuencia producen este artefacto. Los artefactos metálicos dependen del tipo de metal, el tamaño, su forma y su orientación en el campo magnético33. Pérdida de señal, imágenes brillantes y distorsión del tejido son los hallazgos característicos25,27 (fig. 5). Si el artefacto es muy importante puede dificultar la detección de una lesión adyacente al clip o la evaluación de una recidiva tumoral34. Por otro lado, en algunos casos este artefacto ayuda a confirmar la localización de la biopsia27.
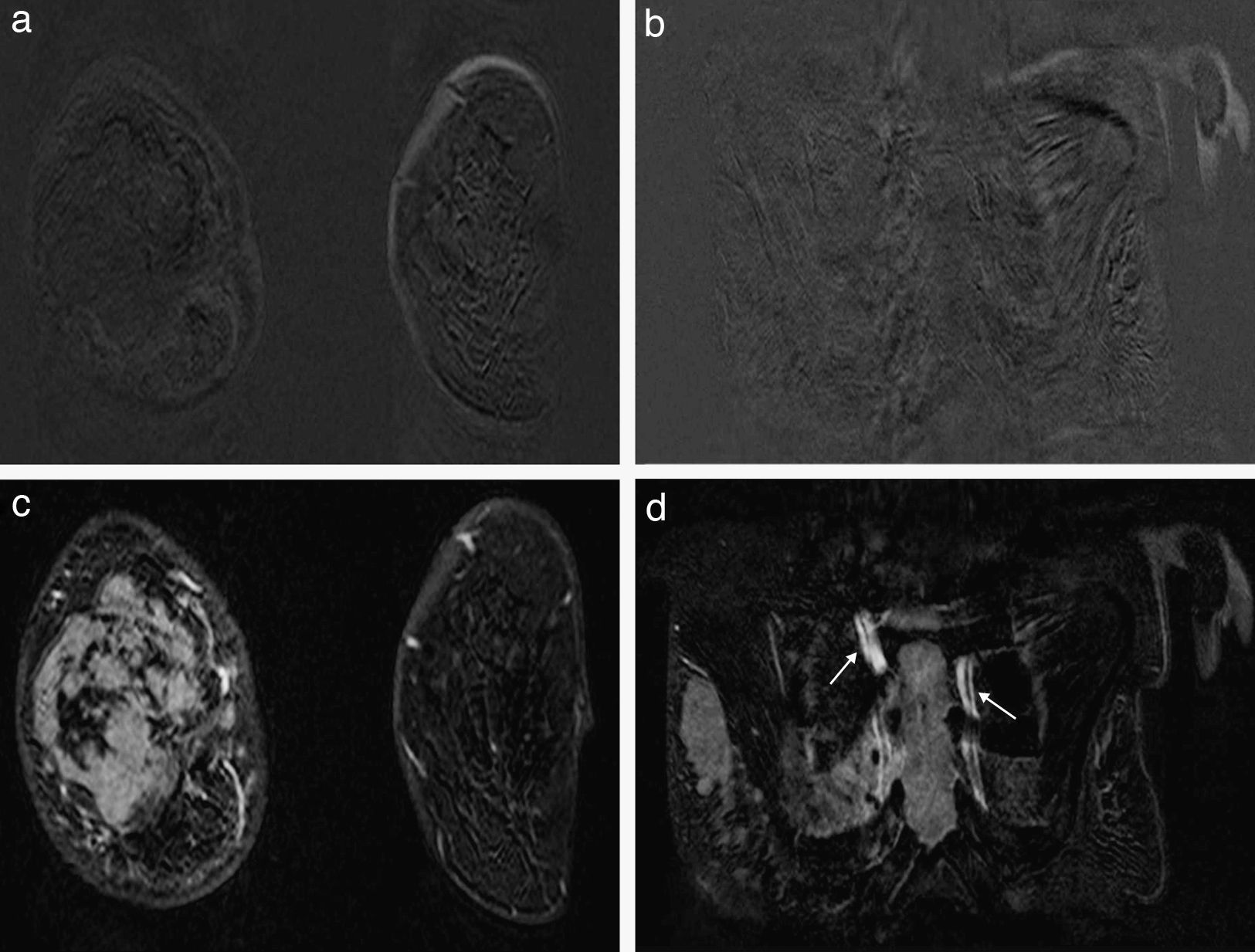
Artefacto metálico por susceptibilidad magnética. Estudio de extensión en una paciente diagnosticada de carcinoma ductal infiltrante en la mama derecha. Secuencia T2-TSE en el plano coronal (a), T1 FLASH-3D sin contraste en el plano coronal (b) e imagen de sustracción en el plano coronal (c). Antes de la RM, a la paciente se le había realizado una biopsia asistida por vacío y colocado un clip metálico en la mama derecha. Las imágenes nos muestran los hallazgos característicos de este artefacto: pérdida de señal, imágenes brillantes y distorsión del tejido adyacente (fechas). El artefacto nos puede ayudar a confirmar la localización de la biopsia.
Las secuencias de supresión grasa son especialmente sensibles a la pérdida de homogeneidad del campo magnético, que provoca un típico artefacto en banda que en la mama suele estar junto a la pared torácica34.
Artefactos de supresión no homogénea de la grasaEl tejido graso que forma parte de la mama es hiperintenso en las secuencias ponderadas en T1 (al igual que el gadolinio). Por lo tanto, suprimir adecuadamente la grasa es necesario para detectar las lesiones hipercaptantes.
La supresión grasa puede realizarse de forma activa (saturación grasa) o pasiva (sustracción). Las secuencias de saturación grasa necesitan de pulsos de radiofrecuencia adicionales y un campo magnético completamente homogéneo en todo el FOV, difícil de conseguir en estudios bilaterales15. El estudio de la mama añade una complejidad adicional además de la bilateralidad; se trabaja alejado del centro del imán (en inglés, «off-center»). Cualquier alteración de la homogeneidad del campo magnético provoca una variación de la frecuencia de precesión, y parte de los protones de la grasa no serán suprimidos y se mantendrán brillantes25. Este artefacto puede afectar algunas áreas o a todo el FOV, y es más común en aquellas mamas con un alto porcentaje de grasa (más frecuente cerca de la pared torácica) o cuando tienen prótesis mamarias27.
Factores anatómicos y fisiológicosHábito corporalAdemás de que el paciente pueda estar mal colocado en el imán, muchas veces los distintos hábitos corporales pueden provocar otros problemas. Hasta hace poco, las bobinas específicas de mama se fabricaban con una sola medida27. Recientemente ya existen en el mercado antenas ajustables a diferentes tablas.
La desproporción entre el tamaño de la antena y de la mama ocasiona artefactos, tanto en las mamas grandes, porque no la abarca completamente, como en las pequeñas, por movimientos involuntarios. El número de cortes y el grosor deben ajustarse para abarcar toda la mama y se aconseja no superar los 3mm.
Otras condiciones que pueden dificultar el estudio son las anomalías esternales (pectus carinatus o excavatum) o vertebrales (cifosis, escoliosis).
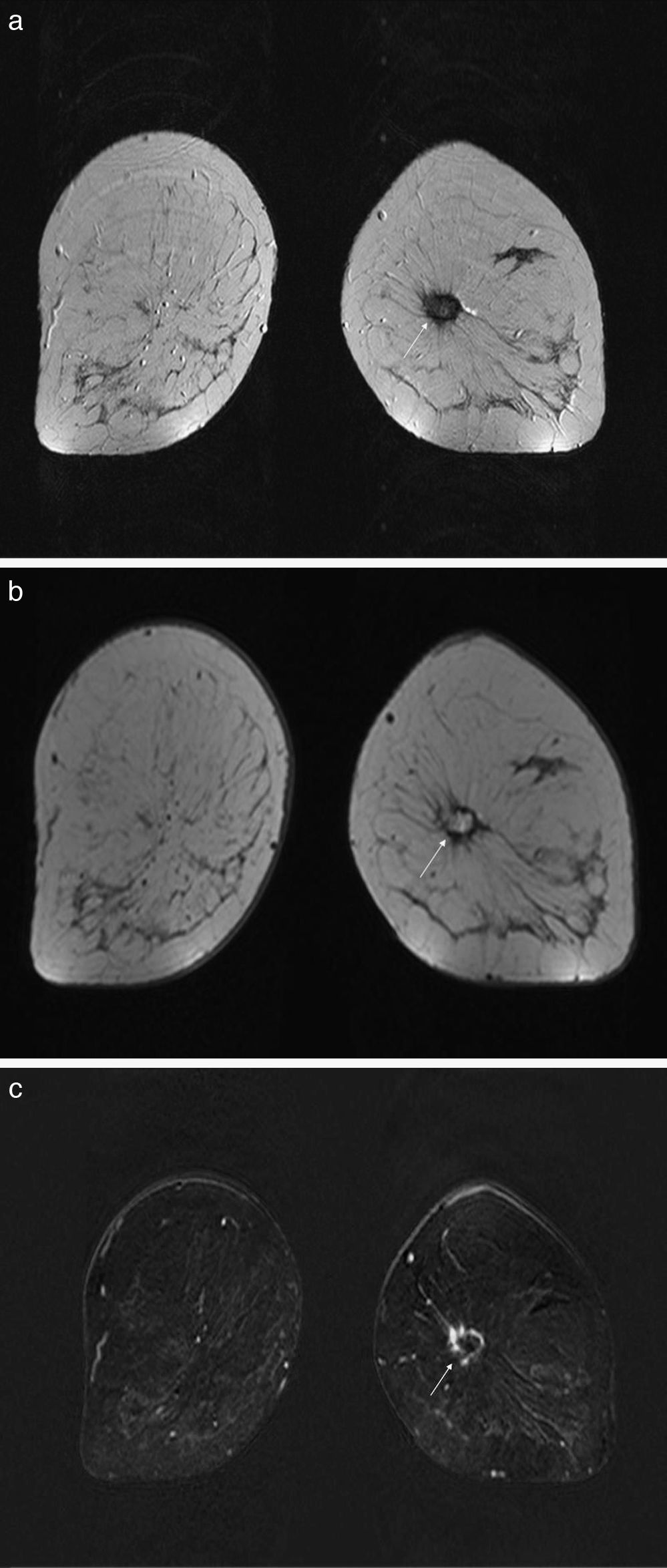
Complejo areola-pezónEn la RM, el pezón normal puede tener diferentes aspectos y patrones de realce que se confunden con lesiones retroareolares35,36. Lo característico es el realce simétrico (fig. 6a y b). La asimetría debe ser un signo de sospecha16,35,37. Un ejemplo es la inversión del pezón, que puede simular un nódulo. Normalmente el pezón está rodeado por un realce en anillo fino, incluso si se encuentra invertido (fig. 6c y d). Comparar las 2 mamas, analizar la localización de la imagen en las 2 proyecciones mamográficas, la exploración física y una buena reconstrucción 3D ayudan a confirmar que se trata de un pezón invertido y no de una lesión35.
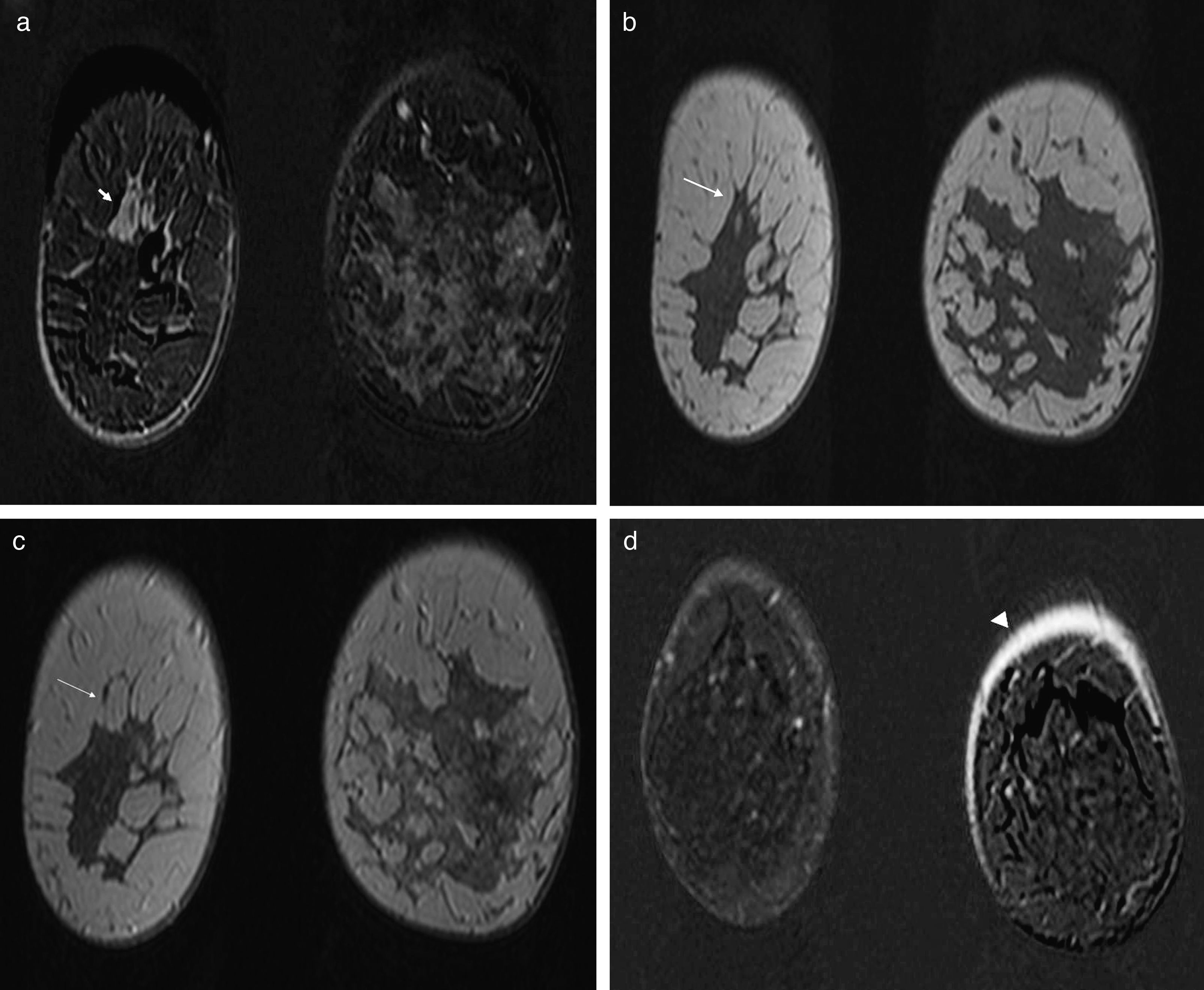
Complejo areola-pezón. Captación simétrica del pezón visualizada en la imagen de sustracción en el plano coronal (a). En la imagen de sustracción se observa una captación nodular en la mama izquierda que corresponde a un pezón invertido (b, flecha). Las imágenes en el plano coronal con la secuencia T2-TSE de ambos casos nos confirma que la captación corresponde al pezón (c y d).
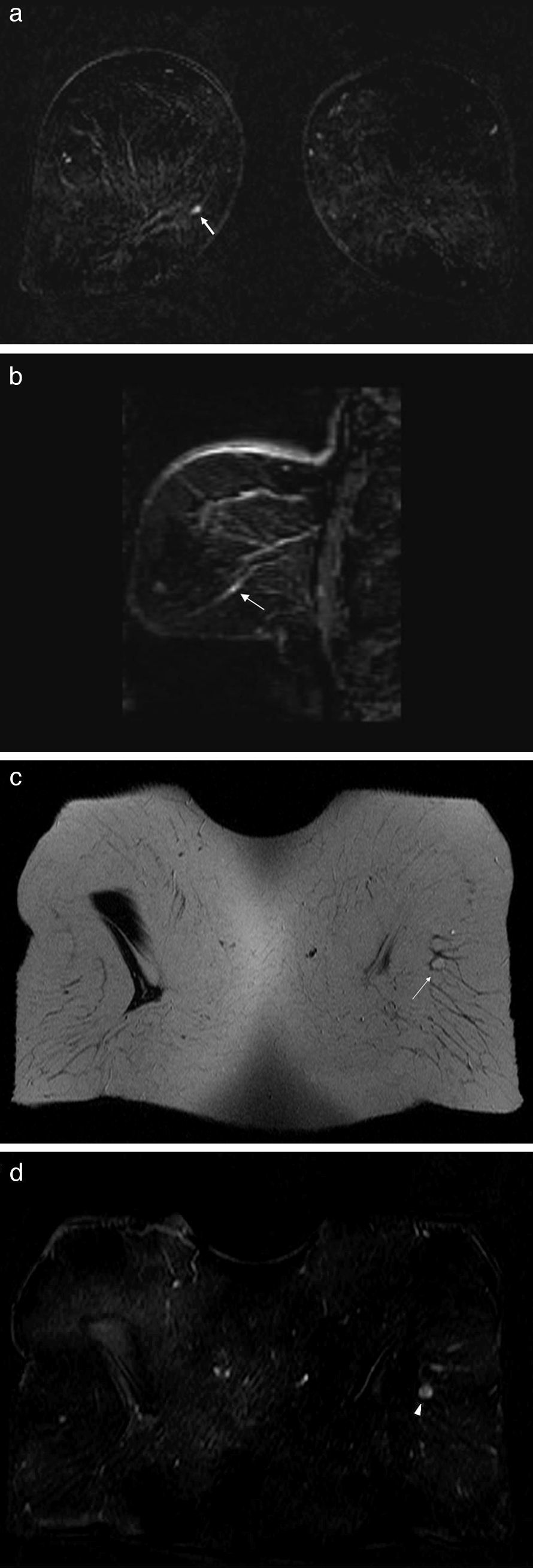
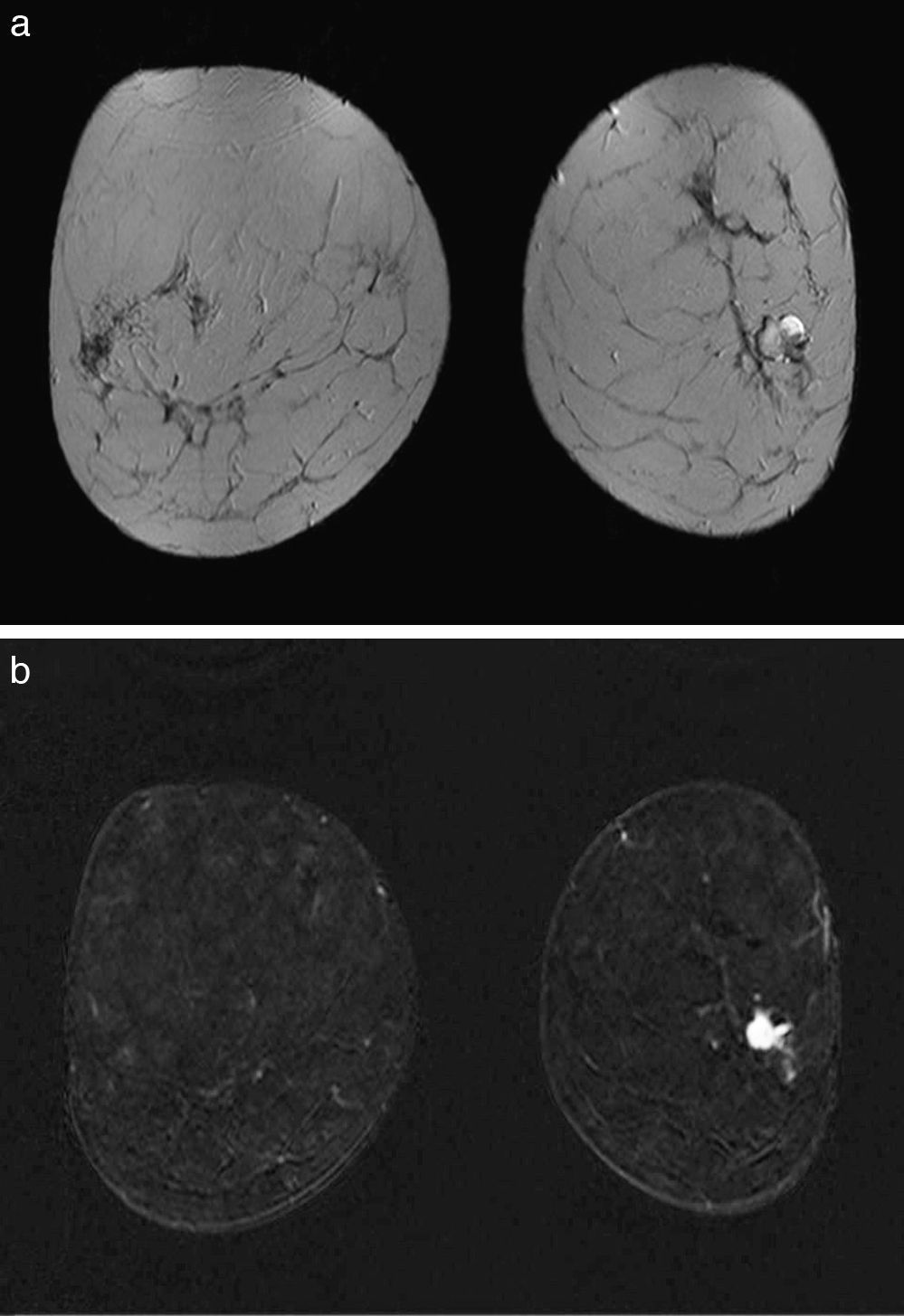
A veces las estructuras vasculares pueden ser causa de falsos positivos. Se presentan como lesiones nodulares pequeñas, de bordes bien definidos, que realzan rápida e intensamente después de inyectar contraste. En las secuencias ponderadas en T2 pueden ser hipo o hiperintensas16. En otras ocasiones pueden confundirse con estructuras ductales aunque su forma y distribución los diferenciará. Con frecuencia se visualizan dirigiéndose a la axila o a la mamaria interna. Generalmente son fáciles de reconocer mediante reconstrucciones multiplanares38 (fig. 7a y b).
Estructura vascular. Imagen de sustracción en el plano coronal (a), en la que se ve un foco de captación en la unión de los cuadrantes internos de la mama derecha (flecha gruesa). Sin embargo, la imagen de reconstrucción en un eje oblicuo-sagital (b) demuestra que este foco de captación corresponde a una estructura vascular (fecha). Ganglio intramamario. Secuencia T2-TSE en el plano coronal (c) e imagen de sustracción en el plano coronal (d). En la cola de la mama izquierda se observa un nódulo hiperintenso, bien delimitado en la secuencia T2-TSE (flecha larga), con captación diferenciada (punta de flecha) que presenta un centro con una mínima captación que corresponde al hilio graso.
Los ganglios intramamarios son muy frecuentes, habitualmente en el cuadrante superoexterno de la mama, aunque pueden encontrarse en cualquier sitio16. En la RM, los ganglios intramamarios son normalmente imágenes ovaladas o redondas de bordes bien definidos e hiperintensos en las secuencias ponderadas en T2 debido a su hilio graso7,16,39 (fig. 7c y d). Es muy importante analizar el aspecto morfológico y el hilio graso ya que no es posible diferenciar de una lesión benigna o maligna cuando solo se analizan los parámetros cinéticos7,39,40. La correlación con la mamografía y la ecografía es útil en casos dudosos.
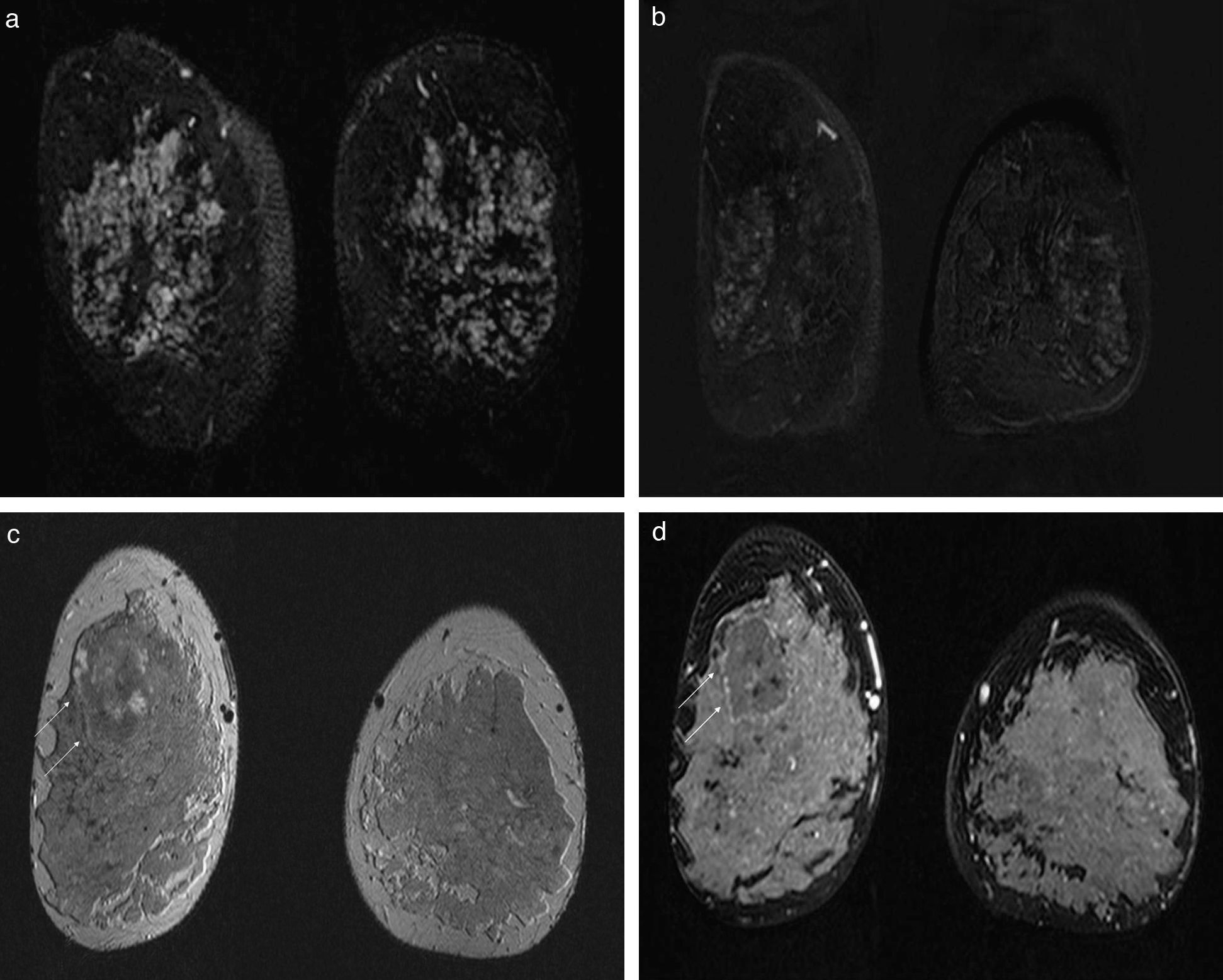
Estimulación hormonalEl tejido fibroglandular normal realza de forma variable, dependiendo fundamentalmente del estado hormonal de la paciente15. Normalmente, en las fases precoces el tejido fibroglandular no presenta realce. En mujeres con una alta influencia hormonal (mujeres premenopáusicas, pacientes en tratamiento con THS, mujeres en periodo de lactancia) el tejido fibroglandular puede realzar y enmascarar o simular lesiones15. Esto se debe a la acción de los estrógenos que refacilitan la vasodilatación y permeabilidad capilar3,18. Se puede visualizar un patrón de realce no nodular, focal o difuso, homogéneo, generalmente bilateral (mama «densa» en RM), que puede enmascarar posibles lesiones (posibles falsos negativos), o bien un patrón de realce con focos, solitarios o múltiples, que pueden simular lesiones reales (posibles falsos positivos)18,41. El lavado precoz es extremadamente raro, pero esto no siempre ayuda a diferenciarlo de la afección maligna ya que algunos realces no nodulares malignos, como el CDIS o carcinoma lobulillar, menos frecuentemente presentan lavado precoz18. En las mujeres premenopáusicas la captación puede ocurrir durante todas las fases del ciclo menstrual. En la segunda semana los artefactos son menos frecuentes (fase folicular), por lo que la exploración debería realizarse entre los días 7-14 del ciclo41 (fig. 8a y b). En pacientes con ciclos irregulares, la determinación en suero de los niveles de progesterona indicará la fase folicular del ciclo menstrual (<1,5 ng/ml), que será el mejor momento para el estudio con RM42,43. Las pacientes en tratamiento con THS deben suspenderlo 2-3 meses antes del estudio16,22. No se recomienda el uso de antiestrógenos para reducir el realce mamario16. Debido a que los niveles de gadolinio detectados en la leche materna son muy bajos, no es necesario suspender la lactancia después del estudio44,45 aunque es aconsejable realizar una reserva de leche materna para 24-48h (fig. 8c y d).
Estimulación hormonal. Imágenes de sustracción (a y b). Cribado de cáncer de mama con RM en paciente premenopáusica de alto riesgo. La imagen (a) muestra áreas de captación mal definidas, irregulares y bilaterales. El estudio se había realizado en la cuarta semana del ciclo menstrual. Se decidió repetir la prueba en la segunda semana del ciclo menstrual (b) en la que han desaparecido los focos de captación bilaterales. Lactancia (c y d). Secuencia T2-TSE (c) e imagen de sustracción (d) en el plano coronal. Paciente en lactancia materna y diagnosticada de carcinoma ductal infiltrante en la mama derecha. RM para estudio de extensión local. Se observan cambios secundarios a la lactancia materna: abundante componente glandular e intensa captación del contraste intravenoso en la imagen de sustracción, que dificulta la valoración de la lesión biopsiada (flechas) y de otros focos neoplásicos.
Las lesiones cutáneas tipo verruga pueden captar contraste de manera intensa, pero generalmente son fáciles de identificar y en caso de dudas podemos explorar al paciente. Es función del técnico identificar y señalar con marcadores lipídicos estas lesiones. Otras lesiones cutáneas pueden darnos más problemas, principalmente aquellas localizadas en la hipodermis46. Típicamente los quistes epidérmicos de inclusión y los quistes sebáceos se presentan como masas redondas u ovaladas bien definidas localizadas en la dermis o el tejido subcutáneo. Son hipointensos en las secuencias ponderadas en T1 y heterogéneamente hiperintensos en las ponderadas en T2. Tras inyectar contraste, suelen presentar un realce periférico «en anillo» y en algunos casos, un realce interno progresivo36,46. Incluso se han descrito quistes de inclusión con un patrón cinético de «lavado precoz»40. En estos casos, puede ser difícil distinguirlos de una lesión superficial maligna. La exploración física y la ecografía nos ayudan a determinar la relación de la lesión con la dermis. Otras lesiones superficiales como la cicatriz hipertrófica o queloide solo se pueden diferenciar de la lesión maligna superficial estudiándola con otras modalidades.
Carcinoma mucinoso y carcinoma medularAlgunas lesiones como el carcinoma mucinoso y el carcinoma medular pueden dar lugar a errores de interpretación diagnóstica por sus características histológicas y, por lo tanto, a falsos positivos y negativos.
El carcinoma mucinoso de mama es un tumor poco frecuente (1-7% de todos los carcinomas invasivos de mama) formado por células tumorales inmersas en grandes cantidades de moco extracelular47,48. Pueden ser puros (no presentan componente sólido) o mixtos (componente sólido variable)49. La forma pura es menos agresiva y se caracteriza por ser una masa redonda, oval o lobulada, de bordes bien definidos48,50. En la RM es muy hiperintenso en T2 (debido al componente de mucina), con intensidad variable en T1 (dependiendo de la concentración de proteínas). Estos hallazgos obligan a realizar el diagnóstico diferencial con lesiones benignas como el quiste o fibroadenoma49. El componente mucinoso no tisular ligado al componente sólido explica el patrón de captación heterogéneo que presentan estos tumores7,49,50 (fig. 9).
Carcinoma mucinoso. Paciente diagnosticada mediante biopsia percutánea de carcinoma mucinoso en la mama izquierda. Lesión nodular altamente hiperintensa en la secuencia T2-TSE en la unión de los cuadrantes externos de la mama izquierda (a). En la imagen de sustracción se correlaciona con un área de captación patológica de bordes irregulares (b).
El carcinoma medular es otro tumor poco común (menos de 5% de todos los tumores de mama), más frecuente en gente joven, asociado a la mutación del gen BRCA150. Al igual que el fibroadenoma, es una masa ovalada o lobulada, de márgenes lisos bien definidos, hiperintensa en las secuencias ponderadas en T218,48. El patrón típico de realce es el tipo ii (pico de realce y posterior meseta), aunque puede ser un tipo iii (lavado precoz). La ausencia de septos internos hipointensos ayuda a diferenciarlo del fibroadenoma48.
Cambios iatrogénicosTanto la biopsia diagnóstica como la cirugía y la radioterapia provocan en el parénquima mamario cambios inflamatorios inespecíficos que realzan cuando se inyecta contraste, lo que produce confusión21. En el caso de la cirugía y la radioterapia, los cambios inflamatorios limitan el valor predictivo positivo y la especificidad de la RM para diagnosticar la enfermedad residual21,51. Por ello, se aconseja no realizar RM de control hasta 6 meses después de la cirugía y hasta 18-24 meses tras la radioterapia52. Para detectar lesión residual macroscópica tras la intervención se debería realizar el estudio antes de las 3-4 semanas poscirugía para evitar que la captación del contraste pueda deberse al tejido de granulación48.
La necrosis grasa es una entidad que frecuentemente da lugar a errores de interpretación en la mama tratada. Puede ser indistinguible de una recidiva y a veces es necesaria la biopsia53. Puede ser un área de realce focal o difuso, homogéneo o heterogéneo, como una masa que realza en anillo o como una masa de márgenes irregulares. Su cinética es variable, desde un realce bajo y gradual hasta un realce rápido e intenso. Puede presentar calcificaciones que se visualizan como vacío de señal53. Una lesión que realza en anillo en la zona de la cicatriz quirúrgica, pero con un centro hiperintenso en las secuencias ponderadas en T1 y T2, que indica la presencia de grasa, es patognomónico de necrosis grasa y evita tener que biopsiarla para descartar una recidiva tumoral (fig. 10). La correlación con la mamografía y la ecografía también puede ayudar a valorarla36,53.
Cambios posquirúrgicos. Paciente con antecedente de tumorectomía en la mama izquierda por carcinoma intraductal. Secuencia T2-TSE (a), FLASH-3D sin contraste (b), e imagen de sustracción (c), en el plano coronal. En el control por RM se visualiza una lesión nodular de bordes irregulares, hiperintensa en la secuencia T2-TSE (flecha), hiperintensa en FLASH-3D sin contraste (flecha), con captación en anillo (flecha). Hallazgos radiológicos característicos de necrosis grasa.
Para evitar errores en la lectura de la RM de mama es esencial conocer la historia clínica del paciente. Se debe tener información acerca de la indicación del estudio, antecedentes familiares, antecedentes quirúrgicos y de radioterapia, características clínicas actuales, ciclo menstrual o tratamientos hormonales. Además, es fundamental que el radiólogo disponga de todas las pruebas radiológicas previas del paciente en el momento de interpretar las imágenes de la RM.
MultimodalidadEstá bien establecido que el poder diagnóstico de cualquier técnica de imagen depende en parte de la experiencia del médico que la interpreta. Para conseguir los niveles más altos de sensibilidad y especificidad, la RM debe ser evaluada por radiólogos con conocimientos y experiencia no solo en RM, sino también en mamografía, ecografía y procedimientos intervencionistas de la mama. Siempre se deben correlacionar los hallazgos de la RM con los mamográficos y los ecográficos. Las mejores prestaciones de la técnica se obtienen en un contexto multimodal y multidisciplinar, utilizando todas las herramientas necesarias.
ConclusionesSon múltiples los factores que pueden dificultar la interpretación correcta de la RM de mama. Para evitar los falsos positivos o negativos y aumentar la sensibilidad, la especificidad y la precisión diagnóstica de la RM, en primer lugar es necesario ser meticulosos con la técnica para lograr imágenes de alta calidad y evitar artefactos no deseados. Por otro lado, hay que conocer y reconocer los posibles errores de interpretación secundarios a factores anatómicos, fisiológicos o patológicos del paciente. Y por último, es imprescindible disponer de la historia clínica del paciente y trabajar en un ámbito multimodal y multidisciplinar.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Autorías- 1.
Responsable de la integridad del estudio: JDR y MV.
- 2.
Concepción del estudio: MV y JDR.
- 3.
Diseño del estudio: MV y JDR.
- 4.
Obtención de los datos: JDR y MV.
- 5.
Análisis e interpretación de los datos: JDR y MV.
- 6.
Tratamiento estadístico: no procede
- 7.
Búsqueda bibliográfica: JDR y MV.
- 8.
Redacción del trabajo: JDR y MV.
- 9.
Revisión crítica del manuscrito con aportaciones intelectualmente relevantes: MV y JDR.
- 10.
Aprobación de la versión final: MV y JDR.
Los autores declaran no tener ningún conflicto de intereses.
A los doctores Pau Palañá, Melcior Sentís, Sergi Ganau, Lidia Tortajada, Amaya Martín, Fernanda Escribano y Mariona Vilagran, por su inestimable ayuda en el desarrollo del artículo y en la búsqueda de los casos.