Revisar la fisiopatología de la enfermedad hepática crónica asociada a la cirugía de Fontan, sus cambios histológicos y sus manifestaciones radiológicas.
ConclusionesLa enfermedad hepática crónica asociada a la cirugía de Fontan corresponde al conjunto de cambios estructurales y funcionales hepáticos secundarios a las modificaciones hemodinámicas propias de esta cirugía. Sus manifestaciones radiológicas comprenden: alteraciones en el tamaño y contorno hepático, alteraciones en el patrón de realce o intensidad de señal, anomalías en las estructuras vasculares y lesiones focales, que incluyen nódulos benignos hipercaptantes en fase arterial y carcinoma hepatocelular. El radiólogo debe de estar familiarizado con esta patología y sus complicaciones, puesto que los pacientes con cirugía de Fontan representan una población cada vez mayor, candidata a un número creciente de pruebas de imagen.
To review the pathophysiology of Fontan-associated liver disease, its histologic changes, and its radiologic manifestations.
ConclusionsFontan-associated liver disease is the result of a set of structural and functional changes in the liver that occur secondary to hemodynamic changes brought about by Fontan surgery. The radiologic manifestations of Fontan-associated liver disease consist of changes in the size and shape of the liver, alterations in the signal intensity or pattern of enhancement, abnormalities in the vascular structures, and focal lesions, which include benign nodules with intense uptake in the arterial phase and hepatocellular carcinoma. Radiologists need to be familiar with this disease and its complications, because the number of patients who undergo Fontan surgery continues to increase, and these patients undergo an increasing number of imaging tests.
La cirugía de Fontan (CF) es un procedimiento paliativo en el que el retorno venoso sistémico se deriva a la circulación pulmonar evitando el ventrículo derecho. Esta técnica se emplea en cardiopatías congénitas complejas cuya característica común es tener un solo ventrículo funcionante1. Los defectos cardíacos congénitos más comúnmente tratados mediante CF son: atresia tricúspide, atresia pulmonar con tabique ventricular intacto, síndrome del corazón izquierdo hipoplásico y ventrículo único de doble entrada2.
El procedimiento original de Fontan consistía en la conexión directa de la aurícula derecha a las arterias pulmonares (variante auriculopulmonar). Esta técnica asociaba un importante riesgo de arritmia y trombosis y actualmente se considera obsoleta1. La CF actual (variante bicavopulmonar) se realiza en dos etapas, lo que permite que el paciente se adapte a los cambios hemodinámicos, y reduce la morbilidad y la mortalidad quirúrgicas2. Dichas etapas son:
- 1.
Conexión cavopulmonar parcial o procedimiento de Glenn bidireccional: conecta la vena cava superior (VCS) a la circulación arterial pulmonar.
- 2.
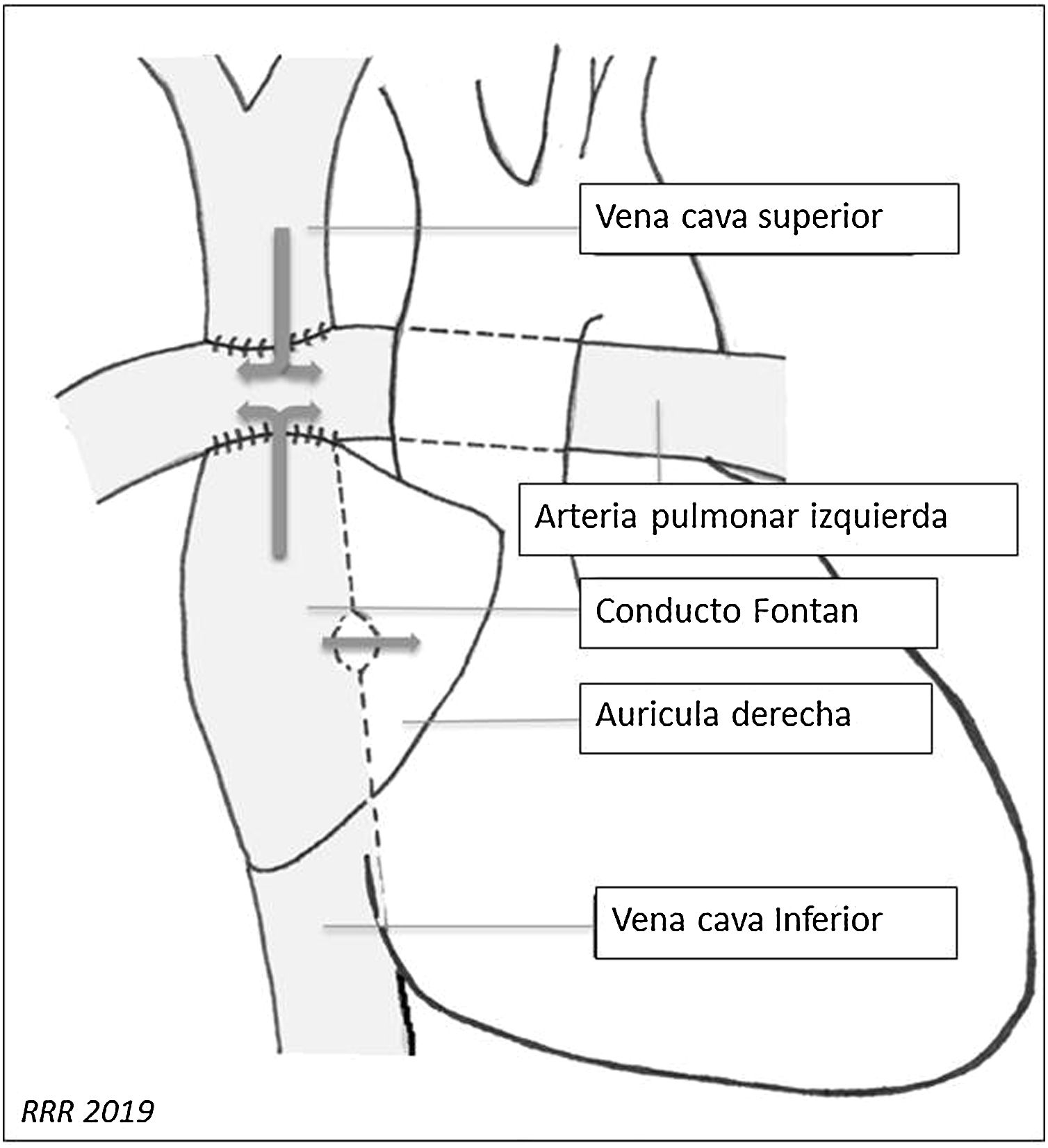
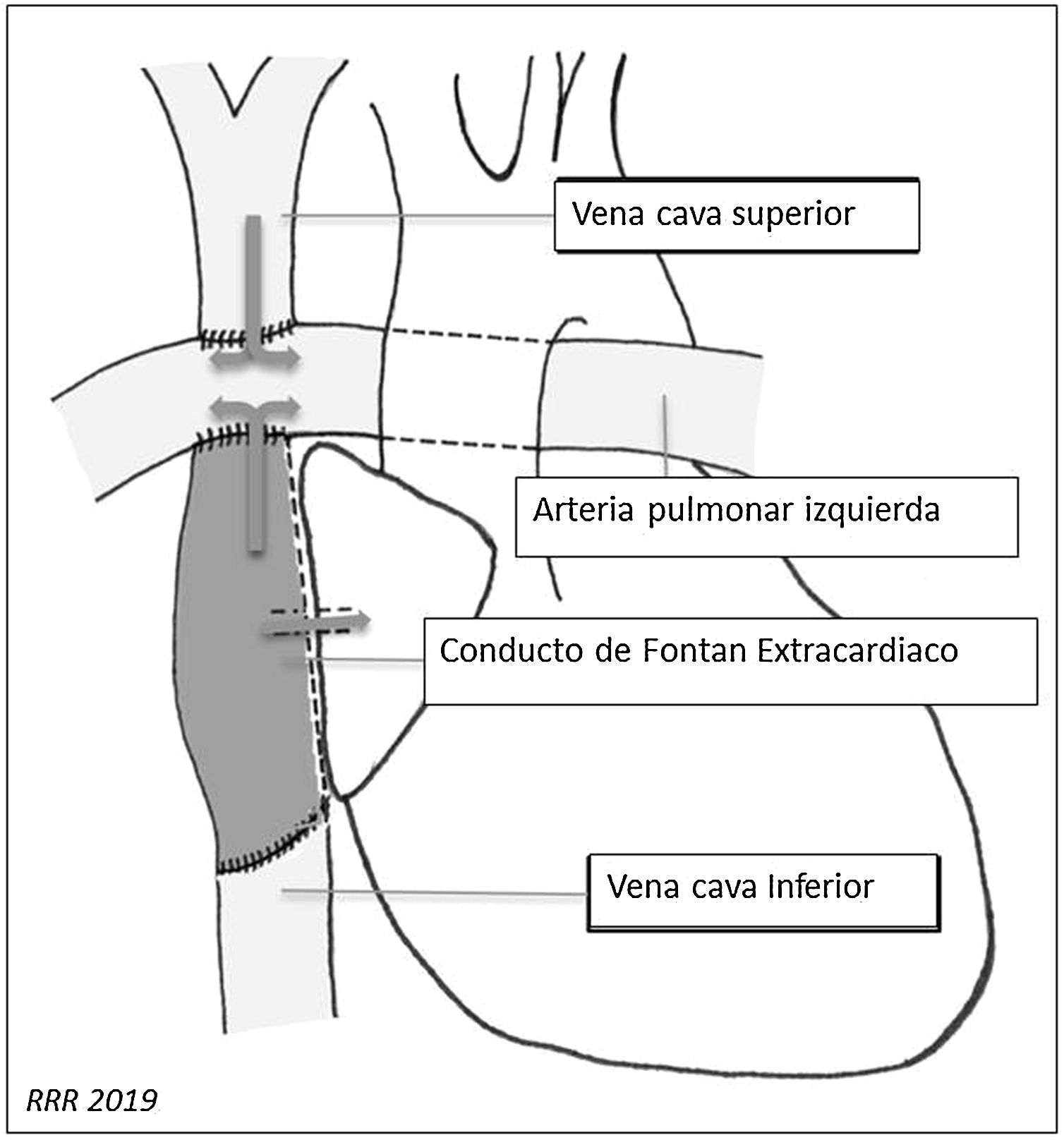
Conexión cavopulmonar total o procedimiento de Fontan modificado: crea una conexión directa entre la vena cava inferior (VCI) y la circulación arterial pulmonar, preservando la derivación de Glenn previa. La conexión entre la VCI y las arterias pulmonares se realiza mediante un conducto que puede ser intraauricular o extracardiaco (figs. 1 y 2).
Los pacientes con CF representan una población en crecimiento que sobrevive mayoritariamente hasta la edad adulta. Con la técnica actual, la supervivencia a los 15 años tras la cirugía alcanza el 95%3. Sin embargo, las modificaciones hemodinámicas tras la CF originan a largo plazo importantes complicaciones en múltiples órganos, como la insuficiencia venosa periférica, la enteropatía pierde-proteínas o la enfermedad hepática crónica asociada al Fontan (EHCF)4.
La EHCF se define como la alteración estructural y funcional hepática derivada de los cambios hemodinámicos por la circulación de Fontan, excluyendo otras causas plausibles de daño hepático: viral, toxicidad medicamentosa o alcohol5.
Debe de recordarse que EHCF es un término amplio que abarca cambios morfológicos y estructurales en el parénquima hepático, nódulos hepáticos hipervasculares y cirrosis hepática6.
En la fisiopatología de la disfunción hepática tras la CF intervienen la elevación de la presión venosa central (PVC) y la disminución del gasto cardiaco1,5–7.
La CF causa invariablemente un aumento sostenido de la PVC y una congestión venosa pasiva crónica4,8. La elevación de la PVC se transmite a las venas suprahepáticas y a los sinusoides, lo que reduce el flujo venoso portal, parcialmente compensado por el aumento de la vascularización arterial. Además, condiciona una hiperpresión y congestión sinusoidal que conduce a edema en el espacio de Disse, situado entre los hepatocitos y el endotelio sinusoidal. El edema en el espacio de Disse y el menor flujo portal dificultan la difusión de oxígeno y nutrientes a los hepatocitos y finalmente conducen a la atrofia y a la necrosis hepatocitaria con fenómenos fibrogénicos1,4,9–11.
La mayoría de los pacientes con CF presentan un gasto cardiaco disminuido que conduce a hipoxemia en los diferentes órganos, incluido el hígado. La hipoxemia agrava y contribuye a la necrosis hepatocitaria y al estado profibrogénico generado por la elevación de la PVC1,4,7.
Además, el drenaje linfático deficiente en los pacientes con CF podría incrementar el edema en el intersticio hepático y contribuir a la fisiopatología de la EHCF12. No obstante, el papel de la disfunción linfática en la EHCF requiere más estudios.
Cambios histológicos en EHCFLos fenómenos fisiopatológicos descritos y la arquitectura compleja del hígado, con doble aporte vascular y un solo drenaje venoso, determinan las alteraciones histológicas de la EHCF.
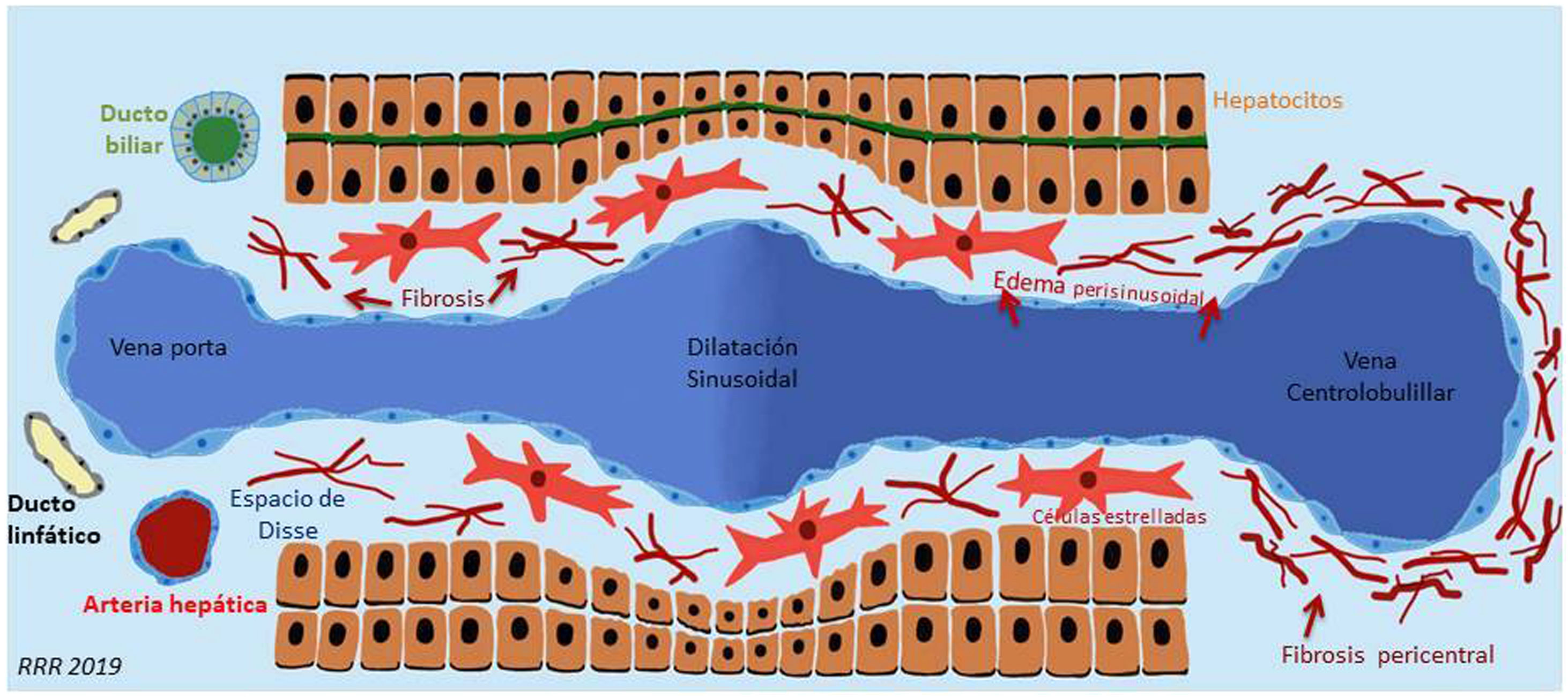
Los cambios histológicos comienzan con la dilatación de la vena centrolobulillar, del sinusoide hepático y de los conductos linfáticos periportales. Posteriormente, aparece atrofia de los hepatocitos, debido al menor aporte de oxígeno y nutrientes a estos, lo que induce la activación de las células estrelladas, con gran capacidad fibrogénica, que favorecen el depósito progresivo de colágeno. La fibrosis, la atrofia y la necrosis hepatocitaria son más evidentes en la proximidad de la vena centrolobulillar (zona 3), por la mayor dificultad para la llegada de oxígeno. En fases más avanzadas se establecen puentes fibrosos entre las zonas centrolobulillares, que finalizan en cirrosis global con áreas de regeneración. Este patrón, conocido como “cirrosis invertida”, contrasta con la fibrosis secundaria a cirrosis alcohólica o por hepatitis C, donde los puentes de fibrosis ocurren entre los espacios porta1,4,5,9,10 (fig. 3).
Cambios histológicos en la enfermedad hepática crónica asociada a la cirugía de Fontan que incluyen la dilatación de la vena centrolobulillar y del sinusoide hepático, la atrofia de los hepatocitos y la activación secundaria de las células hepáticas estrelladas. El proceso de fibrosis es más intenso en la región próxima a la vena centrolobulillar.
La historia natural de la EHCF es difícilmente predecible y su evolución depende fundamentalmente de la enfermedad cardiaca1. No obstante, el tiempo transcurrido desde el procedimiento es un factor determinante del grado de fibrosis hepática, hallazgo histológico universal en los pacientes con CF13.
Papel de las técnicas de imagen en la EHCFLa ecografía, la tomografía computarizada (TC) y la resonancia magnética (RM) se emplean para valorar la presencia de signos de EHCF y sus complicaciones, y son especialmente importantes en la detección y caracterización de los nódulos hepáticos.
La utilidad de la elastografía es limitada en pacientes con EHCF, debido a su incapacidad para distinguir entre la contribución de la congestión venosa y la contribución de la fibrosis a los valores de rigidez hepática (VRH)14. El control evolutivo de los VRH en estos pacientes podría tener mayor utilidad clínica que una evaluación aislada15,16.
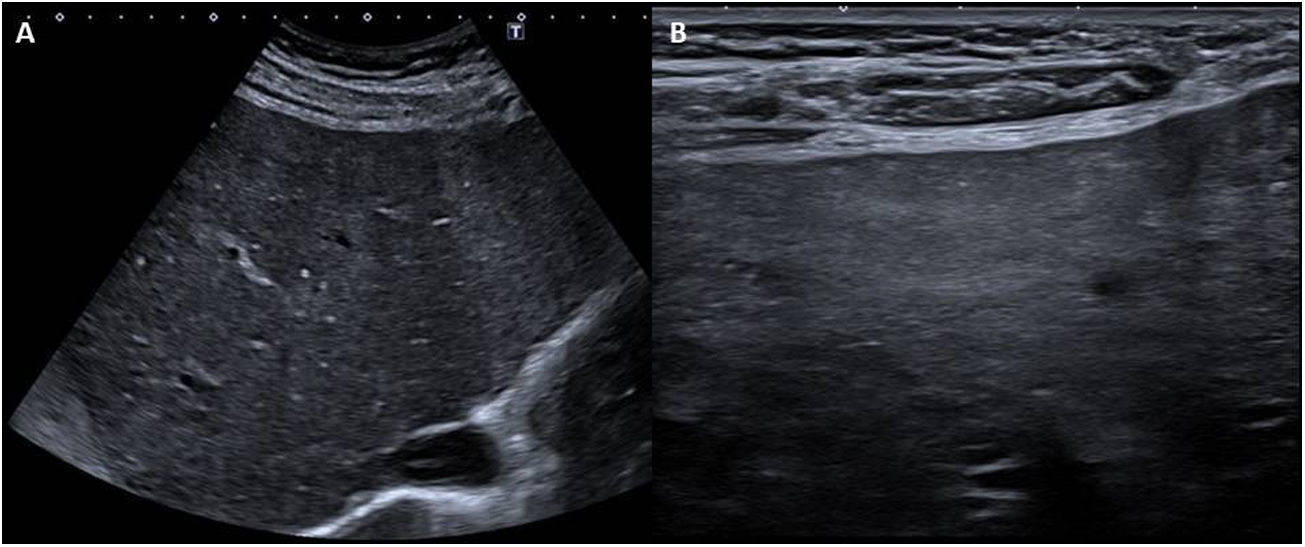
Hallazgos radiológicos en la EHCFAlteraciones parenquimatosas y vasculares en EHCFEcografía y ecografía DopplerAl comienzo de la enfermedad, el tamaño del hígado suele ser normal y su ecogenicidad normal o ligeramente hipoecogénica. Con el desarrollo de fibrosis y cirrosis, aparecen la nodularidad y la irregularidad del contorno hepático, visibles con sondas de alta y baja frecuencia, ecogenicidad parenquimatosa heterogénea (favorecida por la presencia de nódulos), áreas de atrofia focal e hipertrofia del lóbulo caudado3,5,6,17–20 (fig. 4).
Mujer de 26 años con cirugía de Fontan extracardiaca hace 20 años por corazón univentricular izquierdo de doble entrada con atresia pulmonar. Imágenes ecográficas con sondas de baja y alta frecuencia (A y B, respectivamente) en las que se observa una ecogenicidad parenquimatosa moderadamente heterogénea, así como nodularidad e irregularidad del contorno hepático (mejor visible con la sonda lineal), signos de enfermedad hepática crónica asociada a la cirugía de Fontan evolucionada.
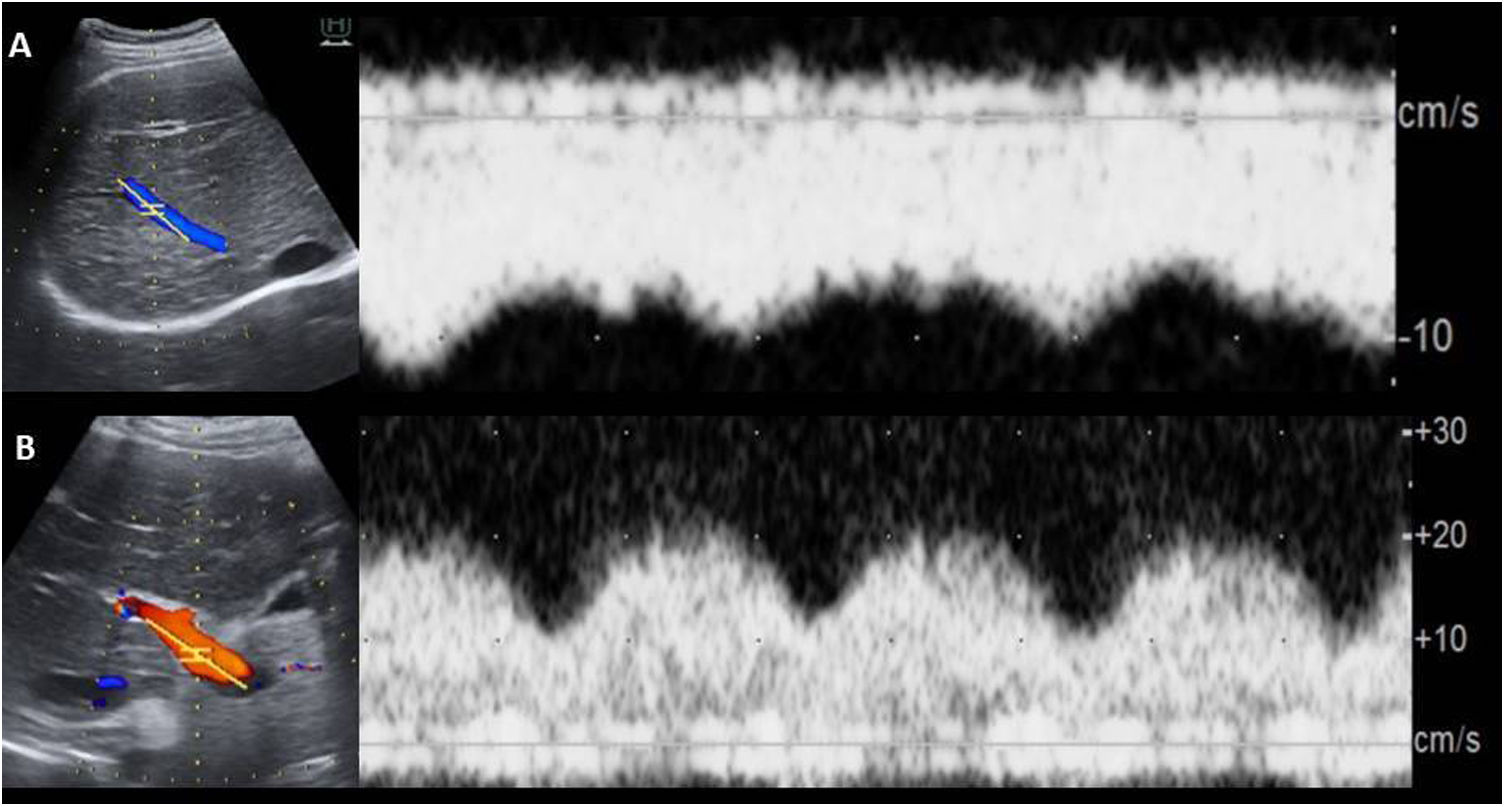
La dilatación de la VCI y de las venas suprahepáticas es un hallazgo común similar a otros casos de congestión hepática6,9,10. En ecografía Doppler la pérdida del patrón trifásico en las venas hepáticas es universal en pacientes con CF1,6. La pérdida del flujo hepatópeto puede representar un aumento de la rigidez hepática secundaria a fibrosis o cirrosis6 (fig. 5).
Varón de 20 años con cirugía de Fontan a los 8 años de edad por atresia pulmonar y ventrículo de doble entrada con vasos en D-malposición. Pérdida del patrón trifásico en venas suprahepáticas (A) y flujo portal marcadamente pulsátil (aunque con velocidad media conservada) en el contexto de enfermedad hepática crónica asociada a la cirugía de Fontan.
En la vena porta es frecuente observar disminución de la velocidad (<16 cm/s) y aumento de la pulsatilidad21. En pacientes con CF, el flujo portal es invariablemente hepatópeto y el diámetro de la vena porta principal es normal o menor del habitual6 (fig. 5).
La elevación de los índices de resistencia (>0,71) y pulsatilidad (>1,3) de la arteria mesentérica superior, tronco celiaco y arteria hepática es un hallazgo inespecífico que puede darse en estos pacientes1,21.
Los hallazgos radiológicos en la hipertensión portal (HTP) secundaria a EHCF: esplenomegalia, ascitis o circulación venosa colateral, son idénticos a los presentes en HTP por otras causas. No obstante, la HTP grave es infrecuente en pacientes con EHCF. La aparición de varices desde la circulación sistémica a la pulmonar no necesariamente refleja un gradiente de presión transhepático significativo. Además, la presencia de ascitis puede indicar sobrecarga linfática y descompresión a la cavidad peritoneal4.
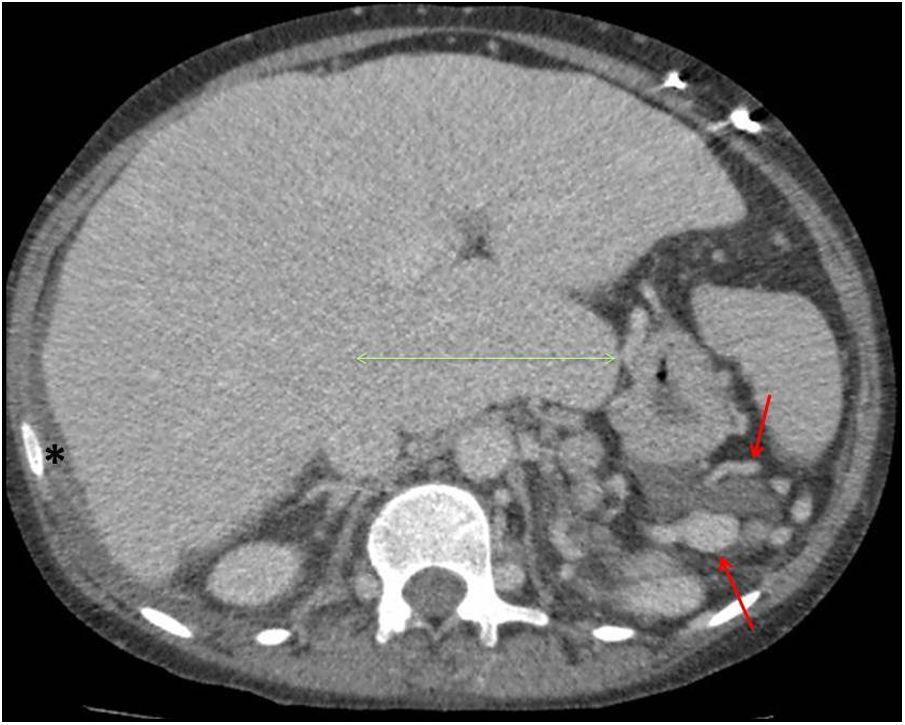
TC y RMLas modificaciones en el tamaño, contorno, vasos hepáticos y los signos de HTP son similares a los descritos para la ecografía (fig. 6).
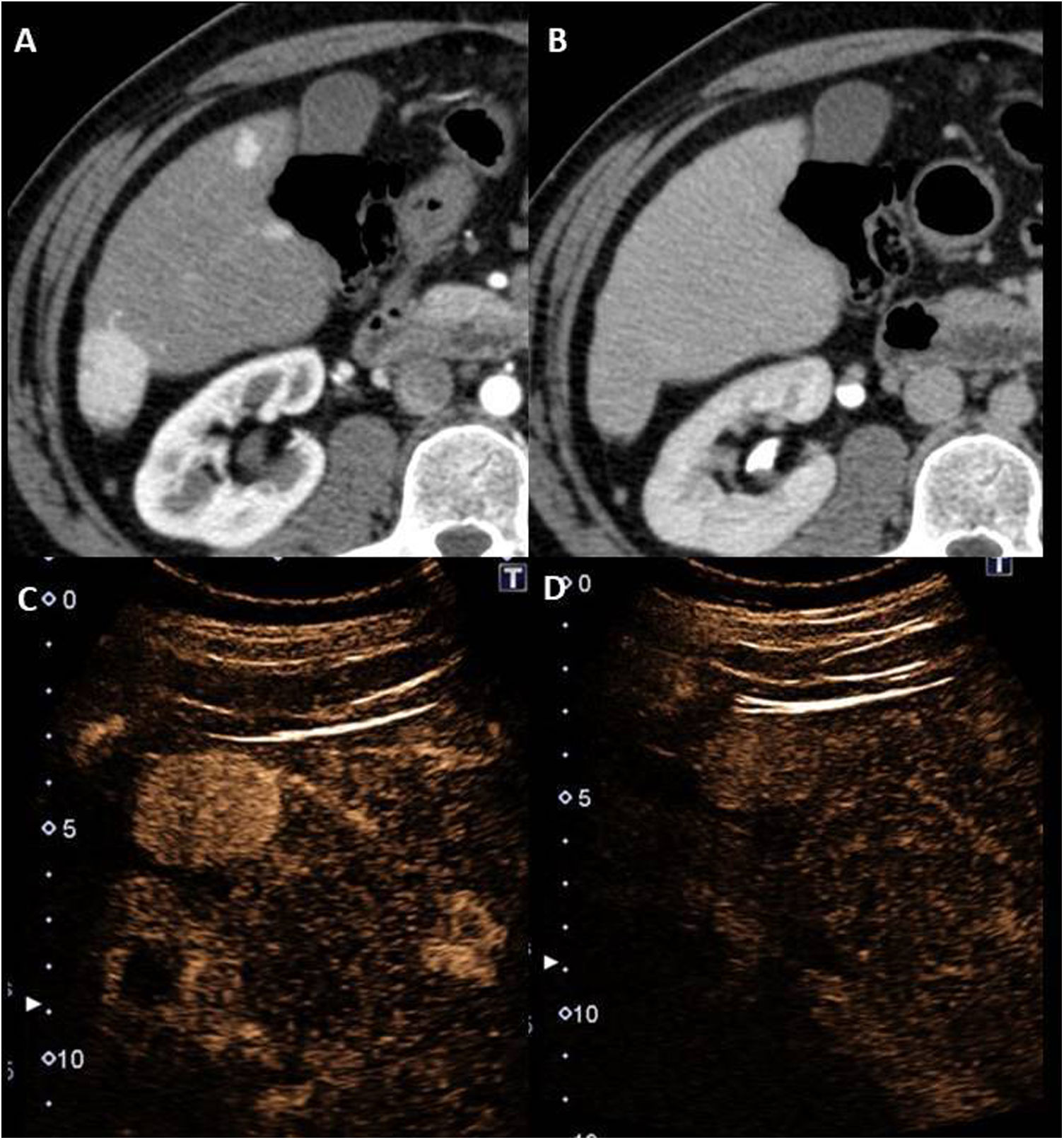
Mujer de 24 años, con tronco arterioso de tipo I, hipoplasia de ventrículo derecho y estenosis de ambas ramas pulmonares, intervenida mediante cirugía de Fontan extracardiaca hace 11 años. Tomografía computarizada abdominal con contraste intravenoso que muestra signos de enfermedad hepática crónica asociada a la cirugía de Fontan avanzada, en el que destacan la lobulación del contorno hepático y la marcada hipertrofía del lóbulo caudado. Existe además circulación colateral prominente en región subdiafragmática izquierda (flechas rojas) y una mínima cantidad de líquido ascítico subdiafragmático derecha (asterisco) sugestivos de hipertensión portal y descompensación hidrópica.
En la TC y la RM con contraste la congestión hepática pasiva se manifiesta con un patrón de realce en mosaico. Consiste en bandas moteadas y reticulares de hiporrealce, de predominio periférico, visibles durante la fase portal, que se hacen isocaptantes en fase de equilibrio5,6,18,20 (fig. 7).
Debe de recordarse que el patrón de captación en mosaico constituye un hallazgo frecuente en EHCF y es secundario a un realce relativamente lento alrededor de las venas hepáticas congestionadas. Su presencia se correlaciona con un mayor grado de fibrosis hepática6.
Varón de 22 años con cirugía de Fontan hace 17 años por corazón univentricular de tipo izquierdo con malposición de grandes vasos. Secuencia T1-THRIVE posgadolinio extracelular en fase portal (A), en la que se observa patrón de realce en mosaico (flechas amarillas), que se hace isointenso en la fase de equilibrio (B), secundario a la congestión pasiva. C) Secuencia T1-THRIVE en fase hepatocelular después de la administración de ácido gadoxético que muestra bandas reticulares hipointensas periféricas por congestión y disminución de la función hepática. Nótese la correlación con el patrón en mosaico visible en fase portal.
En fase hepatobiliar tras medio de contraste hepatoespecífico existe un realce heterogéneo que refleja la congestión y la disminución de la función hepática (fig. 7). Las bandas reticulares hipointensas pueden deberse a venas dilatadas o a la existencia de tabiques fibrosos6.
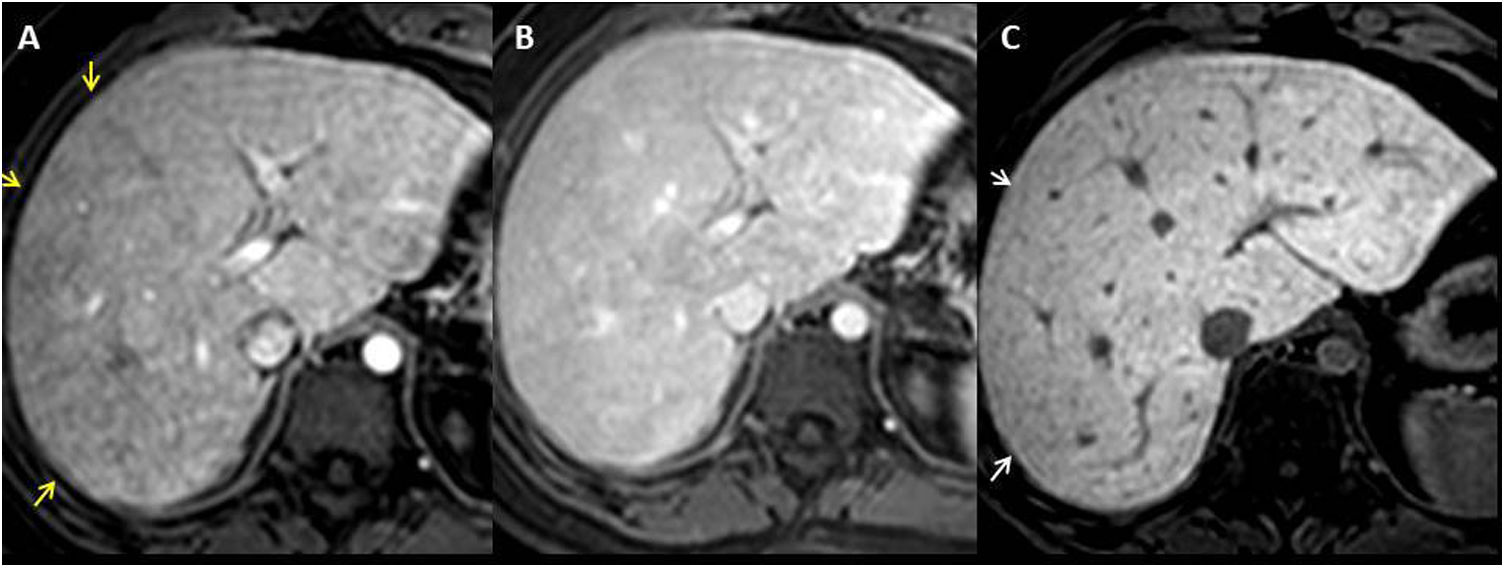
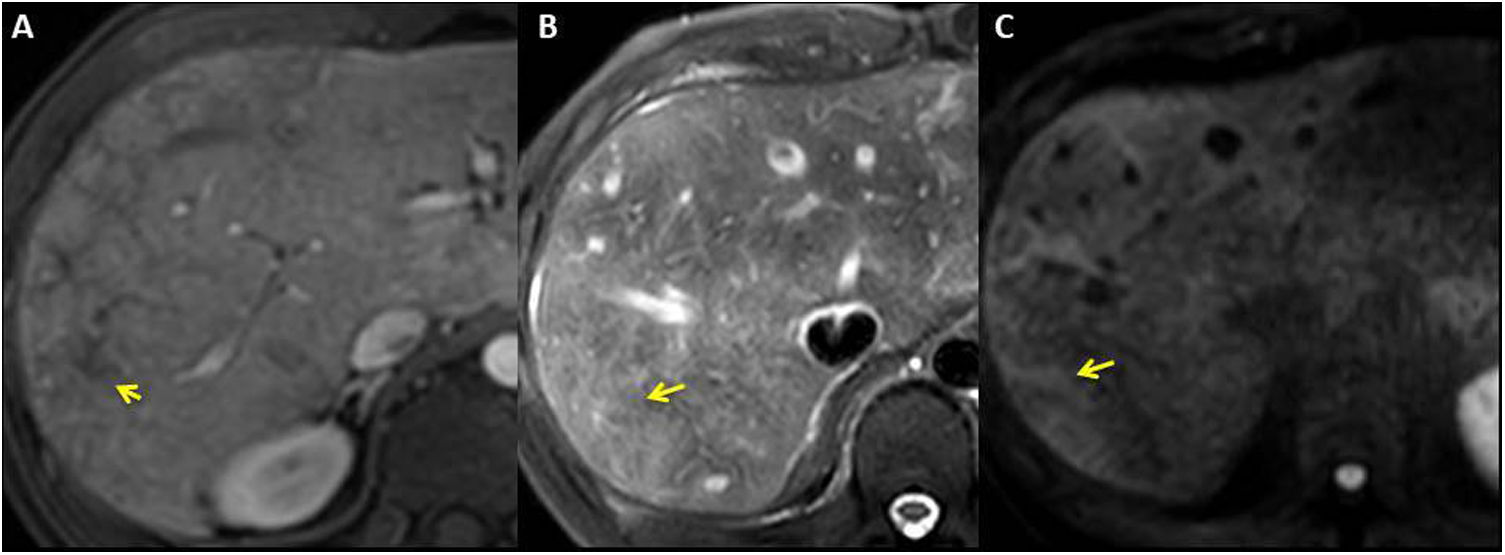
Las áreas de realce anómalo en la periferia del hígado pueden mostrar hiperseñal en secuencias T2/STIR y en difusión e hipointensidad en las secuencias T1 (fig. 8). La presencia de bajos coeficientes de difusión aparente (ADC) e hiperintensidad en la difusión con valores altos de “b” sugiere daño hepático progresivo debido a la congestión pasiva4,6,22,23.
Mujer de 20 años con corazón univentricular de tipo izquierdo, de doble entrada, aorta en L-malposición y atresia pulmonar con procedimiento de Fontan extracardiaco a los 8 años de edad. La secuencia T1-THRIVE posgadolinio en fase portal (A) muestra realce periférico reticular (flechas amarillas) que se corresponde con áreas periféricas hiperintensas en T2-SPAIR (B) y difusión (valor “b” 1000).
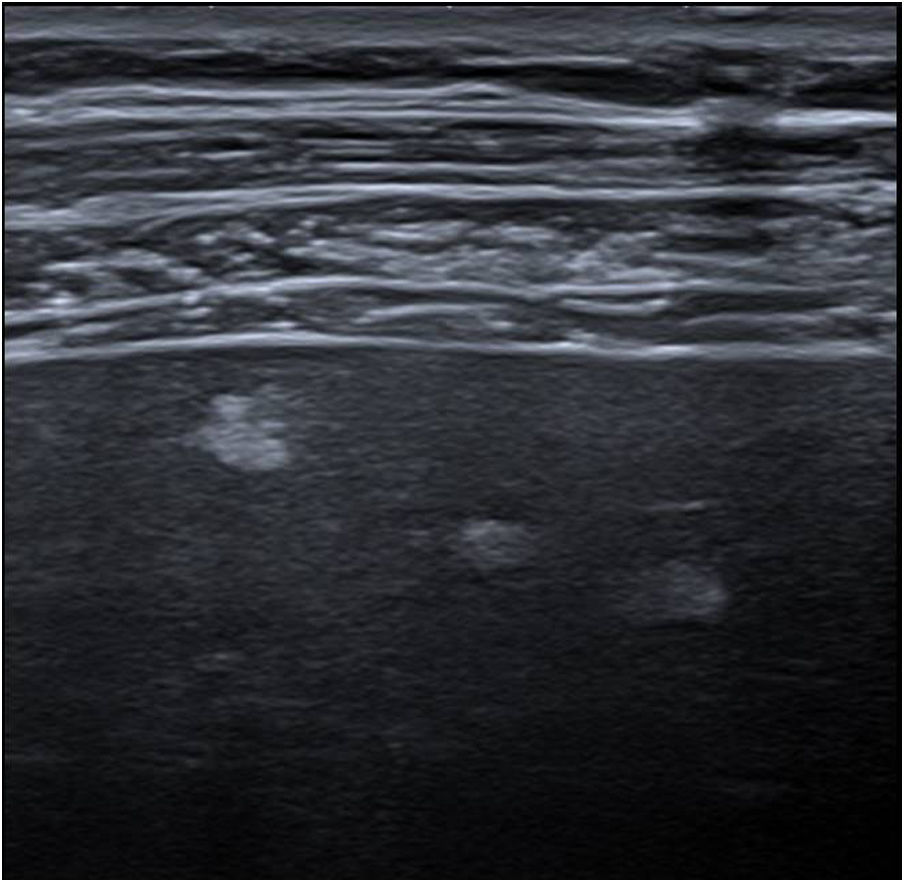
En la ecografía es frecuente detectar múltiples lesiones focales hiperecogénicas periféricas de pequeño tamaño (<5 mm), con márgenes irregulares, visibles con transductor de alta frecuencia (fig. 9). Con la sonda de baja frecuencia generalmente se observan solo como áreas de ecotextura heterogénea; tampoco son visibles en TC o RM. Se cree que podrían representar etapas tempranas de fibrosis hepática y no muestran una clara correlación con la duración del Fontan18.
Varón de 31 años con cirugía de Fontan extracardiaca hace 21 años por corazón univentricular de tipo izquierdo. Imagen ecográfica con sonda lineal de alta frecuencia que muestra varios nódulos hiperecogénicos, menores de 5 mm, característicos de la enfermedad hepática crónica asociada a la cirugía de Fontan. Estas lesiones no fueron visibles con sonda de baja frecuencia ni con estudio de TC dinámico.
Más de un tercio de los pacientes con EHCF muestran lesiones focales que incluyen nódulos benignos hipercaptantes en fase arterial y carcinoma hepatocelular (CHC)24.
Los nódulos benignos se denominan nódulos regenerativos o hiperplasia nodular focal-like (HNF-like) en la literatura científica y son similares a los visibles en pacientes con obstrucción al flujo venoso hepático, como en el síndrome de Budd-Chiari o la insuficiencia cardíaca derecha6,25.
Las HNF-like muestran idénticas características macro- y microscópicas que las HNF tradicionales, pero asentando en un hígado patológico18,20,25. Su prevalencia en adultos con CF es del 20-30%6,18. El desequilibrio en la microcirculación hepática por la congestión pasiva, la consecuente disminución del flujo portal y el aumento compensatorio del arterial se consideran los mecanismos fisiopatológicos para el desarrollo de estos nódulos6,18,20,26. El potencial maligno de la HNF-like es incierto27.
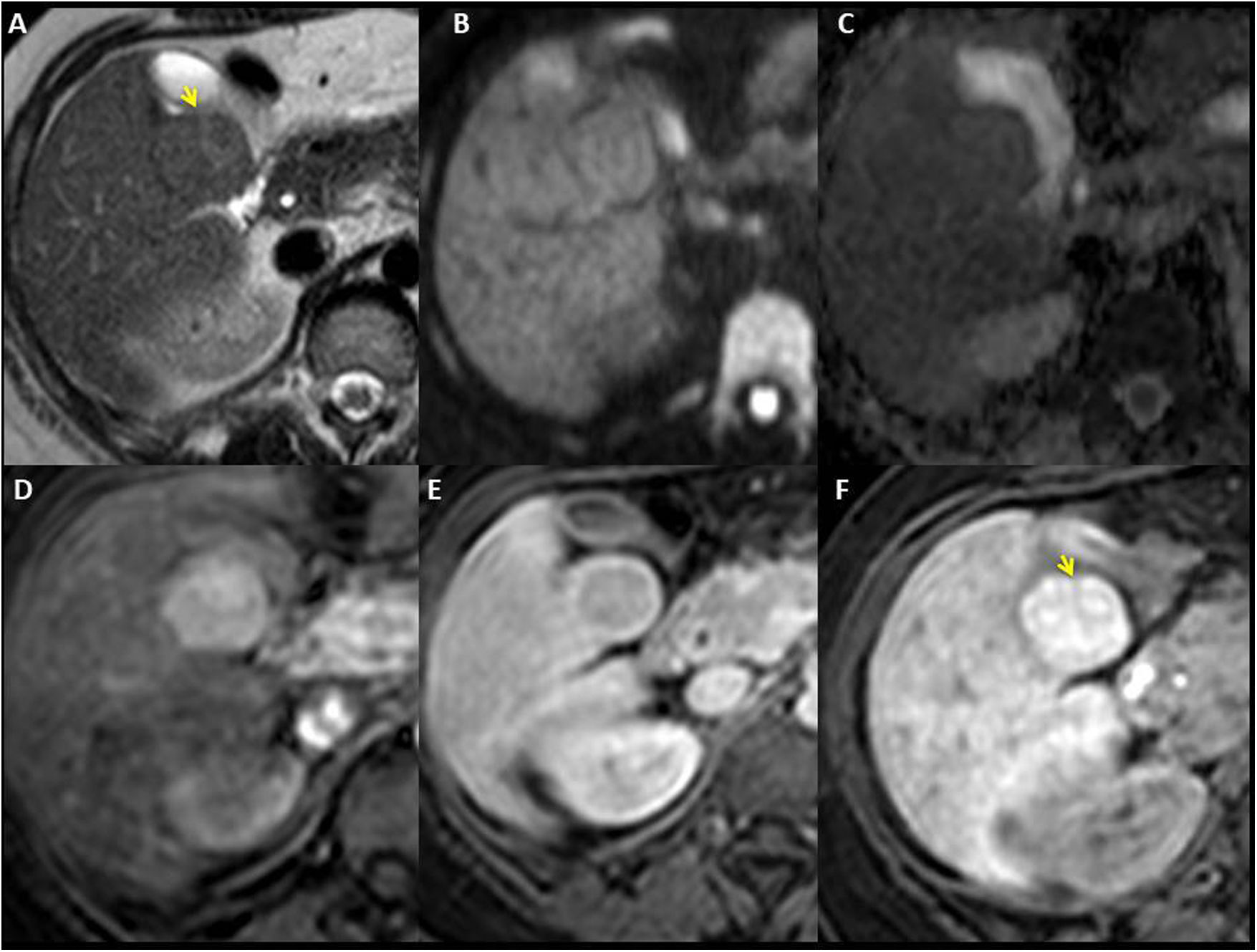
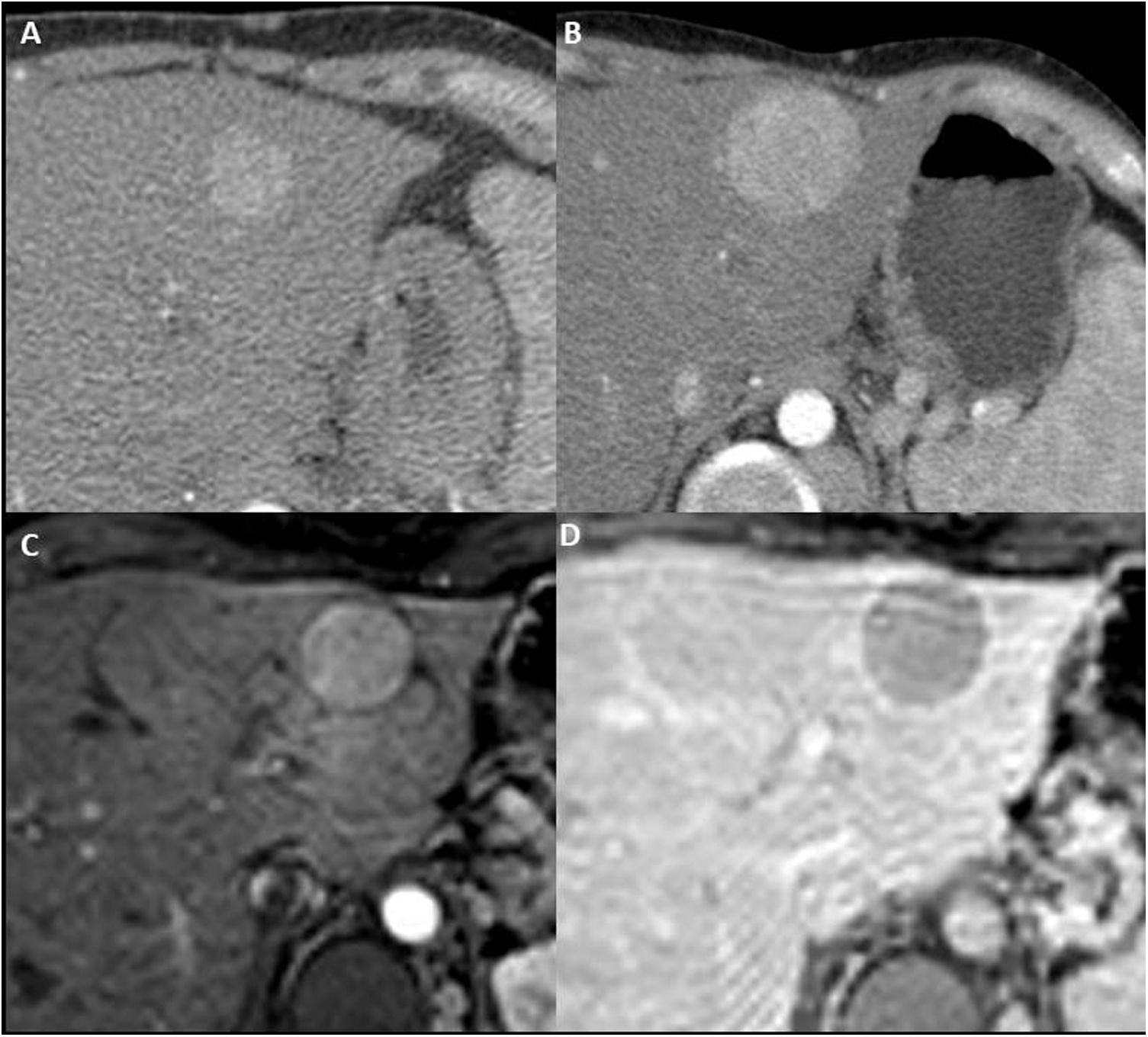
Las HNF-like suelen ser pequeñas (<3 cm) y múltiples6,25, con predilección por el lóbulo derecho y frecuentemente a menos de 2 cm de la superficie6,18 (fig. 10). Suelen ser homogéneas en todas las secuencias, levemente hipo/isointensas en T1, levemente hiper/isointensas en T2, con ausencia o leve restricción de la difusión (fig. 11). Tras contraste en RM, TC o ecografía, son homogéneamente hipervasculares en fase arterial e isocaptantes al parénquima en fase de equilibrio6,25,27 (fig. 10). Las lesiones de mayor tamaño pueden presentar una cicatriz central, similar a la de las HNF tradicionales6,25 (fig. 11).
Varón de 35 años con corazón univentricular de tipo izquierdo con dos válvulas auriculoventriculares, orificio bulboventricular restrictivo y estenosis subpulmonar, intervenido mediante Fontan extracardiaco hace 20 años. Imágenes de tomografía computarizada dinámica en fases arterial tardía (A) y de equilibrio (B) que muestran HNF-like de características típicas. En el estudio ecográfico con Sonovue® (C y D) centrado en la lesión del segmento VI de mayor entidad, su comportamiento es superponible (hipervascular en fase arterial sin posterior lavado).
Mujer de 23 años con cirugía de Fontan hace 13 por atresia pulmonar con septo íntegro y ventrículo derecho con sinusoides. HNF-like en el segmento V isointensa en T2-TSE (A), difusión (valor “b” 1000) (B) y mapa ADC (C). En la secuencia T2 muestra una cicatriz central hiperintensa (flecha amarilla). T1-THRIVE posgadolinio extracelular en el que la lesión muestra un carácter marcadamente hipervascular en la fase arterial (D) con lavado en la fase de equilibrio (E) y una cápsula periférica de realce (características atípicas). F) Secuencia T1-THRIVE en fase hepatocelular tras administración de ácido gadoxético, que muestra intensa incorporación homogénea del medio de contraste (a excepción de la cicatriz central).
El lavado de contraste en fase portal o de equilibrio es infrecuente, pero puede darse en las HNF-like, imitando el comportamiento de un CHC6,24,27 (fig. 11). Por ello, no deben de aplicarse criterios LIRADS a los nódulos en estos pacientes. La causa del lavado se desconoce, aunque podría estar relacionada con la congestión, la fibrosis o el suministro arterial hepático predominante en el parénquima circundante27.
Debe de recordarse que en fase hepatobiliar, tras medios de contraste hepatoespecíficos, la retención homogénea del contraste incrementa significativamente la probabilidad de que un nódulo hepático en un paciente con EHCF sea benigno6,20,27. La cicatriz central presente en algunos casos puede permanecer hipointensa durante esta fase (fig. 11).
El CHC es reconocido actualmente como una complicación infrecuente en pacientes con EHCF. El riesgo anual de CHC en pacientes cirróticos con EHCF es del 1-5%28. Algunos estudios indican incluso que su incidencia podría ser superior29. Se ha descrito CHC sobre cirrosis asociada a EHCF en pacientes muy jóvenes, con un caso en una paciente de solo 16 años30.
El aumento progresivo del tamaño del nódulo, los cambios en sus características radiológicas, la restricción de la difusión, el lavado de contraste, la arquitectura en mosaico, la trombosis tumoral o la necrosis deben incrementar la sospecha de CHC en pacientes con EHCF (fig. 12). La elevación de la alfa-fetoproteína sérica puede ser útil ante un nódulo de características sospechosas6,8,9,27.
Mujer de 23 años con corazón univentricular izquierdo y cirugía de Fontan hace 19 años. Nódulo en segmento II hipervascular en fase arterial tardía (A) con lavado en fase de equilibrio (no mostrada) que incrementó de manera significativa su tamaño en el control realizado posteriormente (B). En la secuencia T1-THRIVE posgadolinio en fases arterial (C) y de equilibrio (D), el comportamiento radiológico es similar, y se identifica además cápsula de realce. Se confirmó que la lesión correspondía a un carcinoma hepatocelular.
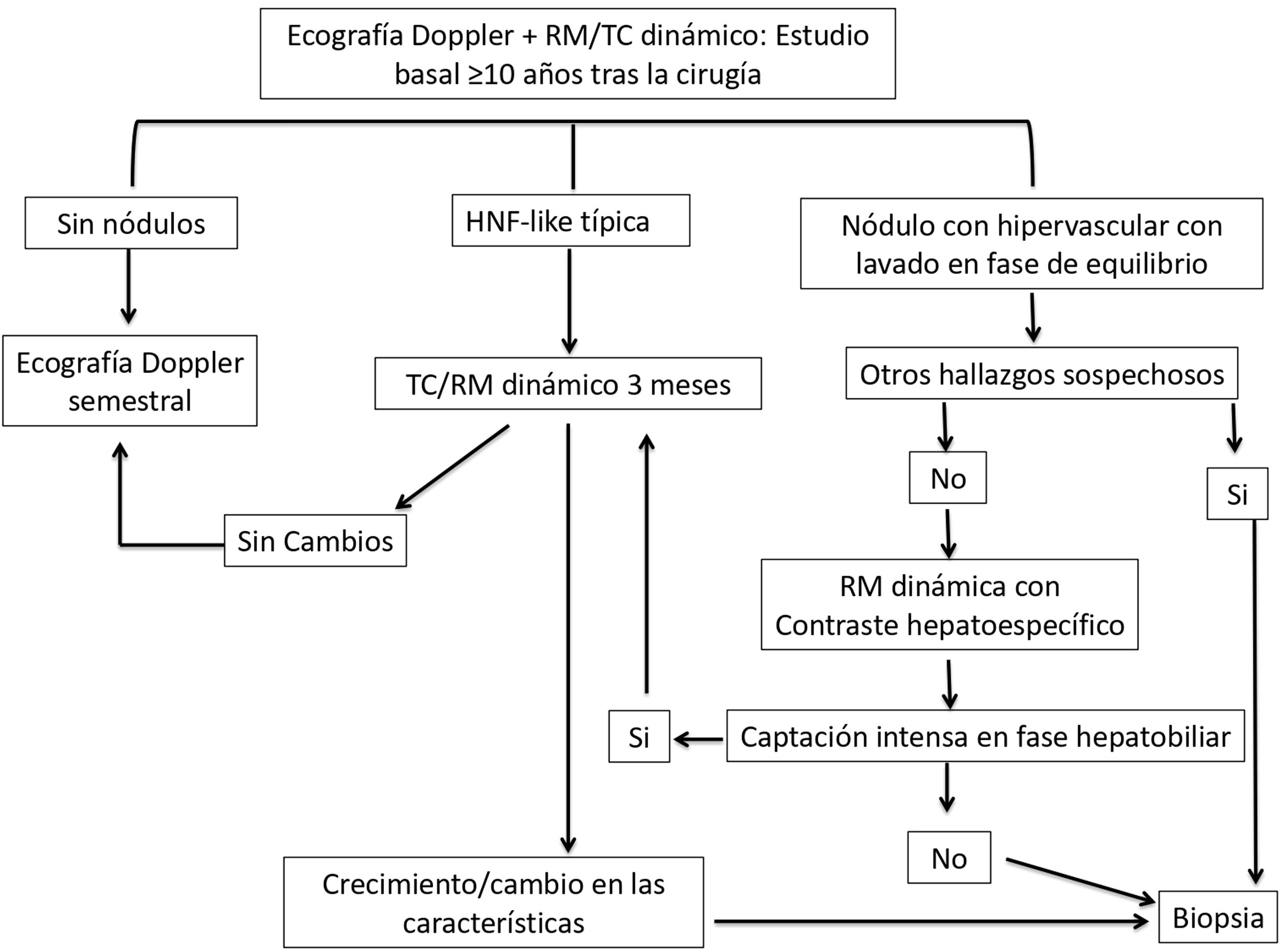
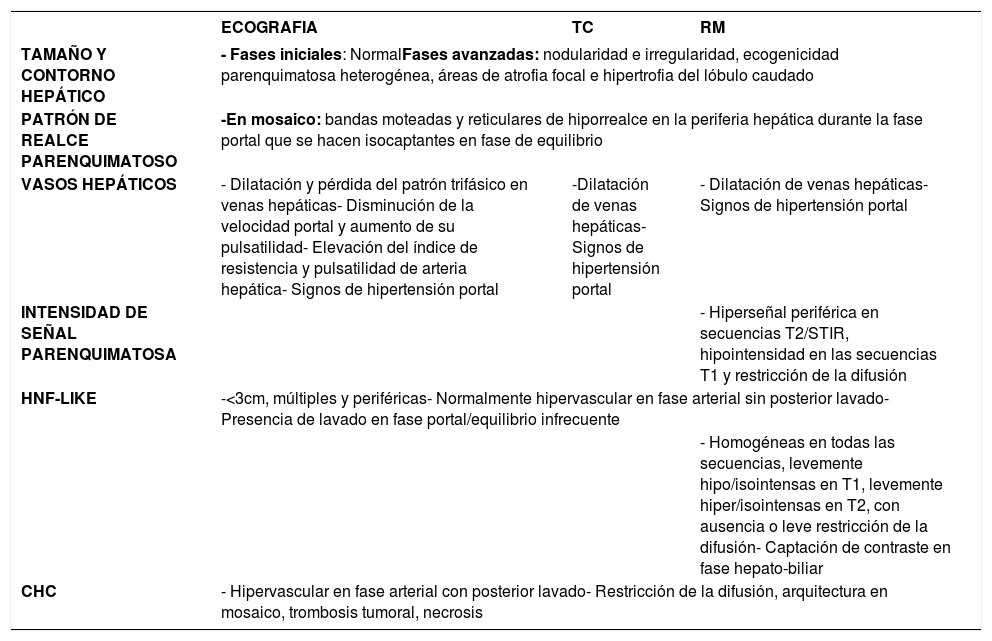
Dado que la EHCF y el CHC son importantes complicaciones en pacientes con CF, la realización periódica de estudios imagen es esencial para su adecuado seguimiento. No hay un consenso definitivo para el manejo de lesiones focales en pacientes con EHCF (en nuestro centro se propone el algoritmo representado en la figura 13). La tabla 1 representa un resumen de las principales manifestaciones radiológicas de esta entidad.
Resumen de las características radiológicas del parénquima y los nódulos en EHCF
| ECOGRAFIA | TC | RM | |
|---|---|---|---|
| TAMAÑO Y CONTORNO HEPÁTICO | - Fases iniciales: NormalFases avanzadas: nodularidad e irregularidad, ecogenicidad parenquimatosa heterogénea, áreas de atrofia focal e hipertrofia del lóbulo caudado | ||
| PATRÓN DE REALCE PARENQUIMATOSO | -En mosaico: bandas moteadas y reticulares de hiporrealce en la periferia hepática durante la fase portal que se hacen isocaptantes en fase de equilibrio | ||
| VASOS HEPÁTICOS | - Dilatación y pérdida del patrón trifásico en venas hepáticas- Disminución de la velocidad portal y aumento de su pulsatilidad- Elevación del índice de resistencia y pulsatilidad de arteria hepática- Signos de hipertensión portal | -Dilatación de venas hepáticas- Signos de hipertensión portal | - Dilatación de venas hepáticas- Signos de hipertensión portal |
| INTENSIDAD DE SEÑAL PARENQUIMATOSA | - Hiperseñal periférica en secuencias T2/STIR, hipointensidad en las secuencias T1 y restricción de la difusión | ||
| HNF-LIKE | -<3cm, múltiples y periféricas- Normalmente hipervascular en fase arterial sin posterior lavado- Presencia de lavado en fase portal/equilibrio infrecuente | ||
| - Homogéneas en todas las secuencias, levemente hipo/isointensas en T1, levemente hiper/isointensas en T2, con ausencia o leve restricción de la difusión- Captación de contraste en fase hepato-biliar | |||
| CHC | - Hipervascular en fase arterial con posterior lavado- Restricción de la difusión, arquitectura en mosaico, trombosis tumoral, necrosis | ||
CHC: carcinoma hepatocelular; HNF: hiperplasia nodular focal; TC: tomografía computarizada; RM: resonancia magnética.
La fisiopatología de la EHCF difiere de los mecanismos fibróticos y cirróticos habituales. En las fases iniciales de la enfermedad existen algunos cambios radiológicos que difieren de otras enfermedades hepáticas crónicas (presencia de nódulos hiperecogénicos menores de 5 mm, pérdida del patrón trifásico de venas suprahepáticas o patrón de realce hepático en mosaico); no obstante, en fases avanzadas de la enfermedad puede ser indistinguible de otras causas de fibrosis/cirrosis hepática.
La EHCF implica cambios en la morfología, contorno, tamaño, estructuras vasculares y patrón de realce del parénquima. Hay una incidencia aumentada de HNF-like y CHC, cuyo comportamiento radiológico puede solaparse en algunas ocasiones. El radiólogo debe saber que los pacientes con CF son una población en crecimiento y la EHCF es una entidad cada vez más común. El seguimiento mediante técnicas de imagen está justificado en estos pacientes debido al riesgo aumentado de CHC.
Autoría- 1.
Responsable de la integridad del estudio: BVS, MJP, DRV, JJB, JMB.
- 2.
Concepción del estudio: BVS, MJP, DRV, JJB, JMB.
- 3.
Diseño del estudio: BVS, MJP, DRV, JJB, JMB.
- 4.
Obtención de los datos: BVS, MJP, DRV, JJB, JMB.
- 5.
Análisis e interpretación de los datos: BVS, MJP, DRV, JJB, JMB.
- 6.
Tratamiento estadístico: N/A.
- 7.
Búsqueda bibliográfica: BVS, MJP, DRV, JJB, JMB.
- 8.
Redacción del trabajo: MJP, BVS, DRV, JMB, JJB.
- 9.
Revisión crítica del manuscrito con aportaciones intelectualmente relevantes: BVS, DRV, JJB, JMB, MJP.
- 10.
Aprobación de la versión final: MJP, BVS, DRV, JJB, JMB.
Los autores declaran no tener ningún conflicto de intereses.
Agradecemos al Dr. Rafael Rodríguez Romero su colaboración con algunas de las ilustraciones de este artículo.