La insuficiencia venosa crónica (IVC) de las extremidades inferiores es una enfermedad muy prevalente.
La ecografía Doppler se ha establecido en las últimas décadas como el método de elección en el estudio de esta patología, por lo que resulta imprescindible ante una eventual indicación quirúrgica.
El objetivo de este trabajo es establecer una metodología en la exploración, incluyendo la realización de cartografía y el marcaje prequirúrgico. Para ello revisaremos la anatomía venosa de los miembros inferiores y la fisiopatología de la IVC explicando los conceptos hemodinámicos básicos y la terminología necesarios para la realización de un informe radiológico que permita una adecuada planificación terapéutica y comunicación con otros especialistas.
Explicaremos brevemente la estrategia CHIVA (cura hemodinámica de la insuficiencia venosa ambulatoria), método quirúrgico mínimamente invasivo que tiene como objetivo restaurar la hemodinámica venosa sin extirpar la vena safena.
Chronic venous insufficiency of the lower limbs is very prevalent.
In recent decades, Doppler ultrasound has become the method of choice to study this condition, and it is considered essential when surgery is indicated.
This article aims to establish a method for the examination, including venous mapping and preoperative marking. To this end, we review the venous anatomy of the lower limbs and the pathophysiology of chronic venous insufficiency and explain the basic hemodynamic concepts and the terminology required to elaborate a radiological report that will enable appropriate treatment planning and communication with other specialists.
We briefly explain the CHIVA (the acronym for the French term “cure conservatrice et hémodynamique de l’insuffisance veineuse en ambulatoire”=conservative hemodynamic treatment for chronic venous insufficiency) strategy, a minimally invasive surgical strategy that aims to restore correct venous hemodynamics without resecting the saphenous vein.
La insuficiencia venosa crónica (IVC) es el conjunto de síntomas y signos derivados de una hipertensión venosa en los miembros inferiores debido a un mal funcionamiento valvular de los sistemas venosos1,2.
La IVC es la enfermedad vascular más frecuente; afecta del 20 al 30% de la población adulta y al 50% de los mayores de 50 años, con una prevalencia en España del 48,5% de los hombres y del 58,5% de las mujeres3.
Es padecida en diversos grados de gravedad, y constituye un problema de salud pública con importantes implicaciones socioeconómicas y laborales. Es la causante en algunos países de nuestro entorno del 2,5% de las bajas laborales, y consume en su conjunto un 2% de los presupuestos de la sanidad pública4.
Toda insuficiencia venosa es consecuencia de la avalvulación, a la que se llega de manera primaria (varices esenciales) por la afectación del sistema venoso superficial y venas perforantes, o secundaria (posflebítica o postrombótica) por la destrucción valvular que tiene lugar en el sistema venoso profundo a consecuencia de la recanalización postrombótica5.
Las manifestaciones clínicas de la IVC comprenden un amplio espectro que va desde síntomas iniciales como pesadez, dolor o edema; enfermedad varicosa, cuando las varices se hacen visibles, sobre todo con el ortostatismo, hasta síntomas tardíos, con cambios en la coloración de la piel y trastornos tróficos que pueden derivar a complicaciones (varicoflebitis, varicorragia, aumento del tiempo de cicatrización de las heridas de las piernas, dermitis y úlceras tróficas)6.
La ecografía Doppler es el único procedimiento no invasivo capaz de suministrar una topografía anatómica y hemodinámica para la circulación venosa de las extremidades inferiores en tiempo real, por lo que constituye el método diagnóstico de elección.
Desde la aparición de la ecografía Doppler, y de forma progresiva, la flebografía ha pasado a constituir una técnica en desuso, ya que se trata de un procedimiento invasivo, que utiliza contraste intravenoso y radiaciones ionizantes, y no exento de complicaciones.
El uso sistemático de la flebografía con TC y la flebografía con RM no está justificado hoy día en el estudio de la IVC, y sus indicaciones están restringidas a un grupo seleccionado de pacientes, fundamentalmente: aquellos casos de insuficiencia venosa de causa inusual que se manifieste de forma compleja y no aclarada mediante la exploración Doppler: varices de origen abdominal o pélvico, variantes anatómicas inusuales o malformaciones vasculares, y varices recurrentes de etiología no aclarada1,7–9. Un estudio ecográfico adecuado, incluyendo la cartografía y marcaje prequirúrgico, es esencial para la planificación del tratamiento por parte del cirujano y ha permitido sentar las bases para el tratamiento conservador de la IVC10.
El método CHIVA es una técnica quirúrgica mínimamente invasiva para el tratamiento de las venas varicosas. El objetivo de esta cirugía es eliminar las derivaciones venovenosas mediante la desconexión de los puntos de escape, preservando la vena safena y el drenaje venoso normal de los tejidos superficiales del miembro. Para obtener resultados óptimos es preciso un adecuado funcionamiento de la bomba valvulomuscular y la indemnidad del sistema venoso profundo.
Otras posibilidades terapéuticas en el tratamiento de las varices son el stripping (tratamiento quirúrgico clásico con ligadura del cayado y safenectomía), la escleroterapia y la terapia endovascular (radiofrecuencia o endoláser).
Cualquiera que sea la técnica quirúrgica a emplear, el estudio Doppler inicial es necesario para sentar una indicación terapéutica, conocer el origen de las colaterales varicosas y cuál es el patrón hemodinámico que las provoca. Cuando utilizamos la técnica CHIVA, el marcaje preoperatorio inmediato es imprescindible
El objetivo de este trabajo es establecer una metodología en la exploración mediante ecografía Doppler de la IVC y la realización de cartografía venosa y marcaje prequirúrgico.
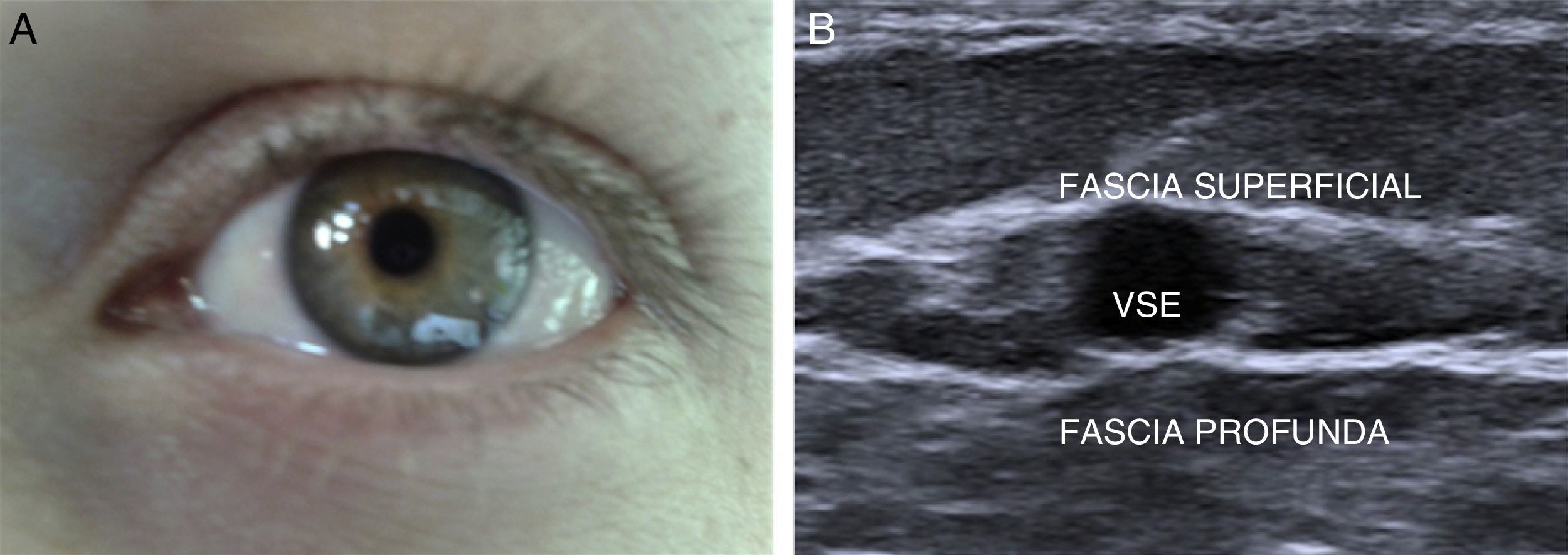
AnatomíaExisten dos fascias venosas, ambas hiperecogénicas y fácilmente identificables: la fascia muscular o profunda, que recubre planos musculares, y la superficial o venosa, que delimita el tejido celular subcutáneo11,12. Esto nos permite delimitar las redes venosas (fig. 1):
- •
R1 o red primaria: profunda con respecto a la fascia muscular. Aquí se sitúa el sistema venoso profundo (SVP), que sigue un trayecto paralelo a las arterias desde el pie hasta el muslo. Está constituido por las venas plantares, las venas tibiales, la vena poplítea y la vena femoral. También son importantes las sinusoides que se encuentran dentro del músculo y que a nivel de la pantorrilla son las venas sóleas y del gastronemio.
- •
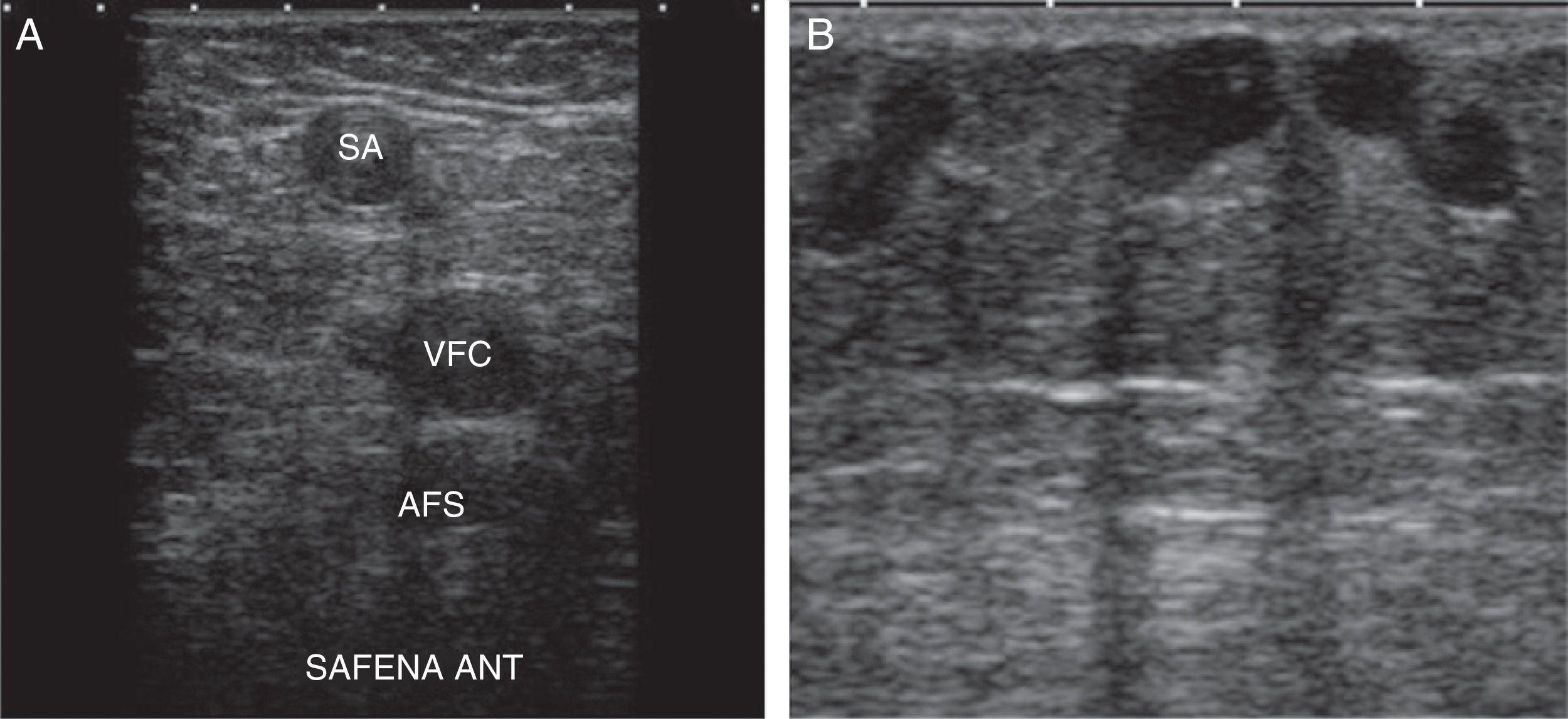
R2 o red secundaria: entre ambas fascias (signo del ojo) (fig. 2). Se localiza aquí el sistema venoso superficial compuesto por la vena safena interna (VSI), la vena safena externa (VSE), y sus variantes anatómicas (safena anterior y vena de Giacomini) (fig. 3A).
La VSI es el tronco más importante del sistema venoso superficial. Se origina en la cara anterior del maléolo interno y cruza desde la pierna hasta la ingle a través de la cara interna del muslo, para drenar a través de su cayado al SVP (vena femoral común, VFC).
La VSE se origina por detrás del maléolo externo y asciende por la línea media de la pantorrilla, drenando al SVP a nivel de la vena poplítea. En aproximadamente un tercio de los casos esta se continúa hasta la VSI a través de la vena de Giacomini, o bien drena al SVP a través de una perforante.
- •
R3 o red terciaria: la integran las venas situadas por fuera de la fascia superficial. Suelen corresponder a ramas de las venas safenas o las originadas desde perforantes (fig. 3B).
- •
R4 o red cuaternaria: es un tipo especial de R3 que conecta dos R2. Pueden ser longitudinales (R4L) si comunican con la misma R2 o transversales (R4T) si comunican dos R2 diferentes.
Los paquetes varicosos están constituidos mayoritariamente por dilataciones y tortuosidades de R3 y R4.
Las R2 y las R3 se comunican con las R1 mediante los cayados o por perforantes.
Fisiología, fisiopatología y conceptos hemodinámicosFisiologíaEl sistema venoso actúa como reservorio de la sangre y la conduce desde los capilares al corazón, en contra de la gravedad y sin bomba propia, por lo que es necesario un sistema venoso permeable, indemnidad del sistema valvular y función cardíaca conservada.
Fisiopatología11,12La insuficiencia venosa se define como la incapacidad de una vena para conducir un flujo de sangre en sentido cardiópeto, adaptado a las necesidades del drenaje con independencia de su posición y actividad. Es debida a la obstrucción del drenaje venoso o a la existencia de reflujo, o a una combinación de ambas.
Conceptos hemodinámicos11 (fig. 4)- •
Flujo anterógrado: en el sentido fisiológico de la vena.
- •
Flujo retrógrado: en sentido contrario al fisiológico.
- •
Punto de fuga: paso de un compartimento interior a otro exterior.
- •
Punto de entrada: paso de un compartimento exterior a otro interior.
- •
Reflujo: flujo que regresa en sentido contrario al fisiológico; presupone un flujo previo en sentido normal (el reflujo es bidireccional).
- –
Criterios de reflujo: flujo retrógrado durante la relajación muscular, de duración mayor de 0,5 s o de menor duración si la velocidad es mayor que la velocidad anterógrada obtenida durante la contracción muscular13.
- –
- •
Competencia/incompetencia valvular: hace referencia a la función de las válvulas; no presupone necesariamente el sentido del flujo.
- •
El fenómeno de la insuficiencia venosa se puede definir como un shunt venovenoso o circuito retrógrado constituido por un punto de fuga (p. ej., la unión safenofemoral), un trayecto habitualmente retrógrado (varices) y un punto de reentrada al SVP (a través de perforantes). Pueden ser cerrados o abiertos, según la sangre recircule o no en su interior. Los shunts cerrados producirán una sobrecarga del sistema.
Los shunts venovenosos se pueden activar durante la relajación o contracción muscular y deben diferenciarse de otras patologías que pueden manifestarse de forma similar. Un claro ejemplo es el shunt vicariante o shunt de circulación colateral10, que ocurre en un paciente con una trombosis venosa aguda o un síndrome posflebítico no recanalizado y mal colateralizado, que puede desarrollar un cuadro de hipertensión venosa sin reflujo. Se crean para compensar un obstáculo del SVP, y el SVS actúa como puente o colateral para el retorno sanguíneo; tiene una actividad continua en sístole (contracción) y diástole (relajación muscular).
Tipos de shunts:
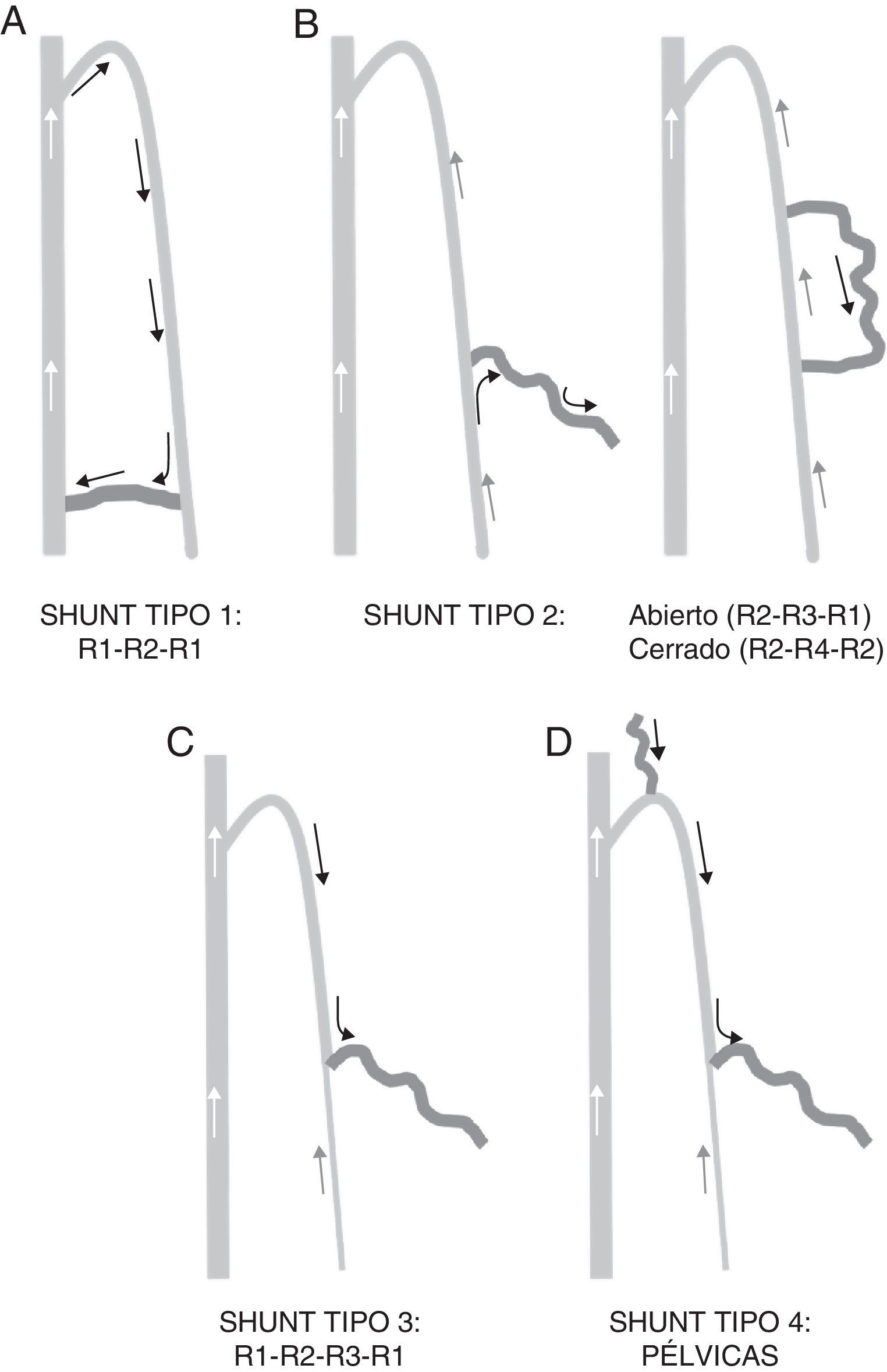
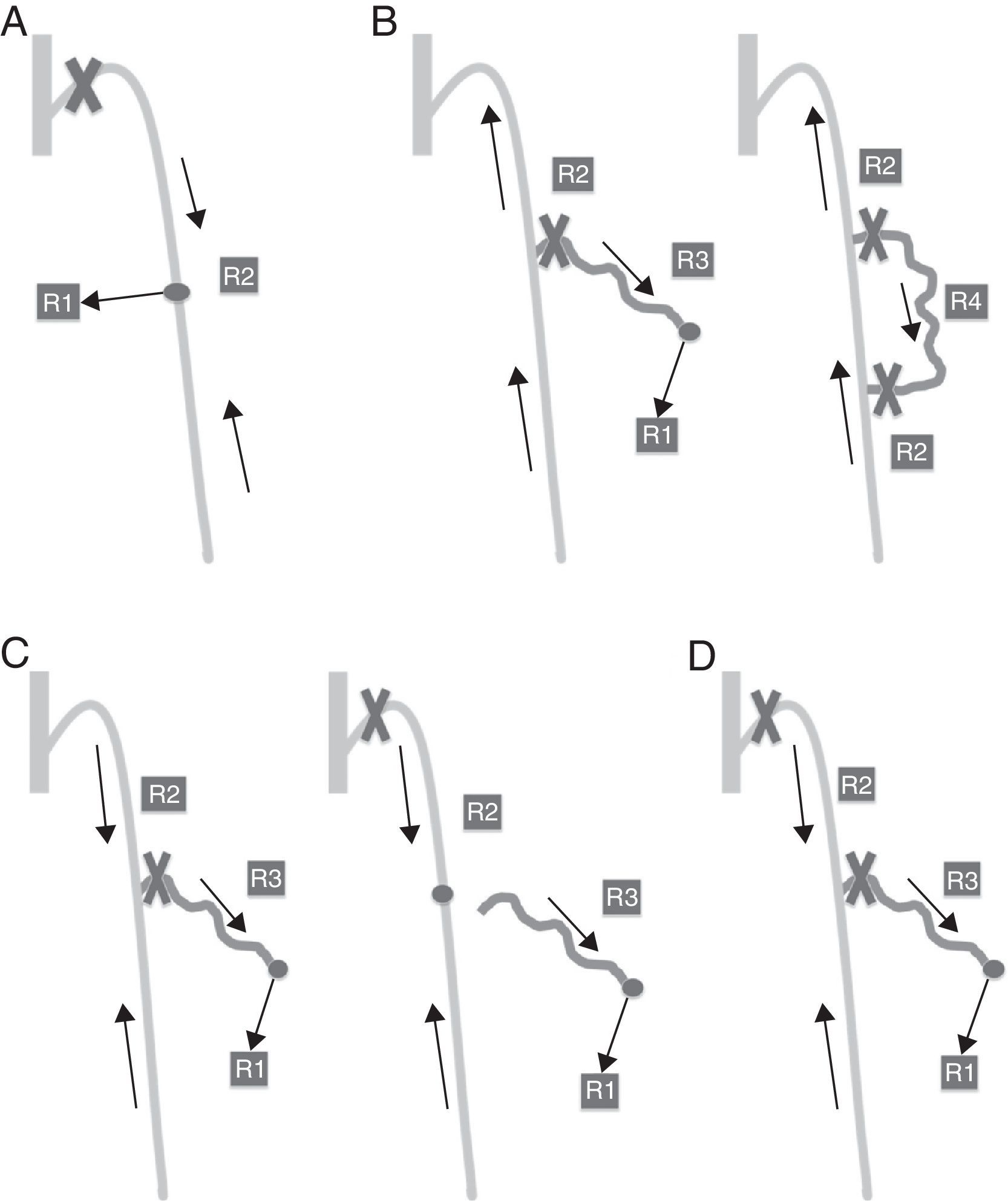
Se clasifican según cuál sea el punto de fuga y reentrada, y el trayecto descrito entre uno y otro (fig. 5).
- •
Shunt tipo 1: R1-R2-R1. El punto de fuga se establece entre el sistema venoso profundo y la safena (en cayado o por perforante). Origina una safena retrógrada con reentrada a través de vena perforante localizada en la misma safena. Es un shunt cerrado. No existe ninguna colateral interpuesta.
- •
Shunt tipo 2: el punto de fuga se origina en la propia safena. Pueden ser abiertos (si la colateral desemboca en una perforante al sistema profundo, R2-R3-R1) o cerrado (la colateral desemboca en la safena, R2-R4-R2).
- •
Shunt tipo3: R1-R2-R3-R1. Igual que el tipo 1, con una colateral interpuesta entre la columna de máxima energía y la reentrada. Cerrado.
- •
Shunt tipo 4. Todos aquellos shunts que no quedan englobados en las categorías anteriores. Básicamente de origen pélvico (R3-R2-R3-R1).
En la década de 1980 Francesci14 describió un procedimiento para el tratamiento de la IVC basado en la actuación sobre los elementos hemodinámicos que determinan la aparición de varices, con la conservación de la red venosa superficial.
Esta técnica está experimentando un crecimiento importante en la última década en nuestro país debido a su buena recuperación posoperatoria y escasas complicaciones15.
No es una técnica, sino una estrategia que se basa en12:
- •
fragmentación de la columna de presión;
- •
interrupción de los shunts venovenosos mediante la desconexión de los puntos de fuga.
- •
preservación de la vena safena y de las perforantes de reentrada, conservando el drenaje venoso normal de los tejidos superficiales de la pierna.
- •
supresión de las R3-R4 no drenadas.
Formas de aplicación (fig. 6):
- •
CHIVA 1: en un solo tiempo sin crear afectación hemodinámica y obtener un sistema drenado. Shunts tipos 1, 2 y 4. La supresión del punto de fuga principal puede realizarse al tiempo que se actúa sobre las eventuales R3.
- •
CHIVA 2: estrategia en dos tiempos. Shunts tipo 3.
- –
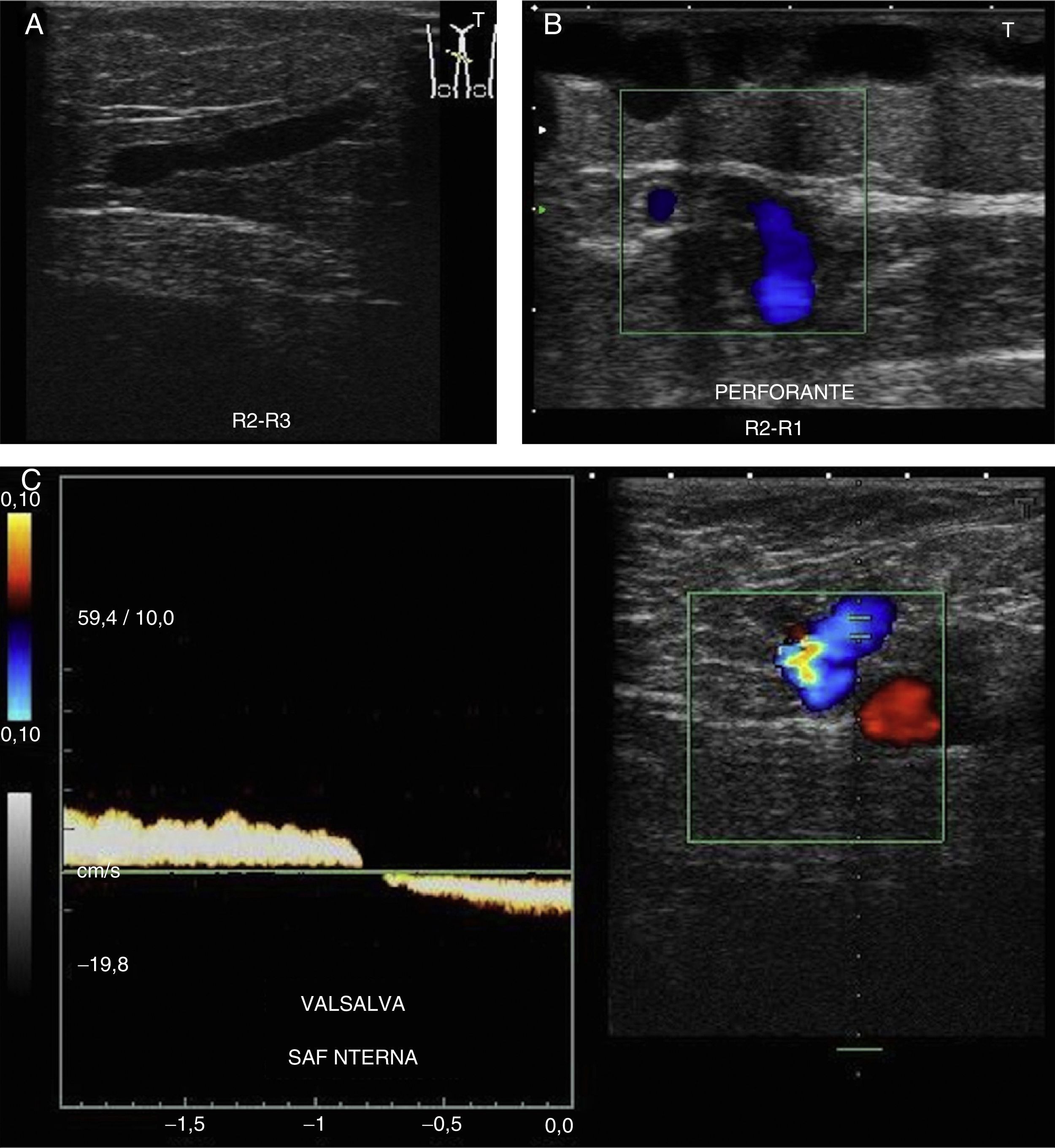
En un primer tiempo se actúa sobre el punto de fuga R2-R3 (la safena desarrolla una nueva perforante de reentrada sobre R2 transformando el shunt tipo 3 en tipo 1).
- –
En un segundo tiempo se cierra el punto de fuga R1-R2.
- –
Requiere controles Doppler periódicos y está contraindicada en los casos en que el calibre de la safena sea superior a 1cm, por el riesgo de trombosis y potenciales complicaciones al dejar el cayado abierto.
- •
CHIVA 1+2: Shunts tipo 3. En un solo acto quirúrgico genera conflicto hemodinámico al comprometer el drenaje del sistema; suprime puntos de fuga sin organizar drenaje.
En ocasiones desarrolla neo-R3.
La intervención es habitualmente de una sola extremidad.
Presenta una serie de ventajas respecto a otras técnicas quirúrgicas más agresivas, como el stripping (arrancamiento de las venas), tales como una anestesia local frente a una raquídea, menor número de complicaciones, deambulación inmediata tras la intervención y una más temprana incorporación a la vida laboral, lo que conlleva un menor coste socioeconómico15,16.
No existe diferencia estadísticamente significativa entre los porcentaje de curación a los 5 años de seguimiento con ambas técnicas17.
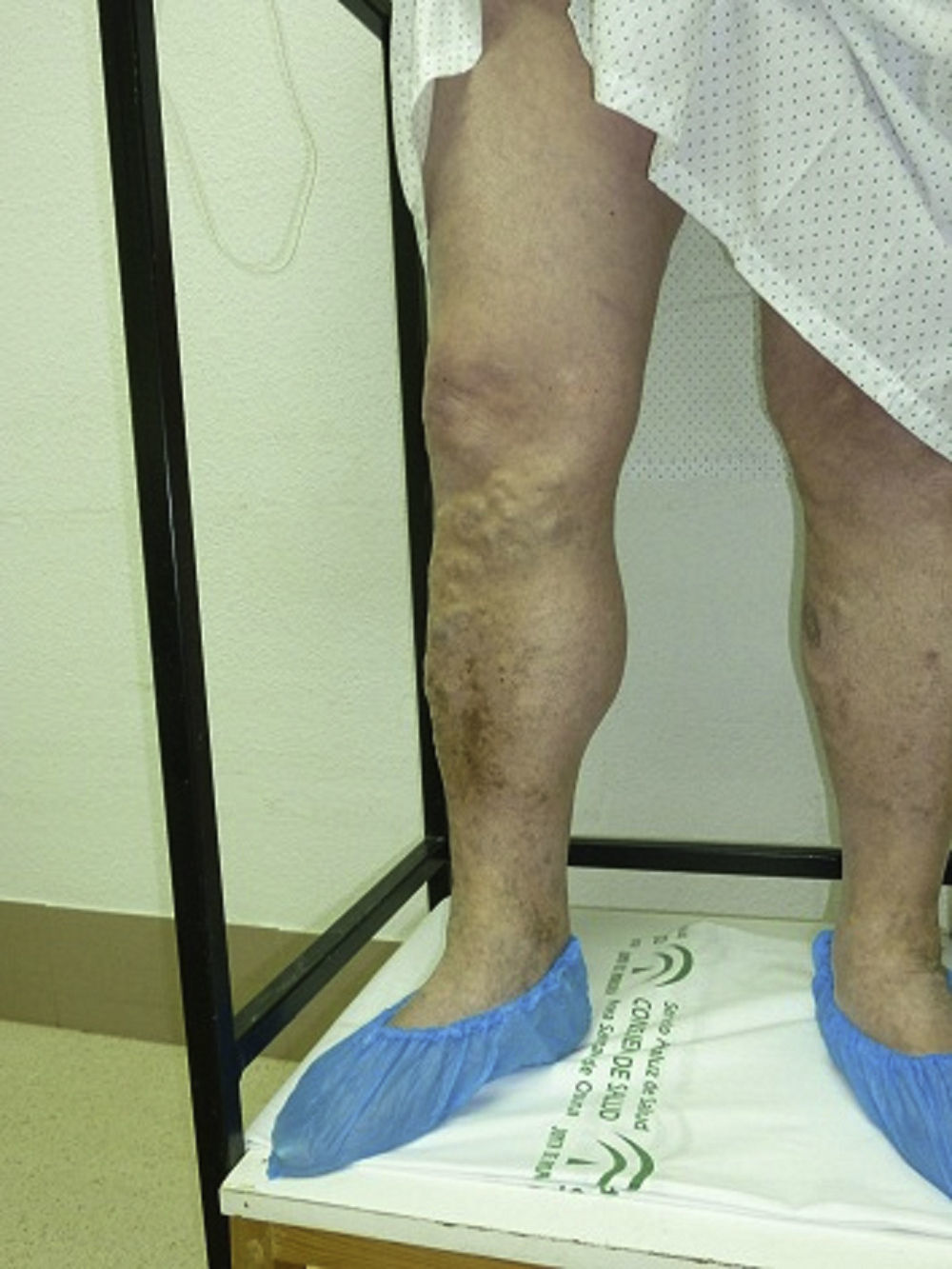
Técnica de exploraciónIndicaciones2,18La indicación fundamental son todos aquellos pacientes con varices sintomáticas o trastornos tróficos (úlceras, dermatitis, atrofia, etc.) candidatos a cirugía (fig. 7), con el fin de orientar la decisión terapéutica, y pacientes con edema o dolor en la pierna de origen incierto.
Los pacientes con arañas vasculares o teleangiectasias no requieren evaluación mediante ecografía Doppler.
Requerimientos técnicos- •
Ecógrafo con modo B y Doppler color y pulsado.
- •
Transductor lineal de alta frecuencia (7,5-13MHz) para obtener imágenes de buena calidad de las venas superficiales y transductor sectorial (3,5-5MHz) útil para valorar el sistema venoso profundo en piernas gruesas o edematosas6.
- •
Una tarima o taburete para el estudio en bipedestación.
El objetivo fundamental del Doppler venoso es confirmar la permeabilidad vascular, identificar el tipo de insuficiencia venosa, determinar los tipos de shunt venovenosos, identificando los puntos de fuga y reentrada, y realizar el mapeo o cartografía venosa.
Este estudio permitirá decidir el tratamiento idóneo para cada paciente12.
SistemáticaEn primer lugar, es importante realizar una anamnesis para conocer los síntomas del paciente, y una inspección física del miembro a examinar con una iluminación adecuada de la sala, con el fin de establecer la localización y distribución de las varices. Indagaremos acerca de cirugías previas. Con ello conseguiremos optimizar el estudio y predecir el origen del reflujo19.
En segundo lugar, con el paciente en decúbito supino valoraremos el SVP desde la VFC hasta la poplítea y bifurcación de los troncos tibioperoneos, con el fin de asegurar la permeabilidad y competencia del mismo19.
Es importante analizar la morfología de la onda espectral con Doppler pulsado a nivel de la VFC, que debe ser fásica y modificarse con la respiración, con el fin de descartar una posible obstrucción proximal en el eje ilíaco. Descartaremos así que el reflujo en la safena interna sea debido a un flujo vicariante2,10.
La existencia de reflujo en la vena femoral común y en la poplítea debe valorarse unos centímetros por encima de la unión safenofemoral o safenopoplítea.
A continuación valoraremos el sistema venoso superficial con el paciente de pie en la tarima, con la pierna en abducción y rotación externa, con el peso apoyado sobre la pierna contraria. Es condición indispensable que el estudio se realice en bipedestación2,10–12,18,19.
Para demostrar la presencia de reflujo utilizaremos las siguientes maniobras:
- •
Valsalva: aumentando la presión toracoabdominal2,10,11,18 (fig. 8A).
- •
Paraná: se empuja al paciente, el cual contrae los músculos para mantener el equilibrio y luego los relaja.
- •
Compresión/relajación distal2,6,10,12: realizar compresión distal hasta que desaparezca el flujo; se considera positivo el reflujo cuando al cesar la compresión se detecta flujo invertido, que se manifiesta como cambio de color e inversión de la curva espectral19,20, en cortes transversales y con Doppler color.
El reflujo retrógrado transitorio es normal y se produce con el cierre valvular.
Comenzaremos el estudio a nivel de la unión safenofemoral en modo B (signo de Mickey Mouse) (fig. 8B).
En este punto deberíamos buscar la posible causa del reflujo, que en la mayoría de los casos estará causado por incompetencia a nivel de la unión safenofemoral21.
La causa más frecuente de reflujo inmediatamente distal a este punto es la incompetencia de venas tributarias del abdomen inferior o pelvis (vena epigástrica superficial y vena pudenda externa)19,21, especialmente en mujeres multíparas10,19,21 (shunt tipo 4). Las varicosidades vulvoperineales se asocian de forma significativa con el síndrome de congestión pélvica21.
Aproximadamente a 3cm de la unión deberemos medir los calibres de ambas safenas, que en condiciones normales deben ser menores de 3-4 mm18,19. Esta medida influirá en la decisión terapéutica y podrá ser usada como referencia para exámenes posteriores. Aunque no constituye una contraindicación absoluta, un diámetro de la safena mayor de 10mm desaconseja la técnica CHIVA, ante una eventual trombosis sintomática de la misma en el posoperatorio15.
Habitualmente la presencia de reflujo se asocia a un aumento de diámetro de la estructura venosa.
A continuación valoraremos posibles cambios de calibre, buscando los puntos de fuga y la localización y distribución de las varices, así como los posibles puntos de reentrada (a través de perforantes al SVP o a la red secundaria (R4).
Utilizaremos la misma sistemática para estudiar la safena mayor y la safena menor.
CartografíaPor último, todos estos datos deben quedar reflejados de forma detallada y con una nomenclatura adecuada en el informe radiológico y en un diagrama10, mapeo o cartografía, que es la descripción esquemática de la hemodinámica venosa de la extremidad, que permite la racionalización del tratamiento11 (fig. 9).
En ella se deben mostrar los diámetros de la safenas, los puntos de fuga y reentrada y la distribución de los paquetes varicosos, marcando con flechas el sentido del flujo10 e identificando el tipo de shunt.
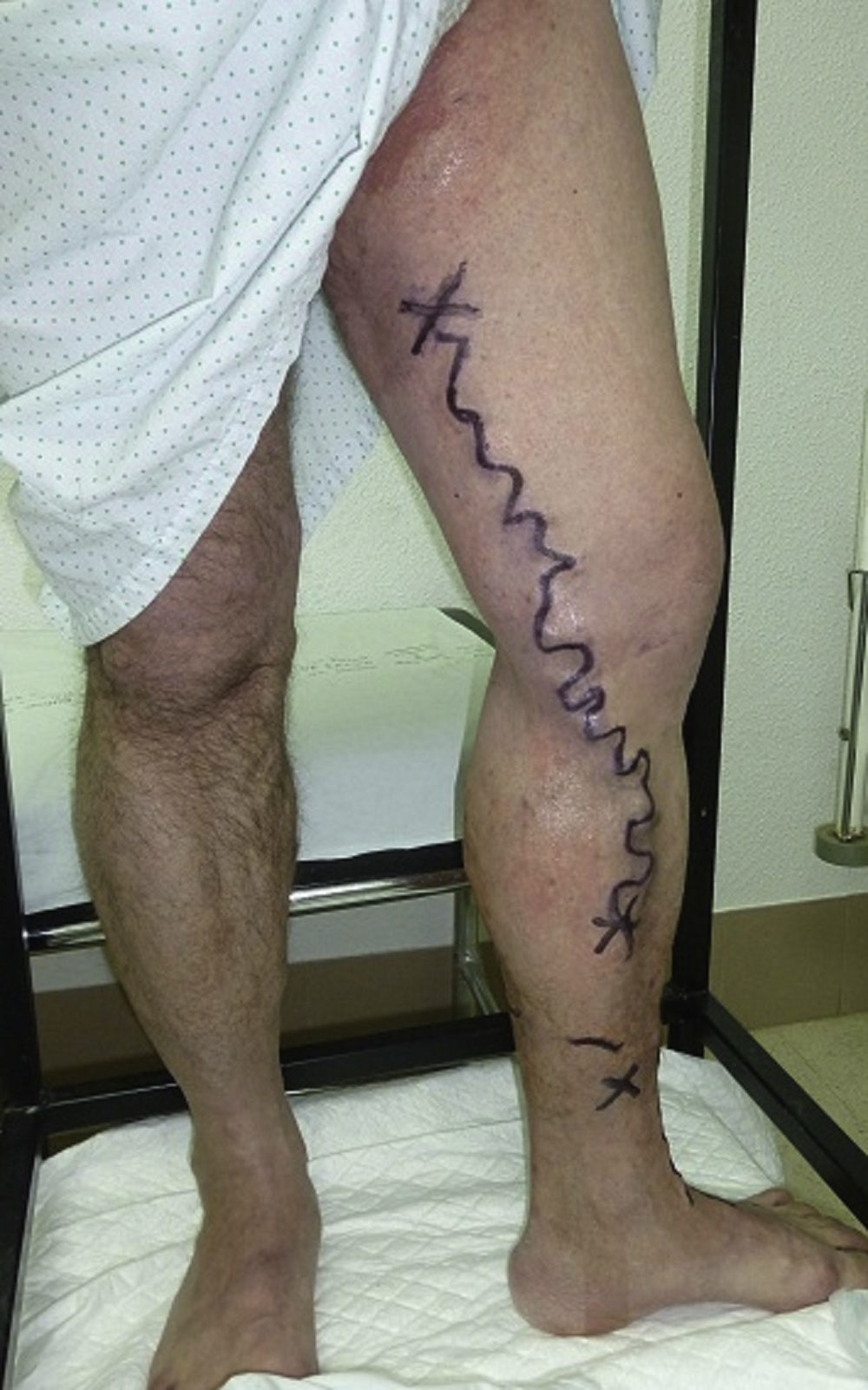
Marcaje preoperatorio (fig. 10)Inmediatamente antes de la intervención quirúrgica se señalan en la piel y de acuerdo con las pautas establecidas en el apartado anterior, los puntos de fuga, puntos de reentrada y los segmentos varicosos palpables (R3-R4) que deben flebectomizarse.
El marcaje se llevará a cabo de pie, excepto en el caso de varices dependientes de la safena externa, en cuyo caso el marcaje del cayado se realizará en decúbito prono, dada la variación anatómica en el origen del mismo. No es necesario marcar el cayado de la safena interna.
El marcaje se lleva a cabo con tinta indeleble y sobre la extremidad previamente rasurada. Debe ser muy preciso para que el cirujano realice las incisiones necesarias del menor tamaño posible.
El paciente no debe lavarse entre las horas que transcurran entre el marcaje y la intervención12.
El cirujano debe disponer de la cartografía en papel realizada en el estudio inicial.
ConclusiónLa ecografía Doppler permite una adecuada valoración topográfica y hemodinámica del SVS y SVP, necesaria para la orientación diagnóstica y terapéutica de la IVC, estableciendo asimismo el diagnóstico diferencial con otras posibles entidades patológicas capaces de generar una sintomatología similar22.
Para realizar la exploración de forma correcta es necesario un adecuado conocimiento de la anatomía y de los patrones hemodinámicos de la IVC.
La cartografía venosa es imprescindible para la planificación quirúrgica, que debe ser individualizada para cada paciente12,20.
La estrategia CHIVA es un método seguro, con una recuperación rápida y activa de su actividad habitual, incluso de la laboral, con una baja incidencia de complicaciones, habitualmente de carácter local y benigno15,23 y una tasa de recidivas aceptable.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Autoría- 1.
Responsable de la integridad del estudio: MGC y PMV.
- 2.
Concepción del estudio: CGH y MFRS.
- 3.
Diseño del estudio: CGH y MFRS.
- 4.
Obtención de los datos: MGC y PMV.
- 5.
Análisis e interpretación de los datos: MGC y PMV.
- 6.
Tratamiento estadístico: no requiere.
- 7.
Búsqueda bibliográfica: CGH, MFRS, MGC y PMV.
- 8.
Redacción del trabajo: CGH, MFRS, MGC y PMV.
- 9.
Revisión crítica del manuscrito con aportaciones intelectualmente relevantes: CGH, MFRS, MGC y PMV.
- 10.
Aprobación de la versión final: CGH, MFRS, MGC y PMV.
Los autores declaran no tener ningún conflicto de intereses relacionados con este artículo.