El radiólogo debe ser capaz de reconocer los signos de la malrotación intestinal en la imagen al tratarse de una entidad patológica con complicaciones potencialmente letales, como el vólvulo de intestino medio. Para diagnosticarla correctamente, es tan importante que exista un índice de sospecha clínica elevado como que el radiólogo sepa reconocer los signos específicos de malrotación y las variantes de la normalidad que pueden conducir a un diagnóstico erróneo. Aunque la posición no retroperitoneal de la tercera porción duodenal en ecografía, TC o RM parece ser un signo fiable para el diagnóstico, el tránsito gastrointestinal continúa siendo el estándar de referencia para ver la unión duodeno-yeyunal en una posición anómala. Nuestro objetivo es revisar los principales signos radiológicos de esta enfermedad y hacer hincapié en el papel de la ecografía para diagnosticar el vólvulo de intestino medio.
Radiologists must be able to recognize the imaging signs of intestinal malrotation because this condition can lead to potentially lethal complications such as midgut volvulus. The correct diagnosis depends on both high clinical suspicion and the radiologist's ability to recognize the specific signs of malrotation and the normal variants that can lead to the wrong diagnosis. Although the location of the third portion of the duodenum outside the retroperitoneal area on ultrasonography, CT, or MRI seems to be a reliable sign of malrotation, the gold standard for determining whether the duodenojejunal flexure is in an abnormal location continues to be the upper gastrointestinal series. In this article, we review the most important imaging signs of malrotation and emphasize the role of ultrasonography in diagnosing midgut volvulus.
La malrotación intestinal comprende un espectro de anomalías del desarrollo del intestino medio por rotación de las asas o fijación del mesenterio anómalas1,2. Es un factor predisponente para el vólvulo y la obstrucción intestinal en el periodo neonatal y en la infancia, entidades que requieren una intervención quirúrgica urgente por el riesgo de necrosis intestinal masiva3–5. Ocasionalmente existen signos clínicos de alerta, pero son inespecíficos6. Es vital diagnosticar la enfermedad con precisión para evitar consecuencias catastróficas e intervenciones innecesarias3. Nuestro objetivo es hacer hincapié en los principales hallazgos radiológicos y en el uso de la ecografía para diagnosticar el vólvulo de intestino medio.
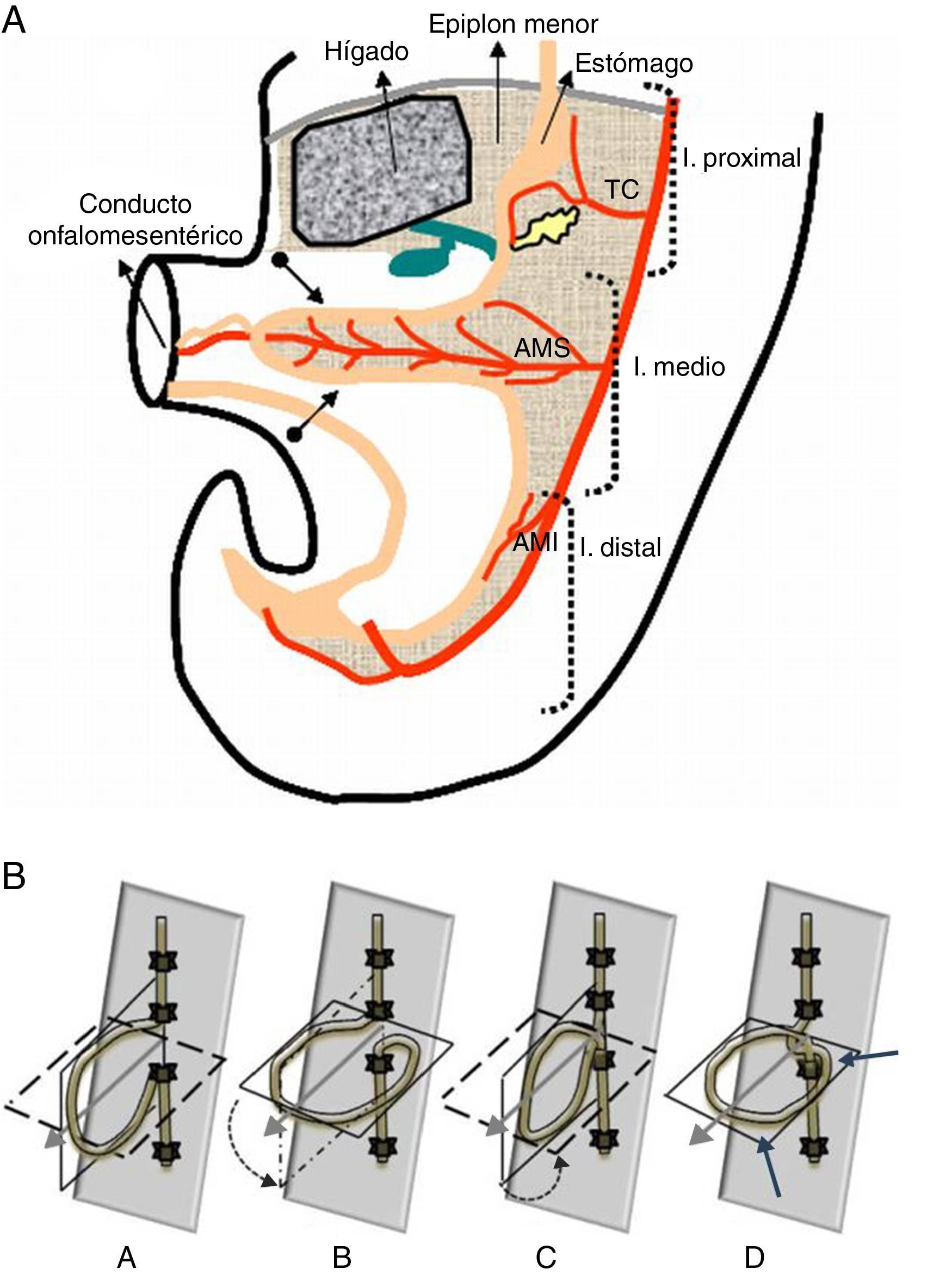
Embriología y clasificaciónEl intestino se desarrolla a partir del saco vitelino7. En una fase embrionaria precoz, el tracto gastrointestinal primitivo tiene forma de tubo recto y se divide en tres secciones: intestino proximal, irrigado por el tronco celíaco; intestino medio (IM), desde la inserción del ducto biliar hasta la porción media-distal del colon transverso, irrigado por la arteria mesentérica superior (AMS); e intestino distal, irrigado por la arteria mesentérica inferior2,6,7. A su vez, el IM se subdivide en una porción craneal, prearterial o duodenoyeyunal (origen del duodeno distal, yeyuno e íleon proximal) y una porción caudal, postarterial o cecocólica (origen del íleon distal, ciego, apéndice, colon ascendente y transverso), según su posición relativa a los vasos onfalomesentéricos (futura AMS)2,6,8,9 (fig. 1A). Durante el desarrollo embriológico el IM experimenta un proceso de crecimiento y alargamiento que incluye herniación, rotación, reducción y fijación1. Este proceso, esencial para que las asas intestinales asuman su posición normal, se inicia en la semana 5 de gestación y finaliza poco después del nacimiento6.
A) Esquema del intestino en un embrión de 5 semanas. Inicialmente el tubo digestivo tiene forma de tubo recto y se divide en tres secciones: el intestino proximal irrigado por el tronco celíaco (TC), el intestino medio irrigado por la arteria mesentérica superior (AMS) y el intestino distal irrigado por la arteria mesentérica inferior (AMI). Posteriormente se elonga y el intestino medio se divide en el asa duodenoyeyunal, por encima de la AMS, y el asa cecocólica, por debajo de la AMS (ambas marcadas en el esquema con una flecha). B) Modelo de la cuerda de la rotación intestinal. A. La parte superior por encima de la AMS corresponde al asa dudodenoyeyunal y la parte inferior al asa cecocólica. B. La cuerda ha rotado 90° en sentido contrario a las agujas del reloj. C. Situación de la cuerda después de rotar otros 90° antihorarios. D. Situación tras realizarse una última rotación de 90° (tres cuartos de vuelta completa). Las flechas indican la situación final del asa cecocólica.
El proceso de rotación comienza con una elongación del IM desproporcionada al embrión, por lo que hacia la semana 6 de gestación el intestino acaba herniándose en el cordón umbilical para seguir creciendo2,6,10. El intestino herniado, en forma de asa o de «U», experimenta una rotación antihoraria de 90° alrededor de la AMS, con la porción duodenoyeyunal hacia la derecha y abajo, y la porción cecocólica hacia la izquierda y arriba6,7. Mientras que el IM permanece herniado, continúa aumentando de longitud a expensas sobre todo de la porción duodenoyeyunal, que vuelve a rotar 90° antihorarios. La elongación desproporcionada de la porción craneal influye en la posición del asa cecocólica aunque por sí misma no experimente más rotaciones durante esta fase6. Hacia la semana 10 de gestación, el intestino embriológico entra de nuevo en la cavidad abdominal, pero primero lo hace el asa proximal, que realiza su tercera rotación de 90° antihoraria hasta que el duodeno adquiere su forma típica en «C», con su porción distal en dirección posteroinferior a la AMS y el ángulo de Treitz localizado a la izquierda de la columna vertebral2,6,9,10 (fig. 1B). A continuación, el IM caudal regresa al abdomen y vuelve a rotar dentro de la cavidad abdominal, unos 180° en sentido antihorario, hasta que el colon adquiere su disposición típica en marco por delante de la AMS con el ciego situado a la derecha6,7,11; el ciego vuelve a elongarse y desciende hacia cuadrantes inferiores durante el periodo gestacional restante6.
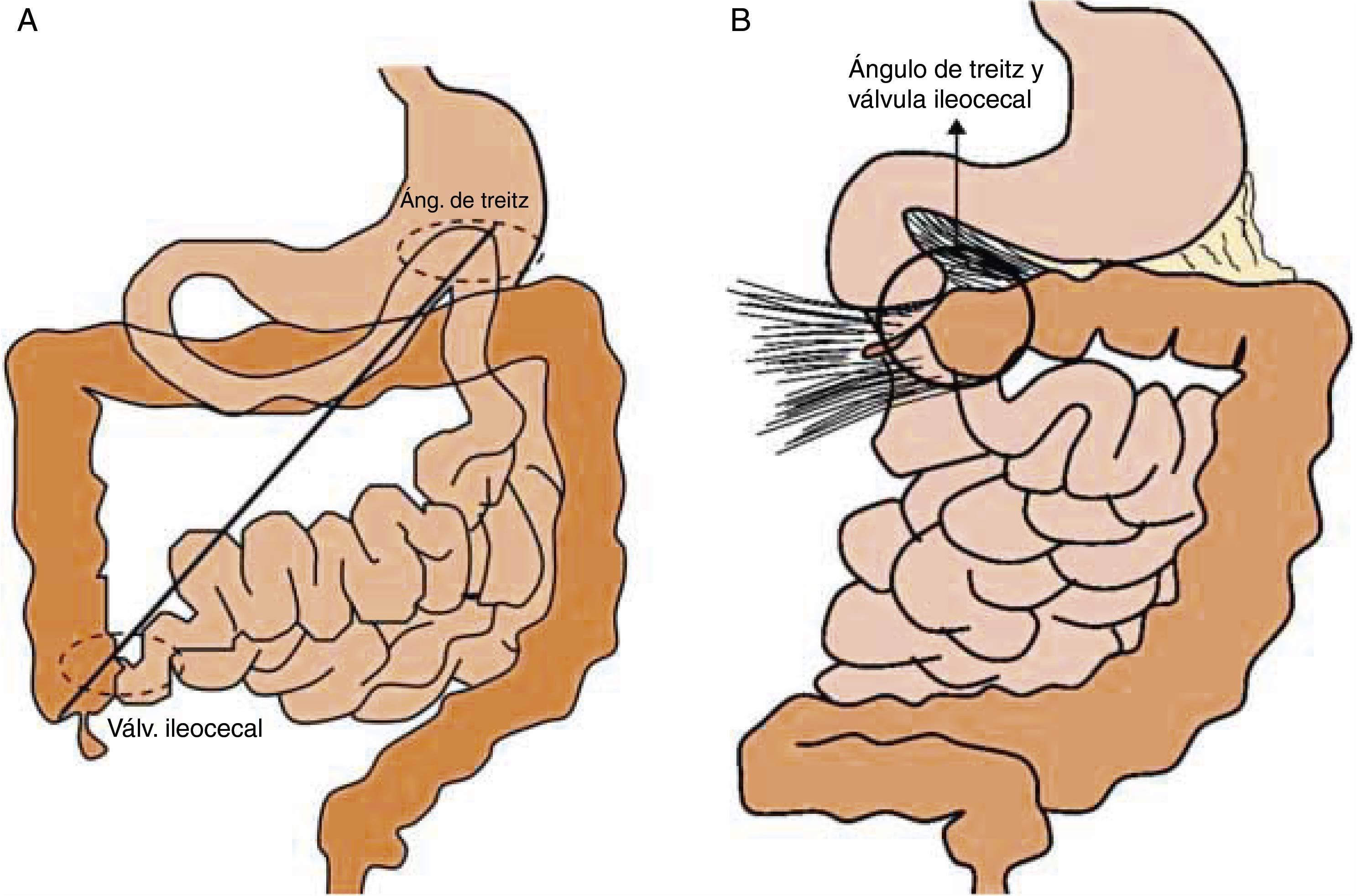
Finalizado el proceso de rotación intestinal a las doce semanas, las asas se fijan al peritoneo parietal posterior mediante diferentes puntos de anclaje7. Es imprescindible que la rotación intestinal sea completa para que la fijación de las asas a las paredes de la cavidad abdominal sea correcta7,10. El mesenterio de la segunda, tercera y cuarta porción duodenal se fija al retroperitoneo, y una extensión de la crura diafragmática derecha y del tejido fibroso que rodea el tronco celíaco ancla la unión duodenoyeyunal al cuadrante izquierdo superior formando el ligamento de Treitz6,9. El mesenterio del ciego, colon ascendente y descendente se fusionan con la pared posterior del peritoneo, y el del sigma, parcialmente con el retroperitoneo y el del colon transverso, con el epiplón mayor6. A la izquierda de una línea de fijación a lo largo de la AMS y de sus ramas, el meso que queda por delante permanece libre y constituye el mesenterio del intestino delgado, que se fija a la pared posterior oblicuamente desde el ángulo de Treitz hasta la válvula ileocecal. Los dos puntos de anclaje están distantes entre sí proporcionando una base de implantación ancha que estabiliza la posición de las asas de intestino delgado y previene la volvulación6,12 (fig. 2).
A) Fijación normal. Las asas yeyunoileales se fijan al peritoneo parietal mediante un mesenterio amplio que se extiende desde la unión duodenoyeyunal en el cuadrante abdominal superior izquierdo hasta la válvula ileocecal en el cuadrante inferior derecho. Por tanto, el mesenterio del intestino delgado en condiciones normales tiene dos puntos de anclaje distantes entre sí, uno en la unión duodenoyeyunal y otro en el ciego. B) Rotación intestinal incompleta (tipo IIIA). El duodeno situado a la derecha de la línea media y un ciego alto condicionan un pedículo estrecho que predispone al vólvulo intestinal.
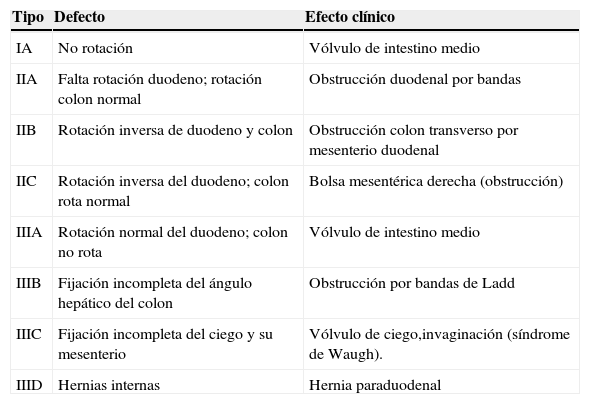
El término genérico «malrotación» define un amplio espectro continuo de anomalías caracterizadas por una posición anormal de las asas en la cavidad abdominal (malposición) acompañado de una fijación anómala (malfijación)6,7,13. Existen múltiples variantes de malrotación según el momento en que se interrumpe el desarrollo normal del IM2,10,11,13,14 (tabla 1). Desde un punto de vista práctico, la malrotación puede clasificarse en tres tipos2,6,13: no rotación o tipo IA (fig. 3), cuanso solo se produce la primera rotación de 90° antihoraria6,10,11,15; rotación intestinal incompleta, parcial o mixta, que comprende varias anomalías por alteración en la rotación antihoraria de los últimos 180° del intestino o del colon; y rotación inversa, cuando el segmento postarterial del intestino medio reentra primero en la cavidad abdominal6,10,11,15. Existe un grupo de anomalías adicionales en las que falla únicamente la etapa más tardía, ya sea la fijación de asas de intestino delgado con aparición de hernias internas, la elongación del ciego o la fijación del colon6,11,15 (fig. 4).
Tipos de malrotación intestinal
| Tipo | Defecto | Efecto clínico |
|---|---|---|
| IA | No rotación | Vólvulo de intestino medio |
| IIA | Falta rotación duodeno; rotación colon normal | Obstrucción duodenal por bandas |
| IIB | Rotación inversa de duodeno y colon | Obstrucción colon transverso por mesenterio duodenal |
| IIC | Rotación inversa del duodeno; colon rota normal | Bolsa mesentérica derecha (obstrucción) |
| IIIA | Rotación normal del duodeno; colon no rota | Vólvulo de intestino medio |
| IIIB | Fijación incompleta del ángulo hepático del colon | Obstrucción por bandas de Ladd |
| IIIC | Fijación incompleta del ciego y su mesenterio | Vólvulo de ciego,invaginación (síndrome de Waugh). |
| IIID | Hernias internas | Hernia paraduodenal |
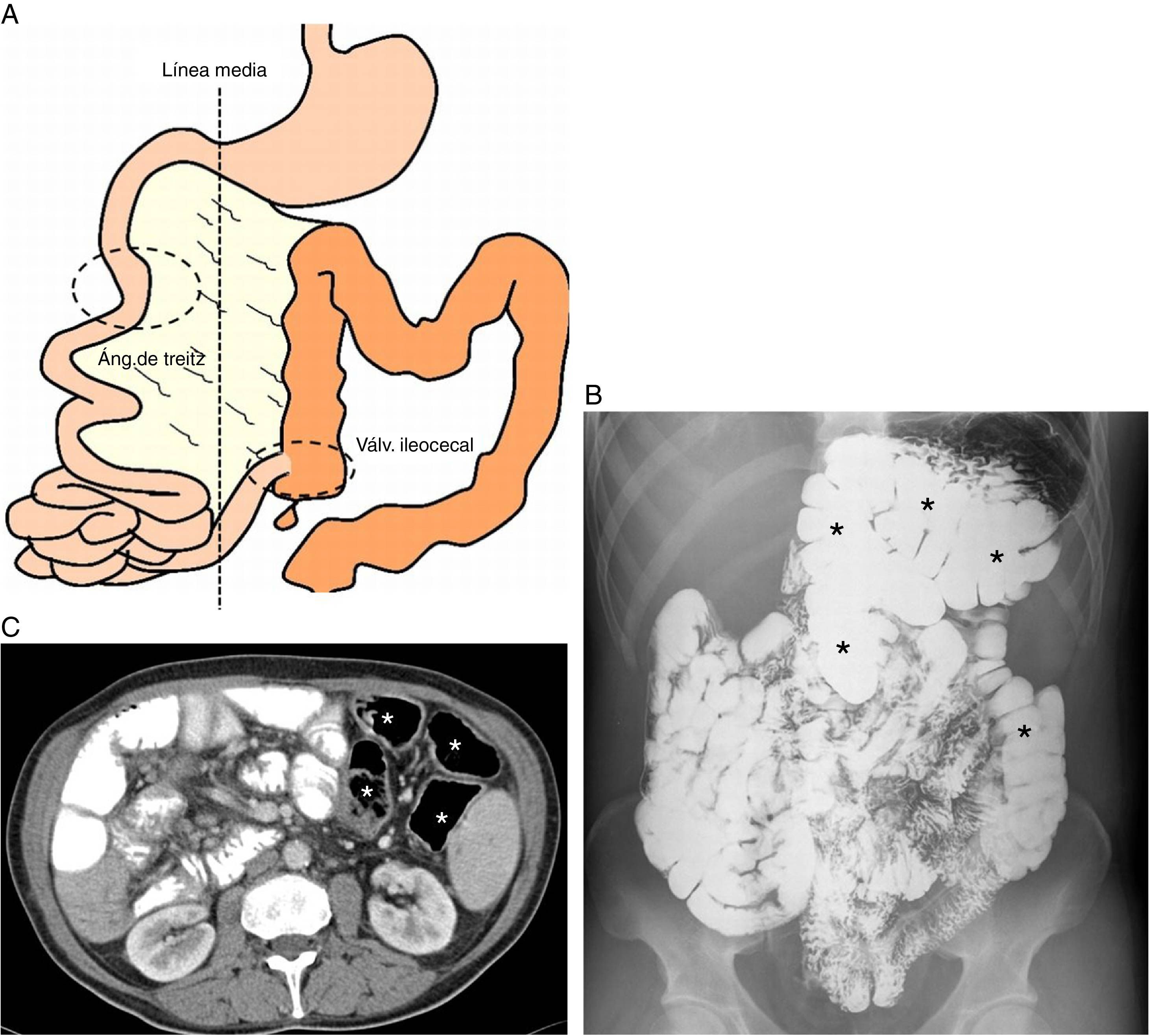
A) Esquema de no rotación intestinal (tipo IA). El ciego se sitúa a la izquierda de los vasos mesentéricos, pero típicamente se localiza en la línea media. Los puntos de fijación proximal y distal del mesenterio no están próximos entre sí como en la rotación intestinal incompleta, lo que disminuye la predisposición del intestino medio a volvularse. B y C) Ejemplos de tránsito esófago-gastro-duodenal y TC (respectivamente) de diferentes pacientes adultos con no-rotación intestinal en los que el intestino delgado se localiza a la derecha y el colon (asteriscos) a la izquierda de la línea media.
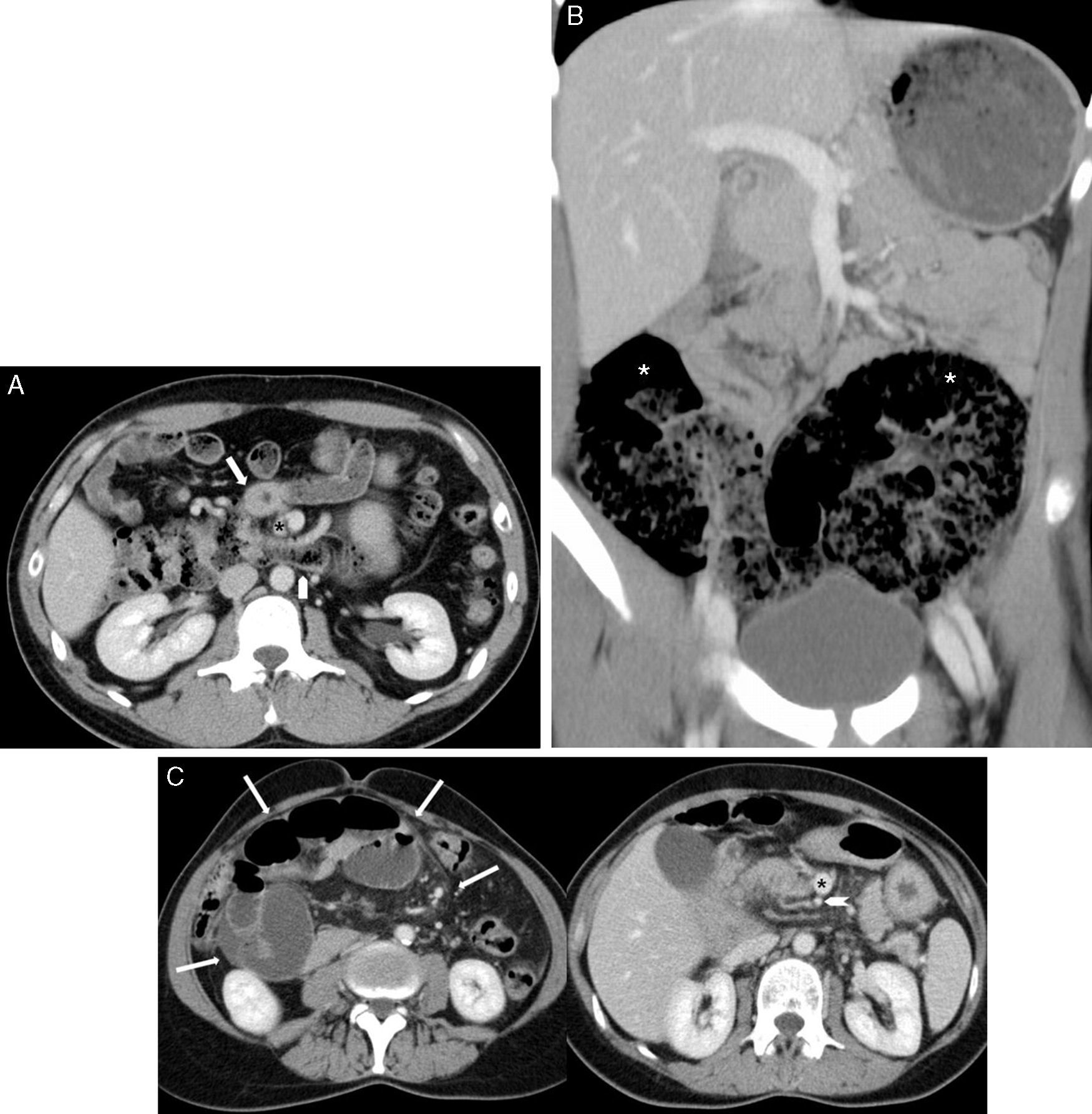
Ejemplos de formas más raras de malrotación. A) Tipo IIB o rotación inversa del duodeno y del colon - corte transversal de TC de un paciente adulto con imágenes en fase portal, con el duodeno (flecha) anterior a la arteria mesentérica superior (asterisco) y el colon transverso (cabeza de flecha) en situación posterior; B) Tipo IIIB o fijación incompleta del ángulo hepático del colon - imagen coronal de TC de un niño con el ciego en FID pero con el ángulo hepático y esplénico colónicos (asteriscos) malfijados y situados en hemiabdomen inferior; C) Tipo IIID - cortes transversales de TC de un paciente adulto sintomático con una hernia interna paraduodenal (delimitada por flechas en la imagen de la izquierda) y una alteración de la relación arteria (cabeza de flecha) - vena (asterisco) mesentérica superior.
La malfijación intestinal genera bandas peritoneales o bandas de Ladd, que son cuerdas fibrosas que intentan fijar y estabilizar el intestino malposicionado. Van generalmente desde el ciego y colon proximal al hígado, pared abdominal y retroperitoneo, atrapando frecuentemente a la segunda o tercera porción duodenal2,6. Se asocian comúnmente con malrotaciones tipo IIA y IIIB11,15. Además, cuando los puntos normales de fijación del mesenterio están próximos entre sí, la base del mesenterio se estrecha y forma un pedículo con tendencia a volvular espontáneamente el intestino delgado alrededor del eje de la AMS2,6,7,13,14. La malrotación tipo IIIA se volvula con frecuencia, y es más raro en las tipos I y II11,15.
Epidemiología y clínicaLa malrotación ocurre aproximadamente en 1/500 nacimientos6,7,13,16 y suele diagnosticarse en recién nacidos y niños. Es difícil estimar su incidencia real al ser en sí misma asintomática y permanecer así toda la vida2,11,13,16. Los casos sintomáticos solo ocurren en 1/5.000 nacidos vivos11, hasta el 75% en el primer mes6,7,11,16, y el 80-90% en el primer año de vida7,11,16. Los que se presentan durante el periodo neonatal comienzan preferentemente en la primera semana de vida6,10. Las formas más frecuentes son el tipo IA y el tipo IIIA11 y, aunque la incidencia de casos sintomáticos disminuye con la edad, los patrones atípicos de malrotación aumentan proporcionalmente10. Clínicamente debe asumirse que cualquier patrón de rotación intestinal distinto del normal es el causante de los síntomas abdominales, especialmente en niños sin otra causa que justifique el cuadro2. Hay numerosos síndromes y anomalías asociados al 30-62% de los casos de malrotación6,7,11,17 (tablas 2 y 3).
Síndromes asociados a malrotación intestinal
| Síndromes asociados a malrotación |
|---|
| Atresia intestinal en piel de manzanaSíndrome de Cornelia de LangeSíndrome del ojo de gatoAlteraciones cromosómicas (trisomías 13, 18, 21)Síndrome de Coffin-SirisMalrotación intestinal familiarHeterotaxia (asplenia, poliesplenia)Síndrome de MarfanSíndrome de MeckelSíndrome del ciego móvilSíndrome de Prune-Belly (extrofia cloacal)Síndrome de Berdon (megavejiga, microcolon, hipoperistalsis) |
Anomalías anatómicas asociadas a malrotación intestinal
| Anomalías anatómicas asociadas a malrotación |
|---|
| Ausencia de riñón y uréterAtresia biliarHernia diafragmática congénitaAtresia o estenosis del intestino delgadoMasas fetales quísticas transitorias«Duodenal» web o diafragma duodenalGastrosquisisEnfermedad de HirschprungAno imperforadoSeudoobstrucción intestinal (displasia neuronal intestinal)InvaginaciónMalabsorciónDivertículo de MeckelOnfaloceleEstenosis pilórica |
Los síntomas de la malrotación son los típicos de una obstrucción intestinal, por torsión-volvulación de las asas alrededor del estrecho pedículo de mesenterio que las fija al retroperitoneo o por obstrucción de la segunda-tercera porción duodenal por bandas de Ladd1,2,14,18. Raramente se deben a hernias internas1. Los síntomas y la urgencia quirúrgica varían en función del grado de obstrucción, que puede ser intermitente, y de la existencia o no de compromiso vascular1.
El vólvulo de IM constituye una urgencia quirúrgica por el riesgo de necrosis intestinal extensa masiva19. Es un giro del intestino alrededor del eje de la AMS, que puede superar los 720°, y obstruye la luz, el drenaje linfático y venoso, y, eventualmente, el aporte arterial6. La forma clásica de presentación es la distensión abdominal con vómitos y ocasionalmente hematoquecia2,7,19. Los vómitos son biliosos porque la obstrucción es distal a la ampolla de Vater6, pero no debe considerarse específico de vólvulo2,6. La mayoría de los niños con vómitos biliosos no presentan obstrucción mecánica pero justifican las pruebas para descartar la malrotación6,18.
Las bandas peritoneales pueden comprimir el duodeno, la unión duodenoyeyunal o el yeyuno proximal provocando también síntomas obstructivos con vómitos y dolor abdominal intenso e intermitente6. Cuando la obstrucción por bandas es completa intraútero, los hallazgos simulan una atresia duodenal6,20. Sin embargo, las bandas raramente causan una obstrucción duodenal completa o compromiso vascular por lo que generalmente no tienen consecuencias graves ni constituyen una urgencia quirúrgica12.
Cuando la malrotación se manifiesta fuera del período neonatal, suele presentarse de forma más anodina e insidiosa con dolor abdominal crónico o recurrente que se exacerba con alimentos, vómitos intermitentes, retraso pondoestatural, diarrea, estreñimiento y malabsorción2,14. Esto hace que la media de retraso diagnóstico sea de 1,7 años y frecuentemente los pacientes son diagnosticados de otras enfermedades como colecistitis, pancreatitis, enfermedad ulcerosa, celiaquía o trastornos psicológicos2,6,11,21.
La malrotación en el adulto suele ser asintomática y se diagnostica casualmente con una exploración radiológica realizada por otra causa. Un elevado porcentaje de estos adultos tiene signos clínicos de malnutrición porque el vólvulo crónico intermitente puede alterar los drenajes venoso y linfático del intestino y producir malabsorción con hipoproteinemia. Otras manifestaciones son la ascitis quilosa, linfoceles y melenas secundarias a varices intramurales por la obstrucción venosa crónica2,6,11. No obstante, hay que resaltar que el vólvulo agudo intestinal puede presentarse a cualquier edad2,7.
Diagnóstico por imagenRadiología simpleEn cualquier paciente sintomático es recomendable empezar con una radiografía simple de abdomen para excluir otras causas2,6. El aspecto radiológico de la malrotación es muy variable1,2 e infrecuentemente se diagnostica con una radiografía2,6. El patrón más frecuente es un luminograma normal6. Ver asas yeyunales proximales neumatizadas en el lado derecho en el periodo posnatal precoz o asas de intestino delgado a la derecha y de colon a la izquierda en un niño mayor son hallazgos que sugieren una malrotación6,13.
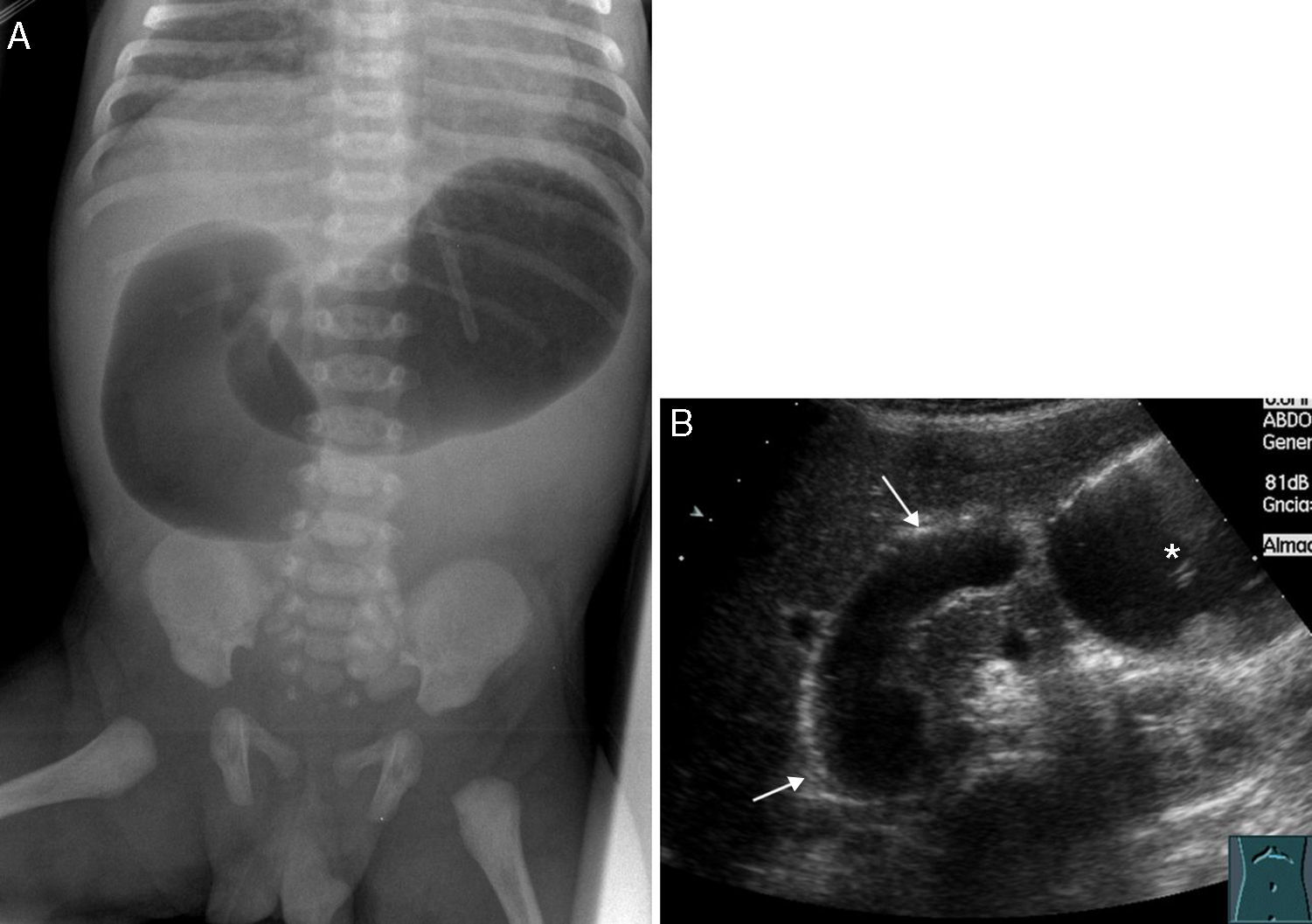
Cuando la obstrucción duodenal es completa en el neonato, es típica la imagen de doble burbuja con aire en la cámara gástrica y el duodeno proximal, sin gas intestinal distal, indistinguible de la atresia duodenal2,6 (fig. 5). En ocasiones los vómitos continuos eliminan totalmente el gas intraabdominal y es recomendable inyectar aire mediante una sonda nasogástrica para provocar el signo de la doble burbuja2. Esta forma de presentación no es la habitual, y es más frecuente que la obstrucción duodenal sea incompleta con distensión gástrica y duodenal y aire distal2. Cuando el vólvulo produce una isquemia intestinal aparecen signos de mal pronóstico como asas distendidas, «tubulizadas» o con impresiones digitiformes/pliegues engrosados, muy separadas entre sí por el edema de la pared o ascitis, y con una disposición arremolinada o efecto de masa centroabdominal. Puede desaparecer el luminograma intestinal y verse una neumatosis intestinal, gas portal o neumoperitoneo2,6. En casos muy extremos, con gangrena de asas la radiografía puede simular una obstrucción intestinal baja por interferencia de la oclusión vascular en la reabsorción del gas distal a la obstrucción2,6.
A) Radiología simple de abdomen de un recién nacido con sospecha prenatal de oclusión intestinal alta. El signo de la doble burbuja, con distensión gástrica y de duodeno proximal, sin aire distal. La intervención quirúrgica confirmó una membrana duodenal. B) Corte transversal de ecografía que muestra la imagen equivalente al signo de la doble burbuja, con dos cavidades distendidas llenas de líquido: el estómago (asterisco) y el duodeno proximal (flechas).
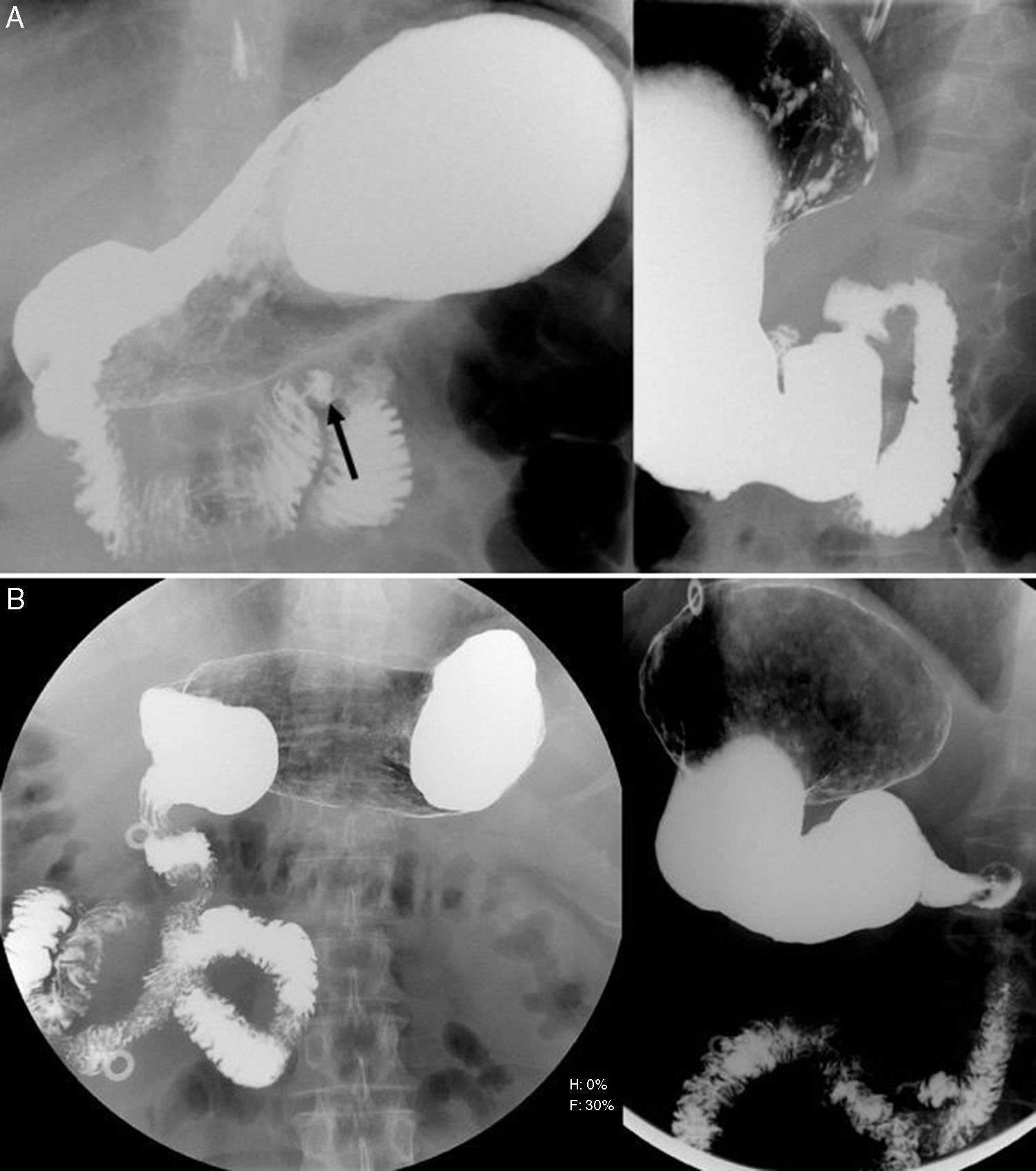
Es la prueba de elección para diagnosticar la malrotación1,8,22,23, con una sensibilidad del 93-100% y una sensibilidad de solo el 54% para el vólvulo intestinal7. El diagnóstico se basa en ver la unión duodeno-yeyunal en una posición anómala y, por extensión, del ligamento de Treitz2,7,8,16,24. El duodeno normal tiene forma de C con cuatro porciones, de las que el bulbo y frecuentemente un segmento corto posbulbar son intraperitoneales y móviles6,9. El resto está fijado al retroperitoneo y se mueve poco3. En la proyección anteroposterior, la unión duodenoyeyunal se sitúa normalmente a la izquierda de los pedículos vertebrales izquierdos, a la altura del margen inferior del bulbo duodenal o píloro2,7,9,16,24,3,25, al nivel del pedículo izquierdo de L1 y nunca más medial3,25,26. La situación del duodeno en la proyección lateral es posterior, con una orientación paralela de la 2.° y 4.° porción, siempre por encima del platillo superior del cuerpo vertebral L26,7,24–26 (fig. 6). Sin embargo, en casos de esplenomegalia, distensión gástrica o intestinal, masas abdominales o retroperitoneales, escoliosis, agenesia renal y sondas intestinales, la unión duodenoyeyunal puede también estar desplazada inferior o medialmente6–8,26. El desplazamiento es posible gracias al músculo suspensorio del duodeno, que conforma el ligamento de Treitz y contiene fibras musculares lisas y esqueléticas25. Cabe considerar la malrotación en pacientes con duodeno inusualmente redundante, y diferenciarse de variantes normales como el duodeno en M («wandering duodenum»)3,6,7. La localización aislada del yeyuno proximal en la parte derecha del abdomen tampoco es indicativa por sí sola de malrotación y debe ir acompañada de otros hallazgos sugestivos2,6,11. La interpretación incorrecta de estos signos puede conducir a falsos positivos (15%) y falsos negativos (3-6%) de malrotación7,16.
A) Tránsito esófago-gastro-duodenal normal: a la izquierda, proyección anteroposterior (AP) en la que se constata la localización del ángulo de Treitz (flecha) a la izquierda del pedículo izquierdo de L1; a la derecha, proyección lateral con una orientación paralela de la 2.ª y 4.ª porción duodenal. B) Tránsito esófago-gastro-duodenal en un paciente con malrotación intestinal: a la izquierda, proyección AP con localización anómala del ángulo de Treitz a la derecha de los pedículos vertebrales izquierdos y primeras asas yeyunales claramente localizadas en el hemiabdomen derecho; a la derecha, proyección lateral con una localización anormalmente baja del duodeno.
El estudio se realiza con bario, a excepción de niños con muy mal estado general con sospecha de sufrimiento intestinal, en quienes debe administrarse contraste hidrosoluble no iónico2,6,7. Puede utilizarse una sonda nasogástrica hasta el duodeno para distender y ver bien el marco duodenal6. Debe observarse el paso del contraste a yeyuno en tiempo real para identificar la posición de la unión duodenoyeyunal, y registrarla en proyecciones anteroposterior y lateral2,7. Cuando el contraste supera el duodeno, las asas de yeyuno proximal se superponen en ambas proyecciones y comprometen la valoración del curso duodenal2,7. No debe administrarse mucho contraste para evitar distender el estómago completamente y obstaculizar la visión del duodeno o desplazar el ángulo de Treitz7. Puede ser útil intentar desplazar manualmente hacia la derecha la unión duodenoyeyunal. En la malrotación el ángulo de Treitz pierde movilidad o bien, tras la maniobra de descompresión, no retorna a la posición inicial6,24. Aunque inicialmente el ángulo de Treitz esté bien posicionado, que no retorne a su posición inicial tras la descompresión puede ser un signo sutil de malrotación6,24. La fiabilidad de este signo es superior en niños menores de 4 años porque la laxitud ligamentosa es fisiológica y es más fácil demostrar anomalías desplazando el ángulo de Treitz7,16,24,3. En niños más mayores la fiabilidad de este signo es inferior por la reducción fisiológica de la movilidad duodenal y una mayor resistencia de la musculatura de la pared abdominal al desplazamiento de la unión duodenoyeyunal7,26,27. En caso de dudas, pueden realizarse adquisiciones tardías para valorar la posición del ciego1,7,16.
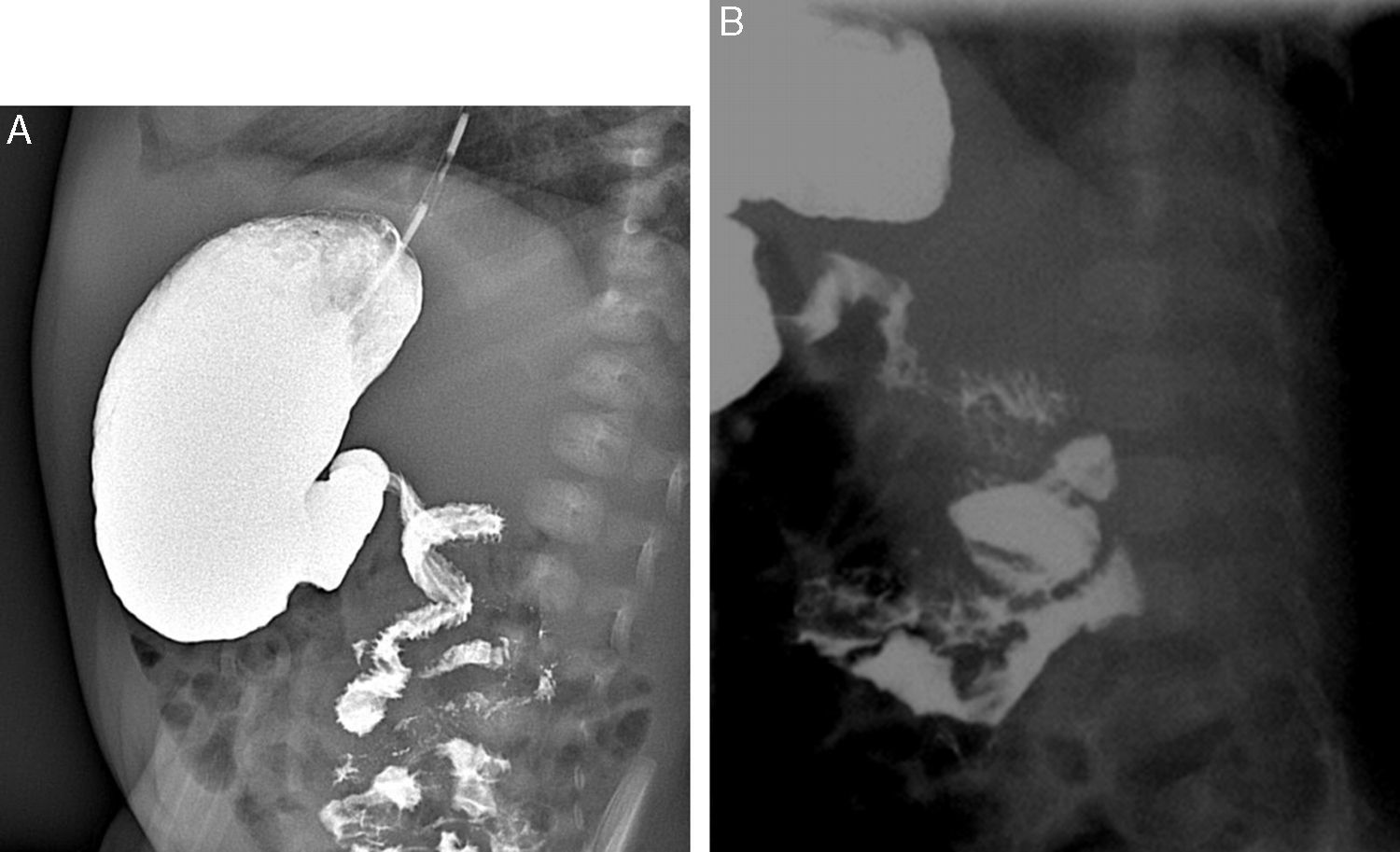
La clásica imagen del vólvulo de IM es la imagen en «sacacorchos» o «tirabuzón» del duodeno distal y yeyuno proximal en el centro del abdomen2,11,18 (fig. 7A). La luz intestinal se estrecha con obstrucción parcial o completa5. El duodeno proximal a la obstrucción suele estar moderadamente dilatado y en el punto de obstrucción puede verse un asa cónica o en pico, generalmente con extensión caudal6,18,24. Si la obstrucción es completa, el bario no pasa a las asas volvuladas y, por tanto, no se observa la imagen en «sacacorchos»2,6. En caso de volvulación no oclusiva de 180°, especialmente cuando no presenta vómitos biliosos (14% de los vólvulos de IM), el tránsito digestivo puede no ser diagnóstico ya que el punto de torsión no provoca transición en el calibre de las asas26.
Las bandas de Ladd sin vólvulo intestinal también pueden generar diferencias en el calibre del duodeno proximal y distal a la obstrucción, generalmente entre la segunda y la tercera porción, con una configuración típica en Z del duodeno distal y yeyuno proximal2,7 (fig. 7B). La forma «en Z» puede ser similar al «sacacorchos» del vólvulo y asociarse o no a obstrucción intestinal2,6,11,27.
Enema opacoActualmente está en desuso2,6 y se reserva para casos con tránsito gastroduodenal dudoso2,6,16. La razón principal es que la posición del ciego es más variable que la de la unión duodenoyeyunal, tanto en pacientes normales como en casos de malrotación16. El 15% de la población tiene un ciego móvil2,6,7 y en el 20% de las malrotaciones el ciego está en posición normal2,6,11,14. Son usuales las variaciones de posición y la movilidad cecal, y el límite entre variantes normales y patológicas está mal definido al formar todo parte de un espectro continuo2,6. La distensión de asas de intestino delgado puede desplazar la posición del ciego y del colon proximal e inducir un diagnóstico erróneo de malrotación1.
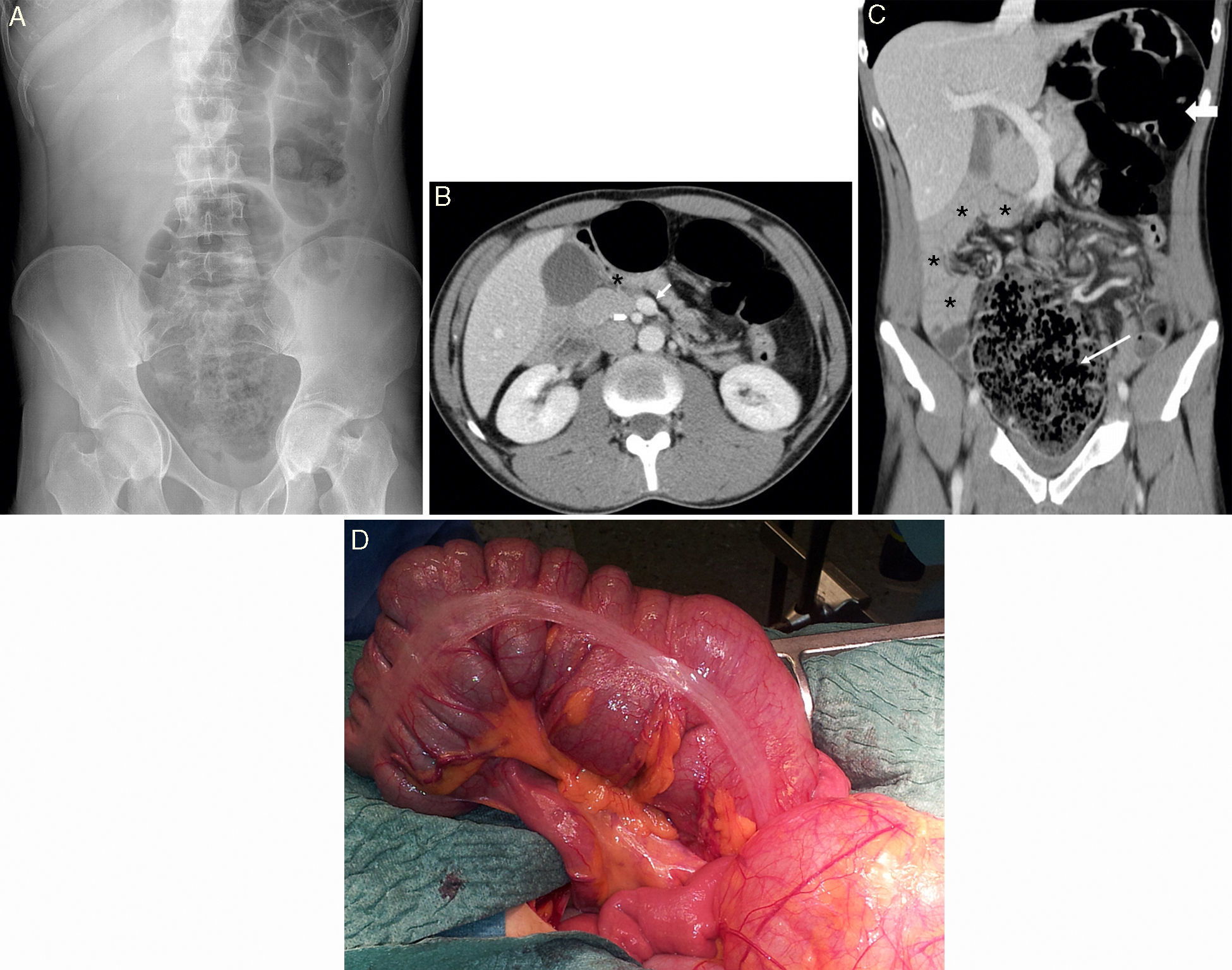
La movilidad excesiva del ciego ligada a malfijación le predispone a volvularse28. La obstrucción de colon por malrotación es rara y puede suceder en las formas de rotación inversa del duodeno y del colon, en las que el colon transverso pasa por detrás de la AMS y puede estar parcialmente obstruido por los vasos mesentéricos y por bandas peritoneales6,11. En ocasiones se volvula el segmento de colon parcialmente obstruido, habitualmente en el colon derecho o colon transverso7,11 (fig. 8).
Paciente de 35 años sin antecedentes patológicos de interés que acude a urgencias por un dolor abdominal de 36 horas de evolución, de predominio hipogástrico, acompañado de sensación distérmica y sin deposiciones en 48 horas. A) La radiografía simple muestra una disposición anómala del aire colónico, con el ciego aparentemente localizado en la línea media en hipogastrio, y dilatación de asas de colon inmediatamente distales en el hipocondrio izquierdo. B) La TC muestra una relación anómala arteria-vena mesentérica superior, con la vena (flecha) localizada por delante y a la izquierda de la arteria (punta de flecha), y el ángulo de Treitz en disposición anómala (asterisco). C) Las asas de intestino delgado (asterisco) se localizan a la derecha del abdomen, el ciego en la línea media (flecha estrecha) y el colon izquierdo (flecha ancha) en el hemiabdomen izquierdo. D) La intervención quirúrgica confirmó un vólvulo de colon derecho con múltiples adherencias del colon con el epiplón y el meso.
Aunque es menos sensible (67-100%) y específica (75-83%) que el tránsito duodenal para diagnosticar la malrotación16, es muy útil para detectarla precozmente y diagnosticar sus complicaciones con rapidez y a bajo coste2.
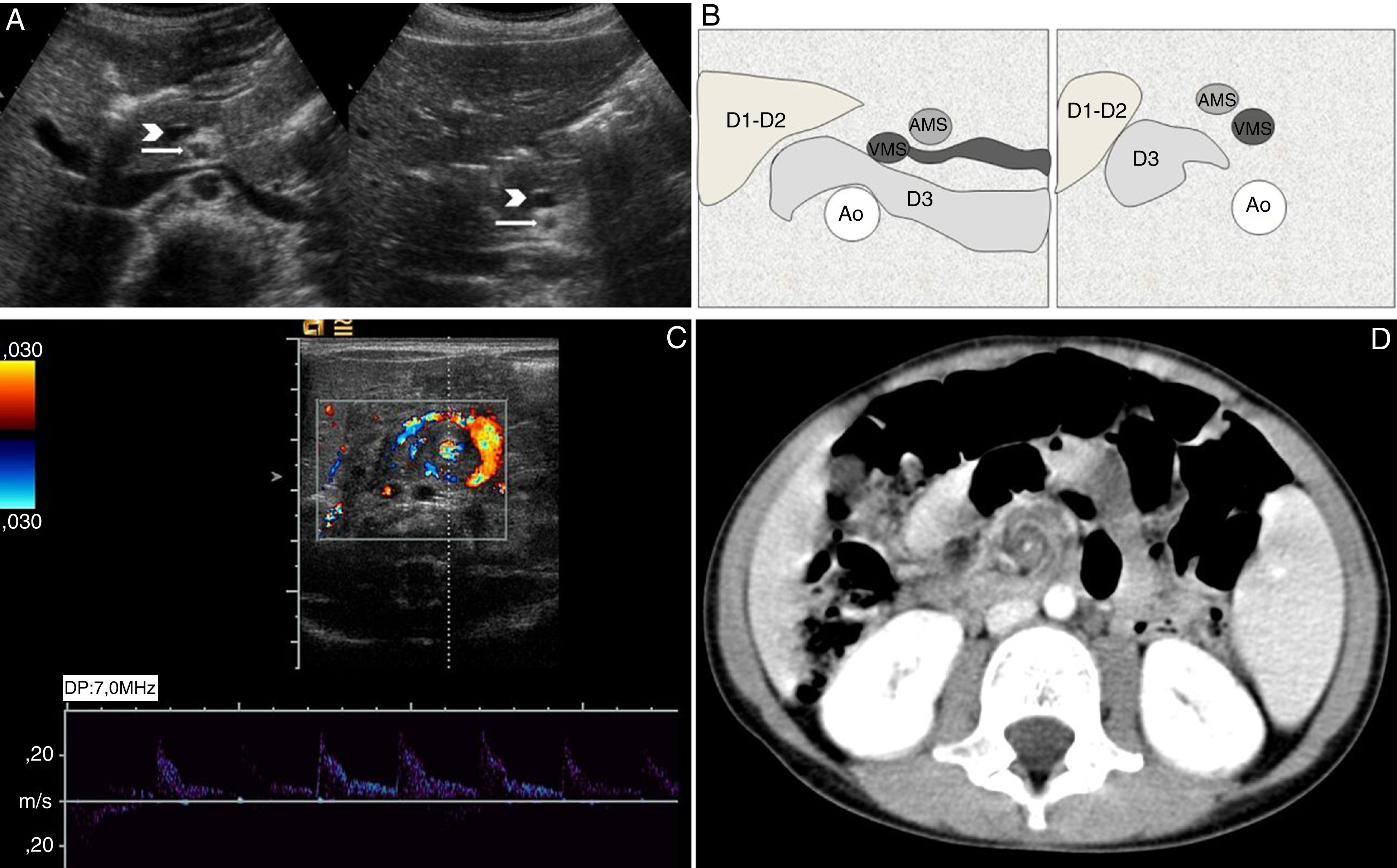
La sospecha diagnóstica se establece tras valorar la posición relativa de la arteria y vena mesentérica superior (VMS)2,6,29. La AMS es constante, mientras que las venas mesentéricas reflejan el desarrollo y la disposición de las asas intestinales6. La relación normal entre la AMS y VMS es la misma que entre la aorta y la vena cava inferior, es decir, la vena se sitúa a la derecha de la arteria en el plano axial al nivel de la unión de la VMS con la porta2,6,23,3. En cambio, en la malrotación la vena se sitúa frecuentemente a la izquierda de la arteria2,6,16, pero no es un signo suficientemente específico ni sensible para diagnosticar la malrotación; la relación AMS/VMS invertida se ha descrito en pacientes con rotación normal y hay un 30% de pacientes con malrotación y relación AMS/VMS normal2,6,23,29,30. La sensibilidad diagnóstica es aún menor cuando la VMS se sitúa justo por delante de la AMS26,31,32 (fig. 9A). Por tanto, una relación vascular alterada no es patognomónica y obliga a realizar otra prueba, preferentemente un tránsito intestinal2,6,8.
A) Imágenes transversales ecográficas de dos pacientes, el de la izquierda sin malrotación con una relación arteria (flecha)-vena mesentérica superior (cabeza de flecha) normal, y el de la derecha con malrotación intestinal con la vena (cabeza de flecha) posicionada justo por delante de la arteria (flecha). B) Esquema en cortes axiales de la posición de la tercera porción duodenal (D3), tanto en situación normal (a la izquierda de la imagen) como en caso de malrotación intestinal (a la derecha de la imagen). C y D) Imagen de ecografía y TC del signo del remolino («whirlpool sign»), típico del vólvulo de intestino medio. Ao: aorta.
Algunos autores proponen la ecografía con líquido oral o inyectado mediante una sonda yeyunal para valorar la posición del ángulo de Treitz, pero es un procedimiento complicado para la práctica clínica habitual y no hay estudios grandes que comparen su precisión diagnóstica con la del tránsito gastrointestinal1,6,33. Recientemente se ha descrito como signo más fiable para excluir la malrotación el demostrar la posición retroperitoneal de la tercera porción duodenal cuando pasa entre la aorta y la AMS en el plano axial, caudal a la vena renal izquierda y una vena yeyunal por el espacio aortomesentérico23,3,34,35 (fig. 9B). Este signo no es infalible porque la localización retroperitoneal de la tercera porción hace que la malrotación sea improbable pero no imposible36.
La ecografía es la prueba de elección cuando se sospeche un vólvulo de IM (sensibilidad 92%; especificidad 100%)1,2,6,8,16,19. El signo ecográfico más característico son los vasos arremolinados entrando en una masa sólida centroabdominal que corresponde a las asas volvuladas sin aire2,6. Este signo, conocido como «whirlpool sign», traduce el arrastre del meso y sus estructuras vasculares de las asas que envuelven la AMS, que giran alrededor de la AMS en sentido horario, definida la dirección del giro mesentérico en sentido cráneo-caudal19,35,37 (fig. 9C). No debe confundirse con la rotación antihoraria de la VMS alrededor de la AMS (signo del polo del barbero), hallazgo inespecífico que puede verse en la población normal por una variante vascular (rama yeyunal proximal de la VMS que rodea la AMS en contra de las agujas del reloj antes de unirse a la VMS)35,38. Otros hallazgos ecográficos del vólvulo incluyen una AMS truncada, una AMS hiperdinámica y pulsátil, y una VMS distal dilatada, signos que se correlacionan con los hallazgos clásicos de vólvulo asociado a malrotación descritos con angiografía2,19,36.
TC y RMLa mayoría de las malrotaciones en adultos se descubren de forma incidental en estudios de TC o RM realizados por otras causas13. Estas técnicas no suelen utilizarse rutinariamente para diagnosticar la malrotación pero pueden ser muy útiles en casos dudosos para confirmar el diagnóstico o excluir otros procesos2,6. No suelen emplearse en niños por la dosis de radiación de la TC y la baja resolución de la RM6.
Además de la malposición intestinal y la relación AMS/VMS, permiten valorar signos extraintestinales no evidentes en estudios convencionales2,13. Pueden identificarse anomalías de situs o de desarrollo de órganos como un proceso uncinado pancreático hipoplásico, por interferencia de la rotación del primordio pancreático, que normalmente rota junto con el asa duodenoyeyunal2,6,39. En caso de vólvulo, aparte de los signos clásicos, puede identificarse la hipoperfusión de asas en caso de necrosis intestinal2,6,13,16,40.
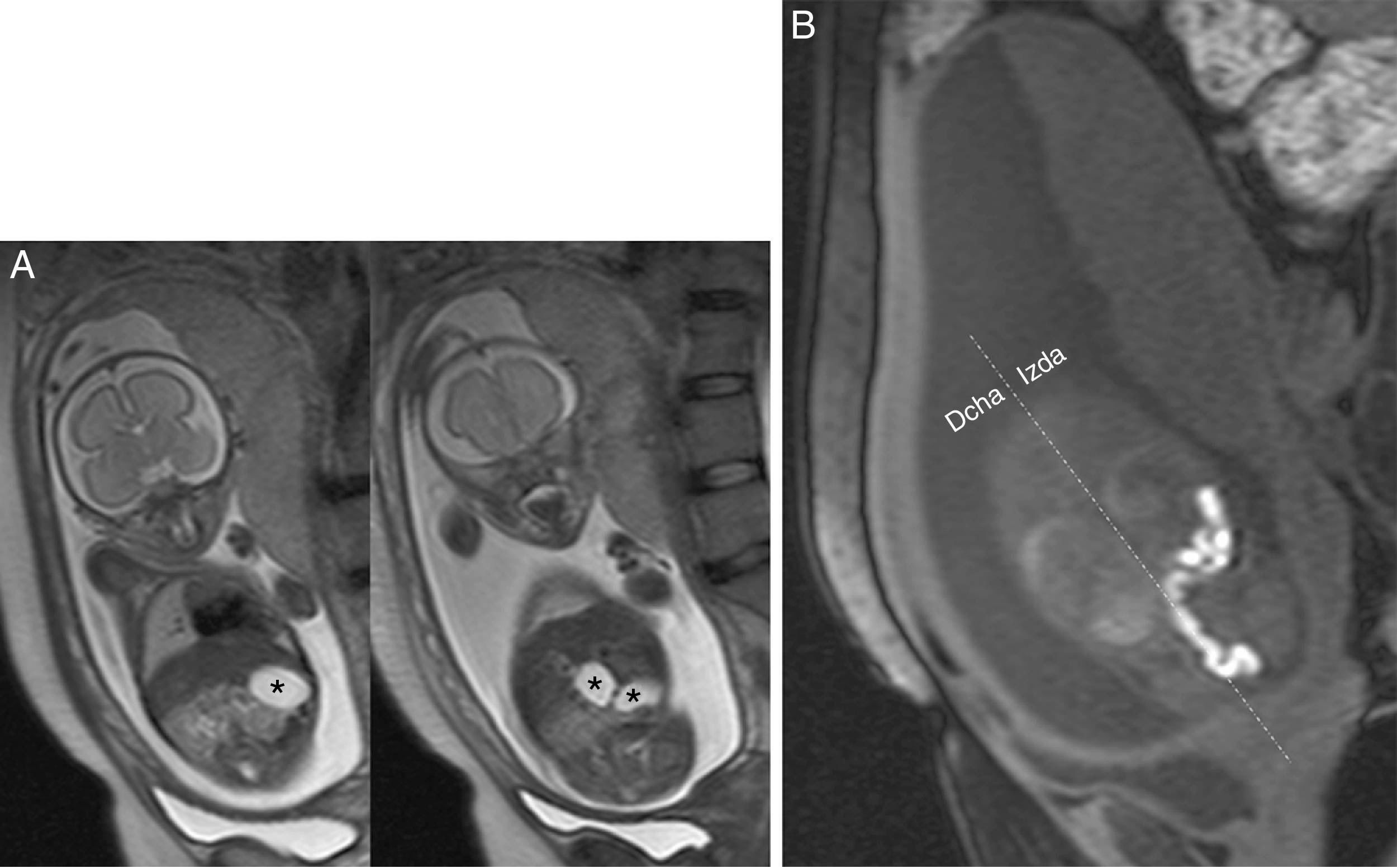
La RM también es una técnica eficaz complementaria a la ecografía para el estudio prenatal39,41. Durante el desarrollo, el feto ingiere líquido amniótico que actúa en el tracto gastrointestinal como un contraste natural en las secuencias potenciadas en T2 y permite identificar estómago y asas como estructuras hiperintensas. Conforme aumenta la viscosidad del contenido intestinal a lo largo del tubo digestivo, disminuye la señal del meconio en T2 y aumenta en T1. Las asas de colon se ven hipointensas en T2 e hiperintensas en T1, por lo que es posible detectar intraútero una disposición anómala42 (fig. 10). Así mismo, puede sospecharse una obstrucción duodenal por bandas peritoneales cuando se ven dos grandes cavidades abdominales llenas de líquido, que representan el estómago y el duodeno dilatados (signo de la doble burbuja)6,42,20. En raras ocasiones el vólvulo de IM ocurre semanas o meses antes del parto, y no suele ser letal intraútero6,43. Los hallazgos radiológicos del vólvulo prenatal suelen ser inespecíficos como líquido libre peritoneal y asas dilatadas, que pueden ser hipointensas en T2 en caso de necrosis hemorrágica43,44. El contenido intestinal que pasa a la cavidad peritoneal puede formar un pseudoquiste, originar una peritonitis fibroadhesiva con calcificaciones o atresia intestinal, que se detecta al nacer. Algunos casos de síndrome de intestino corto pueden ser secuelas de vólvulos intraútero con presunta reabsorción del asa infartada y auto-anastomosis de las asas viables para restablecer el tránsito intestinal6,45.
Imágenes de RM de un feto con malrotación intestinal y una oclusión intestinal alta por bandas de Ladd. A) Secuencias potenciadas en T2 en las que puede identificarse el signo de la doble burbuja. B) Secuencia potenciada en T1 que muestra una disposición anómala del colon, visto como una estructura tubular hiperintensa en el lado izquierdo del abdomen. En la imagen se marca la derecha (drcha) e izquierda (izda) del abdomen del feto.
Ante cualquier neonato con vómitos biliosos y buen estado de salud previo debe sospecharse una malrotación intestinal. Inicialmente es aconsejable realizar una radiografía y en caso de ver el signo de la doble burbuja, intervenirlo directamente. La siguiente exploración indicada es la ecografía. En un paciente con síntomas sugestivos de vólvulo, el signo del remolino es suficiente para establecer el diagnóstico sin demorar la intervención. La relación AMS/VMS alterada como único signo obliga a completar el estudio con un tránsito gastrointestinal. La TC y RM abdominal se reservan en niños para casos excepcionales. La TC es una técnica diagnóstica preferente cuando el vólvulo se sospeche en adultos.
Aunque la malrotación pueda diagnosticarse en muchos casos con una sola prueba de imagen, en casos difíciles el radiólogo debe realizar varias exploraciones o incluso repetirlas para confirmar o excluir el diagnóstico. Si existieran dudas una vez utilizadas todas las herramientas diagnósticas, es aconsejable la intervención quirúrgica.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Autoría- 1.
Responsable de la integridad del estudio: EBG, ATA.
- 2.
Concepción del estudio: EBG, ATA, CDF.
- 3.
Diseño del estudio: EBG, ATA.
- 4.
Obtención de los datos: EBG, ATA, CDF, CMM, ACT.
- 5.
Análisis e interpretación de los datos: EBG, ATA, CDF, CMM, ACT.
- 6.
Tratamiento estadístico: no procede.
- 7.
Búsqueda bibliográfica: EBG, ATA, CDF, CMM.
- 8.
Redacción del trabajo: EBG, ATA, CDF, CMM, ACT.
- 9.
Revisión crítica del manuscrito con aportaciones intelectualmente.
- 10.
Relevantes: EBG, ATA, CDF, CMM, ACT.
- 11.
Aprobación de la versión final: EBG, ATA, CDF, CMM, ACT.
Los autores declaran no tener ningún conflicto de intereses.
Al Dr. Toni Malet Munté, Dra. Marta Andreu Magarolas y Dr. Jordi Puig Domingo del servicio de Radiología del Hospital Universitario Parc Taulí de Sabadell por la colaboración en la revisión final de este artículo, y a John Giba por la realización de la traducción en inglés del manuscrito.