Los procesos que cursan con necrosis grasa intraabdominal se manifiestan frecuentemente por dolor abdominal agudo/subagudo, hallazgos clínicos que pueden ser originados por afecciones tan variadas como la apendicitis epiploica, el infarto omental, la necrosis grasa encapsulada, la paniculitis mesentérica, la apendicitis, la diverticulitis y ciertas neoplasias. En este contexto, y a pesar de que la localización anatómica del dolor y la sintomatología acompañante pueden ayudar a la orientación diagnóstica, ésta puede ser equívoca llevando a una cirugía innecesaria. Para el diagnóstico van a resultar imprescindibles pruebas de imagen como la ecografía y, sobre todo la tomografía computarizada, debiendo el radiólogo reconocer los hallazgos característicos de cada una de ellas, lo que permitirá el adecuado manejo del dolor abdominal y prevenir una cirugía innecesaria.
The processes that course with intraabdominal fat necrosis often manifest with acute or subacute abdominal pain; these clinical findings can be caused by various conditions, including epiploic appendagitis, omental infarction, encapsulated fat necrosis, mesenteric panniculitis, appendicitis, diverticulitis, and certain neoplasms. In this context, although the anatomic location of the pain and accompanying symptomatology can help orient the diagnosis, there is a risk of unnecessary surgery. Imaging tests like ultrasonography and especially computed tomography are essential for diagnosing intraabdominal fat necrosis. Radiologists must be familiar with the characteristic findings for all the conditions that can cause acute or subacute abdominal pain to ensure appropriate management and prevent unnecessary surgery.
En el dolor agudo abdominal, una alteración de la ecogenicidad o la atenuación de la grasa adyacente a una pared intestinal engrosada sugieren un origen gastrointestinal, pero el diagnóstico diferencial es amplio. En la imagen, la alteración de la grasa «desproporcionada» respecto al grado de afectación intestinal, incluye en el diagnóstico diferencial a entidades como la apendicitis epiploica, el infarto omental, la paniculitis mesentérica, la diverticulitis, el flemón apendicular, la lipodistrofia mesentérica, el traumatismo, la necrosis grasa encapsulada o neoplasias como el liposarcoma1. La apendicitis epiploica, el infarto omental, la paniculitis mesentérica y la necrosis grasa encapsulada, no asocian afectación mural intestinal, mientras que la apendicitis y la diverticulitis suelen afectar a la pared intestinal y al mesenterio adyacente2,3.
Es importante conocer sus características radiológicas para realizar un diagnóstico diferencial adecuado y, evitar procedimientos innecesarios, ya que el manejo de la apendicitis epiploica o del infarto omental debe ser conservador3. Aunque la ecografía puede mostrar signos sugestivos, el diagnóstico definitivo suele realizarse con la tomografía computarizada (TC)2.
Nuestro objetivo es describir las entidades que pueden cursar con necrosis grasa intraabdominal, y sus hallazgos radiológicos, para plantear un diagnóstico diferencial práctico y preciso.
ClasificaciónDebe recordarse que: podemos clasificar las patologías que cursan con necrosis grasa intraabdominal en dos grandes grupos:
- 1.
Necrosis grasa intraabdominal sin afectación mural intestinal2 y limitada del mesenterio adyacente, como en la apendicitis epiploica, el infarto omental, y la necrosis grasa encapsulada.
- 2.
Alteración en la atenuación de la grasa con afectación de la pared intestinal o del mesenterio adyacente, como en la apendicitis, la diverticulitis y la mesenteritis esclerosante2,3.
Los apéndices epiploicos son estructuras pedunculadas y móviles, constituidas por tejido adiposo y vasos sanguíneos, que protruyen desde la superficie serosa del colon hacia la cavidad peritoneal. Radiológicamente invisibles en condiciones normales se hacen evidentes al inflamarse o con el líquido intraperitoneal3. Miden entre 0,5-5cm siendo más numerosos y prominentes en el colon sigmoides, el descendente y el ciego (62, 18 y 12% respectivamente), lo que explica que las manifestaciones clínicas sean más frecuentes en la fosa ilíaca izquierda, simulando una diverticulitis4.
Su carácter pediculado y móvil, y la irrigación terminal formada por una o dos arteriolas y venas únicas de drenaje, facilita la torsión y la trombosis con el consiguiente infarto hemorrágico2,4.
La apendicitis epiploica (AE) puede ser primaria o secundaria. La inflamación primaria se debe a torsión o trombosis venosa espontánea. La secundaria es originada por procesos inflamatorios vecinos como la apendicitis o la diverticulitis5. La obesidad y la actividad física extenuante son factores de riesgo3.
Los pacientes presentan dolor abdominal agudo, más frecuente en el cuadrante inferior izquierdo, siendo inusuales otros síntomas acompañantes. El dolor puede localizarse a punta de dedo, con signos de peritonismo, y el recuento de leucocitos puede ser normal o estar discretamente elevado4,6.
Ecográficamente, la AE es una masa hiperecogénica ovoidea, no compresible, localizada bajo el punto de máximo dolor. Se adhiere al colon y se desplaza con él al respirar5. El Doppler muestra un flujo interno débil o ausente, a diferencia de la apendicitis o diverticulitis donde suele estar aumentado6. La lesión suele rodearse de una línea hipoecogénica, habitualmente con efecto de masa sobre el asa adyacente, pero es muy infrecuente que se engruese la pared del asa3,5. Generalmente se fija al peritoneo parietal anterior, y puede contener focos hipoecoicos internos, más frecuentes en el infarto omental, que probablemente representan cambios hemorrágicos7.
Debe recordarse que: en la TC aparece una masa ovalada de atenuación grasa adyacente a la superficie serosa del colon, menor de 5cm (generalmente entre 1,5-3,5cm), con un anillo periférico denso que rodea a un centro de atenuación ligeramente mayor que la grasa peritoneal normal. Este «signo del anillo», producido por la inflamación del peritoneo visceral, es diagnóstico de AE (fig. 1)6. En el centro de la masa, frecuentemente se observa un foco hiperdenso mal definido, que representa trombosis y/o cambios hemorrágicos (fig. 2). La reticulación de la grasa periapendicular y el efecto de masa sobre el intestino adyacente son hallazgos asociados3.
Tomografía computarizada (TC) abdominal sin contraste intravenoso. (a) imagen axial, y (b) reconstrucción multiplanar coronal. Apendicitis epiploica. Varón de 28 años que acude a urgencias por fiebre y dolor en fosa ilíaca izquierda de 24 horas de evolución. Ante la sospecha de diverticulitis aguda en la TC se objetivó una masa ovalada, de atenuación grasa, adyacente a la superficie serosa del colon descendente, y al peritoneo, con un anillo periférico hiperdenso, vaso central hiperdenso, aumento de atenuación de la grasa perilesional y engrosamiento de la fascia lateroconal acompañante (flechas).
Tomografía computarizada (TC) abdominal con contraste intravenoso. (a) imagen axial, y (b) reconstrucción multiplanar sagital. Apendicitis epiploica. Varón de 33 años que acude a urgencias por sospecha de diverticulitis aguda que no se confirmó ecográficamente. La TC muestra una lesión ovalada de reticulación de la grasa, adyacente al colon, que en su margen externo presenta una imagen lineal densa que podría corresponder a una vena trombosada (flecha), el peritoneo adyacente está discretamente engrosado.
La presencia del anillo hiperdenso desde el comienzo del cuadro es típico de la AE y permite distinguirla del infarto omental (IO)6. La ausencia de contacto de la lesión con la pared colónica sugiere un IO porque los apéndices epiploicos dependen de ella7. Puede ser imposible diferenciar entre AE e IO, pero carece de importancia práctica, por su naturaleza autolimitada si no se presentan complicaciones8.
Evolutivamente puede disminuir de tamaño, calcificarse en «cáscara de huevo», y desprenderse y caer al fondo de la cavidad peritoneal4.
Infarto omentalEl IO es relativamente infrecuente y, a diferencia de la AE, puede presentarse también en la infancia9. Debuta con dolor abdominal agudo que puede imitar al de la apendicitis, la colecistitis, la diverticulitis, la AE o patología ginecológica10. Generalmente autolimitado, puede resolverse con un manejo conservador, aunque su resección acelera la recuperación y puede prevenir complicaciones como el absceso11.
Según su patogenia puede ser primario o secundario. El IO primario se debe a un compromiso vascular con estasis venoso, congestión, edema y necrosis hemorrágica, con o sin torsión. Se localiza típicamente en el hemiabdomen derecho, junto al ciego o al colon ascendente por la mayor longitud y movilidad del omento en ese lado12. El IO secundario se debe a cirugía o inflamación. Factores precipitantes que desplazan el omento incluyen el aumento brusco en la presión abdominal, los cambios bruscos en la posición corporal, la cirugía abdominal reciente o el traumatismo abdominal13.
Ecográficamente, el IO es una masa hiperecogénica no compresible que contiene áreas nodulares hipoecogénicas mal definidas, hiperémicas en la periferia y sin vascularización interna con el modo Doppler; o bien una masa hiperecogénica conteniendo una estructura hipoecoica avascular13. Los hallazgos son idénticos en la edad pediátrica14. En la periferia de la lesión puede identificarse un anillo hipoecogénico11. En la exploración ecográfica en tiempo real la lesión está adherida al peritoneo no desplazándose con la respiración15.
Debe recordarse que: en la TC, el IO aparece como una lesión de atenuación grasa, ovoidea, con reticulación heterogénea e inicialmente mal circunscrita16. Mide entre 3 y 15cm de diámetro (fig. 3) y puede contener densidades lineales con atenuación de partes blandas (fig. 4) atribuidas a bandas fibrosas y/o venas dilatadas trombosadas17. Suele adherirse al peritoneo parietal engrosado, y se localiza entre el colon y la musculatura de la pared abdominal anterior2. En los niños los hallazgos son idénticos18. Cuando es por torsión, se ve una espiral de vasos en el interior de la lesión que puede asociarse a una pequeña cantidad de líquido libre intraperitoneal10. A diferencia de la AE, en el IO no se identifica un foco hiperdenso central3. Evolutivamente el IO tiende a definirse mejor y desarrolla un anillo denso a partir de los 15 días9. Debido a la saponificación, la grasa puede licuarse formando un nivel grasa-agua en la lesión (fig. 5) generalmente asociado a un absceso9.
Tomografía computarizada (TC) abdominal sin contraste intravenoso. (a) imagen axial, y (b) reconstrucción multiplanar sagital. Infarto omental espontáneo. Varón de 35 años, obeso, que acudió por dolor centroabdominal de 5 días de evolución y fiebre. La TC muestra una lesión heterogénea localizada en el omento, de márgenes mal definidos, asociada a reticulación de la grasa y con un nivel grasa-líquido. Se intervino comprobándose la existencia de un infarto omental sobreinfectado.
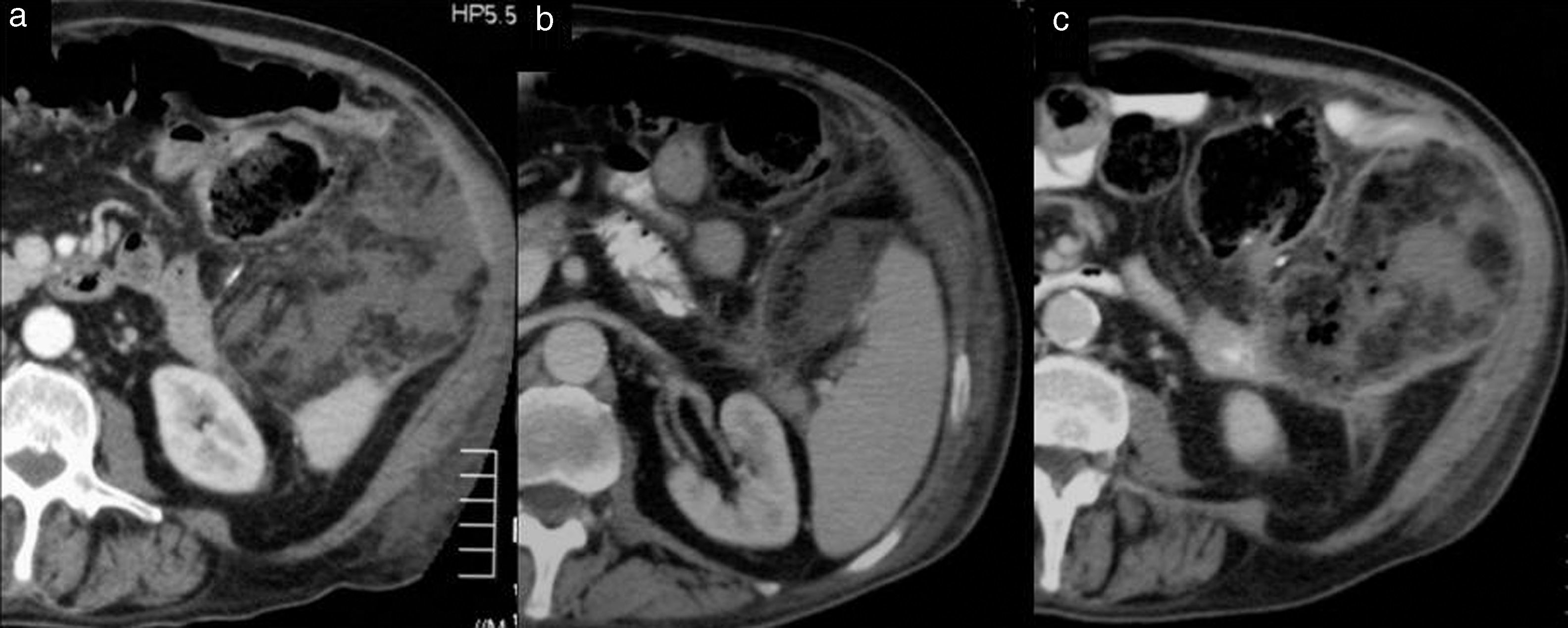
Tomografía computarizada (TC) abdominal con contraste intravenoso. (a) reconstrucción multiplanar (MPR) coronal, y (b) MPR coronal 10 días después. Infarto omental postquirúrgico. Varón de 68 años, intervenido de neoplasia de colon izquierdo. (a) La TC, muestra un área de trabeculación de la atenuación de la grasa de contornos mal definidos y densidades lineales en su interior, que ocupa gran parte del vacío izquierdo (flecha). (b) En la evolución radiológica, 10 días después, la lesión está mejor definida (flecha) y con aumento de la atenuación en su interior. Se procedió al drenaje de dicha lesión, obteniéndose un material de aspecto oleoso, confirmándose la presencia de necrosis grasa.
Tomografía computarizada (TC) abdominal. Imágenes axiales (a) al ingreso, (b) a los 4 días y (c) a los 40 días después de traumatismo abdominal grave en un varón de 32 años. Infarto omental: (a) La TC con contraste el día del ingreso muestra un aumento de atenuación de margen mal definido en la grasa del omento; (b) TC con contraste 4 días después, la lesión se hace más densa y comienza a rodearse de un anillo hiperdenso; (c) TC con contraste a los 40 días, la lesión muestra un claro anillo periférico, la atenuación interna es predominantemente quística aunque heterogénea, con un nivel grasa-agua (flecha) en su margen anterior. Resonancia magnética 45 días tras el traumatismo; (d) secuencia potenciada en T1 en fase y (e) fase opuesta muestran la lesión rodeada de una cápsula fina, el contenido es heterogéneo con áreas hiperintensas por el sangrado en fase subaguda, así como zonas grasas cuya señal se suprime en fase opuesta. En el margen anterior, el nivel de grasa-líquido (flecha) muestra un anillo por artefacto de cancelación; (f) Apertura de la lesión durante la cirugía que muestra una extensa necrosis del omento.
En la resonancia magnética el IO es hipointenso respecto a la grasa mesentérica en T1, pudiendo mostrar focos hiperintensos hemorrágicos (fig. 5), e hiperintenso en T2, sin realce interno con gadolinio. El anillo periférico es fino, hipointenso en T1 y T2, con artefacto de cancelación respecto a la grasa adyacente en la secuencia T1 en fase opuesta, y realza con gadolinio19.
Alguno de nuestros casos ha desarrollado evolutivamente un nivel líquido-graso dentro de la lesión, atribuido a liponecrosis, confirmándose en un caso con punción guiada por ecografía. Como en la necrosis grasa en otras localizaciones, la lesión puede calcificarse periféricamente (fig. 6)16,20.
Tomografía computarizada (TC) con contraste intravenoso. Necrosis grasa calcificada extraperitoneal anterior. (a) TC preoperatoria en un paciente con un GIST gástrico, y (b) tres meses tras la cirugía. Se observa una calcificación redondeada, anterior al antro gástrico, que plantea el diagnóstico diferencial con un hematoma postquirúrgico.
Debe recordarse que: el control evolutivo permite confirmar el diagnóstico cuando disminuye el tamaño de la lesión y desaparecen los signos inflamatorios. La sobreinfección produce un absceso (fig. 7), que requerirá drenaje percutáneo o quirúrgico.
Tomografía computarizada (TC) abdominal con contraste intravenoso. (a) imagen axial, (b) control evolutivo 12 días después, y (c) control evolutivo tres semanas tras el inicio. Infarto omental con evolución a abscesificación. Varón de 67 años con dolor en el flanco izquierdo 10 días tras una hemicolectomía izquierda; (a) En la TC se observa una masa en flanco izquierdo que desplaza medialmente al colon, con densidades grasas y líquidas en su interior y rodeada de una cápsula delgada incompleta; (b) 12 días después, la TC muestra una reducción del tamaño de la lesión, un anillo periférico con realce y un nivel grasa-agua; (c) 22 días más tarde, la TC muestra burbujas de gas por abscesificación de la lesión. Se intervino quirúrgicamente y se confirmó la existencia de un infarto omental abscesificado.
Es un trastorno inflamatorio de etiología incierta, que afecta a la grasa del mesenterio. Se han sugerido causas autoinmunes, infecciosas, traumáticas o isquémicas21. Actualmente se cree que se trata de un espectro patológico de una única enfermedad definida como paniculitis mesentérica (PM) cuando la necrosis grasa y el componente inflamatorio agudo predominan, y mesenteritis fibrosante, retráctil o esclerosante si predominan la fibrosis y la retracción22.
Clínicamente puede presentarse con dolor abdominal, obstrucción intestinal, diarrea o como masa palpable, apareciendo sobre la sexta década de la vida, con predominio en varones23.
Debe recordarse que: la TC ayuda a sugerir el diagnóstico, identificándose desde un aumento sutil de la atenuación del mesenterio («mesenterio empañado») hasta una masa de partes blandas (23). La PM se localiza en el mesenterio del intestino delgado, rodeada por una pseudocápsula de unos 3mm de espesor en el 50% de los casos. Engloba a los vasos mesentéricos, generalmente sin desplazarlos, y es frecuente ver pequeños ganglios linfáticos22. El «signo del halo graso», es un anillo fino de grasa de baja atenuación que rodea a los vasos y ganglios del mesenterio y representa grasa preservada entre estas estructuras y el tejido inflamatorio (fig. 8)22. Pueden existir calcificaciones centrales por necrosis grasa23. Entidades como el linfoma, el tumor carcinoide, el mesotelioma mesentérico primario, o el edema mesentérico pueden imitar estos hallazgos, y cuando predomina el componente de partes blandas es necesaria la biopsia.
Tomografía computarizada (TC) con contraste intravenoso. Paniculitis mesentérica: (a) mujer de 67 años, TC en el plano axial que muestra un aumento de atenuación de la grasa mesentérica con respecto al resto de la grasa intraabdominal, bien delimitado, que parece rodeado por una pseudocápsula, con desplazamiento periférico de las asas. Los vasos y los ganglios mesentéricos están rodeados por un fino halo de grasa de atenuación normal; (b) paniculitis mesentérica en fase de fibrosis. Varón de 58 años, imagen de TC en el plano axial en la que se objetiva que la grasa mesentérica tiene una mayor atenuación de partes blandas, no identificándose la pseudocápsula, pero sí un halo graso alrededor de los vasos mesentéricos y ganglios linfáticos.
La evolución suele ser autolimitada con remisión espontánea, aunque ocasionalmente la resolución puede ser parcial o incluso tener un curso fatal21.
Ningún procedimiento terapéutico es eficaz, requiriéndose frecuentemente un tratamiento quirúrgico en las formas clínicas más agresivas22.
Apendicitis y diverticulitisAmbos procesos pueden producir cambios inflamatorios en la grasa similares a los de los procesos encuadrados dentro de la «necrosis grasa intraabdominal». Además, ambas entidades se han asociado a la inflamación secundaria de los apéndices epiploicos24.
Lo típico de la diverticulitis en la ecografía o la TC es el engrosamiento focal inflamatorio de la pared con inflamación paracólica y enfermedad diverticular. Los cambios inflamatorios incluyen la reticulación de la grasa paracólica, masa inflamatoria, burbujas de aire extraluminal, absceso y una pequeña cantidad de líquido libre25. En la apendicitis aguda, la TC muestra un apéndice sin contraste intraluminal, dilatado y relleno de líquido, con realce parietal, reticulación de la grasa periapendicular y, como hallazgo secundario, puede verse un apendicolito. El líquido libre o el absceso indican perforación26.
En la ecografía o la TC, el engrosamiento inflamatorio de la pared del asa adyacente, raramente presente en la AE o el IO, va a resultar útil para el diagnóstico diferencial.
Necrosis grasa encapsuladaEs un proceso degenerativo de los tejidos adiposos maduros, más frecuente en el tejido celular subcutáneo de los miembros inferiores y la mama27. De etiología incierta, el traumatismo y la isquemia pueden ser factores causales. También se ha descrito en la lipomatosis pélvica28. Son lesiones de atenuación grasa, con densidades lineales en su interior y rodeadas por una cápsula gruesa que puede calcificarse. En el diagnóstico diferencial se incluye el liposarcoma29. El IO se encuadra dentro de esta entidad y sus características específicas son las propias de su localización (fig. 9).
Necrosis grasa encapsulada. Tomografía computarizada (TC) abdominal con contraste intravenoso. (a) Mujer de 50 años que se presentó con dolor abdominal y vómitos de una semana de evolución. La TC muestra una lesión redondeada de atenuación grasa mesentérica, de cápsula gruesa, con septos internos, adyacente a un asa de intestino delgado con pared engrosada (flecha). Tras la resección quirúrgica se comprobó una necrosis grasa encapsulada y cambios isquémicos de un asa de intestino delgado adyacente, secundarios a adherencias; (b) mujer de 77 años con síndrome constitucional y dolor en el flanco izquierdo de dos meses de evolución. En la TC se objetiva una lesión con cápsula fina, de atenuación grasa aumentada, con septos en su interior y que no parecía depender de ningún asa intestinal. El diagnóstico de sospecha inicial fue de un liposarcoma, motivo por el que se intervino quirúrgicamente, confirmándose el diagnóstico de necrosis grasa encapsulada.
Las masas intraabdominales que contienen grasa, como el liposarcoma, pueden plantear el diagnóstico diferencial con lesiones de liponecrosis. El liposarcoma es uno de los tumores malignos más frecuentes del retroperitoneo, pero es infrecuente en el mesenterio y en el peritoneo. Suelen ser grandes y con tendencia a recurrir cuando la resección quirúrgica es incompleta30. Los liposarcomas bien diferenciados son de atenuación grasa, redondos o lobulados, con septos y áreas de aspecto sólido que realzan tras la administración de contraste (fig. 10). Para el diagnóstico deben de biopsiarse todos los componentes de la lesión separadamente30.
Liposarcoma bien diferenciado con áreas de desdiferenciación. Mujer de 63 años. Tomografía computarizada con contraste intravenoso muestra una gran masa intraabdominal de atenuación predominantemente grasa, con septos y un componente redondeado con atenuación de partes blandas en el flanco derecho, que desplaza las asas intestinales.
Las lesiones que cursan con necrosis de la grasa intraabdominal muestran unas características radiológicas que, unidas a los hallazgos clínicos y a su localización en el abdomen, permiten un diagnóstico radiológico fiable y evitan cirugías innecesarias. El control radiológico de las lesiones resulta de utilidad para confirmar el diagnóstico y debe realizarse especialmente en el IO.
Autoría- 1.
Responsable de la integridad del estudio: BV, JJA, PA
- 2.
Concepción del estudio: BV
- 3.
Diseño del estudio: BV, PA
- 4.
Obtención de los datos: BV, JJA, PA
- 5.
Análisis e interpretación de los datos: BV, JJA, PA
- 6.
Tratamiento estadístico: No aplicable.
- 7.
Búsqueda bibliográfica: BV, JJA, PA
- 8.
Redacción del trabajo: J.J. Aguilar, B. Vargas.
- 9.
Revisión crítica del manuscrito con aportaciones intelectualmente relevantes: BV, JJA, PA
- 10.
Aprobación de la versión final: BV, JJA, PA.
Los autores declaran no tener ningún conflicto de intereses.