Introducción
El síndrome de compresión de la vena iliaca o síndrome de May-Thurner1 (M-T) es una situación clínica que conduce a la compresión u oclusión de la vena. De manera específica, la vena iliaca común izquierda se encuentra comprimida a su paso entre la arteria iliaca común derecha y la columna. Como consecuencia de la compresión mantenida se produce una lesión de la íntima que provoca la formación de membranas o bandas en la luz vascular que dificultan u obstruyen el flujo venoso2.
Aunque algunos pacientes pueden permanecer subclínicos, la mayoría presentan síntomas referidos al miembro inferior izquierdo de manera aislada, como edema, dolor, varices, claudicación venosa, cambios por estasis venosa y ulceración, siendo más frecuentes en las mujeres2,3.
Actualmente la corrección quirúrgica de la escoliosis juvenil se realiza mediante diferentes abordajes, anterior, posterior o una combinación de ambos, consiguiendo una buena alineación de la columna. En nuestro caso el procedimiento fue alterado por la presencia de una forma inusual de síndrome de M-T, con formación de venas colaterales paravertebrales y perimedulares.
En nuestro conocimiento no ha sido descrito un caso similar en la literatura, en el cual las colaterales venosas drenen en el plexo venoso perimedular.
Presentación del caso
Se trata de una niña de 13 años con una doble escoliosis idiopática juvenil King I, con una curva D5-D11 de 49º y otra D11-L4 de 61º, sin otros problemas médicos, que fue propuesta para corrección quirúrgica mediante un abordaje y anclaje posterior bilateral mediante el sistema de tornillo pedicular, barra y gancho laminar (sistema Isola). Durante la intervención se evidenció la presencia de unos enormes plexos venosos perimedulares, extradurales y paravertebrales muy dilatados, con un sangrado continuo difícilmente controlable. La hemorragia no fue cuantificada. En este momento se consideró mejor intentar un anclaje unilateral con una única barra de fijación izquierda desde T4 a L3, interrumpiendo el procedimiento para investigar la etiología de la dilatación venosa.
Se realizó una tomografía computarizada (TC) con contraste que demostró la presencia de estructuras vasculares dilatadas en el canal medular y perimedulares (fig. 1). Se realizó una arteriografía medular seguida de una flebografía, las cuales mostraron una compresión extrínseca de la vena iliaca izquierda entre la arteria iliaca derecha y las vértebras lumbares, con una banda dentro de la luz de la vena y múltiples venas colaterales que se dirigían al plexo venoso vertebral interno y paravertebral (fig. 2). No se evidenciaron signos de trombosis. La vena cava inferior se encontraba permeable. Se estableció el diagnóstico de síndrome de compresión de la vena iliaca o síndrome de M-T. Se consiguió pasar un catéter a través de la estenosis y se valoró la implantación de un stent, pero se desestimó dada la edad de la paciente.
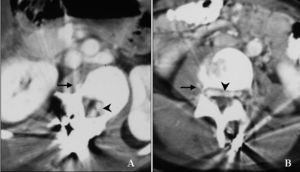
Fig. 1. (A), (B) Tomografía computarizada con contraste que muestra un gran plexo venoso epidural (cabezas de flecha) y venas paravertebrales dilatadas (flechas).
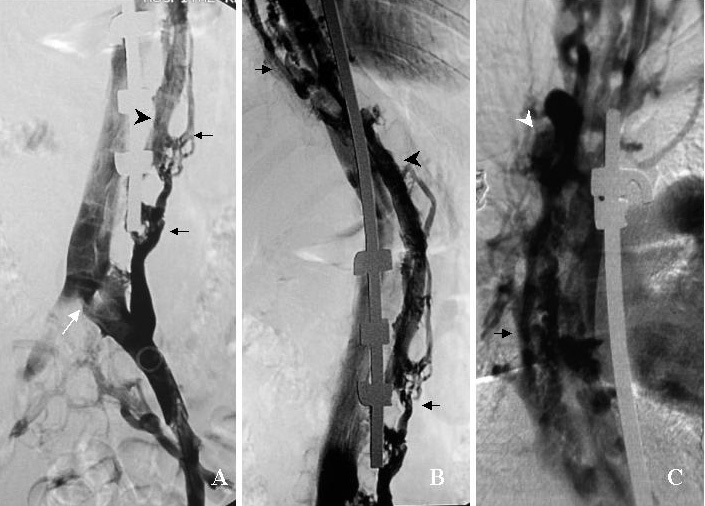
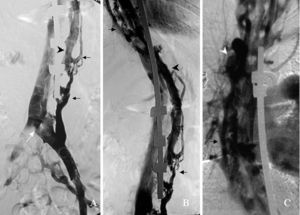
Fig. 2. Flebocavografía. (A) Nivel pélvico, proyección anteroposterior: se observa la vena iliaca común izquierda con estenosis en su unión a la cava inferior (flecha blanca), una gran vena lumbar izquierda (flecha negra) y el plexo venoso interno perimedular dilatado (cabeza de flecha). (B) Nivel dorsolumbar: plexo venoso interno y venas lumbares y paravertebrales dilatadas. (C) Nivel torácico: las venas paravertebrales desembocan en el sistema de la ácigos (cabeza de flecha blanca).
Discusión
Habitualmente en el manejo de la escoliosis juvenil la única exploración radiológica necesaria es la radiografía de columna total posteroanterior y lateral. La flexibilidad de la curva se valora mediante imágenes en flexión. Muchos estudios han establecido relaciones entre la escoliosis juvenil idiopática y diversos trastornos neurológicos subyacentes, especialmente la malformación de Chiari tipo I asociada con siringomielia4.
En nuestro centro no se realiza resonancia magnética (RM) si no hay síntomas neurológicos y el patrón de la curva parece normal. En ausencia de cualquier síntoma referido al sistema venoso (como edema de miembros inferiores) previo al diagnóstico, el síndrome de M-T es improbable. Por esta razón no se consideró el uso de RM.
El síndrome de compresión de la vena iliaca también es conocido como síndrome Cockett5; Su patogénesis fue descrita por May y Thurner en 1957 tras examinar 430 cadáveres1. Los autores comprobaron un aumento de la impedancia en el flujo venoso como resultado de los cambios en el endotelio venoso. Esto induce a la formación de vasos colaterales, particularmente en las tributarias de la vena lumbar ascendente, buscando la vía de menor resistencia hacia la aurícula derecha, si bien no se ha descrito el desarrollo de colaterales perimedulares. Los signos clínicos habituales indican la presencia de obstrucción venosa1,2. El síndrome es más frecuente en mujeres entre la segunda a cuarta décadas de la vida, y se caracteriza por edema progresivo de la pierna izquierda sin antecedentes de trombosis. Los síntomas pueden variar desde molestias leves a claudicación e insuficiencia venosa crónica. La prevalencia exacta y el grado de discapacidad asociada con dicha compresión no se conoce. Se cree que sólo una minoría de estos pacientes presentan una morbilidad significativa6,7.
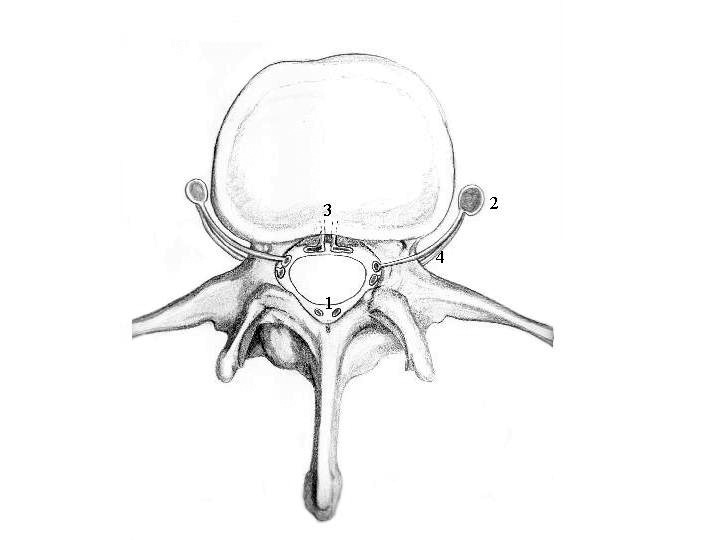
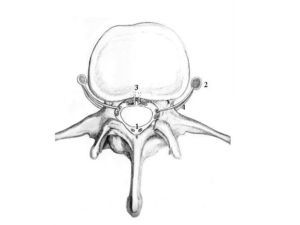
El plexo venoso vertebral es una red venosa que se extiende desde los plexos venosos de la pelvis y rodea toda la columna vertebral, terminando a nivel cefálico en los senos dorsales. A lo largo de este trayecto corre paralelo a la vena cava y el sistema de la vena ácigos, presentando conexiones a diferentes niveles. Este sistema venoso está formado por tres componentes: a) el plexo interno que comprende las venas extradurales que rodean la duramadre de la médula espinal; b) El plexo externo que envuelve la columna vertebral y que incluye las venas sacras laterales y lumbares ascendentes, las cuales se originan en las venas iliacas comunes y ascienden a lo largo de la cara lateral de los cuerpos vertebrales drenando en la vena ácigos en el lado derecho y en la hemiácigos en el izquierdo. Los plexos interno y externo se comunican a cada nivel por medio de venas radiculares, que atraviesan las foraminas intervertebrales por encima y por debajo de cada pedículo. La venas infrapediculares son importantes, ya que su desarrollo excesivo puede comprimir la raíz del nervio espinal; y c) las venas vertebrales intraóseas que drenan en los plexos venosos basivertebrales situados en el espacio extradural, en la cara posterior de los cuerpos vertebrales, que a su vez comunican con el plexo venoso interno8 (fig. 3).
Fig. 3. Ilustración anatómica que muestra el sistema venoso vertebral. 1: Plexo venoso interno perimedular, en el espacio estradural; 2: plexo venoso externo formado por las venas lumbares paravertebrales; 3: venas vertebrales intraóseas que drenan en el plexo basivertebral; 4: venas supra e infrapedicular que comunican los plexos interno y externo.
La dilatación del plexo venoso externo puede ocurrir como consecuencia de la trombosis de la vena cava inferior y las venas iliacas. La dilatación del plexo interno es más infrecuente y puede deberse a la presencia de malformaciones arteriovenosas, fístulas durales, o a otras causas como herniación discal, absceso, tumor, hematoma, quiste sinovial e incluso trombosis de la vena cava. La dilatación del plexo interno puede provocar síntomas radiculares por compresión de la raíz nerviosa9.
En el caso que nos ocupa, ante los inusuales hallazgos descubiertos en la TC, se consideró necesario descartar la posibilidad de una malformación arteriovenosa o una fistula dural, por lo que se decidió realizar una arteriografía, que fue normal. No obstante la flebografía mostró la imagen típica de compresión de la vena iliaca y un patrón de drenaje de la extremidad inferior izquierda alterado, a través de la vía colateral de la vena lumbar izquierda, plexo paravertebral y plexo interno dilatados, rodeando la médula espinal. Creemos que la alteración del eje de la vértebra L5, junto con la compresión de la arteria iliaca derecha podría provocar una gran dificultad en el drenaje de la vena iliaca izquierda, induciendo un desarrollo precoz de las colaterales dilatadas.
Se han propuesto múltiples tratamientos quirúrgicos en el síndrome de M-T, incluyendo la excisión de las bandas intraluminales con colocación de un parche venoso, la división de la arteria iliaca derecha y su recolocación detrás de la vena iliaca o el by-pass venoso10. De manera más reciente se ha descrito el tratamiento endovascular con implantación de stent con buenos resultados a corto plazo11-13.
En nuestro caso se desestimó el tratamiento, el cual dependerá en el futuro del desarrollo de los síntomas. Hasta ahora no existen informes de esta forma de presentación de la compresión de la vena iliaca, y desconocemos si estas colaterales podrán inducir el desarrollo de síntomas neurológicos por un efecto potencial de "martillo hidráulico" de la presión venosa a largo plazo sobre las raíces de los nervios radiculares. Nuestra actitud ha sido expectante. Si la paciente presentara síntomas radiculares o espinales, o un síndrome de insuficiencia venosa o trombosis de la pierna izquierda en el futuro, consideraríamos el uso de un stent autoexpandible nuevamente, para mantener el drenaje venoso normal. A pesar de que el uso de stents y otros tipos de implantes endovasculares se encuentra muy extendido, dada la edad de la paciente y su larga expectativa de vida no podemos predecir su efecto a largo plazo. Consideramos que cualquier decisión en este sentido debe tomarse de manera consensuada con traumatólogos, pediatras e internistas, y por supuesto debe contar con el consentimiento informado de los padres. Por esta razón no se decidió en el momento de realizar la flebografía. La angioplastia, por el contrario, entraña un menor riesgo inmediato y a largo plazo, no comprometiendo estrategias futuras.
Consideramos que el caso es excepcional por varias razones, como son la asociación del M-T a la escoliosis y la dilatación del plexo venoso vertebral interno, no descrito previamente, así como la forma de presentación, ya que el síndrome de M-T no fue sospechado hasta después de surgir la complicación quirúrgica, realizar la TC y la arteriografía, dado que la paciente no presentaba clínica alguna referida al miembro inferior izquierdo.
Es posible que un síndrome de compresión venosa iliaca pueda ser inducido por una escoliosis juvenil, el cual debería investigarse ante la presencia de cualquier signo clínico. Las colaterales dilatadas pueden alterar el procedimiento quirúrgico en la escoliosis; cuando esto ocurre el abordaje posterior debe ser interrumpido y debe considerarse un abordaje anterior.