El sinus pericranii (SP) es una comunicación venosa anormal entre los senos durales intracraneales y dilataciones venosas epicraneales a través de venas emisarias o diploicas. Fue descrito por primera vez por Hecker en 1845 y Stromeyer en 1850 le dio nombre describiéndolo como “un quiste que contiene sangre circulante”. Las varicosidades subcutáneas están íntimamente relacionadas con el periostio, son distensibles y variables en tamaño en función de la presión venosa intracraneal. Los síntomas asociados a SP son infrecuentes, pero pueden incluir cefalea, vértigo, sangrado, sensación de presión o dolor local1,2.
La mayoría de los casos de SP se localizan próximos a la línea media, sobre todo en la región frontal y parietal. La localización periorbitaria es infrecuente y suele asociarse a alteraciones en la región nasal. También se han descrito trombosis parciales espontáneas de las varices subcutáneas, asociadas a clínica local, pero no hay ningún caso recogido en la bibliografía asociado a trombosis en la vena oftálmica superior (VOS). Las pruebas de imagen más habituales son la tomografía computarizada (TC) y la resonancia magnética (RM), y las técnicas más sensibles son la arteriografía por sustracción digital (ASD) y la angio-RM. El SP se relaciona con malformaciones arteriovenosas (MAV) y linfaticovenosas1,3–7.
Se presenta un caso de SP asociado a múltiples anomalías del desarrollo venoso (ADV) estudiado mediante técnicas avanzadas de neuroimagen, en un paciente que acudió al servicio de urgencias con clínica oftalmológica secundaria a trombosis de la VOS y que presentaba 3 SP de localización frontal, parietal y occipital derechos.
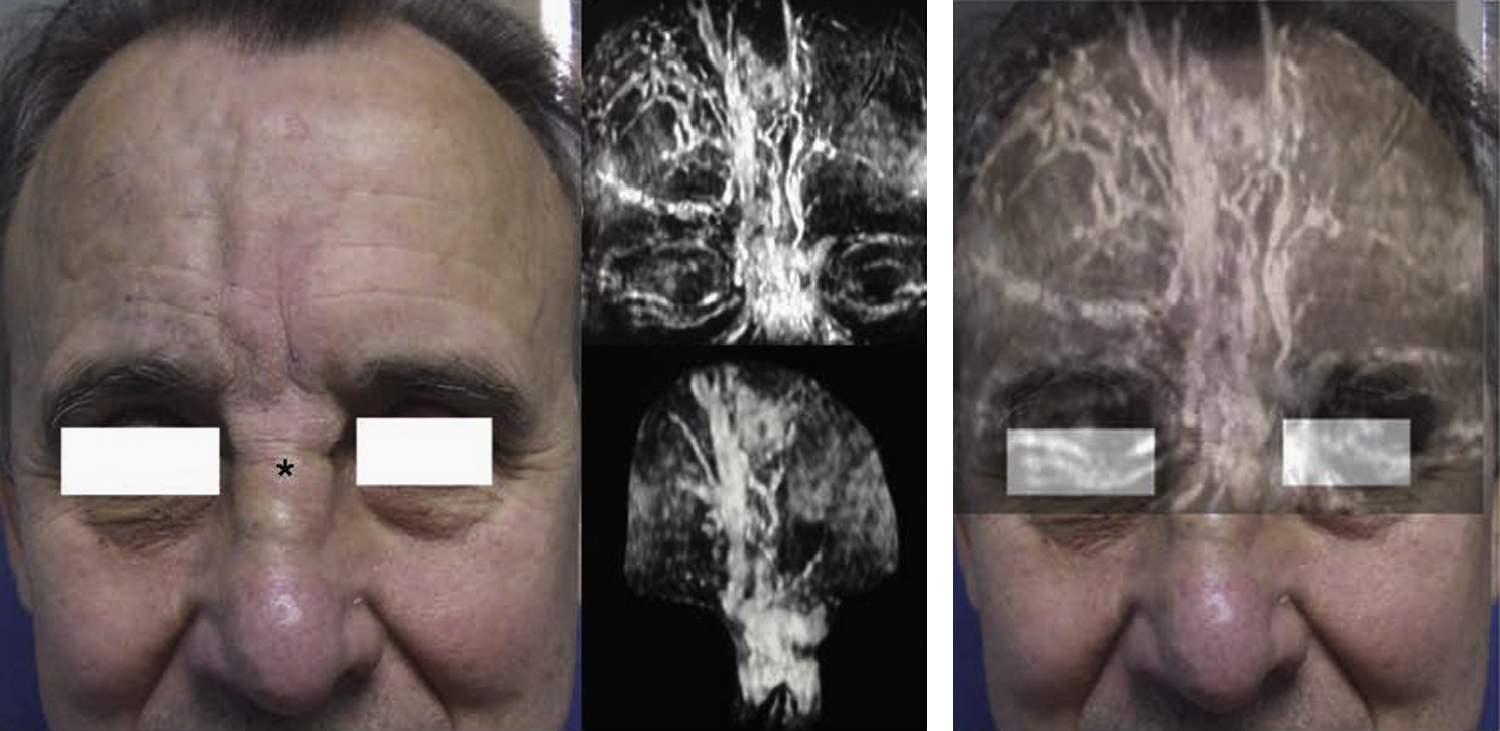
Presentación del casoVarón de 67 años, que presenta desde su juventud un “angioma” facial, como único antecedente médico de interés, que acude al servicio de oftalmología por pérdida de agudeza visual, cefalea frontal y dolor periorbitario de 1 semana de evolución. En la exploración, se aprecia una dilatación varicoide de las venas frontales derechas, párpado superior derecho y en la raíz nasal (fig. 1). No había signos inflamatorios ni eran dolorosas a la palpación. Dichas varices faciales aumentaban significativamente tras las maniobras gravitacionales y de Valsalva.
Figura 1. Detalles de las varices venosas subcutáneas frontales derecha y de la raíz nasal del paciente, con superposición de imágenes de angiografía por resonancia magnética en fase venosa.
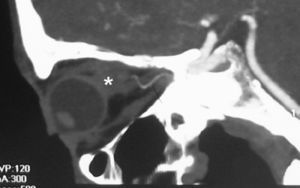
La exploración oftalmológica demostró una papilitis, una congestión venosa retiniana y una trombosis de la vena central de la retina. También se objetivó una pérdida moderada de la agudeza visual del ojo derecho. Ante estos hallazgos se sugiere la posibilidad de una trombosis de la VOS y se realiza una TC urgente (TC craneal sin contraste intravenoso y angio-TC con contraste intravenoso en fase arterial con reconstrucción MIP [maximum intensity projection] y VR [volume rendering]) donde inicialmente se aprecia una lesión intraconal “tubular” en la órbita derecha compatible con trombosis de la VOS (figs. 2, 3 y 4).
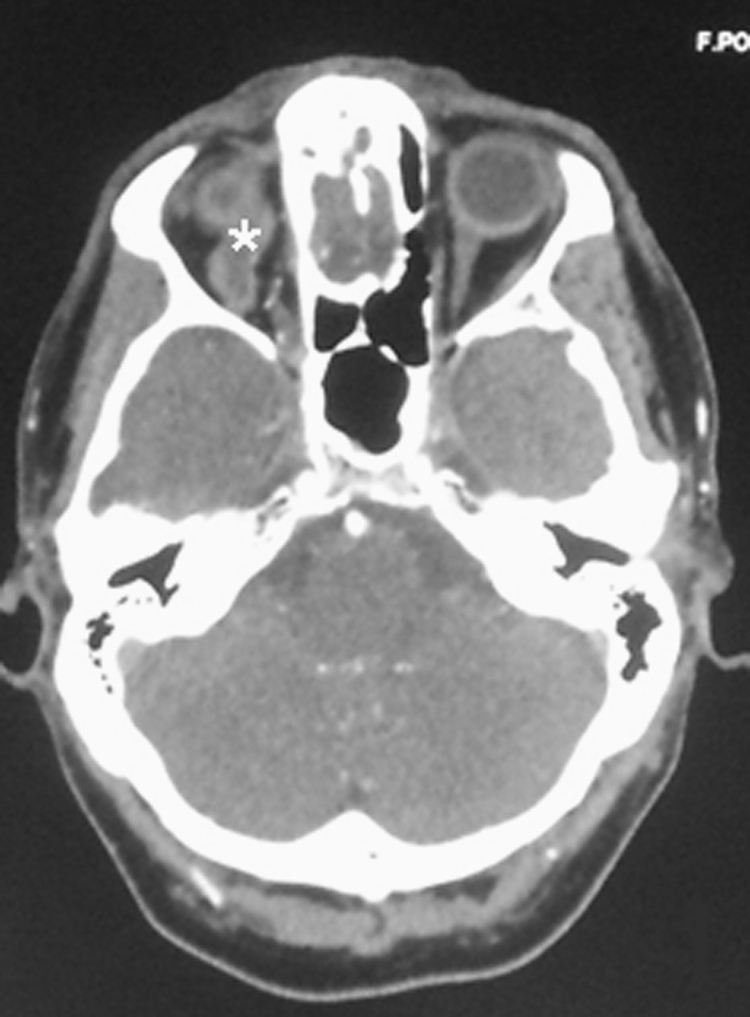
Figura 2. Tomografía computarizada craneal urgente con contraste intravenoso: vena oftálmica superior derecha dilatada y trombosada con ausencia de realce (*).
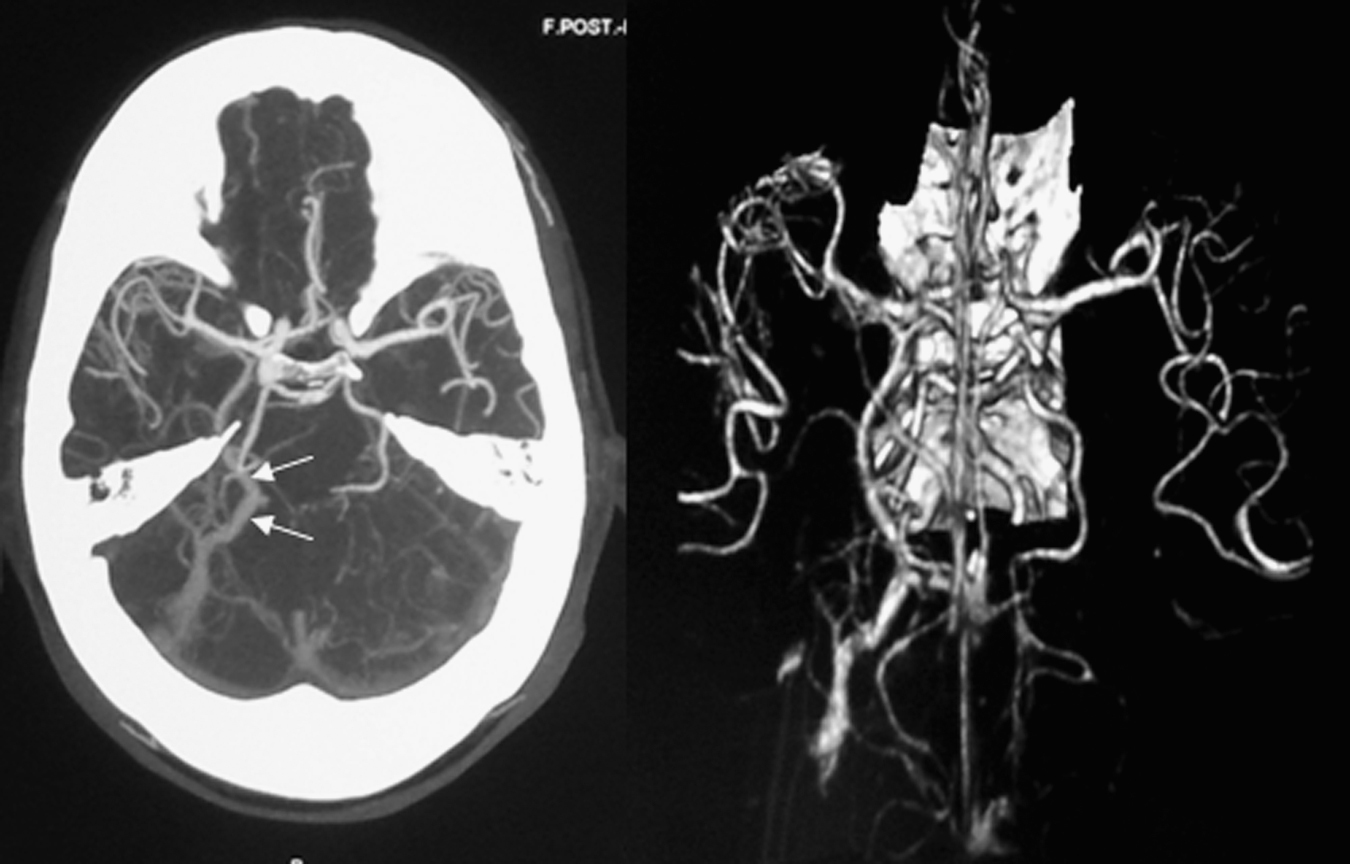
Figura 3. Angio-tomografía computarizada (MIP [maximum intensity projection] y VR [volume rendering]): drenaje anómalo de las venas del hemisferio cerebral derecho hacia una vena basilar de Rosenthal dilatada y asimétrica (flechas) que se encuentra en comunicación con venas del tentorio derecho que drenan en el seno transverso.
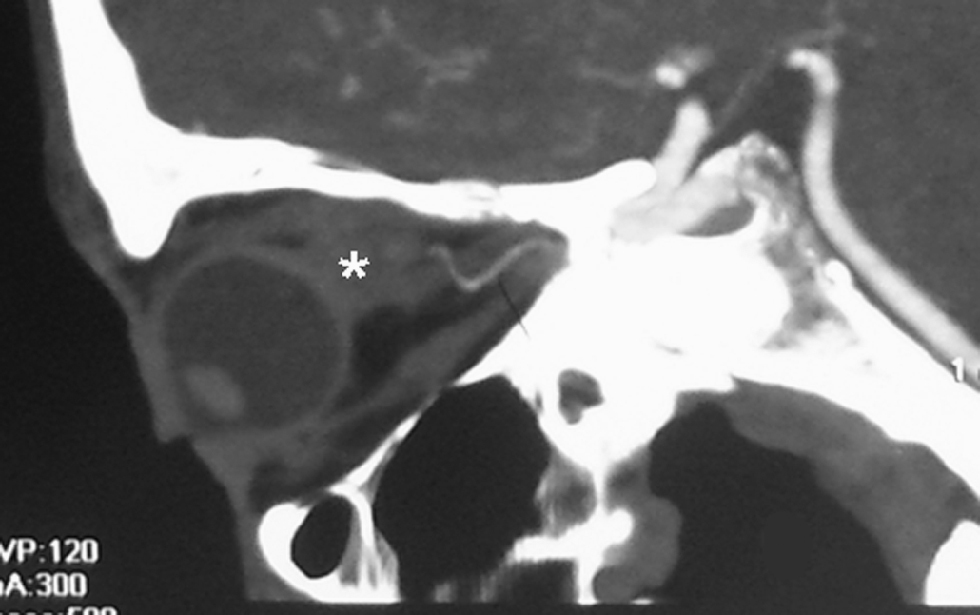
Figura 4. Angio-tomografía computarizada, imagen sagital MIP (maximum intensity projection) de la órbita derecha: vena oftálmica superior dilatada y trombosada que simula una masa intraorbitaria por su trayecto intraconal (*). La arteria oftálmica, más posterior y de calibre normal, no muestra alteraciones.
El paciente ingresó para estudios complementarios y su evolución clínica fue favorable, el dolor cedió con tratamiento analgésico convencional. Se realizó una exploración de campo visual que fue normal y estudios analíticos para descartar un síndrome de trombofilia, y éstos también fueron normales.
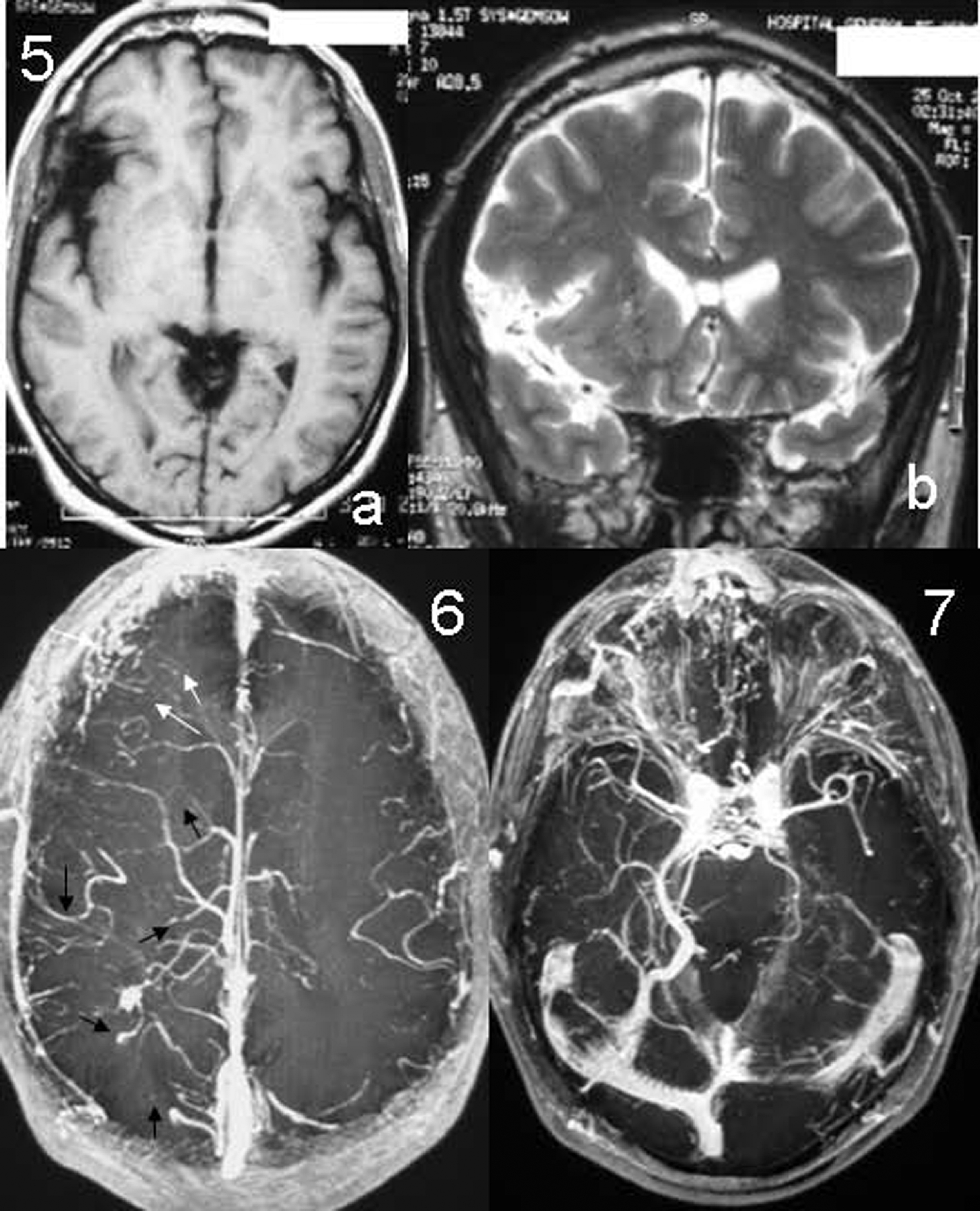
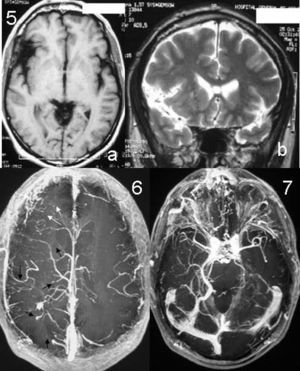
Se practicó una RM cerebral con secuencias habituales y de angio-RM (3D-TOF y angio-RM venosa 3D SPGR poscontraste) en la que se objetivaron una anomalía difusa del desarrollo venoso que afectaba al hemisferio cerebral derecho y 2 SP: uno complejo, de aspecto “plexiforme”, orbitofrontal derecho con múltiples “bocas” o venas transdiploicas que comunicaban el sistema venoso intracraneal con el extracraneal, con la consiguiente estasis vascular en las venas faciales frontales y raíz nasal, y otro simple, de localización occipital. La angio-RM confirmó la trombosis de la VOS, probable origen de la estasis venosa orbitaria y de la clínica del paciente (dolor ocular derecho y cefalea frontal que aumentaban con los movimientos del ojo). La RM identificó, además, una ADV difusa, principalmente del lóbulo frontal, que consistía en una ausencia de la región proximal del seno longitudinal superior, con múltiples ovillos venosos atípicos que drenaban la región opercular hacia el SP frontal, hacia el sistema venoso superficial (gran vena orbitofrontal que drena en el seno esfenoidal) y hacia el sistema venoso profundo (vena basilar de Rosenthal dilatada que drena en el seno transverso). Además, había múltiples angiomas venosos profundos de pequeño calibre que afectaban a todo el hemisferio derecho. Por último, se puso de manifiesto una asimetría de la cisura de Silvio con una atrofia opercular frontotemporal asociada a la anomalía del drenaje venoso local (figs. 5, 6 y 7).
Figuras 5–7. Plano axial SE-T1 (spin-eco ponderado en T1). a) Plano coronal FSE-T2 (fast spin-eco ponderado en T2). b) Asimetría del opérculo silviano con una atrofia de predominio frontal, sin displasia cortical asociada. Figura 6. Imágenes MIP (maximum intensity projection) subvolumétricas 3D SPGR (spoiled gradient recall) plano axial. Múltiples venas transdiploicas frontales derechas que comunican el sistema venoso intracraneal con el extracraneal (flechas blancas). Múltiples venas hemisféricas derechas dilatadas y de aspecto irregular asociadas a ovillos venosos compatibles con angiomas venosos (flecha negras). Figura 7. Resonancia magnética 3D TOF (time of flight) con contraste intravenoso en fase venosa: venas faciales de la raíz nasal coincidentes con las alteraciones cutáneas conocidas del paciente.
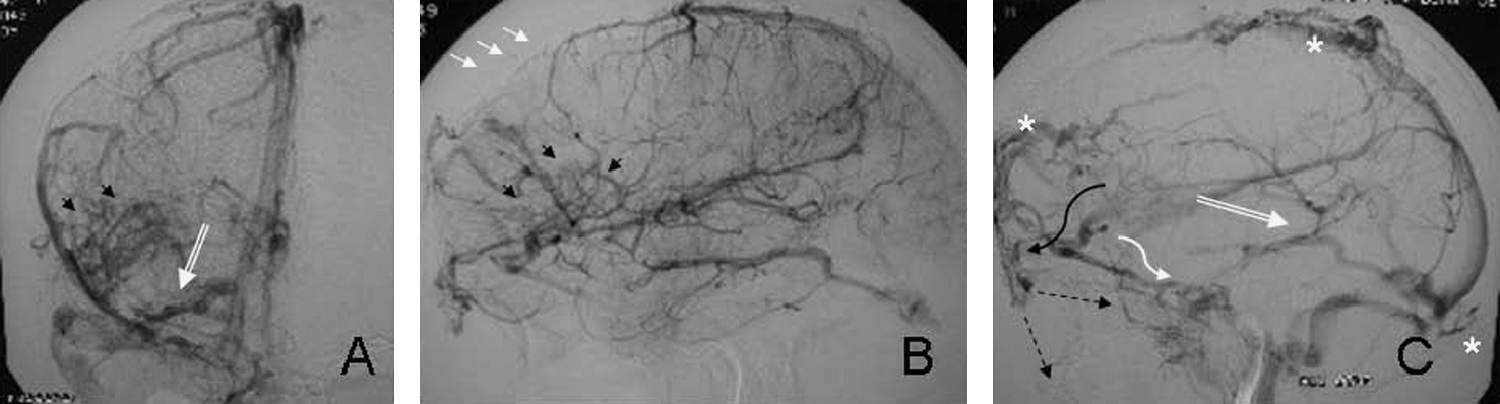
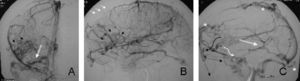
En la ASD selectiva de la arteria carótida interna derecha, en la fase arterial precoz, no se encontraron alteraciones arteriales significativas. En la fase venosa precoz se confirmaron los hallazgos de la angio-RM venosa, consistente es un SP frontal y otro occipital, así como una ADV difusa en la que identificaron múltiples venas y ovillos vasculares en el área silviana, angiomas venosos múltiples y una vena cortical subfrontal dilatada. Además, se objetivó un tercer SP parietal simple y se pudo identificar en la fase venosa tardía la ausencia de la porción anterior del seno longitudinal superior (fig. 8).
Figura 8. Angiografía por sustracción digital (ASD) de la arteria carótida interna derecha, con fase venosa en proyección anteroposterior (A) y lateral (B y C): extensa alteración del desarrollo venoso que consiste en la presencia de 3 sinus pericranii (*), una ausencia de la porción anterior del seno longitudinal superior (flechas blancas), con una disminución significativa de las venas corticales superficiales superiores, lo que origina una interrupción del drenaje parenquimatoso frontal. También hay una proliferación y estasis venosa en el área opercular (cabezas de flecha), con múltiples ovillos vasculares que buscan un drenaje siguiendo 3 vías: 1) por venas subdurales frontales que originan el sinus pericranii frontal y las varicosidades frontales y en la raíz nasal. Estas varicosidades subcutáneas deberían drenar hacia la vena oftálmica superior (VOS) y vena facial, que en nuestro caso se encuentran ausentes (flechas discontinuas), por trombosis secundarias a la venulitis por hiperaflujo (flecha curva negra); 2) hacia el sistema venoso superficial a través de una vena subfrontal, con la cual en un principio se realizó el diagnóstico diferencial de la VOS, que drena en el seno esfenoidal y posteriormente en el seno cavernoso (flecha curva blanca), y 3) hacia el sistema venoso profundo a través de venas anastomóticas que forman una gran vena basilar de Rosenthal que drena directamente en el seno transverso (flecha doble blanca).
Ante la mejoría clínica del paciente y las extensas malformaciones puestas de manifiesto en las exploraciones realizadas, los servicios de neurocirugía y neurorradiología intervencionista decidieron un tratamiento conservador.
DiscusiónEl SP es una comunicación anormal entre el sistema venoso dural intracraneal y el sistema venoso extracraneal. El componente extracraneal puede estar compuesto por varices venosas, una malformación arteriovenosa o venas de calibre normal. La comunicación puede ser directa o indirecta a través de varices intracraneales. Suelen asociarse con defectos óseos, múltiples y milimétricos (1–4 mm), siendo más raro un agujero amplio único en el calvario1,4,8,9.
En nuestro caso coexistían 3 SP, uno de localización anterior que comunicaba unas varices venosas subcutáneas de la frente y de la raíz nasal con venas corticales intracraneales, y otros 2 simples de localización parietal posterior y occipital, sin varices subcutáneas.
Normalmente, los SP son asintomáticos y la consulta suele realizarse por un problema estético. Las principales complicaciones, que inducen la aparición de la clínica, son producidas por la trombosis parcial y la hemorragia. Habitualmente, se presentan en adultos jóvenes aunque pueden originarse a cualquier edad por presentar dolor, mareos o náuseas. La sospecha clínica se realiza al observar una masa fluctuante, sin tensión y azulada en la frente o en la cabeza. Normalmente se reduce con la presión local o en decúbito supino y se distiende con la maniobra de Valsalva o maniobras gravitacionales1,2,4,8.
El SP suele tener un origen congénito y menos frecuentemente adquirido (postraumático) o incluso espontáneos. Cuando es de origen congénito se asocia a MAV u otras malformaciones vasculares complejas del desarrollo venoso. También se relaciona con una sutura incompleta, trombosis, atresias o hipoplasias intraútero de un seno venoso cerebral o de la vena yugular. Así, se ha descrito la asociación con el síndrome de nevus azul, con MAV sistémicas (síndrome de von Hippel-Lindau) y con craneosinostosis multisutural1,2,4,6,10.
Desde un punto de vista hemodinámica, los sinus pericranii se pueden dividir en “cerrados”(closed) o “abiertos”(drained), en el primer tipo no existiría una comunicación entre el componente extracraneal del SP y el sistema venoso extracraneal normal. En el tipo abierto, el más frecuentemente asociado a malformaciones venosas, el componente extracraneal se comunica con el sistema venoso extracraneal11.
La mayoría de los casos de SP se localizan próximos a la línea media. La región frontal es la más frecuentemente afectada (40%), seguida de las localizaciones parietal (34%), occipital (23%) y temporal (4%). Los senos más afectados son el longitudinal superior y el transverso1,4.
Aunque la comunicación entre la malformación venosa facial asociada a SP frontal y la VOS ha sido documentada en estudios angiográficos en la bibliografía, no hemos encontrado referencias bibliográficas previas de la asociación entre trombosis de la VOS y SP frontal. Probablemente, en nuestro caso, el sinus pericranii frontal pudo originar un hiperaflujo y estasis vascular sobre en el drenaje venoso fisiológico de la órbita, lo que pudo originar la trombosis “espontánea” de la VOS y la consecuente clínica oftalmológica subaguda.
En la bibliografía hay una amplia asociación entre malformaciones linfaticovenosas orbitofaciales con anomalías vasculares intracraneales, entre las que se incluyen anomalías venosas del desarrollo, oclusión o ausencia de senos venosos durales, oclusión o ausencia de la vena yugular, angiomas venosos, malformación cavernomatosa cerebral o malformaciones arteriovenosas durales, generalmente unilaterales. Esta alta incidencia y variedad de ADV asociadas a SP, definidas como venas corticales o medulares que drenan un parénquima normal, se cree que representa una “adaptación funcional” a la ausencia (o trombosis precoz) de un drenaje venoso cortical o profundo normales1,4,6,7,12–14.
En nuestro caso había la asociación con una extensa ADV del hemisferio derecho que consistía, en primer lugar, en una ausencia de la porción anterior del seno longitudinal superior, con una disminución significativa de las venas corticales superficiales superiores, lo que causaba una interrupción del drenaje normal parenquimatoso frontal; en segundo lugar, presentaba múltiples angiomas venosos cerebrales y venas medulares prominentes en todo el hemisferio derecho; en tercer lugar, había una proliferación y estasis venosa en el área opercular derecha, con múltiples ovillos vasculares que buscaban un drenaje hacia el SP frontal, hacia el sistema venoso profundo por la vena basilar de Rosenthal y hacia el sistema venoso superficial a través de una vena subfrontal prominente que drena en el seno cavernoso.
Por último, había una atrofia localizada de la región opercular derecha que condicionaba una dilatación de la cisterna silviana derecha. Este hallazgo también se encuentra descrito en la bibliografía, refiriendo hemiatrofias y pérdidas focales de volumen asociadas a anormalidades del desarrollo vascular. La asociación entre ADV y displasia cortical es frecuente y plantea dificultades en el diagnóstico diferencial con la atrofia focal4.
La radiografía simple y la TC craneal ponen de manifiesto los defectos óseos, y la angio-TC las alteraciones vasculares venosas más significativas, sobre todo en los modernos equipos multidetector en “fase venosa” con 40 s de retraso en la adquisición. La RM con secuencias convencionales y de angiografía por RM venosa permite también confirmar el diagnóstico, pero define mejor las malformaciones parenquimatosas y estructurales asociadas por lo que resulta una exploración más completa. En nuestro caso, las pruebas de imagen no invasivas permitieron un diagnóstico certero de las extensas alteraciones vasculares, demostrando su gran utilidad en el diagnóstico de la patología vascular cerebral por su fácil aplicación y su claridad en los hallazgos.
Los pacientes con sospecha de SP y/o ADV graves se deben someter a ASD para evaluar adecuadamente la hemodinámica del drenaje venoso cerebral, especialmente aquellos en los que se plantea tratamiento quirúrgico o esclerosante. La ASD permite descartar una participación arterial que modifica el manejo de esta entidad, define mejor la hemodinámica venosa y, en suma, posibilita planificar el tratamiento más adecuado1,5,9,10.
En general, el manejo de esta entidad es conservador y normalmente sólo es necesario el tratamiento médico de las complicaciones locales. La cirugía con resección de las varices venosas y el cierre de los defectos óseos puede ser necesaria en caso de problemas cosméticos graves y en casos de hemorragias que pongan el riesgo la vida del paciente. La terapia endovascular con inyección de agentes esclerosantes o mediante el uso de coils vía venosa es una opción disponible, pero con mayor incidencia de necrosis cutánea secundaria5,15,16.
El diagnóstico diferencial del SP hay que realizarlo con el encefalocele, anormalidades vasculares solitarias del cuero cabelludo, como puede ser el hemangioma capilar infantil, el hemangiopericitoma o con otras masas de partes blandas de la calota, como rabdomiosarcoma, histiocitosis, metástasis, etc.1,6,7,17,18.
El pronóstico de esta entidad es bueno, normalmente permanece estable o crece muy lentamente. Es muy rara la regresión espontánea. En excepcionales ocasiones esta entidad puede poner en peligro la vida del paciente si hay una hemorragia extensa, una embolia aérea o una agresión directa sobre las varices subcutáneas1,5–7,16.
Como conclusiones, se puede señalar que el SP es una malformación vascular venosa rara, con frecuencia infradiagnosticada y de curso clínico benigno. Cuando se asocia a otras malformaciones vasculares pueden presentar mayor complejidad clinicorradiológica y un peor pronóstico. Aunque las distintas técnicas de imagen disponibles en la actualidad, especialmente la angio-RM, son suficientes para un diagnóstico correcto, la ASD es imprescindible para definir la hemodinámica de la malformación y planificar correctamente el tratamiento más beneficioso para el paciente. Aunque las complicaciones más frecuentes suelen ser locales por trombosis parcial, sangrado o ulceración cutánea, el SP puede ser causa de otras complicaciones a distancia, como la trombosis espontánea de la vena oftálmica, hallazgo este no descrito previamente en la bibliografía.
Declaración de conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Autor para correspondencia.
E. Murias
Dirección: emuriass@hotmail.com