Mujer de 30 años, con historia de consumo de anticonceptivos orales, sin otros antecedentes de interés, que presenta molestias abdominales inespecíficas.
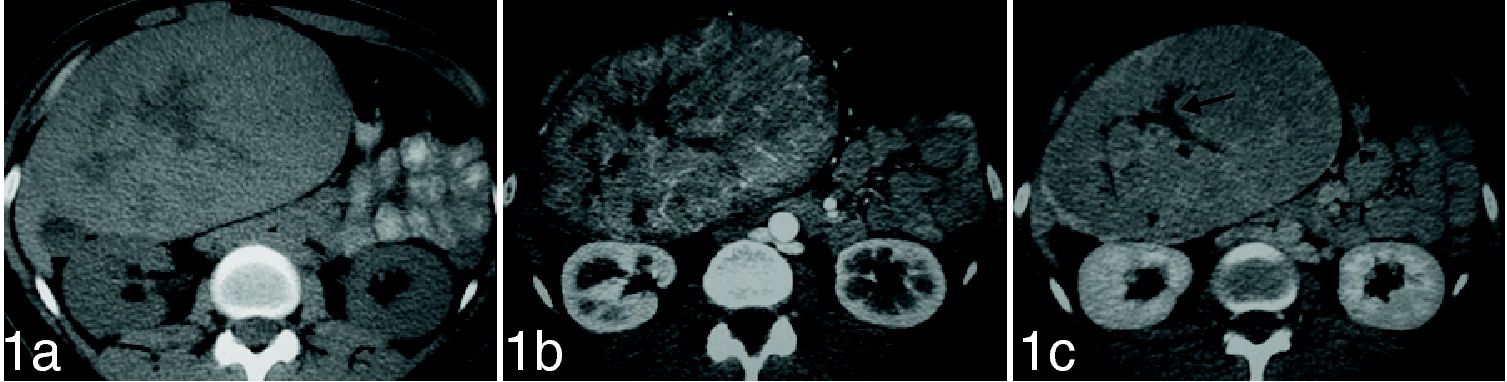
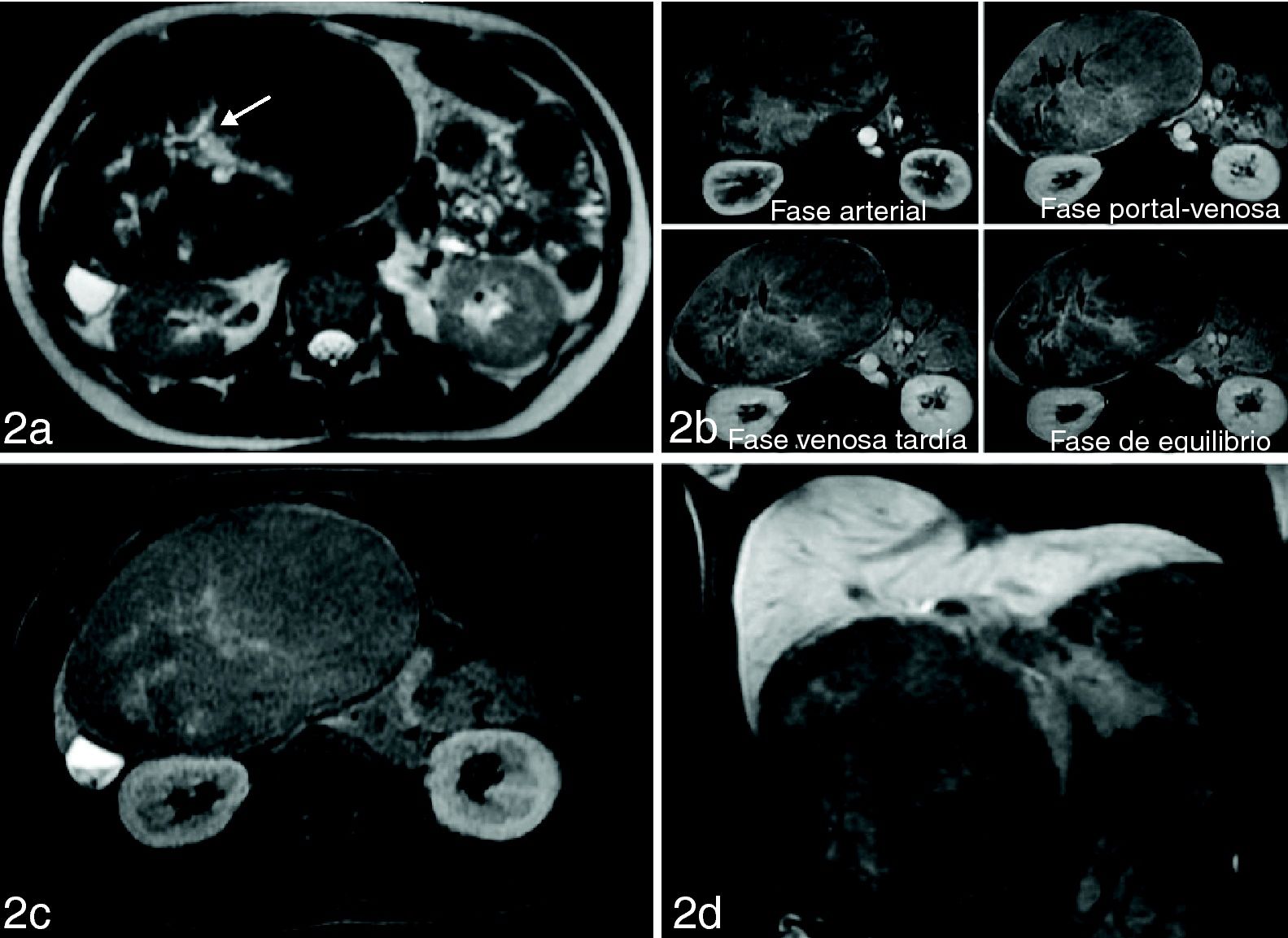
Hallazgos de imagenSe realizan una ecografía y una tomografía computarizada (TC) que demuestran una voluminosa masa hepática con múltiples vasos periféricos y centrales. No hay evidencia de sangrado interno (fig. 1A). La lesión realza intensamente tras la administración de contraste yodado y se identifica un área estrellada central con captación tardía parcial que se asemeja a una cicatriz (fig. 1B y C). Posteriormente se realiza un estudio de resonancia magnética (RM) (fig. 2) que, una vez más, muestra una masa hepática con un área central estrellada hiperintensa en secuencias potenciadas en T2 que semeja una cicatriz vascular (fig. 2A). En el estudio dinámico con gadobenato dimeglumina de gadolinio o gadolinio-BOPTA (Gd-BOPTA), la lesión realza intensamente (fig. 2B), pero posteriormente no capta contraste en la fase celular (fig. 2C y D).
Tomografía computarizada que demuestra una gran masa hepática de aspecto homogéneo, con área estrellada central que semeja una cicatriz (flecha). En el estudio sin contraste (A) no se evidencia sangrado intratumoral. La lesión capta ávidamente contraste en fase arterial (B) y se mantiene hipercaptante en fase venosa (C).
Resonancia magnética hepática que evidencia una voluminosa lesión con área central (flecha) de morfología estrellada e hiperintensa en secuencias potenciadas en T2 (A). El estudio dinámico tras la administración de Gd-BOPTA (B) demuestra hipervascularización del tumor y realce parcial tardío de la cicatriz. En las imágenes axial (C) y coronal (D), eco de gradiente potenciadas en T1 con saturación grasa obtenidas en fase celular (1 h después de la administración de Gd-BOPTA), no hay realce de la lesión. La ausencia de captación de contraste en fase celular permite realizar el diagnóstico final de adenoma hepático.
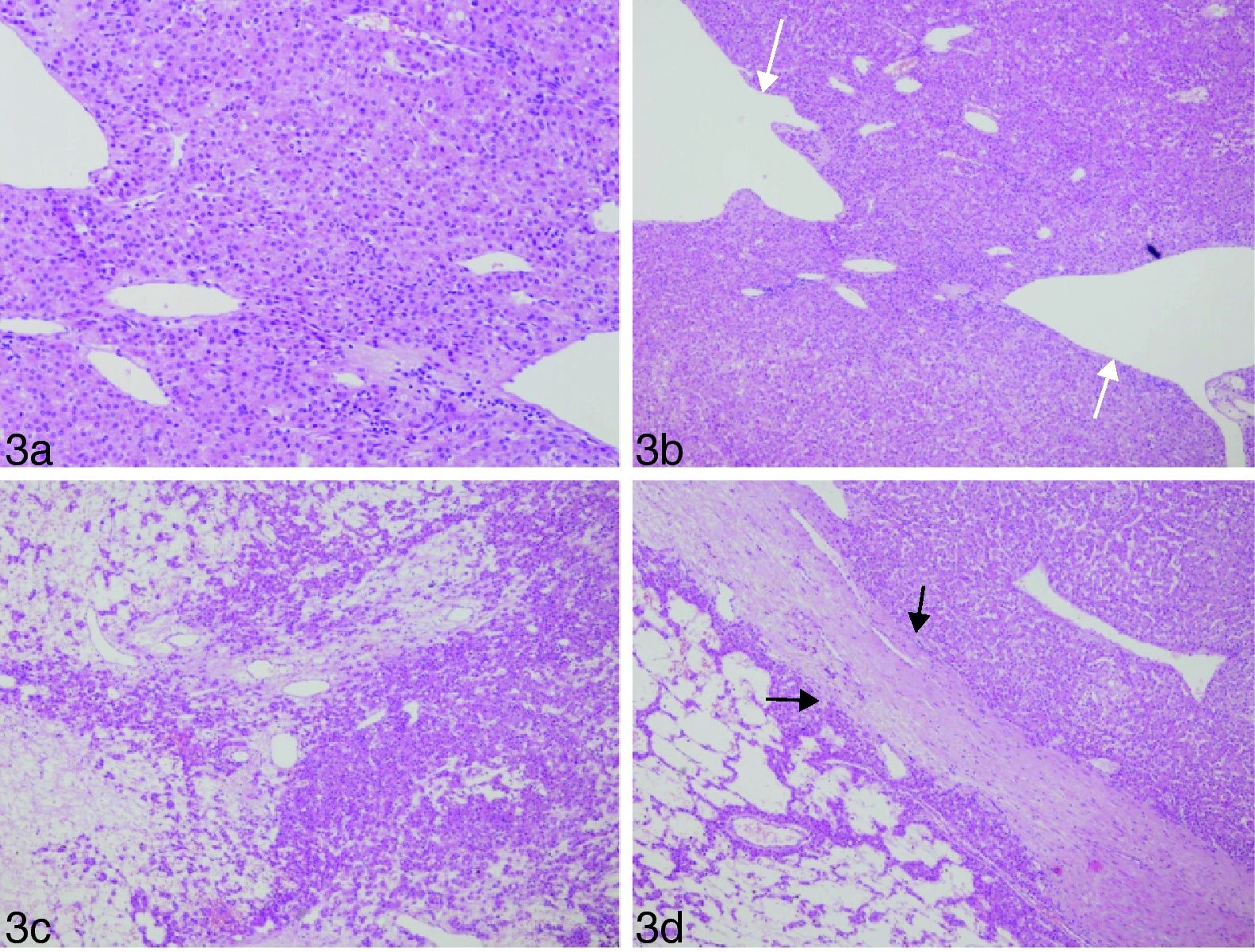
Los hallazgos y el contexto clínico plantean el diagnóstico diferencial entre adenoma hepático (AH) e hiperplasia nodular focal (HNF). La ausencia de realce con Gd-BOPTA en la fase celular en la RM permite realizar el diagnóstico final de AH (fig. 2). La anatomía patológica muestra una lesión compuesta por hepatocitos bien diferenciados. No se identifican canalículos biliares, lo que confirma el diagnóstico (fig. 3).
Microfotografías que muestran la histología del adenoma hepático. El tumor se compone de hepatocitos bien diferenciados (A) con presencia de pequeñas áreas de necrosis celular (C). No se identifican canalículos biliares. En el centro de la lesión se distinguen lagos pelióticos (B, flechas blancas), necrosis y tractos de fibrosis discontinuos (D, flechas negras).
Clásicamente el diagnóstico diferencial entre ambas lesiones se establecía con base en datos morfológicos1,2. El AH, debido a su susceptibilidad al sangrado, suele presentar un aspecto heterogéneo con restos hemorrágicos y áreas de necrosis1,2 y sin apenas soporte fibroso1,3. Por el contrario, la HNF es una lesión homogénea hipervascular organizada en nódulos separados por septos fibrosos que, en ocasiones, muestra una cicatriz vascular1.
Sin embargo, hasta en un 25-50% de los casos las lesiones presentan una apariencia atípica, y son indistinguibles2,4-7. Así, la característica cicatriz de la HNF existe únicamente en un 20-50% de las ocasiones3,4,7 y los AH no complicados presentan aspecto homogéneo. Incluso en algunos AH se han descrito áreas de necrosis, bandas fibrosas discontinuas y lagos pelióticos que semejan una cicatriz similar a la de las HNF5.
El uso de Gd-BOPTA como medio de contraste en RM es útil en el diagnóstico diferencial. Se trata de un contraste de características mixtas, con distribución inicial extracelular y una segunda fase intracelular en virtud de su doble eliminación hepática y renal. Su comportamiento inicial es análogo al de los contrastes con base de gadolinio y permite obtener estudios dinámicos clásicos durante su fase vascular-intersticial. Su excreción es fundamentalmente renal, pero un 3-5% del contraste es de eliminación biliar, lo que determina una segunda fase intracelular. Esta característica permite discriminar entre lesiones hepatocelulares y tumores sin hepatocitos funcionantes6. El AH presenta hepatocitos bien diferenciados, pero carece de canalículos biliares, por lo que no elimina el contraste y se muestra no captante en fase celular en un 100% de los casos1,6. La HNF tiene la capacidad de eliminar el contraste. Sus canalículos biliares son anómalos y defectuosos, lo que produce una lenta eliminación del contraste, que actúa como marcador de la lesión frente a los no captantes adenomas6. Un 93-97% de las HNF se muestran hiperintensas o isointensas respecto al parénquima hepático6,8. Las imágenes en fase celular deben adquirirse a los 60-120 min, con el fin de obtener una diferenciación adecuada de la captación. Así, el uso de Gd-BOPTA en RM permite combinar la utilidad de un contraste convencional y un contraste específico. En otras palabras, permite caracterizar las lesiones según datos morfológicos y funcionales. La exactitud diagnóstica es muy alta, de aproximadamente un 98%6.
El AH es una lesión relativamente infrecuente, relacionada con la toma de anticonceptivos orales, anabolizantes o enfermedades del glucógeno, que generalmente afecta a mujeres jóvenes1,3,9. Se trata de una tumoración benigna, constituida por hepatocitos bien diferenciados y ordenados en hileras o cordones1-3. Aunque los hepatocitos son normales, no existen venas, espacios porta ni conductos biliares1,3,9. Son lesiones hipervasculares con múltiples vasos centrales y periféricos cuya irrigación depende de la arteria hepática1. Con frecuencia hay sangrados intratumorales y cambios necróticos que, en suma, confieren al adenoma un aspecto heterogéneo1,9.
La HNF es el segundo tumor benigno hepático más frecuente tras el hemangioma3. Se presenta en un 3-5% de la población y es más frecuente en mujeres en edad reproductiva3. Se trata de una lesión seudotumoral compuesta por hepatocitos organizados en nódulos con una cicatriz central constituida por tejido fibroso y vasos anómalos. Además hay focos de proliferación ductal que constituyen canalículos biliares anómalos localizados entre el entramado fibroso3,4.
Ambas entidades tienen varias similitudes. Son lesiones benignas hipervasculares que se presentan, generalmente, en mujeres jóvenes que toman o han tomado anticonceptivos orales. Se ha propuesto incluso una etiopatogenia similar, con hipótesis que explican el origen de ambos tumores en anomalías vasculares con formación de cortocircuitos que desencadenan una reacción del tejido hepático vecino4. Sin embargo, difieren en aspectos de suma importancia: su manejo clínico y quirúrgico2. El AH tiene gran tendencia al sangrado intralesional, hepático e incluso intraperitoneal y, aunque infrecuente, la degeneración maligna a hepatocarcinoma es posible1,3. Esto determina la necesidad de tratamiento quirúrgico o ablativo con radiofrecuencia, particularmente en los adenomas de gran tamaño. Por el contrario, la HNF no es una verdadera neoplasia, no sufre transformación maligna y apenas conlleva riesgo de complicación hemorrágica1,2.
Como se ha comentado previamente, hay similitudes morfológicas entre ambas lesiones que, en ocasiones, plantean dilemas diagnósticos. Se han desarrollado varios métodos diagnósticos con la intención de diferenciarlas: estudios de medicina nuclear con sulfuro coloide1,2 como marcadores de la HNF; estudios de angiografía1,2, ecografía Doppler1,2 y ecografía con contraste5,7, que intentan establecer el diagnóstico diferencial con base en características vasculares. Aunque alguno de estos métodos ha mostrado resultados prometedores, únicamente el uso de Gd-BOPTA como medio de contraste en RM permite realizar un diagnóstico diferencial con una exactitud diagnóstica suficiente para guiar la actitud terapéutica y evitar biopsias innecesarias6.
DiagnósticoAdenoma hepático.
Declaración de conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Para ver el listado de participantes que acertaron su diagnóstico y obtuvieron créditos, diríjase a la página web de la SERAM (www.seram.es) dentro del apartado de la revista Radiología.