Evaluar la fiabilidad de la ecografía para el diagnóstico de la apendicitis aguda en los adultos, calcular la tasa de apendicectomías negativas en los pacientes intervenidos, calcular el valor predictivo de las categorías diagnósticas predefinidas e identificar los signos y síntomas significativos para apendicitis aguda.
Material y métodosEstudio descriptivo prospectivo en que se recogieron los hallazgos de las ecografías urgentes solicitadas en un año para pacientes adultos con dolor en la fosa ilíaca derecha (FID), juntos con sus síntomas. Se clasificaron en 5 categorías diagnósticas reflejadas en el informe radiológico: apéndice normal, apéndice no visible y ausencia de signos secundarios, no concluyente, apendicitis probable, apendicitis segura. Con el programa Stata14 se realizaron el análisis descriptivo, el T-test y el Chi cuadrado y los datos se compararon con el diagnóstico anatomopatológico final posquirúrgico.
ResultadosPoblación: 139 pacientes (45% hombres, 55% mujeres), edad media: 32,68 (15-84). Prevalencia de apendicitis aguda: 50,35% (70/139). Tasa de apendicectomías negativas: 0%. Valor predictivo negativo de los grupos 1, 2 y 3 conjuntamente: 90,78%. Valor predictivo positivo de los grupos 4 y 5 conjuntamente: 100%. Sensibilidad y especificidad de la ecografía: 90% y 100% respectivamente. Signos y síntomas significativos para apendicitis aguda (p<0.05): dolor en la FID, fiebre, leucocitosis, desviación izquierda, apéndice visible, apéndice no compresible, grasa hiperecogénica, apendicolito, líquido libre.
ConclusionesLa ecografía es muy fiable para diagnosticar apendicitis aguda en los adultos.
To evaluate the accuracy of ultrasonography for the diagnosis of acute appendicitis in adults, to calculate the negative appendicectomy rate in operated patients and the accuracy of pre-defined diagnostic categories and to identify statistically significant signs and symptoms of acute appendicitis in ultrasonography.
Material and methodsDescriptive prospective study in which we collected the findings of the urgent ultrasonographies ordered in a one-year period for adult patients with pain in the right iliac fossa (RIF), along with their symptoms. We classified them in 5 different diagnostic categories presented in the radiological report: normal appendix, non-visible appendix and no secondary signs, non-conclusive, probable appendicitis, certain appendicitis. By mean of the Stata14 software descriptive analysis, T-test and Chi-square were performed and the data were compared with the final pathological report.
ResultsPopulation: 139 patients (45% men, 55% women), mean age: 32,68 (15-84). Prevalence of acute appendicitis: 50,35% (70/139). Negative appendicectomy rate: 0%. Negative predictive value for the categories 1,2 and 3 taken together: 90,78%. Positive predictive value for the categories 4 and 5 taken together: 100%. Ultrasound sensibility and specificity 90% and 100%, respectively. Statistically significant signs and symptoms (p<0.05): RIF pain, fever, leukocytosis, left shift, visible appendix, non-compressibility, hyperechogenic fat, appendicolith and free fluid.
ConclusionUltrasound is very accurate for the diagnosis of acute appendicitis in adults.
La apendicitis aguda es una patología abdominal urgente muy prevalente en el mundo occidental y la que con más frecuencia lleva a la cirugía abdominal no electiva. Tiene una incidencia descrita en la literatura entre el 7% y el 12% en la población general a lo largo de la vida, con un pico de prevalencia en la segunda y tercera décadas1–3.
Clásicamente, la sospecha diagnóstica de apendicitis aguda es clínica4, y en las últimas décadas se han propuesto varios sistemas de estratificación de los pacientes basados en la exploración física y en las pruebas complementarias. El más usado es el sistema de puntuación de Alvarado, que de todas las variables que recoge, considera al dolor en la fosa ilíaca derecha (FID) y a la leucocitosis de más de 10.000/mm3 como las de mayor peso, aunque varios estudios han demostrado que su valor predictivo negativo (VPN), sobre todo en los pacientes con puntuación intermedia, es limitado5,6 y su correlación con las pruebas de imagen no tan buena7. Por esta razón, en la mayoría de los casos se suele solicitar hoy día una prueba de imagen para confirmar o descartar el diagnóstico de apendicitis aguda.
Los objetivos del presente trabajo son: a) evaluar el rendimiento de la ecografía, junto con su sensibilidad y especificidad, para diagnosticar la apendicitis aguda en los adultos en nuestro hospital; b) calcular la tasa de apendicectomías negativas en los pacientes intervenidos con diagnóstico ecográfico de apendicitis aguda; c) calcular el valor predictivo de las categorías diagnósticas de presunción predefinidas, y d) identificar los signos ecográficos y las variables clínicas significativas para apendicitis aguda.
Material y métodosSe ha llevado a cabo un estudio descriptivo prospectivo que recoge todas las ecografías urgentes de los pacientes adultos (edad mayor de 15 años) con dolor en la FID y sospecha de apendicitis aguda, solicitadas desde el servicio de urgencias al de radiodiagnóstico desde el mes de abril 2015 hasta abril 2016. En nuestro estudio no se incluyeron criterios de indicación de la ecografía, al ser esta la prueba diagnóstica de imagen inicial en todos los pacientes.
El estudio obtuvo el visto bueno del comité de ética y de investigación de nuestro hospital, que aprobó su realización. No se consideró necesario aportar el consentimiento informado, ya que en nuestro estudio no figuran los datos personales de los pacientes.
Los pacientes fueron valorados por los médicos adjuntos del servicio de urgencias hospitalarias y todas las variables clínicas y analíticas fueron reflejadas en la historia clínica, a la que desde el servicio de radiodiagnóstico tenemos acceso inmediato gracias a que, en nuestra institución, el programa informático RIS (Radiology Information System) y el de evolución clínica están integrados en una única plataforma.
Todos los adjuntos y residentes de nuestro servicio fueron informados del estudio y se involucraron en la recogida de datos. El informe de la prueba, además de la descripción de los hallazgos visualizados, contenía un diagnóstico de presunción según las cinco categorías definidas en la tabla 1: apéndice visible y normal, apéndice no visible y ausencia de signos inflamatorios secundarios, exploración no concluyente, apendicitis probable y apendicitis segura. Las categorías diagnósticas fueron definidas por los autores pensando en los pacientes adultos, basándose en su experiencia previa y en la evidencia presente en la literatura especializada.
Definición de las categorías diagnósticas de presunción
| Categoría diagnóstica | Definición |
|---|---|
| Apéndice normal | Apéndice visible, compresible, diámetro ≤ 6mm, posible presencia de signos inflamatorios secundarios |
| Apéndice no visible y ausencia de signos inflamatorios secundarios | Apéndice no visible, sin signos inflamatorios secundarios (líquido libre pericecal, adenopatías reactivas, grasa hiperecogénica), posible presencia de hallazgos ecográficos sugestivos de otros diagnósticos |
| Exploración no concluyente | Apéndice no visible en su totalidad o parcialmente, compresible en la porción visualizada, presencia de signos inflamatorios secundarios asociados |
| Apendicitis probable | Apéndice visible, no compresible, diámetro entre 5mm y 6mm, posible presencia de signos inflamatorios secundarios |
| Apendicitis segura | Apéndice visible, no compresible, diámetro ≥ 7mm, posible presencia de signos inflamatorios secundarios |
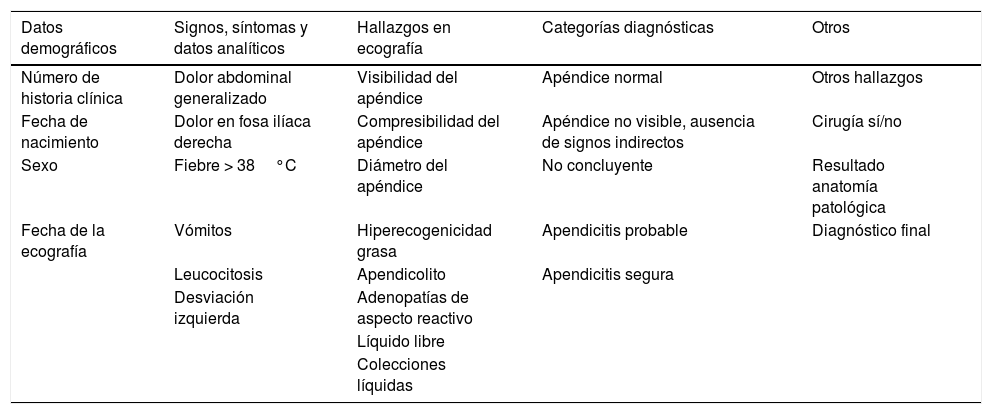
Una vez concluida la ecografía se introdujeron los datos pertinentes en una hoja Excel (tabla 2). Los hallazgos ecográficos recogidos fueron: visibilidad del apéndice, compresibilidad, diámetro apendicular, hiperecogenicidad de la grasa, presencia de apendicolito, adenopatías de aspecto reactivo, líquido libre, colecciones líquidas u otros hallazgos relevantes, así como la categoría diagnóstica en la que se clasificó al paciente. Una escasa cantidad de líquido libre en una mujer en edad fértil se consideró un hallazgo fisiológico.
Variables recogidas, clasificadas por grupos
| Datos demográficos | Signos, síntomas y datos analíticos | Hallazgos en ecografía | Categorías diagnósticas | Otros |
|---|---|---|---|---|
| Número de historia clínica | Dolor abdominal generalizado | Visibilidad del apéndice | Apéndice normal | Otros hallazgos |
| Fecha de nacimiento | Dolor en fosa ilíaca derecha | Compresibilidad del apéndice | Apéndice no visible, ausencia de signos indirectos | Cirugía sí/no |
| Sexo | Fiebre > 38°C | Diámetro del apéndice | No concluyente | Resultado anatomía patológica |
| Fecha de la ecografía | Vómitos | Hiperecogenicidad grasa | Apendicitis probable | Diagnóstico final |
| Leucocitosis | Apendicolito | Apendicitis segura | ||
| Desviación izquierda | Adenopatías de aspecto reactivo | |||
| Líquido libre | ||||
| Colecciones líquidas |
El manejo del paciente después de su inclusión en una de las 5 categorías diagnósticas fue consensuado con el servicio de urgencias hospitalarias y el de cirugía general y digestiva, y consistió en:
- 1.
Seguimiento clínico o alta con diagnóstico alternativo (categorías 1 y 2).
- 2.
Finalización del estudio con tomografía computerizada (TC) de abdomen, bien con contraste intravenoso en fase portal o sin contraste en caso de insuficiencia renal o alergia, con un grosor de corte de 5mm, mediante TC modelo Toshiba Aquilion 64 (Toshiba Medical Systems Corporation, Otawara, Japón). En otros casos se mantuvo al paciente en observación durante 24 horas, y se valoró la repetición del estudio ecográfico según la evolución clínico-analítica (categoría 3).
- 3.
Cirugía (categorías 4 y 5).
Las ecografías se realizaron con ecógrafos Philips modelo Affiniti 70G (Philips Medical Systems, Eindhoven, The Netherlands), primero con un estudio generalizado del abdomen con sonda convex de 5 MHz y luego enfocando la exploración a la FID, sobre todo en el punto de máximo dolor referido por el paciente, con transductor lineal de 12 MHz y aplicando la técnica de la compresión gradual originariamente descrita por Puylaert8 para desplazar el gas intestinal e impedir así los artefactos. En todos los casos en que el apéndice no se identificaba con facilidad, el tiempo máximo de estudio de la FID para encontrarlo fue de 20 minutos.
En los pacientes intervenidos se consultó el diagnóstico anatomopatológico, que se añadió a la tabla de recogida de datos una vez disponible en la historia clínica informatizada.
Todos los pacientes con un diagnóstico alternativo fueron considerados como negativos para apendicitis aguda y se les realizó un seguimiento en la plataforma informática de nuestro hospital confirmando que no habían recibido un diagnóstico de apendicitis aguda en el mes inmediatamente posterior al alta.
Los datos se analizaron con el programa estadístico Stata14 (Stata Corporation, College Station, Texas). Se realizaron un análisis descriptivo, el cálculo del VPN para las categorías no apendicitis, apéndice visualizado y ausencia de signos indirectos y no concluyente, el cálculo del valor predictivo positivo (VPP) para las categorías apendicitis probable y segura, el cálculo de la sensibilidad y especificidad de la ecografía para el diagnóstico de apendicitis aguda, tablas de contingencia con el test de χ2 para las variables dicotómicas y la prueba de la t de Student para el diámetro del apéndice.
ResultadosLa población del estudio estuvo formada por 139 pacientes con una edad media de 32,68 años (rango 15-84 años), 76 mujeres (54,68%) y 63 hombres (45,32%). La prevalencia de la apendicitis aguda en nuestra muestra, confirmada por la anatomía patológica, fue del 50,35% (70 de 139).
El cálculo de la sensibilidad y especificidad de la ecografía como prueba para el diagnóstico de apendicitis aguda en los adultos en nuestro estudio dio como resultado 90% y 100%, respectivamente.
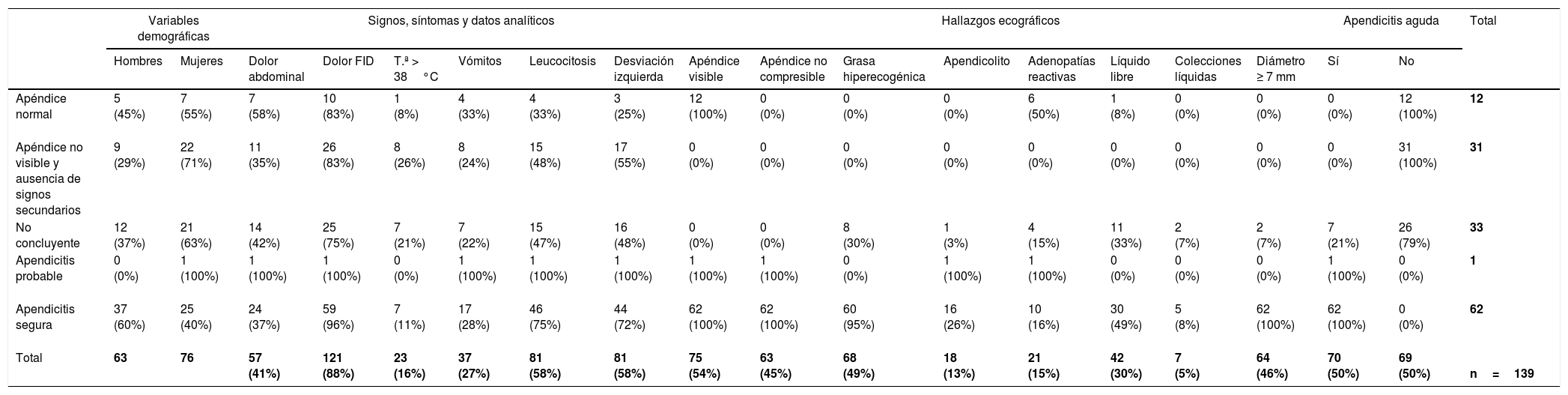
La tabla 3 contiene los datos analíticos, los síntomas y signos y los hallazgos ecográficos, desglosados por categorías diagnósticas.
Resultados por categoría diagnóstica (porcentajes entre paréntesis)
| Variables demográficas | Signos, síntomas y datos analíticos | Hallazgos ecográficos | Apendicitis aguda | Total | |||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Hombres | Mujeres | Dolor abdominal | Dolor FID | T.ª > 38°C | Vómitos | Leucocitosis | Desviación izquierda | Apéndice visible | Apéndice no compresible | Grasa hiperecogénica | Apendicolito | Adenopatías reactivas | Líquido libre | Colecciones líquidas | Diámetro ≥ 7 mm | Sí | No | ||
| Apéndice normal | 5 (45%) | 7 (55%) | 7 (58%) | 10 (83%) | 1 (8%) | 4 (33%) | 4 (33%) | 3 (25%) | 12 (100%) | 0 (0%) | 0 (0%) | 0 (0%) | 6 (50%) | 1 (8%) | 0 (0%) | 0 (0%) | 0 (0%) | 12 (100%) | 12 |
| Apéndice no visible y ausencia de signos secundarios | 9 (29%) | 22 (71%) | 11 (35%) | 26 (83%) | 8 (26%) | 8 (24%) | 15 (48%) | 17 (55%) | 0 (0%) | 0 (0%) | 0 (0%) | 0 (0%) | 0 (0%) | 0 (0%) | 0 (0%) | 0 (0%) | 0 (0%) | 31 (100%) | 31 |
| No concluyente | 12 (37%) | 21 (63%) | 14 (42%) | 25 (75%) | 7 (21%) | 7 (22%) | 15 (47%) | 16 (48%) | 0 (0%) | 0 (0%) | 8 (30%) | 1 (3%) | 4 (15%) | 11 (33%) | 2 (7%) | 2 (7%) | 7 (21%) | 26 (79%) | 33 |
| Apendicitis probable | 0 (0%) | 1 (100%) | 1 (100%) | 1 (100%) | 0 (0%) | 1 (100%) | 1 (100%) | 1 (100%) | 1 (100%) | 1 (100%) | 0 (0%) | 1 (100%) | 1 (100%) | 0 (0%) | 0 (0%) | 0 (0%) | 1 (100%) | 0 (0%) | 1 |
| Apendicitis segura | 37 (60%) | 25 (40%) | 24 (37%) | 59 (96%) | 7 (11%) | 17 (28%) | 46 (75%) | 44 (72%) | 62 (100%) | 62 (100%) | 60 (95%) | 16 (26%) | 10 (16%) | 30 (49%) | 5 (8%) | 62 (100%) | 62 (100%) | 0 (0%) | 62 |
| Total | 63 | 76 | 57 (41%) | 121 (88%) | 23 (16%) | 37 (27%) | 81 (58%) | 81 (58%) | 75 (54%) | 63 (45%) | 68 (49%) | 18 (13%) | 21 (15%) | 42 (30%) | 7 (5%) | 64 (46%) | 70 (50%) | 69 (50%) | n=139 |
FID: fosa ilíaca derecha.
Por lo que concierne a los signos, síntomas y datos analíticos, la mayoría de los pacientes presentaba dolor en la FID (88,49%) y leucocitosis (58,27%), y ambas variables resultaron estadísticamente significativas para el diagnóstico final de apendicitis aguda (p<0,05), así como la desviación izquierda en la fórmula leucocitaria (tabla 4).
Variables estadísticamente significativas (p<0,05) para el diagnóstico de apendicitis aguda
| Signos, síntomas y datos analíticos | Hallazgos ecográficos |
|---|---|
| Dolor en fosa ilíaca derecha | Apéndice visible |
| Leucocitosis | Apéndice no compresible |
| Desviación izquierda | Apendicolito |
| Grasa hiperecogénica | |
| Líquido libre |
Del total de pacientes con sospecha de apendicitis aguda (n=139), el apéndice se pudo identificar en 75 (53,95%) y resultó no compresible en 63 (84%) casos. En 7 de los 64 pacientes en que no se pudo visualizar el apéndice, el diagnóstico final fue el de apendicitis aguda, lo que corresponde a un VPN del 89% para la falta de visualización del apéndice en nuestra muestra.
El hallazgo de grasa hiperecogénica en la FID estaba presente en 68 pacientes (48,92%), y el líquido libre, en 42 (30,21%). Un apendicolito obstruía el lumen apendicular en 18 (12,94%) pacientes. Todos estos hallazgos ecográficos resultaron estadísticamente significativos (p<0,05) para el diagnóstico final de apendicitis aguda (tabla 4).
Los hallazgos ecográficos de apéndice no compresible y de grasa hiperecogénica en la FID son a la vez sensibles y específicos para la apendicitis aguda, con un VPP de, respectivamente, 93% y 87%, y un VPN de 85% y 86%.
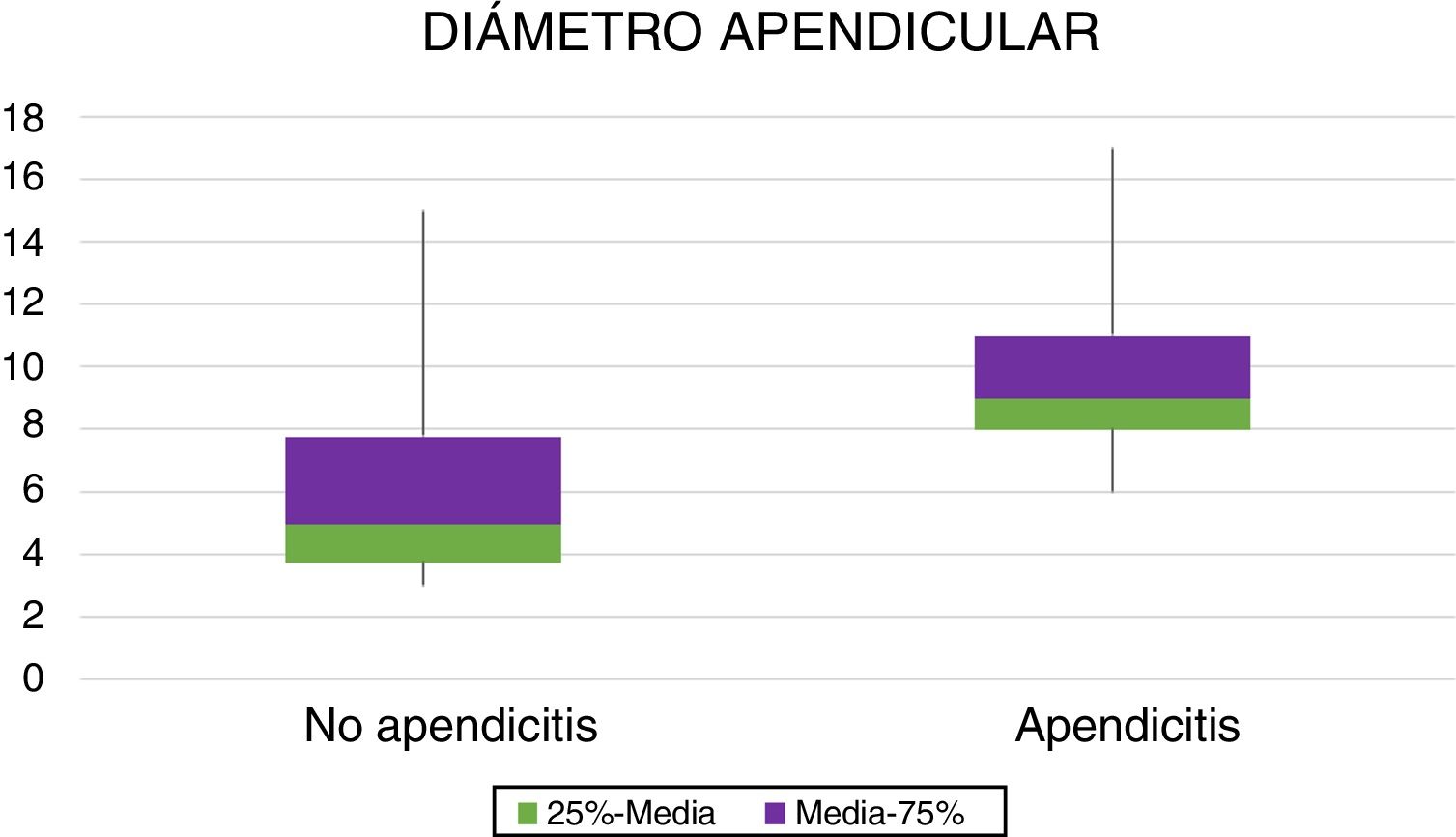
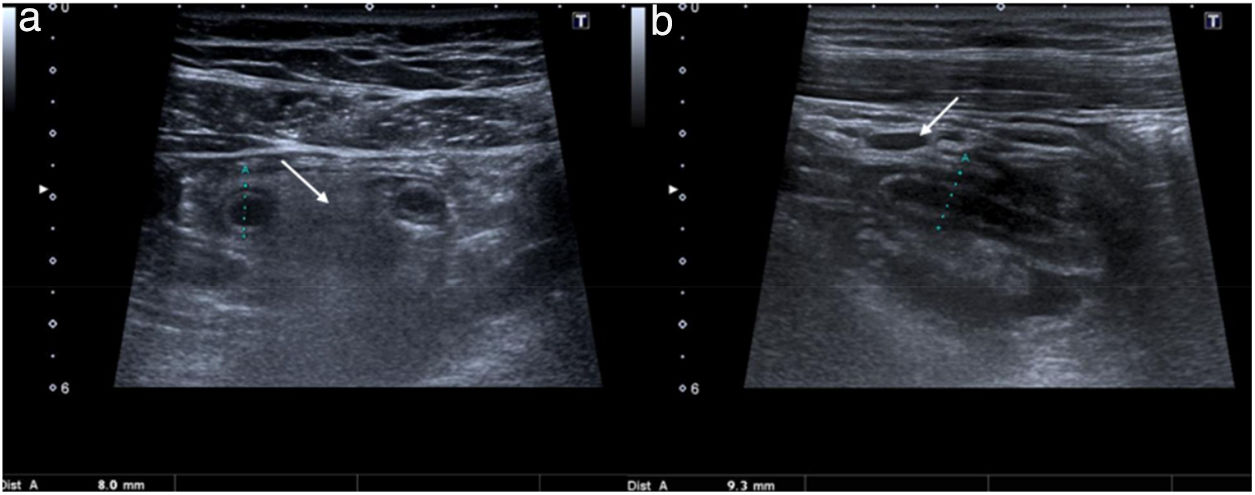
La media del diámetro apendicular para los pacientes sin apendicitis (n=12) fue de 4,77mm, y para los casos confirmados de apendicitis aguda (n=63) la media fue de 9,48mm (fig. 1). El resultado de la comparación con la prueba de la t de Student fue significativo (p<0,01), aunque con una diferencia entre las medias que podía variar entre 3,33 y 6,10mm (intervalo de confianza [IC] del 95%).
Todos los pacientes incluidos en las categorías 4 y 5 (n=63) se intervinieron con número de apendicitis en blanco de 0.
A efectos prácticos, consideramos la categoría 3 (exploración no concluyente) como negativa para apendicitis aguda, por lo que el VPN para las categorías 1, 2 y 3 juntas fue del 90,78%.
El VPN de la categoría 1 fue del 100%, como el de la categoría 2.
El VPP para las categorías 4 y 5 juntas fue del 100%.
La clasificación de los pacientes según la categoría diagnóstica definida a priori (tabla 1) fue la siguiente: 12 (8,63%) pacientes en la categoría 1 (apéndice normal), 31 (22,30%) en la categoría 2 (apéndice no visible y ausencia de signos inflamatorios secundarios), 33 (23,74%) en la categoría 3 (no concluyente), 1 (0,70%) en la categoría 4 (apendicitis probable) y finalmente 62 (44,60%) pacientes en la categoría 5 (apendicitis segura).
Categoría 1 (fig. 2): los 12 pacientes fueron dados de alta sin más complicaciones o en su caso se trató la patología alternativa diagnosticada y reflejada en el informe de alta hospitalaria (dolor abdominal inespecífico, gastroenteritis aguda, cólico nefrítico, infección del tracto urinario, cólico biliar, enfermedad pélvica inflamatoria, linfadenitis mesentérica). En un caso se observó líquido libre en la pelvis que se consideró fisiológico (mujer en edad reproductiva) y en 6 casos se apreciaron unas adenopatías de aspecto reactivo (diagnóstico final de linfadenitis mesentérica).
Categoría 2: los diagnósticos alternativos en esta categoría fueron dolor abdominal inespecífico, gastroenteritis aguda, infección del tracto urinario, cólico biliar y cólico nefrítico.
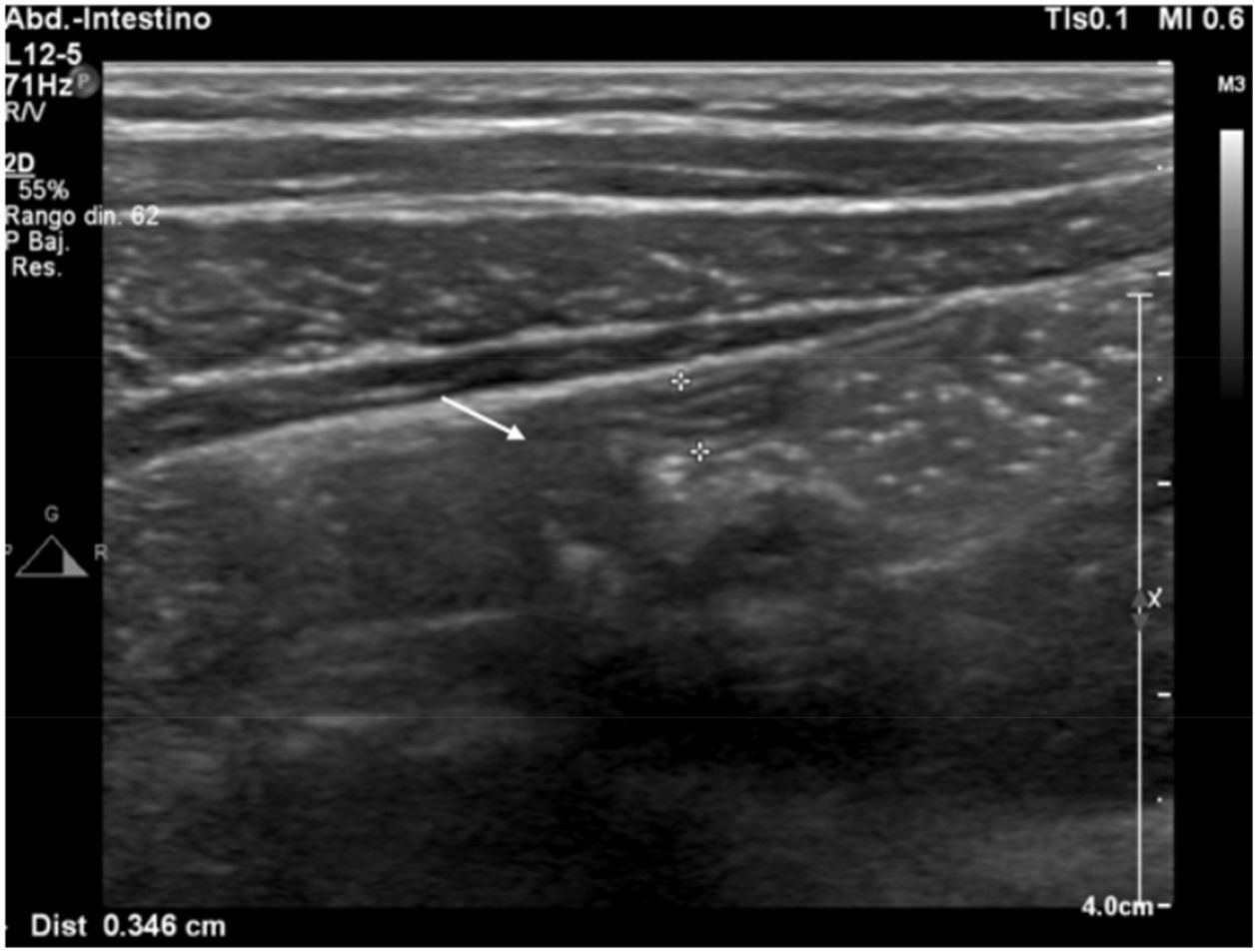
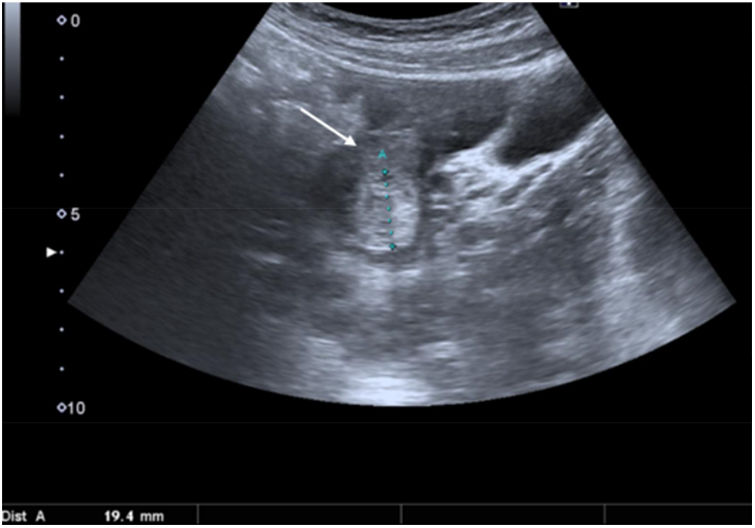
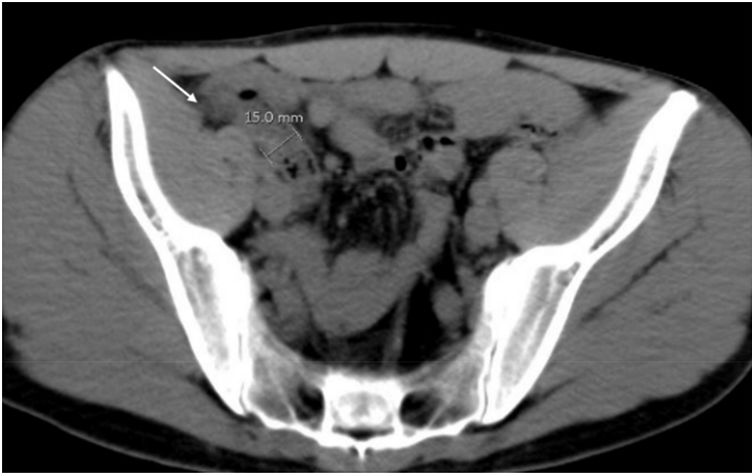
Categoría 3: 2 mujeres incluidas en esta categoría presentaban líquido libre alrededor del anexo derecho, que resultó hiperecogénico (fig. 3), por hemoperitoneo debido a rotura de un quiste folicular hemorrágico en una paciente anticoagulada, y rotura de un quiste folicular hemorrágico en la otra. En otras 4 pacientes en edad fértil, a las que se dio el alta tras observación, se vio líquido anecoico de escasa cuantía alrededor del anexo derecho, considerado fisiológico. En 23 de los 33 pacientes de esta categoría (fig. 4) se completó el estudio radiológico con ecografía a las 24 horas (n=7) o con estudio de TC de abdomen (n=16), diagnosticando apendicitis aguda en 7 de ellos (fig. 5) y patologías alternativas en 8 casos (diverticulitis derecha perforada, úlcera duodenal perforada, probable enfermedad pélvica inflamatoria, cólico nefrítico, diverticulitis aguda, infarto omental, tiflitis). A los pacientes restantes se les dio el alta tras constatar una mejoría clínico-analítica significativa después de 24 horas de observación (dolor abdominal inespecífico, infección del tracto urinario). Cuando se compararon los pacientes con diagnóstico final de apendicitis aguda con los que no la tenían en esta categoría, no se observaron diferencias estadísticamente significativas en los hallazgos ecográficos que pudieran orientar más el diagnóstico.
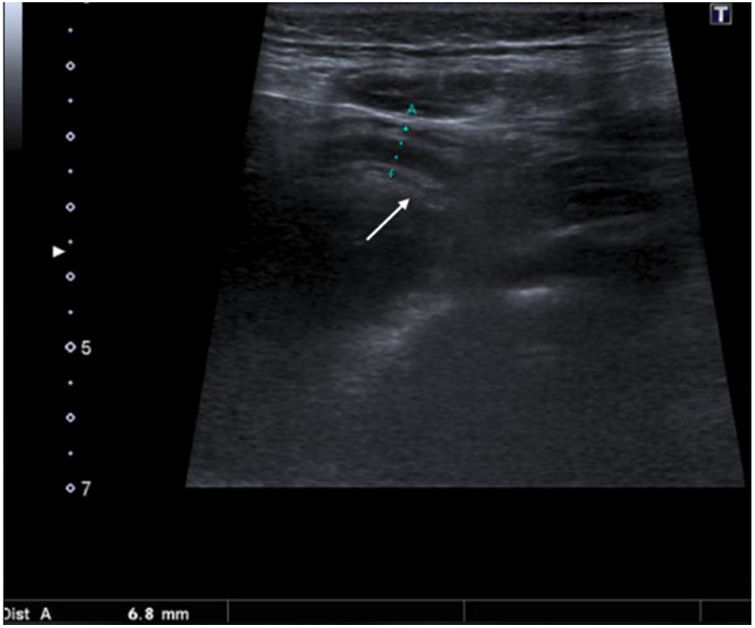
Ecografía. Imagen transversal de la fosa ilíaca derecha. Segmento de apéndice con el calibre aumentado (entre medidores), pero compresible. No fue posible visualizarlo en su totalidad y asociaba además hiperecogenicidad de la grasa (flecha), por lo que se incluyó en la categoría 3 (no concluyente). La ecografía de control a las 24 horas mostró un aumento del diámetro apendicular y el paciente fue intervenido (diagnóstico final de apendicitis aguda).
Categoría 4: esta categoría incluye a 1 paciente que a pesar de la clínica, los hallazgos ecográficos (apéndice no compresible, un apendicolito y unas adenopatías de aspecto reactivo) y los resultados de laboratorio muy sugestivos de apendicitis aguda, presentaba un apéndice con diámetro de 6mm. De todos modos, se intervino y se confirmó el diagnóstico final de apendicitis aguda.
Categoría 5 (fig. 6): los 62 pacientes fueron intervenidos y el diagnóstico de apendicitis aguda confirmado con el estudio anatomopatológico, asociando en un caso obstrucción del lumen apendicular por un tumor carcinoide de la base del apéndice.
DiscusiónLa ecografía debería ser la técnica de imagen de primera elección en los pacientes con dolor agudo en la FID. Es barata, ampliamente disponible y no utiliza radiaciones ionizantes, lo cual la hace particularmente atractiva para los niños y las mujeres en edad fértil. Además, es una exploración interactiva y dinámica que permite valorar al paciente en tiempo real y en la zona de máximo dolor y que añade información valiosa, por ejemplo, sobre las alteraciones vasculares y la peristalsis intestinal. Las limitaciones de la técnica son que es muy dependiente del operador y de escasa utilidad en los pacientes obesos, cuando el apéndice es retrocecal o en caso de dolor intenso que dificulta la compresión con el transductor, por lo que en los casos dudosos se ha propuesto complementar el estudio ecográfico mediante TC de abdomen9. Esta última utiliza radiaciones ionizantes y está asociada a la nefrotoxicidad del contraste yodado intravenoso, pero tiene la ventaja con respecto a la ecografía de que la adquisición de imágenes no es dependiente del operador y puede ser evaluada por un radiólogo más experto en un segundo tiempo, si fuera necesario10.
Con la ecografía es posible y recomendable buscar unos diagnósticos alternativos de dolor en la FID si la exploración no es concluyente para apendicitis aguda, teniendo siempre bien presente el amplio diagnóstico diferencial de este síntoma, que incluye la diverticulitis del ciego o de un sigma redundante, la tiflitis, los procesos neoplásicos, las ileítis terminales de etiología variada, la adenitis mesentérica, un divertículo de Meckel complicado, las colitis, el cólico nefrítico derecho, la apendicitis epiploica, el infarto omental y la patología ginecológica aguda (rotura de un quiste folicular o hemorrágico, torsión ovárica o de miomas pediculados, enfermedad inflamatoria pélvica, embarazo ectópico)11.
El rendimiento de la ecografía en el diagnóstico de la apendicitis aguda ha sido estudiado durante años, con un pico de estudios publicados entre 1980 y 2000, y está ahora bien establecido, con una sensibilidad y una especificidad mayores, en manos de operadores expertos, del 85% y 90%, respectivamente12, valores que se repiten de forma bastante constante en muchos estudios, incluso en las revisiones sistemáticas13,14. Sin embargo, en la literatura hay también disparidad de resultados en cuanto a su rendimiento diagnóstico, especialmente en los estudios publicados en Estados Unidos o Reino Unido, en los que la sensibilidad de la ecografía puede bajar hasta el 50% y la tasa de apendicectomías negativas permanecer alrededor del 15%15. Varios factores pueden explicar estas diferencias, como por ejemplo el hecho de que en los países de habla inglesa las ecografías no son realizadas por los radiólogos, que informan unas imágenes estáticas capturadas por un técnico ecografista. En estos países se ha intentado estratificar a los pacientes mediante unas escalas de hallazgos ecográficos combinadas con unos sistemas de puntuación clínica para conseguir una reducción de la tasa de apendicectomías negativas, que ha bajado al 8% en el trabajo publicado por Reddy et al.16. Sin embargo, resulta difícil entender cómo todavía la ecografía no está implementada a nivel global para el diagnóstico del dolor en la FID, y en particular en caso de sospecha de apendicitis aguda, tanto en los adultos como en los niños, después de más de 20 años de evidencia científica que avalan su eficacia, con resultados similares a los de la TC10.
Desde hace unos años se publican unos trabajos de autores de especialidades no radiológicas que evalúan el rendimiento diagnóstico de la ecografía realizada por médicos clínicos en el caso de sospecha de apendicitis aguda, por ejemplo, cirujanos17, sin que se hayan observado unas diferencias estadísticamente significativas con las que realizan los radiólogos. Aunque este tipo de enfoque puede añadir exactitud global al diagnóstico de apendicitis aguda al juntar la exploración clínica con la ecografía, se pierde el valor añadido del radiólogo en cuanto a la búsqueda de diagnósticos alternativos.
Los resultados de nuestro estudio son similares a los obtenidos por otros que también evaluaron el rendimiento diagnóstico de la ecografía cuando es realizada por radiólogos.
Los signos y síntomas clínicos y los datos analíticos que han demostrado en nuestro estudio una correlación estadísticamente significativa con el diagnóstico de apendicitis aguda (dolor en la FID, leucocitosis, desviación izquierda) son muy sensibles pero poco específicos, mientras que los hallazgos ecográficos que resultaron estadísticamente significativos (apéndice visible, líquido libre y apendicolito) son más específicos y menos sensibles. A pesar de existir ya varias definiciones de categorías diagnósticas en algunos estudios publicados que estratifican a los pacientes según los hallazgos ecográficos, la mayoría se refieren a los pacientes pediátricos18,19, ya que para los pacientes adultos, en la literatura se encuentran sobre todo trabajos sobre los sistemas de puntuación pretest clínico-analíticos20. La clasificación de los pacientes en categorías diagnósticas después de la prueba permite alcanzar con la ecografía unos niveles óptimos de sensibilidad (90%), especificidad (100%), VPN (90,78%) y VPP (100%) y nos permite afirmar que este tipo de enfoque tiene la misma utilidad tanto en los adultos como en los niños, población en la que hasta ahora se han concentrado los esfuerzos para demostrar su eficacia y poder así disminuir la dosis de radiación derivada de un estudio complementario con TC. Además, se trata de un sistema reproducible, que puede ser utilizado como base para la confección de un informe estandarizado y que añade la claridad e inmediatez necesarias para que al médico clínico le llegue un diagnóstico certero, sin tener que interpretar el informe radiológico por sí mismo.
Es interesante notar cómo el VPN de la ausencia de visualización del apéndice y de signos inflamatorios indirectos en la FID (categoría 2) fue del 100% en nuestro estudio, al igual que el de la categoría 1 (apéndice normal). En nuestro trabajo, por lo tanto, la falta de visualización del apéndice y la ausencia de signos inflamatorios indirectos en la FID tuvo el mismo valor que la identificación de un apéndice normal para descartar el diagnóstico de apendicitis aguda.
La categoría 3 (estudio no concluyente) suma en nuestro estudio 33 (23,74%) pacientes y de estos, finalmente solo en un 21,21% (5,03% del total) se llegó a diagnosticar apendicitis aguda con una prueba de imagen adicional (segunda ecografía o TC de abdomen). Esta categoría debería reservarse para los pacientes en quienes una visualización ausente o incompleta del apéndice y la presencia de unos signos inflamatorios secundarios no permiten descartar ni confirmar la apendicitis aguda o hacen sospechar la presencia de otra patología, intentando en la medida de lo posible apurar el estudio ecográfico para poder clasificar al paciente en otra categoría. En caso de definir un estudio como no concluyente, se debería sugerir en el informe la actitud a seguir por los médicos clínicos: completar el estudio con TC de abdomen o valorar repetir la exploración ecográfica tras 24 horas de observación. En 2016 se publicó un documento de consenso sobre el manejo diagnóstico y terapéutico de los pacientes con sospecha de apendicitis aguda, creado después del congreso de la Sociedad Mundial de Cirugía de Urgencias, en el que se aboga también por la estratificación de los pacientes en categorías diagnósticas (aunque en este caso con probabilidad pretest) y por la realización de estudio con la TC solo después de un estudio ecográfico dudoso21.
El número de apendicectomías en blanco en nuestro estudio fue 0, mientras que en los estudios presentes en la literatura revisados por nosotros, la tasa de falsos positivos varía entre el 2,8% y el 18%. Esto se puede deber a varios factores: un buen cribado de la población con sospecha de apendicitis aguda en el servicio de urgencias, unas ecografías realizadas por radiólogos expertos o por residentes supervisados y, muy importante, una estrecha colaboración y una comunicación fluida entre los servicios hospitalarios. La prueba de imagen adicional (segunda ecografía o TC), realizada en la mayoría de los casos dudosos, ha sido también un factor determinante, aunque al final se completó el estudio en solo 1 de cada 6 pacientes.
El porcentaje de apéndices visualizados (54%) es levemente superior al descrito en general en la literatura, con unos máximos de un 50% de visualización, probablemente porque en el diseño del estudio se estableció un tiempo máximo de 20 minutos para encontrar el apéndice, superior a los 5 minutos tradicionalmente empleados en este tipo de estudios para la exploración ecográfica de la FID. Un interesante y reciente trabajo publicado por Lin et al. concluye que cuando el apéndice no se visualiza con la ecografía en la FID con sonda lineal hay que buscarlo de forma sistemática en el cuadrante posteromedial a la válvula ileocecal, en el plano transversal o por encima de la cresta ilíaca, y hacerlo con un transductor sectorial de al menos 6 MHz22.
Por lo que concierne el diámetro apendicular, aunque en nuestro estudio la diferencia entre las medias para un apéndice normal y para uno patológico muestra significación estadística, la diferencia de diámetros entre los dos grupos presenta una variabilidad muy elevada. En nuestra población existe un solapamiento de valores entre los apéndices normales y patológicos más allá de los dos cuartiles centrales, sobre todo apéndices normales que aparecen engrosados, por lo que de tener en consideración exclusivamente el criterio del diámetro apendicular aumentaría el número de los falsos positivos. El límite superior clásicamente aceptado de 6mm de diámetro para un apéndice normal es, en nuestra experiencia, demasiado sensible, ya que en nuestro estudio se ha evidenciado que un diámetro superior o igual a los 7mm tiene un buen VPP.
Recientemente se han publicado unos artículos sobre el uso del Doppler color y espectral para valorar la hiperemia parietal del apéndice y poder así obtener más información, especialmente en los casos de diámetros apendiculares comprendidos entre 6mm y 8mm. Los resultados de estos estudios indican que una señal Doppler color intramural continua de más de 3mm de longitud es muy específica (94,9%), aunque poco sensible (57,1%), para apendicitis aguda23. Así mismo, unas velocidades picosistólicas de más de 10 cm/s y unos índices de resistencia mayores de 0,65 presentan en estos estudios una especificidad respectivamente del 94,7% y del 96,5%, con una sensibilidad de 88,9% y 63,9%, para el diagnóstico de apendicitis aguda24. Estos trabajos añaden un nuevo e interesante factor a considerar en caso de estudio ecográfico dudoso e introducen el estudio con Doppler espectral como novedoso campo de investigación.
Nuestro estudio presenta algunas limitaciones: se trata de un estudio descriptivo con un escaso número de casos y en su diseño hemos querido limitar el análisis de los datos a la ecografía como primera prueba de imagen, a pesar de que se completó el estudio diagnóstico con TC en la mayoría de los casos dudosos. Además, el conocer con antelación que se iba a realizar un estudio pudo hacer que las ecografías se realizasen con más atención y cuidado.
En conclusión, con este estudio hemos añadido más evidencia a la literatura ya publicada que avala el uso de la ecografía en caso de sospecha de apendicitis aguda en los adultos y hemos comprobado su buen rendimiento diagnóstico en nuestro centro, ya que en ese año no hubo apendicectomías en blanco. Las categorías diagnósticas de presunción han demostrado en nuestro estudio unos buenos valores predictivos y son un sistema reproducible que se basa en hallazgos ecográficos objetivos. Pueden ayudar a disminuir el número de las ecografías no concluyentes y la consecuente dosis de radiación derivada de un estudio complementario con TC, especialmente en aquellos pacientes en quienes, a pesar de no identificar el apéndice, no se observen signos de inflamación pericecal. A este respecto, hay que recordar que, en nuestro estudio, el 95% de los pacientes con apendicitis segura presentaban al menos uno de estos signos de inflamación secundaria. Además, en nuestra experiencia, el dolor en la FID, la leucocitosis y la desviación izquierda pueden ayudar en los casos dudosos, ya que han demostrado correlación significativa con el diagnóstico final de apendicitis aguda.
Autoría- 1.
Responsable de la integridad del estudio: GB y MDFP.
- 2.
Concepción del estudio: GB, MDFP y ALS.
- 3.
Diseño del estudio: GB, MDFP y ALS.
- 4.
Obtención de los datos: GB, MDFP y ALS.
- 5.
Análisis e interpretación de los datos: GB y MDFP.
- 6.
Tratamiento estadístico: GB y MDFP.
- 7.
Búsqueda bibliográfica: GB.
- 8.
Redacción del trabajo: GB y ALS.
- 9.
Revisión crítica del manuscrito con aportaciones intelectualmente relevantes: MDFP.
- 10.
Aprobación de la versión final: GB, MDFP y ALS.
Los autores declaran no tener ningún conflicto de intereses.