Las fracturas faciales, relacionadas frecuentemente con accidentes de tráfico, agresiones, accidentes laborales o caídas, constituyen un considerable número de urgencias en nuestros hospitales y asocian, además, una elevada morbimortalidad. La tomografía computarizada multidetector es la técnica de imagen de elección por su amplia disponibilidad y rapidez, y porque permite tanto la caracterización de las fracturas faciales como de las complicaciones asociadas, incluyendo las de localización craneal. Es, por tanto, fundamental para orientar el manejo clínico y la planificación quirúrgica. En este trabajo se describe la anatomía radiológica de la región facial, destacando la importancia de los contrafuertes o arbotantes faciales, se ilustran los hallazgos característicos en las fracturas faciales, y se indican los puntos clave necesarios para su abordaje estructurado al realizar el correspondiente informe radiológico.
Facial fractures, often related to traffic accidents, assault, work-related accidents, or falls, account for a considerable number of emergencies in our hospitals and are associated with high morbidity and mortality.
Multidetector computed tomography (MDCT) is the imaging technique of choice in this scenario because it is widely available, fast, and useful for characterizing facial fractures and associated complications, including those located in the head. For all these reasons, MDCT is fundamental in the clinical management of these patients and in planning surgery.
This paper describes the radiological anatomy of the facial region, underlining the importance of the facial buttresses, and it indicates the key points necessary for carrying out a structured approach and elaborating the corresponding radiologic report.
Entre las urgencias hospitalarias, el traumatismo facial constituye un reto para el radiólogo, debido a la complejidad de la anatomía facial y, por tanto, de los trazos de fractura, a la sutileza de algunos hallazgos, y a la dificultad para obtener imágenes sinclíticas, inherente al estado del paciente. Se trata de una entidad relativamente frecuente, su mortalidad global es del 15-20% y más del 50% de las muertes por politraumatismo asocian un traumatismo facial. La etiología está relacionada principalmente con accidentes de tráfico, agresiones, accidentes laborales o caídas1, y actualmente al aumento de la actividad deportiva y el ocio.
El objetivo de los estudios de imagen en traumatología facial es determinar el número y localización de las fracturas, prestando especial atención a identificar lesiones de estructuras funcionales de la cara relacionadas con la oclusión, la deglución, la visión o de elementos cercanos en el cuello (vértebras cervicales) y el cráneo (calota, base de cráneo y estructuras intracraneales)2.
La tomografía computarizada multidetector (TCMD) es la técnica de imagen de elección en la evaluación del traumatismo facial por su amplia disponibilidad, su rapidez y porque permite tanto la caracterización de las fracturas faciales como de las lesiones de partes blandas y de las complicaciones asociadas.
Aunque el informe radiológico escrito convencional predomina en la actualidad3, el informe estructurado ha ganado sus defensores, presumiblemente por su mayor comprensibilidad y legibilidad y porque disminuye la fuente de error atribuible al uso de programas de reconocimiento de voz. Entre el 4,8% y el 22% de los informes creados utilizando programas de reconocimiento de voz pueden tener errores, y el 1,9% de estos errores pueden alterar la interpretación del informe4–11. Los tiempos han cambiado y debemos adoptar el uso de informes estructurados en las áreas en las que sea posible12.
TécnicaEl área escaneada incluye desde los senos frontales hasta la sínfisis mandibular. No es necesaria la administración de contraste intravenoso a menos que se quiera descartar la presencia de una lesión vascular asociada. La adquisición de las imágenes se realiza con el mínimo espesor del detector del que se dispone, que en nuestro centro es de 0,5mm. Se recomienda además obtener reconstrucciones en los planos coronal y sagital con ventana de hueso de 0,5 a 2mm de espesor, así como también planos axiales con ventana de partes blandas de grosor algo mayor. Esta adquisición con cortes finos permite realizar una reconstrucción tridimensional en todos los casos, de especial ayuda para la planificación del tratamiento quirúrgico13.
Las imágenes preoperatorias no solo tienen valor diagnóstico para describir la existencia de todas las fracturas, sino también para confeccionar un modelo preoperatorio virtual (3D) o real (estereolitográfico) en el que aparecerán todos los fragmentos en su posición desplazada, mantenidos mediante barras o cilindros. Los modelos postoperatorios mostrarán al paciente con todas las osteosíntesis posibles (planificación quirúrgica)14.
El tratamiento de imágenes ayudará además a:
- •
Reconstruir virtualmente fragmentos óseos desaparecidos o desplazados.
- •
Confeccionar placas de osteosíntesis individualizadas y ya preformadas.
- •
En caso de no poder usar placas de osteosíntesis individualizadas, los modelos preoperatorios ayudarán a preformar placas estándar antes de entrar en quirófano.
- •
Confeccionar prótesis faciales para reconstruir defectos óseos.
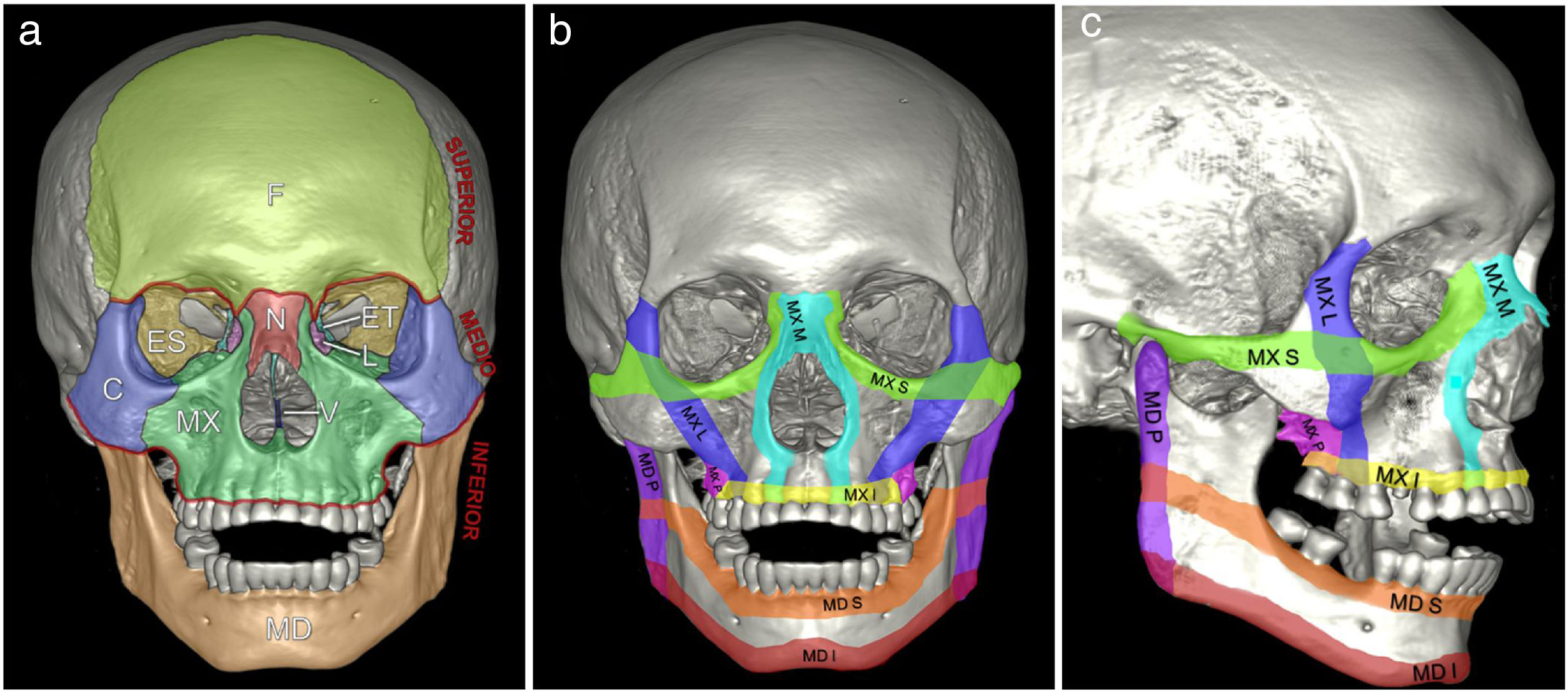
El esqueleto facial está compuesto por cuatro huesos impares (frontal, etmoidal, vómer y mandíbula) y cinco huesos pares (cigomático, maxilar superior, nasal, lacrimal y palatino), que conforman un marco óseo protector sobre las estructuras de la órbita, senos paranasales, cavidad nasal y bucal. Por detrás y sosteniendo este marco se encuentra el esfenoides, de gran importancia, con las apófisis pterigoides en su vertiente inferior. Existen sistemas que dividen el esqueleto facial en tres tercios, el superior que consiste en el hueso frontal, el inferior que corresponde a la mandíbula, y entre ellos el tercio medio que se extiende desde el reborde orbitario superior hasta el proceso alveolar del maxilar superior15 (fig. 1).
Imágenes de reconstrucción 3D. A) División en tres tercios del esqueleto facial. Frontal (F), cigomáticos (C), esfenoides (ES), etmoides (ET), lagrimales (L), nasales (N), maxilares superiores (MX) y vómer. (V). El tercio superior corresponde al hueso frontal. El tercio medio, a los huesos situados entre la línea que atraviesa el reborde orbitario superior, las suturas frontocigomáticas, frontomaxilares y frontonasales y la línea que recorre el proceso alveolar del maxilar superior (líneas rojas). El tercio inferior corresponde a la mandíbula. B y C) Contrafuertes o arbotantes maxilofaciales. Verticales: maxilar medial (MX M), maxilar lateral (MX L), maxilar posterior (MX P) y mandibular posterior (MD P). Horizontales: maxilar superior (MX S), maxilar inferior (MX I), mandibular superior (MD S) y mandibular inferior (MD I).
A través de los huesos del esqueleto facial se delinean ocho contrafuertes o arbotantes, es decir, unos pilares en donde el mayor grosor del hueso distribuye las fuerzas generadas por un traumatismo13.
Existen cuatro contrafuertes verticales y cuatro horizontales (tabla 1)16. Todos ellos se nombran con dos palabras, la primera hace referencia al hueso en el que se encuentran (maxilar o mandibular), y la segunda a la vertiente donde se encuentran dentro de dicho hueso, con términos diferentes para los contrafuertes verticales (medial, lateral y posterior) y para los horizontales (superior e inferior).
Contrafuertes o arbotantes faciales. Localización y complicaciones de las fracturas que los atraviesan (esquema de colores de la figura 1)
| Verticales | |
|---|---|
| ■ Maxilar medial | Localización: sutura nasofrontal, margen lateral de abertura piriforme y proceso alveolar maxilarIncluye pared medial de órbita y de seno maxilarComplicaciones: fístula de líquido cefalorraquídeo, complicaciones orbitarias, lesión de conducto lagrimal, lesión de ligamento cantal medial, epistaxis |
| ■ Maxilar lateral | Localización: sutura frontocigomática, borde lateral de órbita y sutura cigomaticomaxilar, y proceso alveolar maxilarIncluye pared lateral de órbita y de seno maxilarComplicaciones: lesión de ligamento cantal lateral, complicaciones orbitarias |
| ■ Maxilar posterior | Localización: apófisis pterigoidesComplicaciones: lesión de arteria carótida, fístula carotidocavernosa |
| ■ Mandibular posterior | Localización: margen posterior de rama mandibularIncluye cóndilo y ángulo mandibularComplicaciones: luxación temporomandibular |
| Horizontales | |
| ■ Maxilar superior | Localización: sutura frontomaxilar, borde inferior de la órbita, hueso cigomático y sutura cigomaticotemporalIncluye suelo de órbitaComplicaciones: complicaciones orbitarias |
| ■ Maxilar inferior | Localización: proceso alveolar maxilarIncluye paladar duroComplicaciones: maloclusión, avulsión y fractura de dientes |
| ■ Mandibular superior | Localización: proceso alveolar mandibular y ramas mandibularesComplicaciones: maloclusión, avulsión y fractura de dientes, lesión de nervio alveolar inferior |
| ■ Mandibular inferior | Localización: margen inferior mandibularComplicaciones: maloclusión, lesión de nervio alveolar inferior |
Los contrafuertes mantienen las unidades funcionales de la cara y absorben las fuerzas que llegan a los huesos y a las estructuras nobles que contienen (cerebro, ojos, etc.). La afectación de dichos arbotantes puede predecir potenciales complicaciones, y también modificar las dimensiones faciales y la función normal, lo que implica la necesidad de una fijación quirúrgica mediante osteosíntesis con placas, tornillos o incluso injertos óseos, generalmente reforzando los contrafuertes afectados. Es en la comprensión del manejo quirúrgico donde radica el interés del conocimiento de los contrafuertes para el radiólogo.
Clasificación de las fracturas facialesTercio superiorFracturas frontalesLas fracturas del tercio superior típicamente afectan a las paredes del seno frontal debido al menor espesor que dicho hueso presenta en esa zona16.
Lo más frecuente es que ocurran de forma aislada en la pared anterior del seno o que afecten simultáneamente a la pared anterior y posterior, asociándose desgarro de la mucosa con hemorragia y edema en su interior, así como en las partes blandas adyacentes que pueden enmascarar el hundimiento óseo asociado. Las fracturas que afectan a ambas paredes, anterior y posterior, generalmente se asocian a otras fracturas faciales y suelen ser la consecuencia de impactos de muy alta energía. Es posible también que exista una extensión inferior de la fractura que alcance el reborde orbitario superior15.
La extensión a la pared medial del seno y al conducto nasofrontal puede dar lugar a un mucocele y en consecuencia a una obstrucción del drenaje del seno que suele requerir tratamiento quirúrgico16.
Las fracturas aisladas de la pared posterior del seno son raras y habitualmente se producen como extensión de una fractura de la base de cráneo o de la calota15.
Observaciones clave (fig. 2)1:
- •
Comunicación con la fosa cerebral anterior: riesgo de fuga de líquido cefalorraquídeo por desgarro dural15,17 con aparición de rinorrea.
- •
Herniación del parénquima cerebral hacia el seno.
- •
Neumoencéfalo.
- •
Posibles lesiones intracraneales intra- y extraxiales, infecciosas y traumáticas.
- •
Indicadores de lesión del conducto nasofrontal:
- –
Obstrucción severa del mismo.
- –
Fractura del suelo del seno frontal.
- –
Fractura de las celdillas etmoidales anteriores y de la pared anterior.
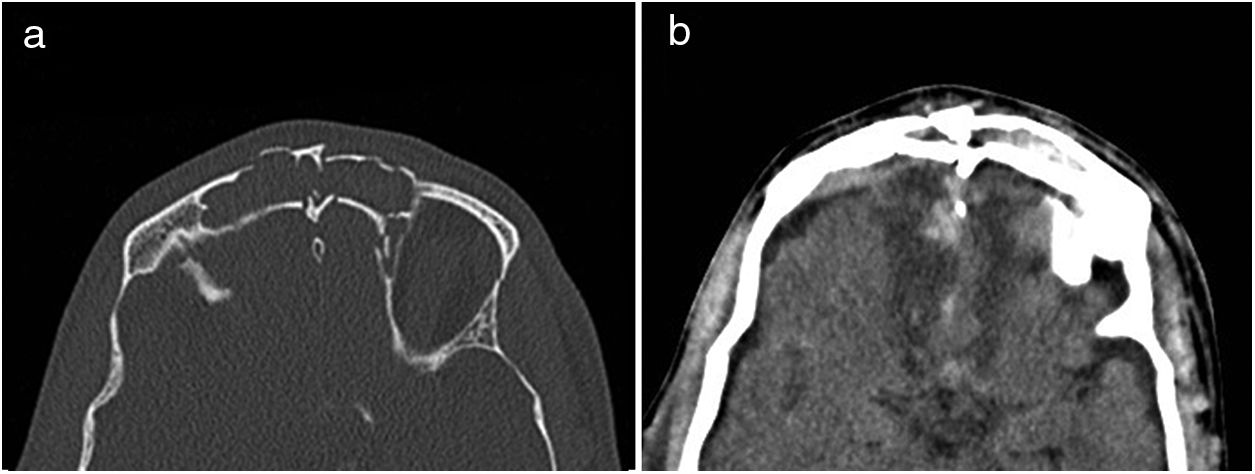
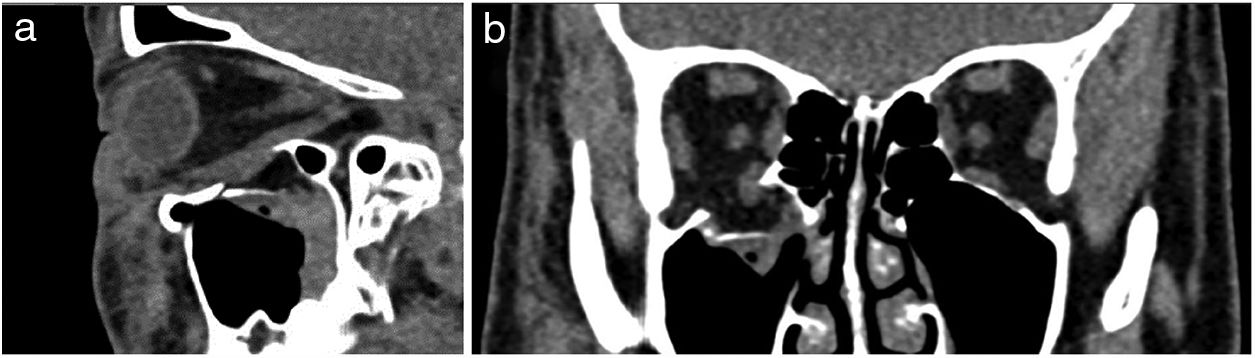
Fractura frontal. A) Tomografía computarizada (TC) axial en ventana de hueso. Fractura conminuta de las paredes anterior y posterior del seno frontal con ocupación del mismo y comunicación con la fosa cerebral anterior. B) TC axial en ventana de cerebro. Hematoma subdural laminar y focos contusivos frontobasales bilaterales.
En 1901, el cirujano francés René Le Fort realizó numerosos y metódicos experimentos golpeando cadáveres con un gran abanico de mecanismos, fuerzas y objetos, lo que le permitió describir tres patrones principales de fractura del maxilar superior18,19.
Durante años se ha utilizado la clasificación de las fracturas Le Fort para abordar los traumatismos complejos del tercio medio facial. Aunque este sistema no se ha abandonado por completo, en la actualidad la tendencia es a hablar de subunidades faciales que implican unos principios individuales de cara al manejo quirúrgico.
En el informe, lo más correcto es centrarnos en el sistema utilizado por el equipo de cirujanos maxilofaciales de nuestro centro. Utilizar en el informe la clasificación de las fracturas según Le Fort, a pesar de que es difícil encontrar trazos puros, es de utilidad para los cirujanos maxilofaciales, ya que facilita la comprensión global del traumatismo, informa sobre la energía del impacto y alerta sobre lesiones asociadas. Además, podría ser provechoso en cualquier caso en el que posteriormente se desee realizar un análisis de nuestro trabajo. Por estos motivos y para comprender la evolución del abordaje del traumatismo facial, se ha decidido tratar brevemente en primer lugar la clasificación de las fracturas Le Fort y posteriormente la clasificación en subunidades del tercio medio facial.
Cada una de las fracturas Le Fort está causada por una fuerza de diferente intensidad, pero lo más importante es que en todos los casos implica una fractura de las apófisis pterigoides y por tanto del contrafuerte maxilar posterior.
Los tres tipos pueden ocurrir de manera simultánea o aislada, y cada uno puede ser unilateral o bilateral. Incluso en los casos bilaterales no siempre son simétricas, sino que pueden presentar trayectos diferentes en cada lado.
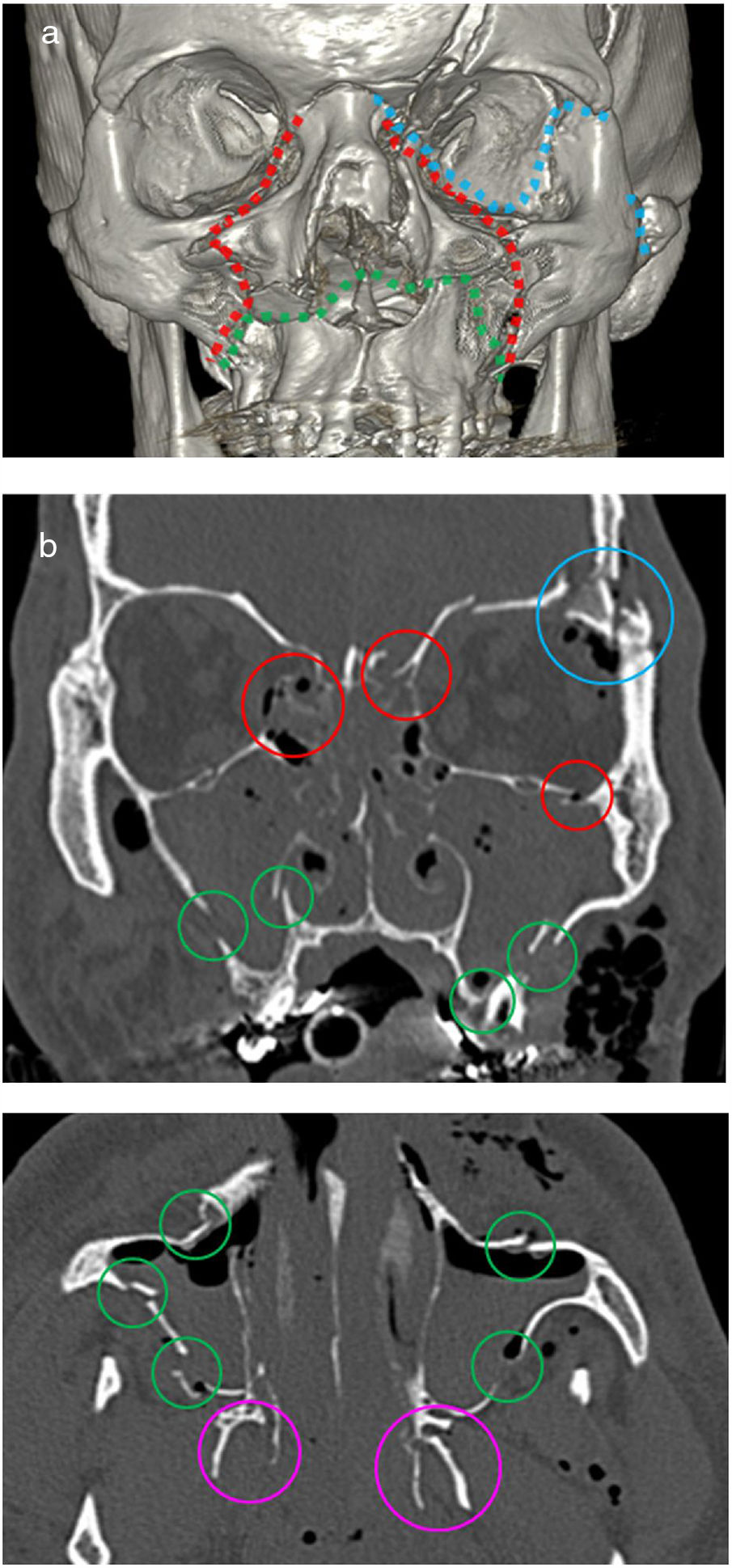
Las localizaciones de fractura que se encuentran en uno de los patrones de Le Fort y no en el resto son las denominadas fracturas específicas (tabla 2 y fig. 3)20, y su conocimiento simplifica enormemente la diferenciación entre los tres tipos: Le Fort I, también conocida como fractura de “paladar flotante” debido a que se separa el paladar duro respecto al resto de la base del cráneo; Le Fort II, conocida como fractura “piramidal” o “maxilar flotante”, ya que el fragmento resultante presenta una morfología triangular o piramidal que corresponde a los huesos maxilares, y Le Fort III, conocida como “disociación craneofacial”, ya que separa el esqueleto facial del resto de la base del cráneo (fig. 4).
Localización de los trazos de fractura y de las fracturas específicas en los patrones Le Fort
| Siempre hay afectación de pterigoides | Le Fort I (paladar flotante) | Le Fort II (maxilar flotante) | Le Fort III (disociación craneofacial) |
|---|---|---|---|
| Trazos de fractura | Paladar duro. Pared lateral, anterior y medial del seno maxilar. Septo nasal | Paredes lateral y anterior del seno maxilar. Suelo y pared medial de la órbita. Huesos nasales | Arco cigomático. Pared lateral y medial de la órbita. Sutura nasofrontal |
| Fractura específica | Paladar duroSepto nasalPared medial maxilar | Suelo de la órbita | Pared lateral de la órbitaArco cigomático |
Fracturas faciales Le Fort tipo I bilateral (verde), tipo II bilateral (rojo) y tipo III izquierda (azul). A) Reconstrucción 3D. B) Tomografía computarizada (TC) coronal en ventana de hueso. C) TC axial en ventana de hueso. Nótese la afectación de las apófisis pterigoides (morado).
En la división actual por subunidades del tercio medio facial hablamos de: región naso-órbito-etmoidal (NOE), región nasoseptal, complejo cigomaticomaxilar (CCM) y fragmento oclusor del hueso maxilar.
Fracturas naso-órbito-etmoidalesSon fracturas causadas por un traumatismo de alta energía sobre la raíz de la nariz, que se transmite posteriormente a través del hueso etmoides.
El patrón de fractura afecta a huesos nasales, septum y celdillas etmoidales que conforman la pared medial de las órbitas, muy delgadas y con facilidad para fracturarse.
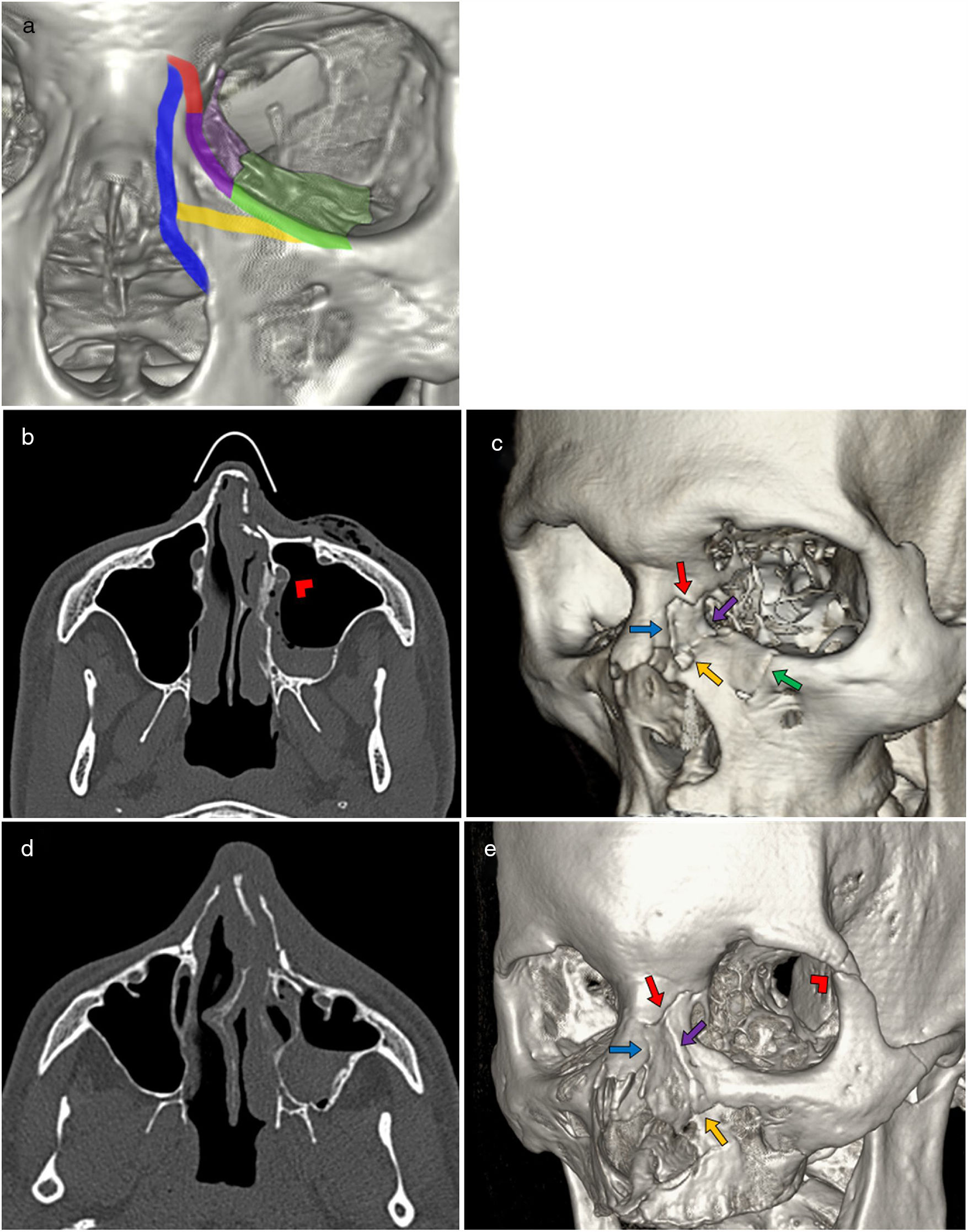
Todas las fracturas NOE están constituidas por un fragmento único o una serie de fragmentos conminutos libres a través de cinco líneas cardinales. Estas cinco líneas cardinales son la vertiente lateral del hueso nasal junto con la abertura piriforme, trazos que cruzan el contrafuerte maxilar medial, el reborde orbitario inferior junto con el suelo de la órbita, la pared medial de la órbita y la sutura frontomaxilar. Para hablar de fractura NOE debe existir afectación de al menos cuatro de estas cinco líneas cardinales, por lo que deben buscarse especialmente en aquellos casos en los que se duda de si existe o no patrón de fractura NOE21–24 (fig. 5).
A) Representación de las cinco líneas cardinales de la región NOE: hueso nasal y abertura piriforme (azul), contrafuerte maxilar medial (amarillo), suelo de la órbita (verde), pared medial de la órbita (morado) y sutura frontomaxilar (rojo). B y C) Tomografía computarizada (TC) axial en ventana de hueso y reconstrucción 3D. Fractura NOE izquierda conminuta con fragmentos desplazados y hundidos. Afectación del conducto lacrimonasal (punta de flecha). Enfisema palpebral y hemoseno. D y E) TC axial en ventana de hueso y reconstrucción 3D. Fractura NOE izquierda con fragmento grande y sin desplazamiento. Fractura del seno maxilar izquierdo con hemoseno, y de pared externa de la órbita izquierda (punta de flecha).
Clínicamente se caracterizan por el hundimiento de la raíz de la nariz (nariz en silla de montar) y pueden asociar exoftalmos por aumento del volumen intraorbitario, telecanto (aumento de la distancia entre el canto interno de ambos ojos) por lesión del ligamento cantal medial, o rinorrea y anosmia por lesión de la lámina cribiforme.
Anatómicamente destaca la importancia del mencionado ligamento cantal medial, el cual lateralmente se une al tarso de los párpados superior e inferior, y medialmente se inserta en la región de las crestas lacrimales en la órbita medial21,25.
Aunque el ligamento cantal medial no se puede visualizar mediante tomografía computarizada (TC), especificar el grado de conminución en su inserción ósea junto con la exploración clínica son datos de gran importancia de cara a la planificación quirúrgica.
Además del tendón hay que prestar atención al conducto y al saco lagrimal, al nervio olfatorio y a los vasos etmoidales.
Observaciones clave:
- •
Conminución o trazo simple.
- •
Unilateral o bilateral.
- •
Evaluar el reborde orbitario medial, donde se inserta el tendón cantal medial.
- •
Obstrucción del conducto lagrimal.
- •
Afectación del conducto nasofrontal (mucoceles frontales)26,27.
- •
Estudio del telecanto y/o enoftalmos.
Los huesos nasales, también llamados huesos propios, son los huesos del cuerpo que se fracturan con mayor frecuencia.
Dichos huesos se articulan con el proceso nasal del hueso frontal y con el proceso frontal de ambos huesos maxilares formando la llamada pirámide nasal ósea. La superficie posterior de los huesos nasales en la línea media se articula con el tabique o septum nasal cuyos principales componentes son, de delante a atrás: pilar medial de los cartílagos alares mayores, cartílago cuadrangular, lámina perpendicular del etmoides y vómer. En la parte más anterior e inferior el tabique se encuentra en contacto con la espina nasal anterior del maxilar. La mencionada porción cartilaginosa del tabique y la pirámide nasal ósea se articulan con los cartílagos superiores laterales. La integridad de estos últimos es de gran importancia para evitar una deformidad nasal postraumática, y la del tabique nasal a su vez es fundamental para mantener la anatomía del dorso y de la punta de la nariz, así como la permeabilidad de la vía aérea28,29. Las fracturas de la espina nasal anterior se consideran un marcador de fractura o luxación del tabique nasal28.
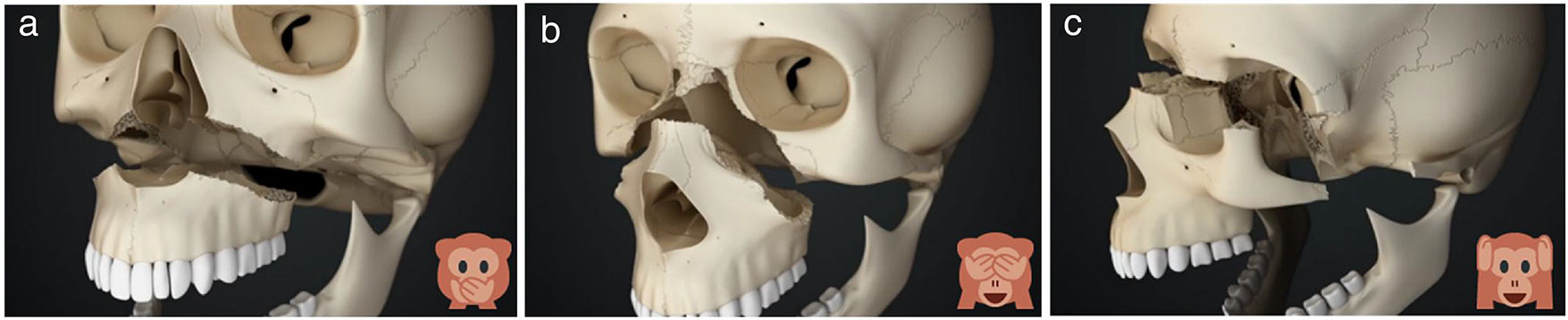
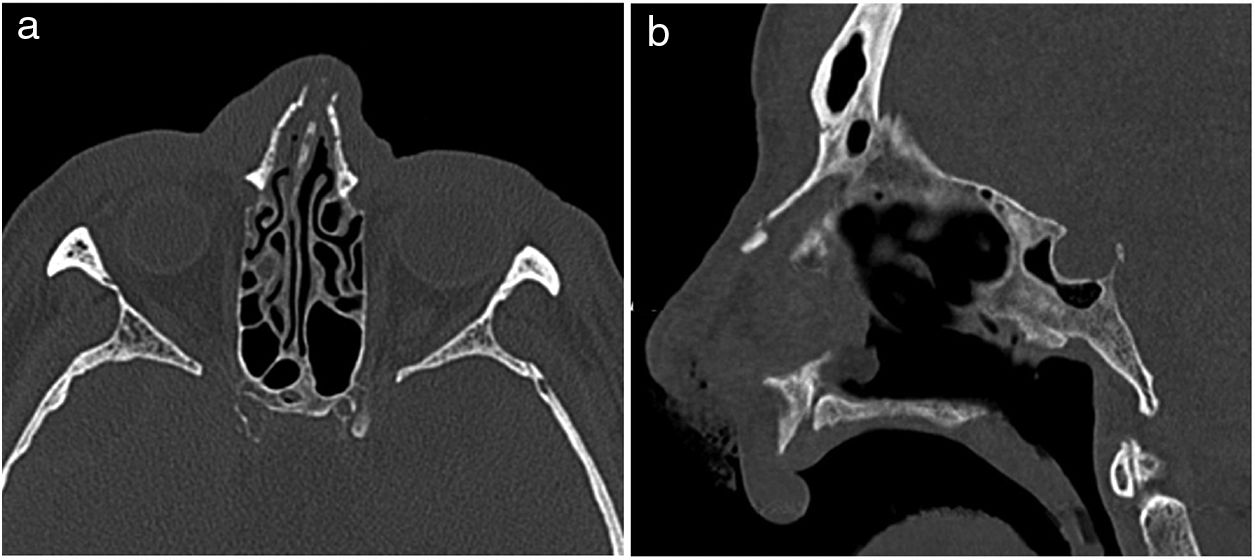
Una de las clasificaciones más utilizadas para las fracturas nasales es la de Stranc y Robertson30 en función del tipo de impacto (fig. 6):
- •
Impacto lateral. Más frecuente y de mejor pronóstico. Es rara la disrupción entre los componentes óseos y cartilaginosos, y puede existir afectación del septum:
- –
Grado 1: hundimiento unilateral de la pirámide nasal.
- –
Grado 2: desplazamiento lateral de los huesos nasales contralaterales.
- –
Grado 3: desplazamiento de ambos procesos frontales maxilares.
- •
Impacto frontal. Se definen a su vez tres planos que determinan el grado de severidad:
- –
Grado 1: ausencia de afectación por detrás del plano que une el borde inferior de los huesos nasales con la espina nasal anterior.
- –
Grado 2: afectación limitada a la nariz, por delante de los rebordes orbitarios.
- –
Grado 3: afectación asociada orbitaria y probablemente intracraneal.
La valoración de los hematomas septales y el grado de afectación de las estructuras cartilaginosas rara vez puede realizarse de forma adecuada mediante TC28.
Observaciones clave:
- •
Unilateral o bilateral.
- •
Conminución o trazo simple.
- •
Grado de desplazamiento.
- •
Desviación de la línea media.
- •
Lesión de tejidos blandos.
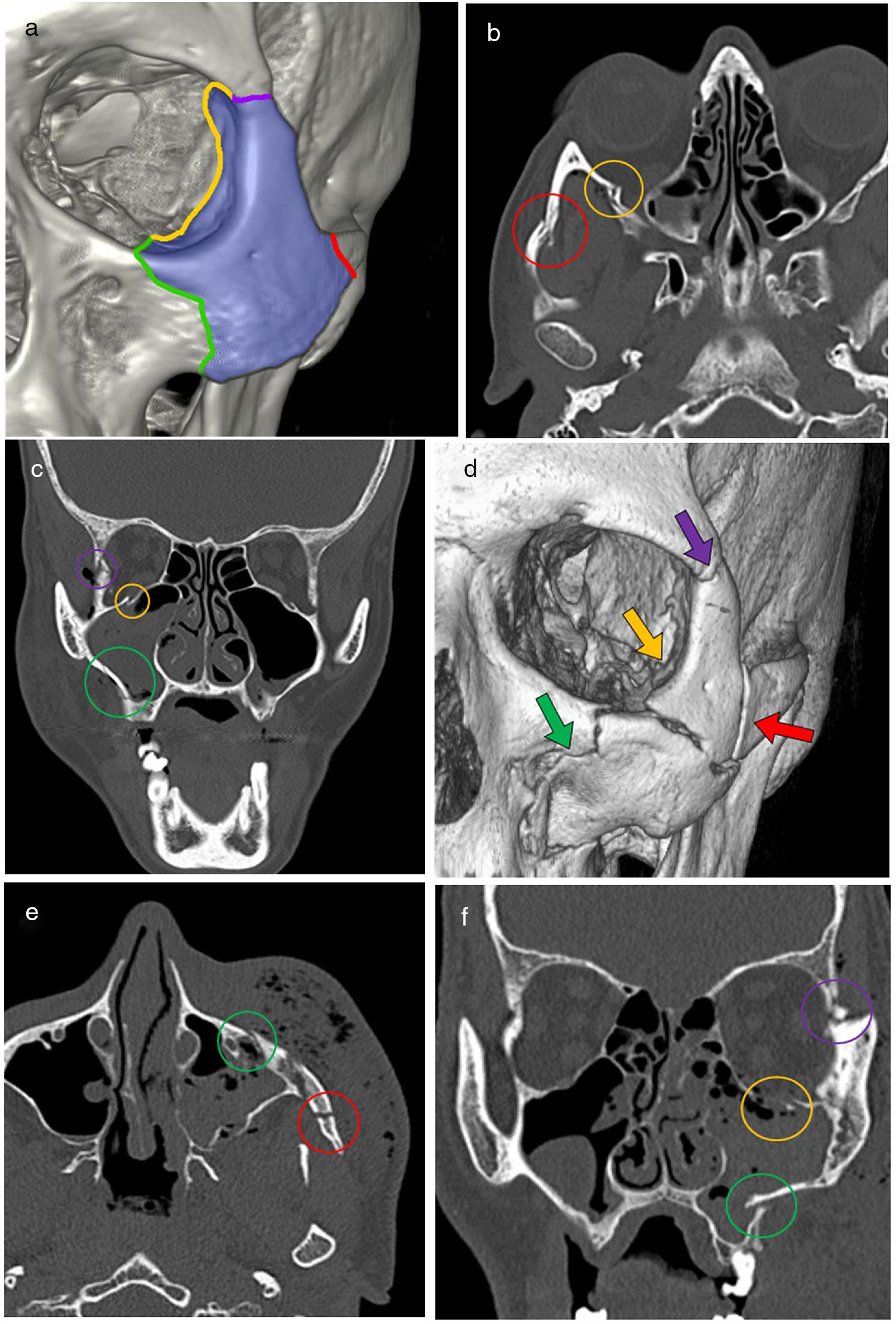
Están causadas por un traumatismo directo sobre la eminencia malar, y se las conoce como fracturas en tetrápode porque pueden afectarse cuatro pilares delimitados por las suturas: frontocigomática, cigomaticomaxilar, temporocigomática y esfenocigomática (fig. 7).
A) Representación 3D de pilares del complejo cigomaticomaxilar (CCM) delimitados por las suturas frontocigomática (morado), temporocigomática (rojo), cigomaticomaxilar (verde) y esfenocigomática (amarillo). B y C) Tomografía computarizada (TC) axial y coronal en ventana de hueso. Fractura del CCM tipo Zingg B; el hueso cigomático queda libre y desplazado medialmente con disminución del volumen orbitario. D-F) Reconstrucción 3D, TC axial y coronal en ventana de hueso. Fractura del CCM tipo Zingg C, afectación de los cuatro pilares y conminución del hueso cigomático.
Con vistas al tratamiento quirúrgico, la clasificación de Zingg las divide en tres tipos31:
- •
Zingg A: fracturas incompletas, aisladas, que afectan solo a una rama del hueso cigomático.
- –
A1: la rama afectada es el arco cigomático. Estables tras reducción cerrada.
- –
A2: afectan al reborde y pared lateral de la órbita. Generalmente susceptibles de reducción cerrada.
- –
A3: afectan al reborde y suelo de la órbita. También susceptibles de reducción cerrada.
- •
Zingg B: fracturas completas en tetrápode malar con un fragmento cigomático libre único. Inestables y requieren fijación interna.
- •
Zingg C: fracturas conminutas. Siempre requieren fijación quirúrgica.
Tras una fractura, las fuerzas de rotación aplicadas en el hueso cigomático por el músculo masetero pueden llevar a dificultad en la masticación o a aumento del volumen orbitario y enoftalmos. Si existe una rotación medial del fragmento libre cigomático, puede infraestimarse el grado de defecto del suelo de la órbita con respecto a los hallazgos quirúrgicos.
Hay que prestar especial atención a la sutura esfenocigomática, porque el desplazamiento, cabalgamiento o angulación de esta sutura es el indicador más sensible de que existen mala alineación y cambios en el volumen de la órbita, y supone una gran probabilidad de afectación del ápex orbitario con compromiso del nervio óptico y de la arteria oftálmica. Además, se trata de fracturas difíciles de corregir una vez existe mala consolidación32–35.
Observaciones clave:
- •
Desplazamiento medial: hundimiento malar y limitación de la apertura mandibular.
- •
Desplazamiento lateral: aumento del volumen de la órbita, diplopía.
- •
Desplazamiento inferior: aumento del volumen de la órbita, diplopía.
Principalmente se dividen en dos tipos36–38:
- •
Puras: fracturas de las paredes internas de la órbita sin afectación del reborde orbitario. El globo ocular actúa como transmisor de la fuerza del traumatismo39,40. En la mayoría de los casos, la fractura ocurre a través del suelo o de la pared medial de la órbita, ya que son los elementos óseos más finos y frágiles.
- •
Impuras: fracturas que además de la órbita interna afectan también al reborde orbitario. La principal diferencia es que requieren reducción de los defectos en el anillo óseo orbitario previa a la reparación de la órbita interna.
En las fracturas puras en estallido o blow-out se hernia el suelo fracturado de la órbita hacia el interior del seno maxilar, y en las fracturas puras en blow-in, menos habituales, el suelo de la órbita fracturado se hernia hacia el interior de la órbita15. En los dos casos el reborde orbitario permanece íntegro.
Debe valorarse siempre la presencia de herniación de la grasa, del músculo recto inferior y del músculo oblicuo inferior, así como el atrapamiento de estos últimos como causa de diplopía que puede deberse asimismo al edema y la hemorragia que con frecuencia se asocian. Las fracturas del suelo pueden afectar al canal del nervio infraorbitario.
Las fracturas de la lámina papirácea del etmoides en la pared interna son difíciles de identificar si no existe desplazamiento asociado o enfisema orbitario. Dicho enfisema procede más frecuentemente de las celdas etmoidales que del seno maxilar en una fractura del suelo, porque en estas últimas la herniación, la hemorragia y el edema suelen sellar el defecto óseo. No es rara la aparición del enfisema tras aumentar la presión intranasal cuando el paciente se suena la nariz tras una fractura etmoidal15.
Observaciones clave41–43 (fig. 8):
- •
Atrapamiento de los músculos extrínsecos del ojo: diplopía.
- •
Herniación de la grasa: causa de enoftalmos.
- •
Síndrome de fisura orbitaria superior: afectación de pares craneales III, IV, VI y primera rama del V, y vena oftálmica superior.
- •
Síndrome del ápex orbitario: afectación de nervio óptico y arteria oftálmica.
- •
Evaluación del globo ocular.
- •
Enfisema orbitario, cuerpos extraños.
Representa una subunidad con un manejo independiente y equivale al nivel de fractura Le Fort tipos I y II. Incluye las paredes lateral, anterior y medial de los senos maxilares, la abertura piriforme, el septo nasal, el paladar duro y el reborde alveolar del hueso maxilar. En este tipo de fracturas, la impactación de los fragmentos suele ser hacia atrás. Más importante que señalar si existe afectación de las apófisis pterigoides es diferenciar entre:
- •
Fracturas completas: los fragmentos se encuentran totalmente libres y pueden movilizarse pasivamente.
- •
Fracturas incompletas: son fracturas impactadas o que no atraviesan las dos corticales. Pueden requerir reducción mediante osteotomía.
La clasificación propuesta por Chen et al. distingue tres tipos de fracturas del paladar duro con un tratamiento quirúrgico propio44:
- •
Tipo I: los trazos se extienden sagitalmente.
- •
Tipo II: la fractura se extiende coronalmente.
- •
Tipo III: fracturas conminutas.
Observaciones clave:
- •
Fracturas Le Fort I y II.
- •
Fracturas de paladar.
- •
Trazo simple o conminución.
- •
Alteración de la oclusión.
- •
Fracturas dentoalveolares.
Se trata de las segundas fracturas más frecuentes del esqueleto facial después de las nasales, debido a que la mandíbula es un hueso prominente y el único móvil en la región facial16. Son importantes desde el punto de vista anatómico, estético y funcional al intervenir en actividades como la masticación y el habla.
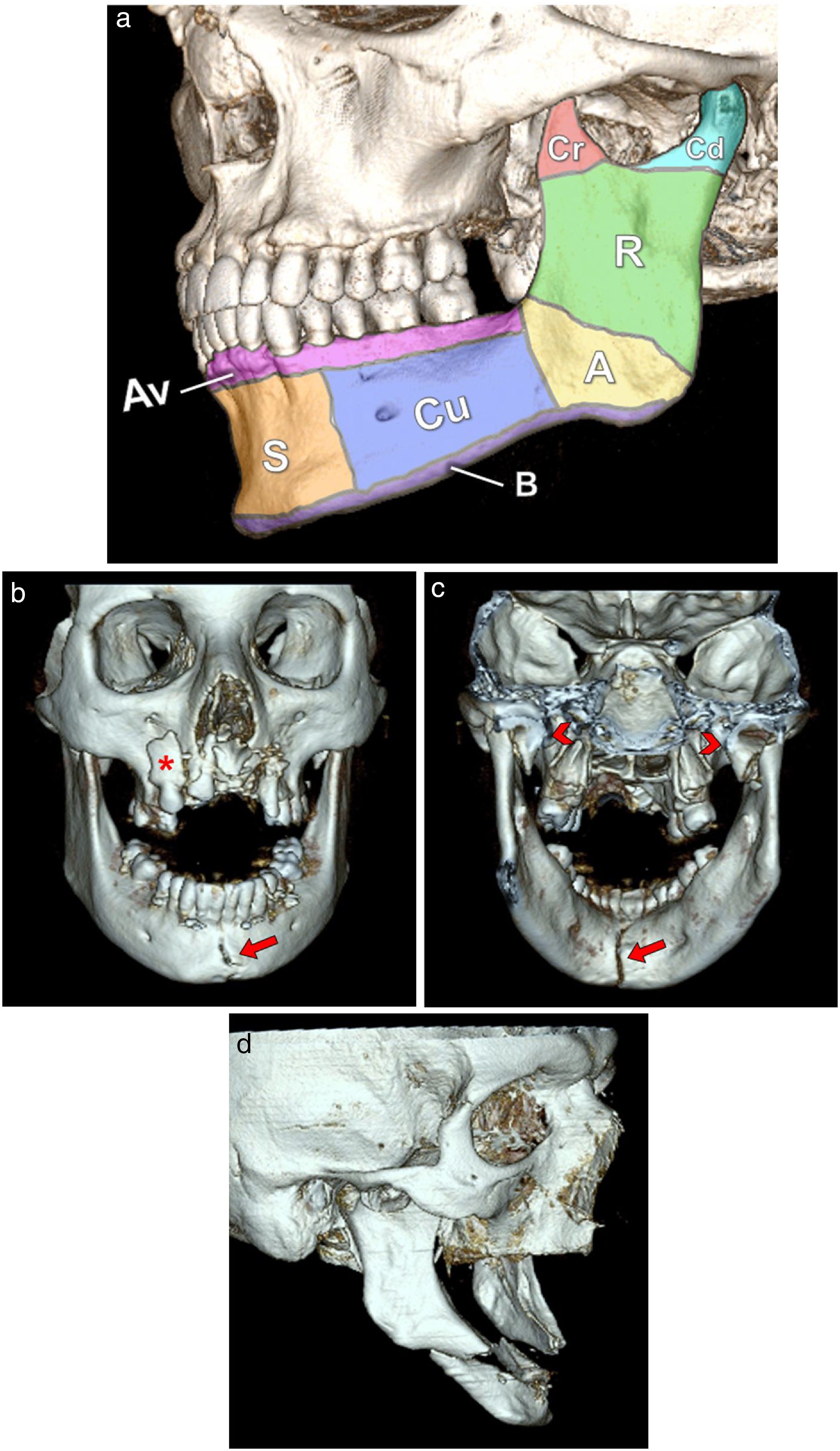
En la mandíbula se distinguen las siguientes unidades: cóndilo (con cabeza, cuello y región subcondilar), proceso coronoide, rama, ángulo, cuerpo, sínfisis y región parasinfisaria (separadas del cuerpo por una línea imaginaria que sale de los caninos), proceso alveolar (donde se encuentran las piezas dentarias) y segmento basal (a lo largo del margen inferior de la mandíbula). El ángulo mandibular está definido, por arriba, por la región del tercer molar, y por abajo, por la zona de inserción inferior del músculo masetero (fig. 9).
A) Representación 3D de las unidades mandibulares. Coronoides (Cr), cóndilo (Cd), rama(R), ángulo(A), cuerpo (Cu), sínfisis(S), proceso alveolar (Av) y segmento basal (B). B y C) Reconstrucción 3D. Fractura del segmento maxilar oclusor con afectación dentoalveolar y marcado desplazamiento de los fragmentos (asterisco). Fractura de la sínfisis mandibular (flecha) y de ambos cóndilos con impactación (puntas de flecha). D) Reconstrucción 3D. Fractura bilateral del cuerpo mandibular con marcado desplazamiento posterior del fragmento libre y riesgo de compromiso de la vía aérea.
La mandíbula tiene una característica morfología en U, y al unirse al cráneo mediante las articulaciones temporomandibulares (ATM), sinoviales, se forma una estructura en anillo que justifica, tras un traumatismo, la presencia de dos trazos de fractura. En ocasiones se identifica un solo trazo de fractura porque a través de las ATM se disipa parte de la fuerza del impacto45. Puede incluso producirse una fractura-luxación de la ATM con reducción de esta antes de realizar la prueba de imagen16. Un porcentaje alto de fracturas de mandíbula asocia un mecanismo directo que origina un trazo de fractura en el lugar del impacto, y otro indirecto por transmisión de la energía con presencia de otro trazo de fractura a distancia del impacto inicial.
El cóndilo suele ser la región más afectada debido a su debilidad estructural, y casi la mitad de estas fracturas se producen por un mecanismo indirecto y están asociadas a otro tipo de fractura mandibular, con frecuencia en la región sinfisaria o parasinfisaria17. En las fracturas de cóndilo mandibular con desplazamiento, este suele ser hacia medial por tracción del músculo pterigoideo lateral insertado en la cabeza del cóndilo. Las fracturas sagitales de la cabeza del cóndilo pueden pasar desapercibidas por no tener repercusión en la oclusión final. Aproximadamente un 40% de las fracturas mandibulares tiene más de un trazo1 y la mayoría afecta a los dos contrafuertes mandibulares: superior e inferior16.
Las fracturas en relación con piezas dentales se consideran abiertas. Tal es el caso de las fracturas del proceso alveolar16. Los fragmentos óseos dentoalveolares si se encuentran desplazados, con frecuencia han de ser extirpados porque suelen desvitalizarse. Ante una avulsión dental o fractura de la corona es conveniente descartar la presencia de un diente ingerido o aspirado45. La afectación del conducto dentario a lo largo de rama, ángulo y cuerpo de la mandíbula, entre los orificios mandibular y mentoniano, puede asociarse a una lesión del nervio alveolar o dentario inferior, procedente de la tercera rama del trigémino, sobre todo cuando existe un desplazamiento de fragmentos óseos superior a 5mm45, dando lugar a alteraciones sensitivas de labio inferior, mentón, encía y piezas dentales mandibulares16.
Observaciones clave1,45:
- •
Fracturas desplazadas del cuerpo mandibular: lesión del nervio dentario inferior.
- •
Fracturas bilaterales del cuerpo mandibular: riesgo de compromiso de la vía aérea por desplazamiento posterior de la lengua por falta de soporte anterior.
- •
Sangrado intraoral y hematomas en el suelo de la boca: riesgo de compromiso de la vía aérea.
- •
Fracturas sagitales de cóndilo mandibular.
Los distintos modelos de informe estructurado en la TCMD del traumatismo facial han demostrado reducir el tiempo de informe hasta en un 35%, aumentar la precisión diagnóstica, facilitar la descripción de los hallazgos y transmitirlos de manera objetiva al resto de especialistas del equipo multidisciplinar46. Además, abren la puerta al análisis big data, y pueden ser una fuente de información para la generación de informes radiológicos mediante programas basados en redes neuronales asistidas por ordenador.
El informe estructurado del traumatismo facial tiene, por supuesto, también sus detractores28, que lo consideran únicamente una larga lista de puntos inconexos sin valor para la orientación quirúrgica reconstructiva. Sin embargo, un informe estructurado no tiene por qué renunciar a las ventajas del informe convencional y puede ceñirse igualmente a las premisas básicas de brevedad, claridad y pertinencia47,48.
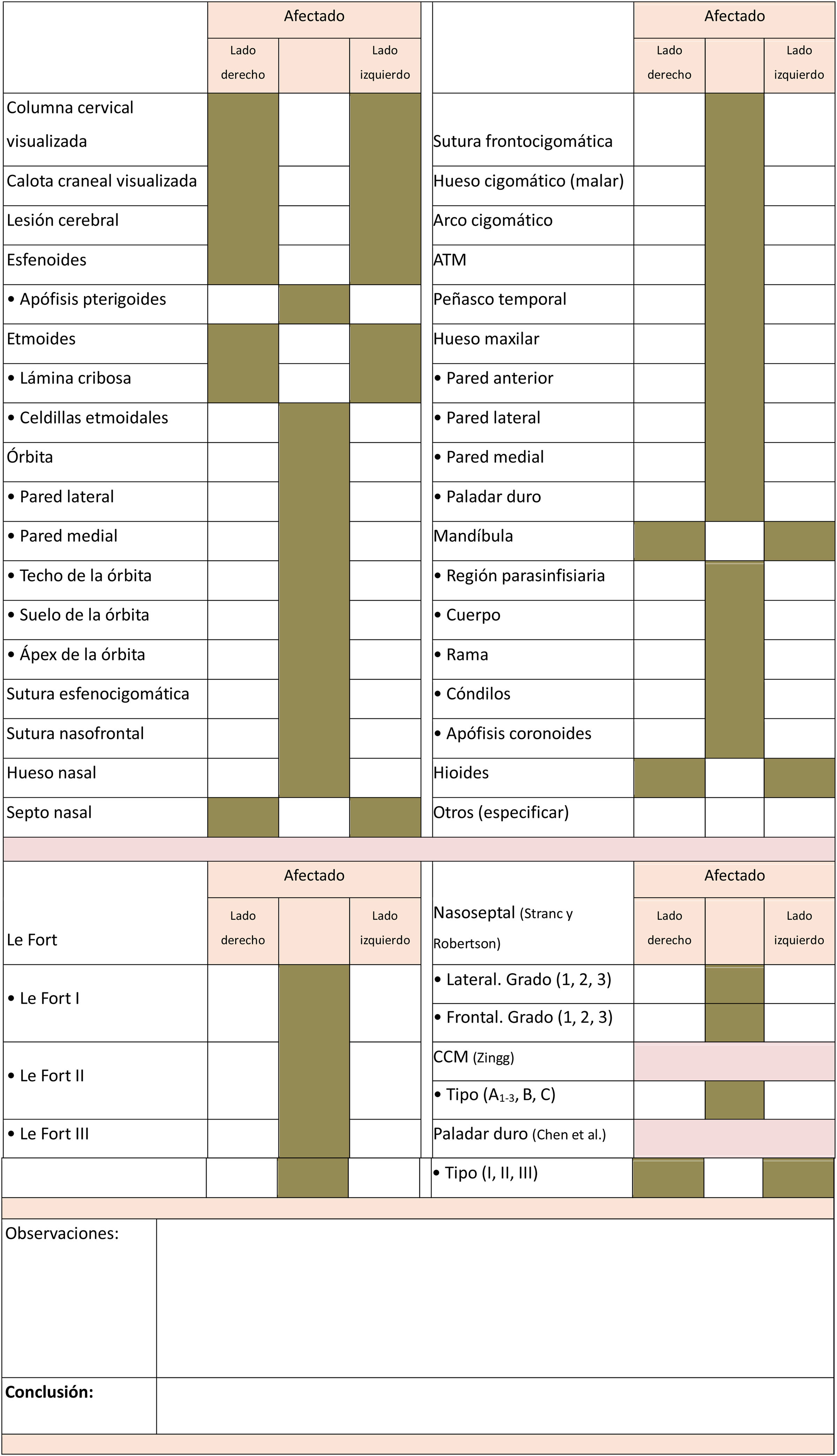
Proponemos un modelo de informe estructurado basado en la información contenida en la tabla 3. Con el fin de evitar errores por fatiga, valoramos inicialmente la columna cervical y la calota junto con las lesiones de partes blandas asociadas. Estudiamos después las apófisis pterigoides para determinar si nos encontramos ante una fractura transfacial tipo Le Fort. A continuación, identificamos las estructuras óseas que forman los tres tercios de la región facial, prestando especial atención, en cada región, a las observaciones clave que hemos visto anteriormente y que incluimos en el apartado “observaciones”49.
ConclusionesEl conocimiento por parte del radiólogo de los patrones de fracturas de los maxilares y su implicación en todo el proceso de diagnóstico preoperatorio y evaluación postoperatoria es crucial para facilitar una efectiva y, sobre todo, eficiente comunicación con el cirujano, que mejora considerablemente mediante el informe radiológico estructurado consensuado entre radiólogos y cirujanos maxilofaciales.
La precisión de la prueba radiológica será determinante para poder utilizar posteriormente un software adecuado para la planificación quirúrgica, la confección de guías quirúrgicas, materiales aloplásticos o miniplacas individualizadas.
Autoría- 1.
Responsable de la integridad del estudio: ABR.
- 2.
Concepción del estudio: ABR.
- 3.
Diseño del estudio: ABR, DDB.
- 4.
Obtención de los datos: ABR, DDB
- 5.
Análisis e interpretación de los datos: ABR, DDB.
- 6.
Tratamiento estadístico: No se aplica.
- 7.
Búsqueda bibliográfica: ABR, DDB, MMM, NN.
- 8.
Redacción del trabajo: ABR, DDB, MMM.
- 9.
Revisión crítica del manuscrito con aportaciones intelectualmente relevantes: ABR, DDB, MMM, NN.
- 10.
Aprobación de la versión final: ABR, DDB, MMM, NN.
Los autores declaran no tener ningún conflicto de intereses.