El envejecimiento poblacional progresivo, junto a la mejor cobertura sanitaria, han generado un aumento progresivo tanto del número de pacientes portadores de una primera artroplastia de cadera (ATC primaria), como de los que necesitan «recambiar» esta ATC (recambio o revisión protésica secundaria). Para este subgrupo de pacientes en los que el recambio protésico quirúrgico debería plantearse pero está contraindicado, a partir de 2010 se ha desarrollado una nueva técnica, la inyección percutánea de cemento periprotésico mediante control fluoroscópico o tomografía computarizada (femoroplastia [FMP]). Es un tratamiento alternativo y menos invasivo respecto a la cirugía para estabilizar la ATC sin recambiarla, con excelentes resultados sobre la calidad de vida de los pacientes. En esta comunicación breve describimos nuestra positiva experiencia respecto a la FMP, que hemos realizado por primera vez en España a 4 pacientes (rango de edad entre 74-83 años, 2 pacientes de sexo femenino y 2 de sexo masculino, 3 ATC derechas y 1 izquierda), sin complicaciones postintervención, destacando tanto la relativa sencillez de esta técnica (que puede incorporarse al intervencionismo radiológico incluso en hospitales de ámbito comarcal), como la notable mejoría clínica constatada en todos los pacientes. En conclusión, esperamos que nuestra experiencia pueda contribuir al aumento de la práctica de esta innovadora técnica en la comunidad científica.
Progressive population aging and improved healthcare have led to a significant increase in patients with hip arthroplasty (HA). In this patient group, the proportion of those who require a new arthroplasty (prosthetic replacement or secondary revision of the hip), has also increased. For this subgroup of patients in whom surgical prosthetic replacement should be considered but is contraindicated, a new technique has been developed since 2010: percutaneous injection of periprosthetic cement under fluoroscopic or CT control (“femoroplasty; FMP”) as an alternative and less invasive treatment compared to surgery to stabilize the HA without replacing it, with excellent results on patients’ quality of life. In this brief communication, we describe our positive experience regarding FMP, which we have performed for the first time in Spain on 4patients (age range between 74-83 years, 2 female and 2 male patients, 3 right HA and 1 left HA), without post-complications. We highlight both the relative simplicity of this technique, which can be incorporated into radiological intervention even in regional hospitals, and the significant clinical improvement observed in all patients. In conclusion, we hope that our experience can contribute to the increased adoption of this innovative technique within the scientific community.
La artroplastia total de cadera (ATC) es una técnica quirúrgica común para tratar problemas de cadera. Existen complicaciones como la luxación, aflojamiento, fractura o infección que pueden requerir un tratamiento quirúrgico llamado «revisión o recambio protésico». A nivel mundial, la tasa de recambio protésico de una ATC a los 10 años es del 12%1 y se espera que aumente debido al envejecimiento poblacional2. En algunos pacientes (edad avanzada, comorbilidades), el riesgo de una nueva cirugía es mayor que los beneficios del recambio protésico3. En el caso del subgrupo de pacientes con aflojamiento aséptico y que no pueden ser candidatos a cirugía, desde 2010 se han publicado en Europa pequeñas series sobre la inyección percutánea de cemento periprotésico mediante control fluoroscópico, denominada femoroplastia (FMP), como un tratamiento alternativo y menos invasivo respecto a la cirugía para estabilizar la ATC4-7, con excelentes resultados sobre la calidad de vida de los pacientes. En el grupo de Malan et al. se evaluó la opción de inyectar además enzimas para degradar el tejido fibroso periprotésico, observando una mayor penetración del cemento en esos casos, pero aumentando a su vez la fuga de cemento peri-ATC4. Para ser candidato a la FP, el paciente con ATC debe manifestar tanto síntomas (dolor, limitación funcional, etc.) como signos radiológicos (zonas osteolíticas periprotésicas extensas, procidencia perióstica) de aflojamiento protésico, no tener una sospecha de infección de la ATC8,9 y no ser tributario de recambio protésico, bien sea por la existencia de comorbilidades que supongan un riesgo muy elevado con la nueva cirugía o porque el paciente rehúse una reintervención quirúrgica.
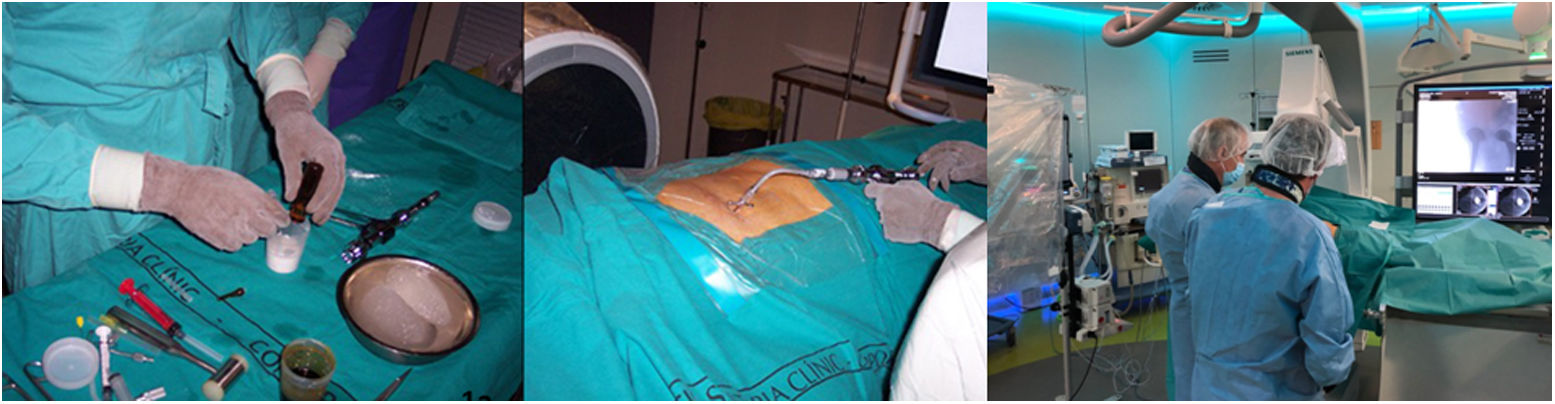
Técnica de la cementación percutáneaLos pacientes candidatos a FP deben contar con una radiología convencional y una tomografía computarizada (TC) para determinar la zona «diana» a replecionar con el cemento a nivel perivástago femoral (zona metafiso-diafisaria o diafisaria), donde detectemos un mayor grado de osteólisis. No es necesario administrar heparina; al contrario, debe cesar durante 24 a 72 h previas la administración de anticoagulantes (en función de si se trata de heparina o aspirina, 24 h, o bien acenocumarol, dabigatrán, warfarina, que necesitan tiempos de supresión más largos) y descartar antecedentes de alergia al contraste, tántalo, antibióticos o cemento. Es recomendable administrar una cefalosporina profiláctica intravenosa (ceftazidima 1 g) en los 30 min previos al procedimiento. La técnica se realiza bajo control anestésico (sedación general o bien bloqueo radicular), con una asepsia absoluta en una sala de vascular, de TC o en el quirófano con control de radioscopia que pueda monitorizar tanto la ubicación de la aguja como la distribución del cemento. El acceso intervencionista preferente es lateral o antero-lateral a través del músculo vasto externo (sobre las 2 y las 3 horarias para una cadera izquierda), para evitar tanto el tendón del recto femoral (a las 12 horarias de una cadera izquierda) como el trayecto neurovascular (posteromedial). Mediante punción percutánea, se realizará anestesia local guiada del trayecto con bupivacaina a través de una aguja de calibre 22 G y una longitud de 9 o 15cm en función del fenotipo de la/del paciente, hasta alcanzar la cortical diafisaria femoral adyacente a la zona «diana». Por el mismo acceso percutáneo se introduce una aguja de vertebroplastia (VP) hasta la zona descrita, perforando la cortical femoral hasta contactar con el vástago protésico o el manto de cemento en el caso de una prótesis cementada (fig. 1). En este momento es recomendable realizar una PAAF a través de la cánula de VP, para enviar muestras periprotésicas a cultivos microbiológicos (en frascos de hemocultivo aerobio+anaerobio+frasco estéril S16) y extensiones para citología (si hubiera material suficiente) para obtener información adicional sobre infección no detectada previamente u otra complicación como enfermedad granulomatosa (enfermedad de las partículas) o reacción adversa a metales. Se puede entonces confirmar opcionalmente la ubicación de la punta de la aguja mediante contraste radioopaco iónico y si es la zona «diana» elegida. La fluoroscopia con rotación 2D o la TC permiten asegurar su ubicación de forma muy precisa. El siguiente paso es la inyección a través de la cánula de VP del cemento polimetil-metacrilato estéril (PMMA), con menor tiempo de solidificación que en la VP, ya que se busca una distribución más fluida perivástago, mezclado con gentamicina (para disminuir el riesgo de infección). En nuestro caso no hemos inyectado enzimas fibrinolíticas. Se controla entonces por imagen la progresión del cemento alrededor del vástago. La zona femoral de mayor interés en ser rellenada con cemento, dado que origina mayor estabilidad, es la metáfiso-diafisaria, y después la diafisaria (fig. 2). Debe evitarse la progresión de cemento tanto a nivel de la articulación de la prótesis (podría generar limitación de la movilidad o afectar al par de fricción), como por soluciones de continuidad femorales (trayectos de implantes previos). Al finalizar la correcta repleción periprotésica (valorada mediante imagen; figura 3) se cesa la inyección de PMMA y se retira cuidadosamente la aguja de VP, bloqueando con el mandril los restos de PMMA para impedir que pudieran migrar por el trayecto de la aguja a las partes blandas. En esta fase final, se cesa la sedación si se considera que no es necesaria ya para el paciente. Opcionalmente, puede practicarse una TC de control para monitorizar la repleción periprotésica del cemento y descartar fugas locales. Los embolias vasculares pulmonares son una complicación conocida de la VP, pero no se han descrito en la FP. Esto se debe probablemente a que la zona diana femoral no está tan vascularizada como un cuerpo vertebral.
Técnica de la femoroplastia. Sedación y anestesia local. Agujas (10-13 G) guiadas por TC o fluoroscopia. Estricta asepsia. En ocasiones es necesario martillo o taladro para perforar la cortical, si no es posible hacerlo «a mano libre». Acceso antero-lateral (para evitar el tendón del recto femoral). Tras la mezcla de cemento PMMA+tántalo (radioopaco)+antibiótico (gentamicina 2 g), hay 3 min aproximadamente antes de que consolide. Control mediante imagen para descartar fugas y progresión proximal.
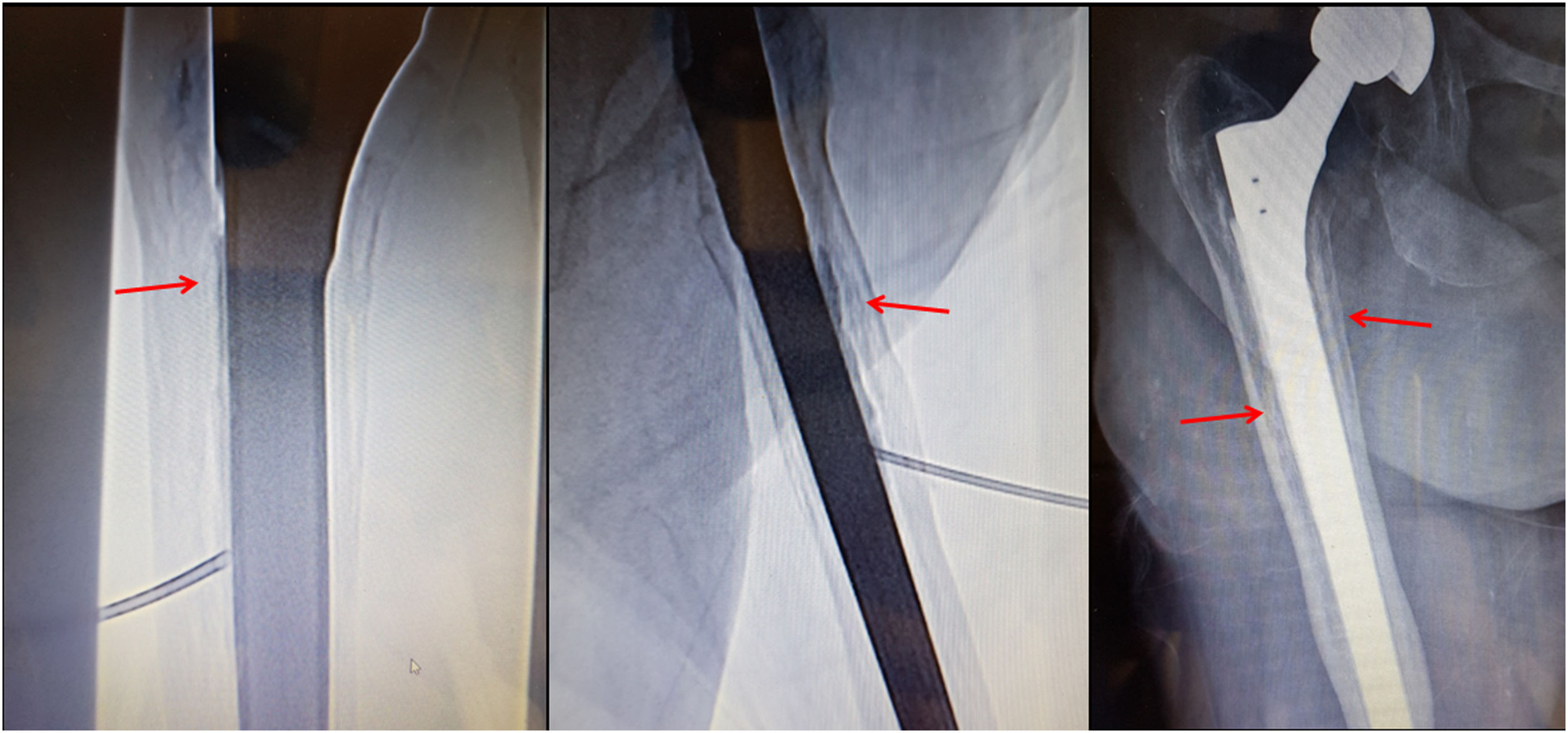
Técnica de la femoroplastia. Control mediante imagen. Paciente de 81 años. La imagen fluoroscópica muestra la ubicación perivástago protésico de la aguja de vertebroplastia, con el bisel encarado hacia la zona de interés. Se confirma la progresión lineal perivástago del cemento durante la inyección del mismo (flechas) en diferentes proyecciones.
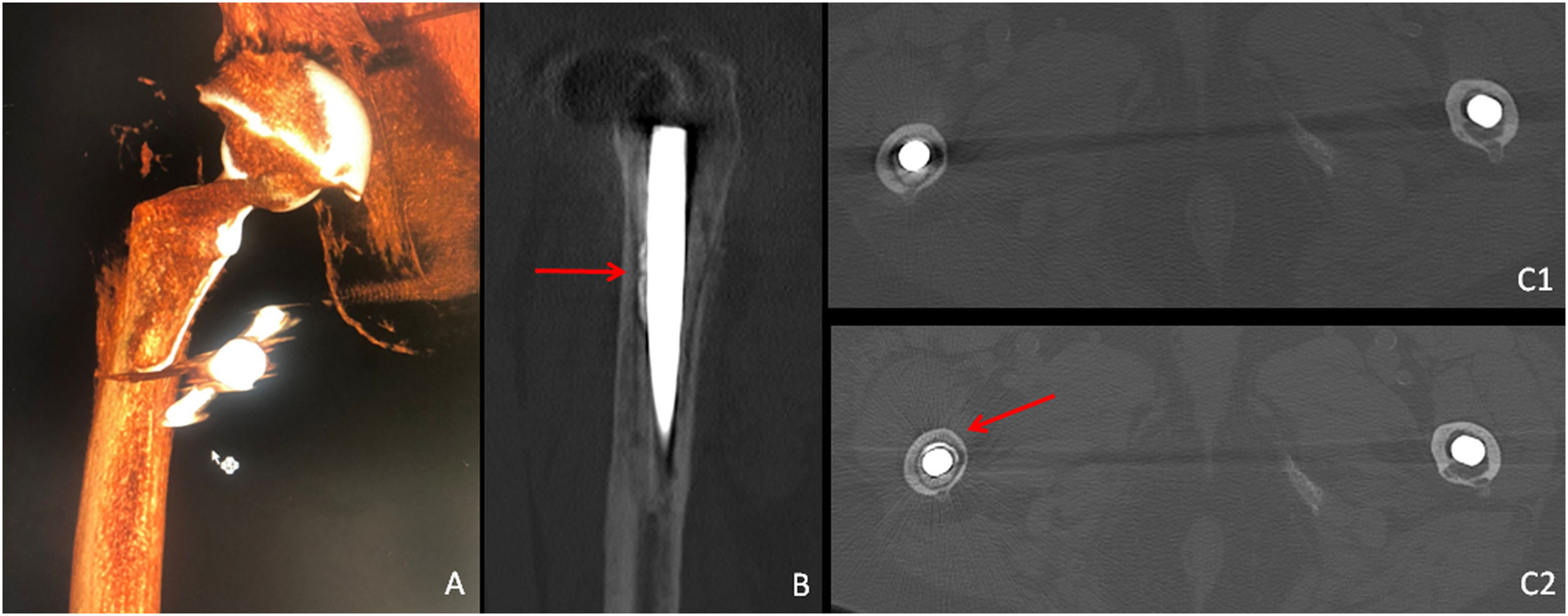
Técnica de la femoroplastia. Control mediante imagen. Paciente de 80 años. La imagen 3D tras adquisición rotacional (axiom artis; vascular) (A) muestra la ubicación perivástago protésico de la aguja de vertebroplastia. Se confirma la ubicación perivástago del cemento (flecha; B). Imágenes TC axiales comparativas basal (imagen C1) y tras la femoroplastia (imagen C2), que muestra que el cemento se dispone de forma anular alrededor del vástago (flecha).
Tras la FM el paciente es trasladado a las áreas de recuperación, hospitalización o, si es necesario, a la unidad de recuperación postanestésica. Si al evaluar al paciente clínicamente (movilidad, estado neurovascular distal a la zona tratada, presencia de dolor) no se detectan complicaciones, se procede al alta. Si se sospecha alguna complicación como un hematoma, puede realizarse un control ecográfico o mediante TC. Si bien el procedimiento se puede plantear como ambulatorio, dada la usual elevada comorbilidad, puede optarse por estancia de una noche para control evolutivo.
ConclusiónLa FP es una técnica radiológica intervencionista innovadora, que puede constituir una alternativa viable y sencilla en pacientes que presentan un aflojamiento mecánico y dolor en una ATC y no sean candidatos a un recambio protésico quirúrgico. Tal como comunicamos en el Congreso SERME 2022, el Hospital Clínic de Barcelona ha sido el primer hospital de España en llevarla a la práctica. Tras la aprobación por parte del Comité Ético de nuestro Hospital, desde el mes de junio del 2021 hasta diciembre del 2022 hemos llevado a cabo la FP a 4 pacientes (rango de edad entre 74-83 años, 2 pacientes de sexo femenino y 2 de sexo masculino, 3 ATC derechas y 1 izquierda), sin complicaciones asociadas y con excelentes resultados postintervencionismo, en consonancia con las publicaciones previas de Malan et al.4 y de Prestat et al.10, realizadas sobre 17 ATC y 1 ATC, respectivamente. De hecho, uno de nuestros pacientes pasó de desplazarse en silla de ruedas a poder mantener la movilidad en bipedestación, y a día de hoy la mejora persiste en todos ellos, sin necesidad de intervencionismos adicionales, tal como se ha constatado en los controles ambulatorios realizados por la Unidad de Cadera de COT que se basan en la escala de Merle d’Aubigne, que evalúa 3 variables: dolor, movilidad y marcha otorgando una puntación entre 0 y 6 a cada una de ellas (rango total 0 a 18), siendo 0 la más negativa y 6 un estado excelente. Los 4 pacientes mostraron mejoras significativas en su «score». A pesar de la limitada experiencia y la necesidad de más estudios para conocer la tasa de éxito y duración del efecto, es importante compartir nuestra experiencia con otros centros a través de la revista radiología para que esta técnica se convierta en una alternativa paliativa para el aflojamiento protésico que no es tributario de recambio. Además, consideramos que en futuro podrá extenderse esta técnica a otras áreas anatómicas como la rodilla, el hombro o el codo, lo que abriría aún más el abanico de indicaciones de la inyección de cemento en casos seleccionados de aflojamiento mecánico10.
AutoríaTodos los autores han participado en la redacción y revisión del artículo, así como cumplimentado el apartado tanto de consentimiento informado como de la perentoria aprobación previa por parte del Comité Ético de nuestro hospital. XTB, JCS y JBA han realizado la técnica de la FMP, mientras que JFV ha seleccionado a los y las pacientes candidatos de la consulta de la unidad de cadera, y ha realizado su seguimiento clínico.
Conflicto de interesesTodos los autores manifiestan no tener ningún conflicto de intereses en la publicación referida.