El síndrome de Wolff-Parkinson White (WPW) puede detectarse en poblaciones de deportistas asintomáticos al realizar un electrocardiograma (ECG) o presentarse con episodios de palpitaciones secundarios a arritmias. Presentamos el caso de un jugador de baloncesto, con examen previo normal, a quien se detecta patrón de preexcitación, esporádicamente sintomático, en una evaluación médico-deportiva. Realizados los estudios correspondientes, se indicó tratamiento con ablación. En su evolución posterior al procedimiento, el paciente aún mantiene síntomas y en el trazado electrocardiográfico reaparece la vía accesoria. El objetivo de este trabajo es analizar el diagnóstico, tratamiento y control adecuados de esta patología en un deportista adolescente.
The Wolff-Parkinson White syndrome (WPW) can be detected in asymptomatic athletes when we perform an electrocardiogram (ECG) or may be submitted with episodes of palpitations secondary to arrhythmias. We report the case of a basketball player with previous normal examination, whom pre-excitation pattern is detected, in a sport medical evaluation. The patient is occasionally symptomatic. After appropriate studies, the ablation treatment was indicated. In its evolution after the procedure, the patient still has symptoms and in the electrocardiogram the accessory pathway reappears. The aim of this paper is to analyze the diagnosis, adequate treatment and follow of this disease in an adolescent athlete.
INTRODUCCIÓN
Los síndromes de preexcitación ventricular, se producen por la persistencia de unas fibras de origen embrionario que no se han reabsorbido y conectan las aurículas con los ventrículos alrededor de los anillos tricuspídeo y mitral. Estas vías pueden tener capacidad de conducir estímulos eléctricos anticipados a los conducidos por el sistema normal de conducción eléctrica: nodo aurículo-ventricular (NAV). Mayoritariamente conducen en sentido bidireccional, pudiendo dar lugar a patrones de preexcitación en el electrocardiograma (ECG) y/o a taquicardias supraventriculares (TSV), lo cual constituye el llamado síndrome de Wolf Parkinson White (WPW)1.
Esta patología puede diagnosticarse al estudiar a un paciente con palpitaciones o eventos causados por arritmias supraventriculares, raramente fibrilación auricular (FA) o muerte súbita secundaria a fibrilación ventricular (FV). Actualmente se ha incrementado su detección en individuos asintomáticos, con el uso del ECG en exámenes médicos rutinarios: laborales, previo a cirugías o práctica deportiva2.
El objetivo de este trabajo es reflexionar sobre la complejidad del diagnóstico, tratamiento y control adecuados a propósito de un caso de WPW en un deportista adolescente.
CASO CLÍNICO
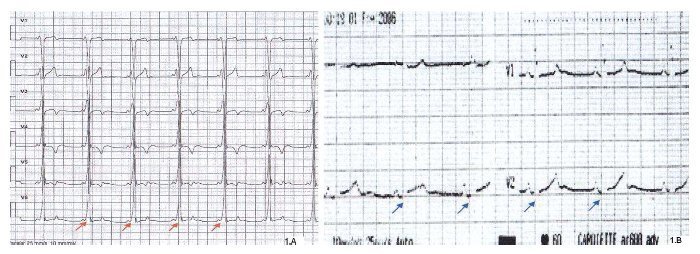
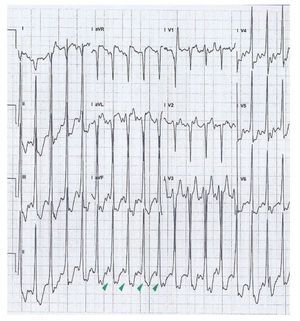
Se trata de un adolescente de 16 años, jugador de baloncesto de competición desde los 5 años, que acudió al Centro Andaluz de Medicina del Deporte (CAMD) de Almería, para realizar un examen médico solicitado por su Federación. En la anamnesis refiere episodios de palpitaciones, cortos y autolimitados, durante el reposo y el esfuerzo. En el ECG de reposo se detectó un intervalo entre ondas P y R (intervalo PR) muy corto con onda delta, compatible con preexcitación (fig. 1A) por lo que fue derivado para valoración cardiológica.
Fig. 1. A. Sección de registro del electrocardiograma en reposo realizado en el examen médico en el Centro Andaluz de Medicina del Deporte (noviembre de 2012), que muestra la presencia de un intervalo PR corto y de onda delta. (flechas rojas). B. Sección de registro del electrocardiograma de reposo del mismo paciente realizado a los 9 años de edad (enero de 2006), que muestra un intervalo PR normal y ausencia de onda delta (flechas azules).
Destacan entre sus antecedentes personales una evaluación previa a los 9 años, en un paciente asintomático, con un ECG normal (fig. 1B) y la referencia de un tío paterno, afectado con una arritmia recientemente ablacionado.
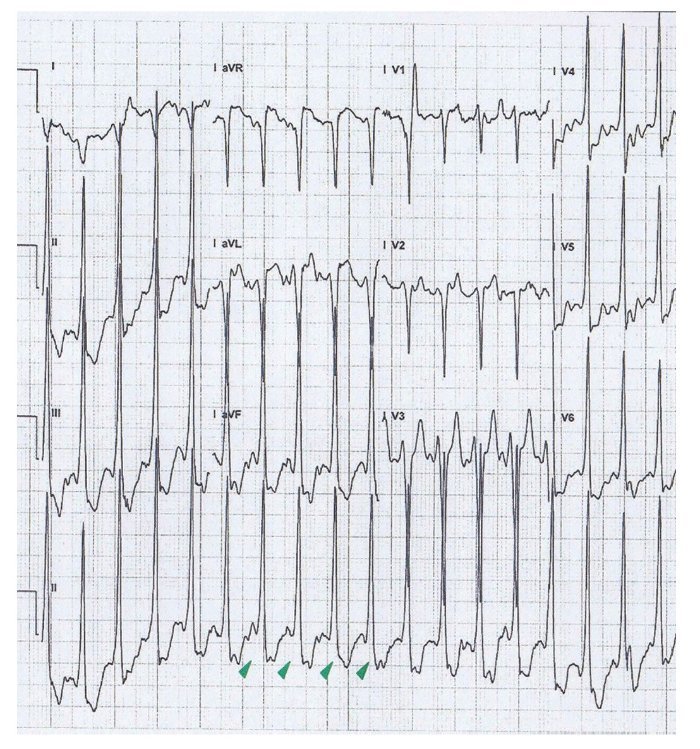
Un nuevo ECG de reposo confirmó un ritmo sinusal preexcitado, compatible con vía anteroseptal derecha y se descartó cardiopatía estructural mediante ecocardiografía. En el holter de ritmo de 24 horas, mantuvo preexcitación permanente y sin arritmias. La prueba de esfuerzo en cinta, con protocolo de Bruce fue concluyente y libre de arritmias, manteniendo el WPW a frecuencias cardíacas máximas (fig. 2).
Fig. 2. Electrocardiograma de 12 derivaciones de esfuerzo (diciembre de 2012), que muestra la persistencia de onda delta y un intervalo PR corto en las máximas frecuencias cardíacas de la prueba. (triángulos verdes).
Considerando los datos previos y su condición de deportista de competición, fue enviado para estudio electrofisiológico (EEF) y ablación de vía anómala.
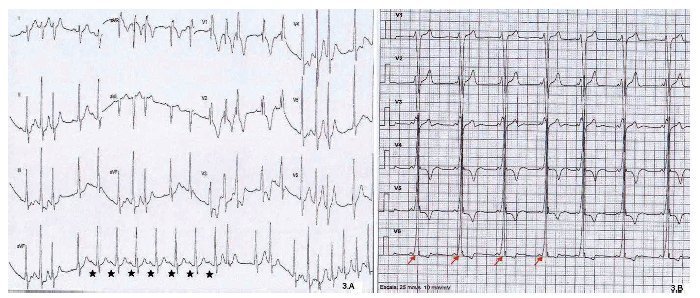
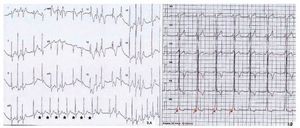
El procedimiento fue realizado con dos electrocatéteres: uno para diagnóstico con registro del His y otro para mapeo y ablación en región septal perihisiana. En ritmo sinusal se indujo taquicardia ortodrómica y se aplicó radiofrecuencia (RF) sobre la vía accesoria auriculo-ventricular (AV) de conducción bidireccional. Se interrumpe la taquicardia y la preexcitación (fig. 3A), finalizando el procedimiento. Quedó con bloqueo de rama derecha (BRD), de probable origen traumático. No hay descripción de período refractario efectivo de la vía anómala.
Fig. 3. A. Sección de registro del electrocardiograma del estudio electrofisiológico (marzo de 2013). Las estrellas negras marcan varios latidos consecutivos conducidos con intervalo PR normal y sin onda delta después de la aplicación de la radiofrecuencia. B. Sección de registro del electrocardiograma de reposo de control realizado en el Centro Andaluz de Medicina del Deporte (julio de 2013), tras 4 meses de la ablación, que muestra la reaparición de la onda delta, con un intervalo PR corto y bloqueo de rama derecha(flechas rojas).
En el primer control posterior, el paciente refiere la misma clínica anterior a la ablación y su manejo para interrumpir las taquicardias. El ECG basal (fig. 3B) y el holter de 24 horas, mantienen el patrón sinusal con WPW, sin documentarse taquicardias.
Se ha planteado a los padres realizar nueva consulta al especialista en electrofisiología para ofrecerle las mejores opciones de tratamiento en relación a la práctica deportiva.
DISCUSIÓN
Entre los síndromes de preexcitación el de WPW es el más frecuente3. Se caracteriza por la presencia de una onda delta en el ECG, un intervalo PR corto y síntomas ocasionados por episodios de TSV y/o FA4. El caso de nuestro atleta se ajusta a las mencionadas características, por el trazado electrocardiográfico, las palpitaciones referidas (probables TSV no documentadas) y posterior confirmación de taquicardia desencadenada en EEF.
La prevalencia del síndrome en la población general es de 1-3/1.000 individuos, con una incidencia familiar de 5,5/1.000 individuos2. En muchos pacientes por lo demás asintomáticos, suele hallarse al realizar un ECG con motivo de un examen médico. En sus reconocimientos médicos deportivos Boraita et al. describen una incidencia del 0,29% sobre 2.730 jóvenes deportistas5, Manonelles et al. un 0,18% en 5.466 niños de nivel escolar aragoneses de 7-16 años3 y Gómez Puerto et al. refieren una cifra del 0,25% en 1.200 atletas andaluces evaluados6.
La manifestación del síndrome es menor en niños de 6 a 13 años (0,07%) que en aquellos de 14 a 15 años (0,17%)7. Nuestro deportista fue evaluado previamente a los 9 años, sin presentar preexcitación en el ECG, por lo que su síndrome de WPW era intermitente. Munger et al. describen una situación similar en un 22% de pacientes con ECG inicial negativo, interpretando que la variabilidad de expresión de la vía accesoria está ocasionada por un tono autonómico variable o períodos refractarios variables de la vía8.
La aparición de síntomas puede variar dependiendo de las propiedades eléctricas y la localización de la vía anómala2. Un 65% de adolescentes y un 40% de adultos mayores de 30 años con hallazgo casual de PR corto y onda delta, no tienen síntomas clínicos. Estas circunstancias han llevado al uso de términos como WPW asintomático1-3.
El comportamiento evolutivo del WPW puede llevar a situaciones diferentes como su desaparición total o, por el contrario, el inicio de síntomas compatibles con arritmias. En el examen actual, con 16 años, nuestro paciente refirió cuadros de palpitaciones, de reciente aparición. Algunos estudios, con seguimiento a largo plazo, describen la evolución clínica de estos pacientes. Cain et al. mencionan un 35% de niños menores de 3 meses y un 6% de mayores de esa edad con desaparición espontánea. En sentido opuesto refieren un 11% de pacientes previamente asintomáticos con más de un episodio de arritmia en su evolución9, similar al 12% que describen Santinelli et al.10. La incidencia de TSV en jóvenes adultos es del 10% y se incrementa en un 30% con la edad, mientras que un 20-30% de portadores pueden padecer FA4.
Todas las características peculiares arriba mencionadas de este síndrome en cuanto a su incidencia real, la historia natural y su sintomatología refuerzan la necesidad de los controles médicos con ECG periódicos para evaluaciones deportivas3,5-6.
El tratamiento de ablación por RF es el indicado para este tipo de casos con una tasa general de éxitos del 91-95%2,5. El procedimiento no está exento de complicaciones. Entre las eléctricas pueden ser leves como el BRD (0,5%), presente en nuestro caso o tan graves como el bloqueo AV, el cual aunque raro (0,7%) es el más serio2. Las dificultades técnicas, una vez realizado el mapeo exacto, se relacionan con la prudencia en la aplicación de RF en la región del nodo AV, para evitar el bloqueo11. Esto puede condicionar la eficacia del tratamiento. En algunos casos aconsejan la crioablación como mejor opción para estas vías12.
El procedimiento realizado a nuestro deportista, mostró inicialmente una desaparición del WPW, con recaída posterior. Se han descrito recurrencias similares según localización de vías en el 24,2%; 16,7%; 14,3%; 13% y 5% para vías en pared libre del ventrículo derecho, medioseptales, anteroseptales derechas, posteroseptales y pared libre del ventrículo izquierdo respectivamente2.
El manejo del caso descrito, en un deportista de competición, se considera correcto al aplicarse los métodos de estudio y tratamiento sugeridos en varios estamentos para esta población expuesta a riesgos5,12,13. El mayor de ellos es la muerte súbita, con cifras del 1% en largas series de atletas con WPW2. Este evento junto al síncope, es más frecuente en deportistas sintomáticos, con onda delta intermitente o permanente y puede aparecer durante o después de un ejercicio5.
El dilema de nuestro caso surge respecto a la mejor conducta a indicar al paciente en relación a la práctica deportiva, ante la persistencia sintomática y en el ECG del WPW. Se podría considerar el uso de medicación. Siendo más agresivos plantearíamos nuevo EEF documentando los períodos refractarios y la posible aparición de otra vía accesoria. Pappone et al. concluyen que las características intrínsecas electrofisiológicas de la vía anómala, como la presencia de un período refractario efectivo de conducción anterógrado corto y la inducción de eventos de FA durante el estudio electrofisiológico, pueden predecir el riesgo de vida de estos pacientes14.
Con estos datos del EEF podría o no plantearse reiterar una nueva ablación. Al respecto Sacher et al. analizaron en 89 pacientes remitidos para nuevas ablaciones, las causas de los fallos previos y la posterior resolución lograda en un 91% de ellos. Atribuyen la proximidad al NAV en las vías parahisianas (similar a nuestro atleta) y medioseptales, como causa del fracaso previo en 11 de estos pacientes, para evitar el riesgo de bloqueo cardíaco. En 5/11 fue inefectivo el nuevo procedimiento: 2 por riesgo de bloqueo AV y 3 recaídas inmediatas en el primer mes tras la ablación15.
En conclusión, el síndrome de WPW tiene un comportamiento evolutivo variable, lo cual dificulta en algunos casos su diagnóstico y refuerza la necesidad de la periodicidad de los controles médicos con ECG en poblaciones especiales como los atletas de competición. Los tratamientos del mismo en deportistas son complejos y no exentos de dificultades técnicas y efectos secundarios. Requieren el cumplimiento de los protocolos establecidos, con participación conjunta de padres, pacientes y el equipo médico responsable.
Conflicto de intereses
Los autores declaran que no tienen ningún conflicto de intereses.
RESUMO
A Síndrome de Wolff-Parkinson White (WPW) pode ser detectada em populações de esportistas assintomáticos ao realizar um eletrocardiograma (ECG) ou quando apresentam episódios de taquicardia ou arritmias. Este estudo descreveu o caso de um jogador de basquete com exame prévio normal, no qual detectou-se padrão de pré-excitação, esporadicamente sintomático, em uma avaliação médica esportiva. Após a revisão de literatura de estudos relevantes foi indicado tratamento com ablação. Em sua avaliação posterior ao tratamento, o paciente ainda manteve sintomas e traços eletrocardiográficos reaparecendo a via acessória. O objetivo deste trabalho foi analisar o diagnóstico, tratamento e controle adequado nesta doença em um atleta adolescente.
Palavras-chave: Síndrome Wolff-Parkinson-White. Crianças. Medicina do Esporte. Diagnóstico. Ablação
Historia del artículo:
Recibido el 14 octubre de 2013
Aceptado el 3 de febrero de 2014
Correspondencia:
A. Cristina Cis Spoturno.
Centro Médico Deportivo.
Federico Garcia Lorca 50.
04006 Almeria. España.
Correo electrónico:cmedicodeportivo@gmail.com