La osteonecrosis del maxilar inferior secundaria a la administración de bifosfonatos es una patología infrecuente. Se produce en los pacientes medicados con esta droga, ya sea por vía oral o endovenosa, que luego de realizarse un procedimiento odontológico presentan necrosis ósea en la mandíbula.
Desde el primer reporte en el año 2003, se evidenció un crecimiento exponencial de esta patología. Presentamos dos casos clínicos de osteonecrosis del maxilar inferior por la administración de bifosfonatos, con el objetivo de difundir y crear conciencia entre los profesionales de la salud, considerando que no existe un tratamiento efectivo para esta entidad.
The osteonecrosis of the jaw originated by the biphosphonate administration is an infrequent pathology in patients under treatment with biophosphonates given orally or through parenteral administration after some odontological treatment. These patients manifested osteonecrosis of the jaw. Since the first case of osteonecrosis of the maxilar bone was reported in 2003, the number of patients with osteonecrosis of the jaw who have been treated with these drugs has increased notoriously.
We report 2 clinical cases of patients with osteonecrosis of the jaw treated with bifosfonatos, in order to make this pathology known among the health professionals and raise awareness considering that there is no effective treatment.
Los bifosfonatos (BF) fueron sintetizados en el siglo XIX por científicos alemanes. Se utilizan en patologías en las que es necesario disminuir la resorción ósea (como el mieloma múltiple, la osteoporosis y las metástasis óseas de tumores originados principalmente en la mama, el pulmón y la próstata),1–6 dado que impiden la actividad osteoclástica, generando no sólo una reducción de la resorción ósea, sino también un aumento de la densidad y la masa ósea, y una disminución de la tasa de fracturas en los pacientes con enfermedades asociadas. Otro de sus efectos es la acción antiangiogénica mediante la inducción de la apoptosis de las células endoteliales1–7.
En la mayoría de los casos reportados (78%), la osteonecrosis del maxilar inferior es posterior a un procedimiento odontoestomatológico y solo en un pequeño porcentaje no se halla causa o factor predisponente2. De todas formas, todavía no pudo determinarse con precisión si la osteonecrosis es producida por los BF o por los procedimientos odontológicos en el maxilar inferior1.
Presentamos dos casos de osteonecrosis mandibular como consecuencia de la administración de BF, con el objetivo de informar a los profesionales de la salud, tanto médicos como odontólogos, sobre los posibles efectos adversos de estos fármacos para que adopten las medidas preventivas necesarias cuando los utilizan.
Presentación de casosCaso 1Una mujer de 76 años de edad consultó al servicio de Odontología por un dolor mandibular difuso de meses de evolución y ulceraciones mucosas submentonianas. Como antecedente de relevancia refería haber sido tratada durante 5 años con alendronato por osteoporosis. En el examen odontológico se observó una lesión ulcerada en el lado derecho del maxilar inferior.
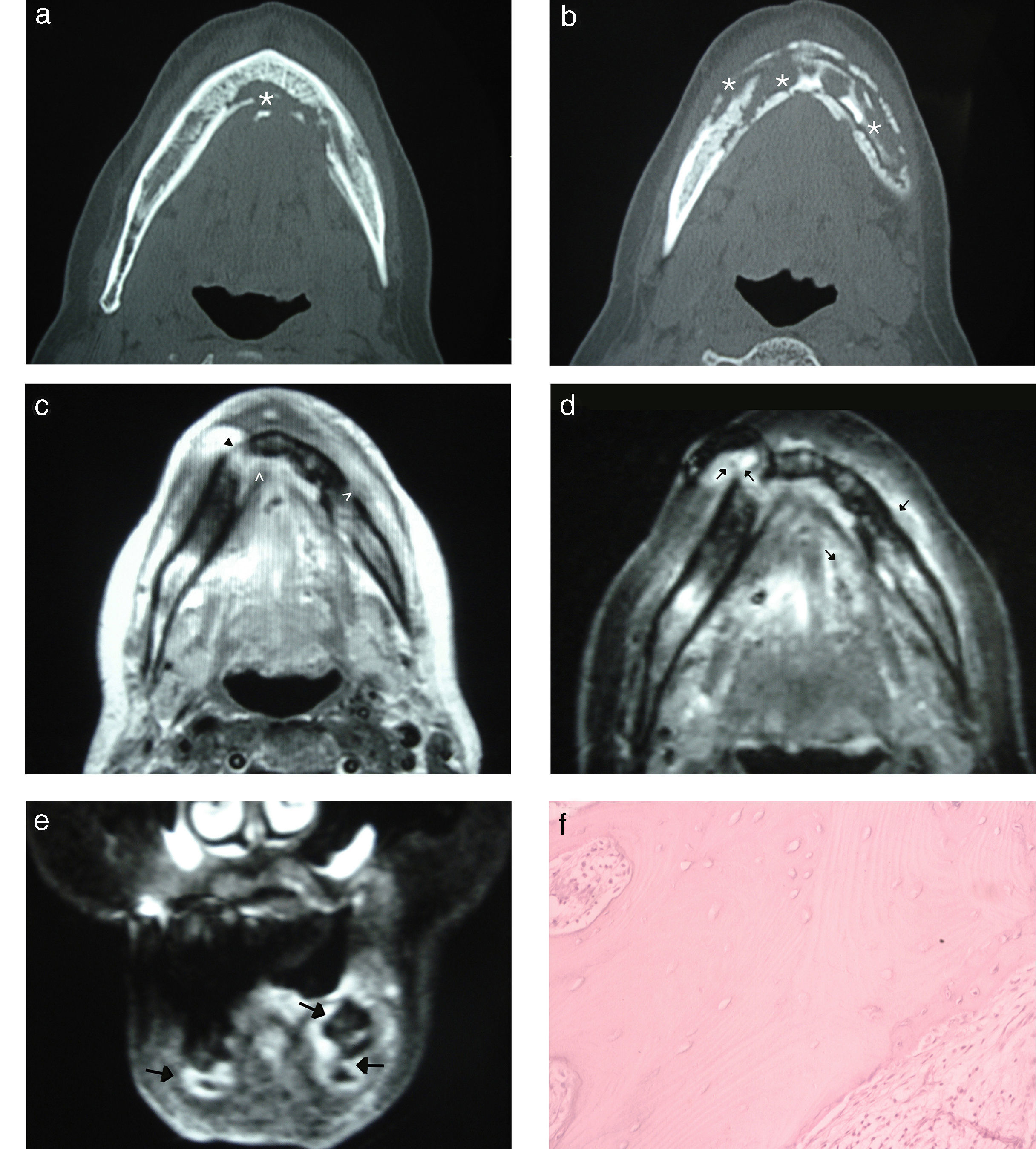
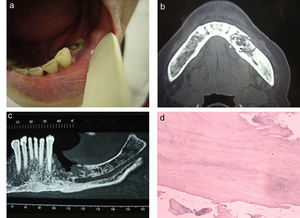
Se tomaron biopsias para su estudio patológico y se realizó una fistulografía (no presentada en este reporte), en la que se detectaron tres trayectos fistulosos submentonianos derechos, de aproximadamente 3mm de longitud. Además, se llevó a cabo una tomografía computada (TC) y una resonancia magnética (RM) de los maxilares, donde se detectaron lesiones osteolíticas en el maxilar inferior que afectaban ambas corticales con compromiso de los tejidos blandos adyacentes (fig. 1).
Osteonecrosis por bifosfonatos. (a y b) Tomografía computada del maxilar inferior, corte axial: se aprecia la necrosis afectando el hueso medular y ambas corticales (asteriscos). (c) Resonancia magnética en ponderación T1 del maxilar inferior, corte axial: se observa un cambio de señal del hueso medular por la osteonecrosis que se extiende hacia las corticales, con afectación de los tejidos blandos adyacentes (cabezas de flechas). (d) Resonancia magnética en ponderación T2 con supresión grasa, corte axial: se advierte, además del compromiso óseo, la afectación de los tejidos blandos con señal hiperintensa (flechas). (e) Resonancia magnética en ponderación T2 con supresión grasa, corte coronal: se evidencia un aumento de la señal en los tejidos blandos y el maxilar inferior (flechas). (f) Anatomía patológica de la lesión, tinción con hematoxilina-eosina con aumento x 500: se observan fragmentos óseos necróticos y tejido de granulación con fibrosis.
La anatomía patológica informó la presencia de una lesión necrótica infectada que se interpretó como osteonecrosis del maxilar inferior, secundaria a la administración de BF.
Actualmente la paciente continúa con controles periódicos.
Caso 2Mujer de 73 años con osteoporosis, que era tratada desde hacía 4 años con una dosis semanal de risodronato, concurrió al servicio de Odontología por un control. En este se observó una ulceración de la mucosa yugal, indolora al tacto, que recubría al maxilar inferior. En su interior se apreciaba hueso necrótico, pero no refería antecedentes de tratamientos odontológicos relevantes.
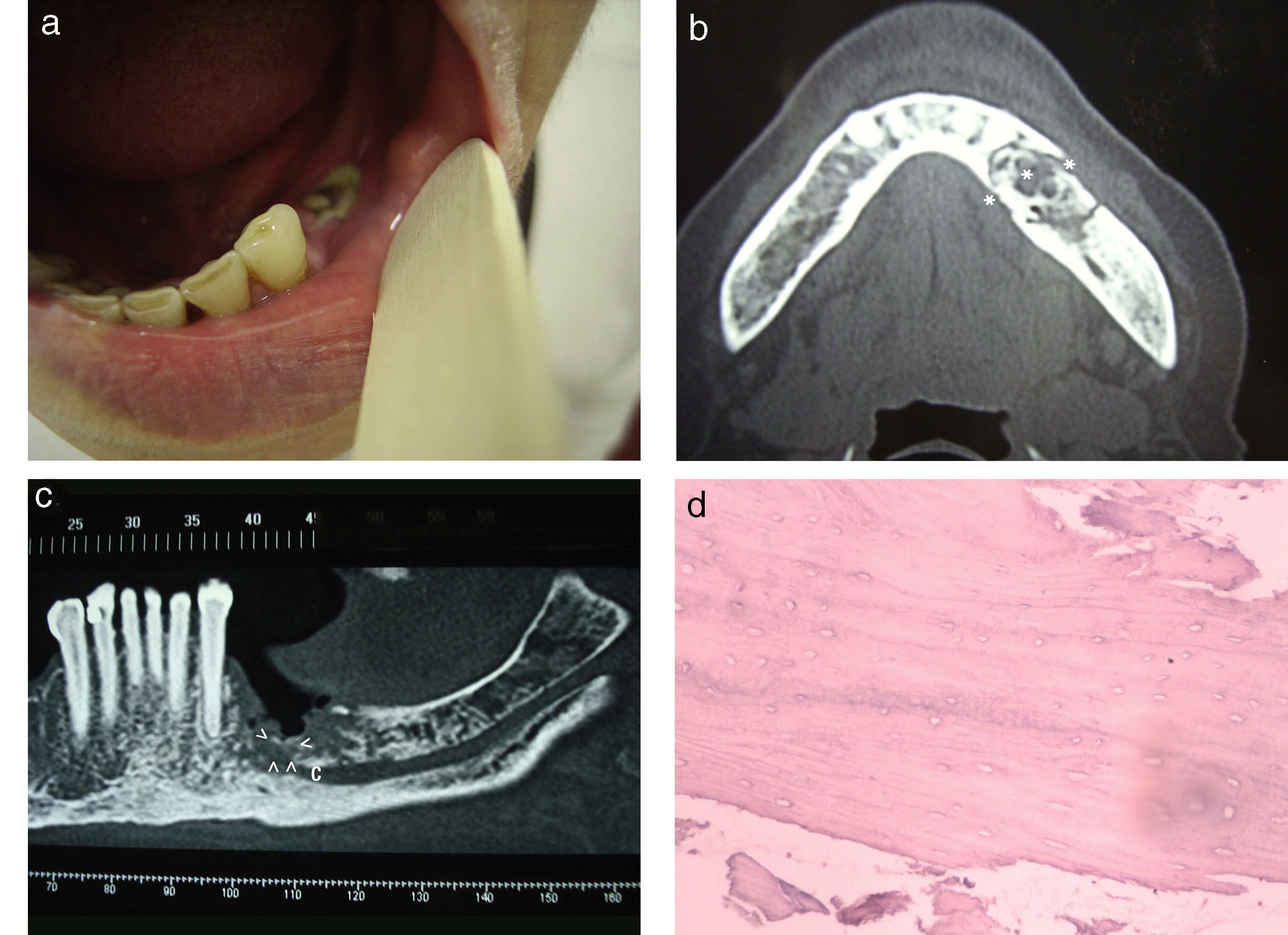
Se solicitó una radiografía (Rx) panorámica y una TC de maxilares, en las que se detectó una lesión osteolítica de bordes irregulares afectando ambas corticales del hueso maxilar inferior (fig. 2). La paciente fue derivada al servicio de Cirugía maxilofacial, donde se le tomó una biopsia para su estudio anatomopatológico y bacteriológico.
Osteonecrosis por bifosfonatos. (a) Fotografía de la cavidad oral focalizada en la lesión ulcerada y necrótica en el maxilar inferior. (b) Tomografía computada del maxilar inferior, corte axial: se observa la necrosis ósea afectando el hueso medular y ambas corticales (asteriscos). (c) Escáner dental con reconstrucción coronal: se aprecia la necrosis maxilar (cabezas de flechas) contactando con el conducto dentario inferior (C). (d) Anatomía patológica de la lesión, tinción con hematoxilina-eosina con aumento x 500: se evidencia la necrosis ósea y el tejido inflamatorio asociado.
La anatomía patológica informó la presencia de osteonecrosis e infección por gérmenes anaerobios, cocos Gram positivos (Estreptococo viridans). Debido a la extensión de la lesión osteolítica, se decidió realizar un injerto con una placa de reconstrucción mandibular para prevenir una posible fractura.
Actualmente la paciente presenta una evolución favorable y permanece bajo controles periódicos.
DiscusiónLos BF son análogos sintéticos (con una estructura similar al pirofosfato inorgánico), que se obtienen mediante la sustitución de una molécula de oxígeno por una de carbono, entre dos fosfatos4,7,8. Tienen una gran capacidad para depositarse en el tejido óseo, por lo que son administrados en pacientes con patologías en las que es necesario disminuir la resorción ósea (p. ej. osteoporosis, hipercalcemia maligna, metástasis líticas, mieloma múltiple o enfermedad de Paget)1,2,4–8. Normalmente son bien tolerados y se administran por vía oral (VO) o endovenosa (EV) con una baja tasa de reacciones adversas.
A partir del año 2003, Marx, Migliorati y Pogrel han reportado la osteonecrosis del maxilar superior y de la mandíbula, relacionada a aquellos BF que poseen nitrógeno en su estructura, como el alendronato, el pamidronato y el ácido zoledrónico2–7,9–11.
Los BF tienen una vida media que oscila entre los 30 minutos y las 2 horas. Se depositan en los sitios de mayor metabolismo óseo, pudiendo permanecer aproximadamente 10 años. Su mayor concentración se encuentra en la orina y la saliva, y sus efectos adversos más frecuentes son la insuficiencia renal y la osteonecrosis1,2,4. La dosis acumulativa, descrita por Maerevoet, es de 72mg a los 18 meses1,3.
Los mecanismos de acción de los BF son: disminución de la resorción ósea por inhibición de la acción osteoclástica, inducción de la apoptosis de los osteoclastos, acción antiangiogénica y alteración del remodelado óseo fisiológico. Estas acciones sobre el hueso generan fragilidad e incapacidad para reparar microfracturas por estrés repetitivo, lo que, asociado a la irrigación terminal del maxilar inferior, convierten a esta zona en una región propicia para sufrir osteonecrosis con áreas de secuestro1–7,10. Además, los BF tienen un efecto inhibitorio en el ciclo celular de la queratina que retrasa los fenómenos reparativos de la mucosa4.
La American Society for Bone and Mineral Research (ASBMR) define a la osteonecrosis de los maxilares como un área de hueso expuesto, que persiste durante más de 8 semanas, en un paciente tratado con bifosfonatos, en ausencia de radiación previa y/o metástasis en la mandíbula12,13.
La prevalencia de la osteonecrosis por administración de BF es del 60% en el maxilar inferior, del 30% en el maxilar superior y del 10% en ambos maxilares4. Su aparición en la mandíbula puede ocurrir a partir de los 4 meses desde el inicio del tratamiento y puede alcanzar al 10% de los pacientes tratados al cabo de 36 meses3.
El riesgo de recurrencia de osteonecrosis es acumulativo y alcanza el 21% a los tres años de tratamiento con BF por vía EV. Su prevalencia en pacientes oncológicos es del 0,8 al 12%4.
Los factores predisponentes para la aparición de osteonecrosis se enumeran en tabla 16,10.
Factores de riesgo para la osteonecrosis del maxilar inferior por administración de bifosfonatos
| Vía endovenosaTratamiento prolongadoTratamiento oncológico concomitanteExtracciones o implantes dentales, colocación de prótesis o tratamientos de conductoEnfermedad dental/periodontal preexistenteAdministración asociada a glucocorticoidesIngesta de alcohol o tabacoEnfermedades oncológicas |
En la mayoría de los casos reportados (78%), la osteonecrosis fue posterior a una extracción dentaria, aunque en un pequeño porcentaje (14%) no se encontró un factor determinante. En estas comunicaciones tampoco pudo establecerse si la osteonecrosis había sido producida por los BF o por los procedimientos odontológicos3,5,10.
Los BF tienen una acción sistémica, por lo que la osteonecrosis puede ocurrir en cualquier hueso. No obstante, el maxilar inferior es la localización más frecuente (aunque se desconoce el motivo)1 y, dentro de esta área, la cresta milohioidea y la rama horizontal son las que presentan mayor afectación4.
Algunos estudios de cohorte sostienen que el depósito de BF sería mayor en el maxilar inferior por sus características peculiares, como la presencia de piezas dentarias que le transmiten la fuerza masticatoria, y el periodonto, susceptibles a padecer trastornos inflamatorios-infecciosos (ambos producen un metabolismo más activo que el resto de los huesos del cuerpo)1,3.
Por su parte, autores como Maerevoet1 postulan que la incidencia de la osteonecrosis del maxilar inferior está en íntima relación con el tiempo de tratamiento, la dosis acumulada y su relativa menor irrigación con respecto al maxilar superior, presentándose preferentemente en las regiones adyacentes a los molares1. A su vez, otras hipótesis plantean asociaciones con el tratamiento concomitante con corticoides, los estados de inmunosupresión, el trauma previo, la insuficiencia vascular o el estado de hipercoagulabilidad secundario a un tumor maligno subyacente9.
El alendronato se administra por vía oral, mientras que el pamidronato y el ácido zoledrónico, por vía endovenosa5,8. Los BF endovenosos tienen una mayor predisposición a producir osteonecrosis1,4,10. (Las diferencias entre la osteonecrosis de la maxilar inferior inducida por los BF orales y endovenosos se enumeran en la tabla 2.)
Diferencias en la presentación de la osteonecrosis del maxilar inferior inducida por bifosfonatos orales o endovenosos2
| BF ORALES | BF ENDOVENOSOS |
|---|---|
| Infrecuente: 0,01-0,04% | Relativamente frecuente: 0,8-12% |
| Tratamiento prolongado (de 3 a 10 años) | Tratamiento más corto (de 9 a 14 meses) |
| Lesiones más pequeñas | Lesiones más grandes |
| Mejor pronóstico | Pronóstico incierto |
BF: bifosfonatos.
Debido al aumento de comunicaciones de osteonecrosis del maxilar inferior, los laboratorios productores de estos fármacos han incluido a la entidad dentro de los posibles efectos adversos1,11.
Formas de presentaciónSu forma de presentación es similar a la afectación producida por la terapia radiante. El dolor es el primer indicio de aparición de la enfermedad, aunque en un comienzo puede ser asintomática6. Es posible que las lesiones aumenten progresivamente de tamaño, promoviendo la formación de fístulas cutáneas hacia los senos paranasales hasta causar fracturas maxilares14,15. También pueden asociarse a infecciones orobucales2,15.
Desde el año 2008 se establecieron criterios diagnósticos para la osteonecrosis inducida por BF. Estos son5:
- –
Paciente que recibió o está recibiendo BF
- –
Presencia de lesiones ulceradas en la boca, con o sin hueso expuesto, ya que pueden existir casos sin lesión ósea, pero con intenso dolor y/o fístulas
- –
Antecedente de procedimiento odontológico
- –
Falta de cicatrización durante un período mínimo de 6 semanas
Hay 4 estadios para clasificar a la osteonecrosis inducida por BF, según las normas establecidas por la American Association of Oral and Maxillofacial Surgeons (tabla 3)5,10,14.
Estadios de la osteonecrosis inducida por bifosfonato
| ESTADIO | CARACTERÍSTICAS |
|---|---|
| 0 | No hay hueso expuestoExisten síntomas inexplicables (dolor, inflamación)Cambios radiológicos (esclerosis) |
| 1 | AsintomáticoExposición del hueso necróticoSin evidencia clínica de infección |
| 2 | Exposición del hueso necróticoDolorSignos de infección |
| 3 | Exposición del hueso necróticoDolorSignos de infecciónFractura patológica o presencia de fístulas |
El diagnóstico se realiza por la clínica y los métodos por imágenes. La biopsia de la lesión no se recomienda, ya que puede generar una progresión de la osteonecrosis o producir nuevas lesiones óseas12.
Los métodos por imágenes empleados pueden ser Rx, TC o RM13. En el caso de la Rx, a través de la incidencia panorámica de los maxilares, pueden apreciarse áreas de osteólisis intercaladas con zonas de esclerosis, con o sin secuestros asociados5,7,13,14; mientras que la TC permite la visualización panorámica del maxilar inferior, detectando las áreas de erosión cortical con hueso escleroso adyacente, la proliferación perióstica, la extensión de la necrosis, los secuestros óseos y la proximidad de la lesión con respecto al canal mandibular, así como también evidencia la presencia de fístulas hacia los senos paranasales y las fosas nasales. Desde esta perspectiva, la TC permite realizar un diagnóstico más temprano que la Rx2,5,13,14.
Por su parte, la RM evalúa los huesos cortical y medular, y la posible afectación (inflamación o infección) de los tejidos blandos adyacentes, los cuales presentan realce con la administración de gadolinio5,7,13,14. Además, permite la búsqueda de adenopatías satélites en el área afectada2,7,12 y posibilita la visión global del macizo cráneo-facial con distintas secuencias y planos de cortes7. El hallazgo más frecuente en la RM es el cambio de señal del hueso esponjoso, que se torna hiperintenso en las secuencias con tiempo de repetición largo (FSE y STIR) e hipointenso en las de tiempo de repetición corto ponderadas en T1. Cuanto mayor es la hipointensidad de señal de la lesión ósea ponderada en T1 (por tejido de granulación), generalmente más marcado es el realce con el gadolinio2,12.
El realce con contraste endovenoso es más notorio por RM que por TC2. El gadolinio es de utilidad para determinar la afectación del hueso medular y la extensión a los tejidos blandos vecinos7. El centellograma óseo solo muestra un incremento de la captación del radioisótopo a nivel maxilar, pero no permite realizar el diagnóstico diferencial con las metástasis óseas5,14.
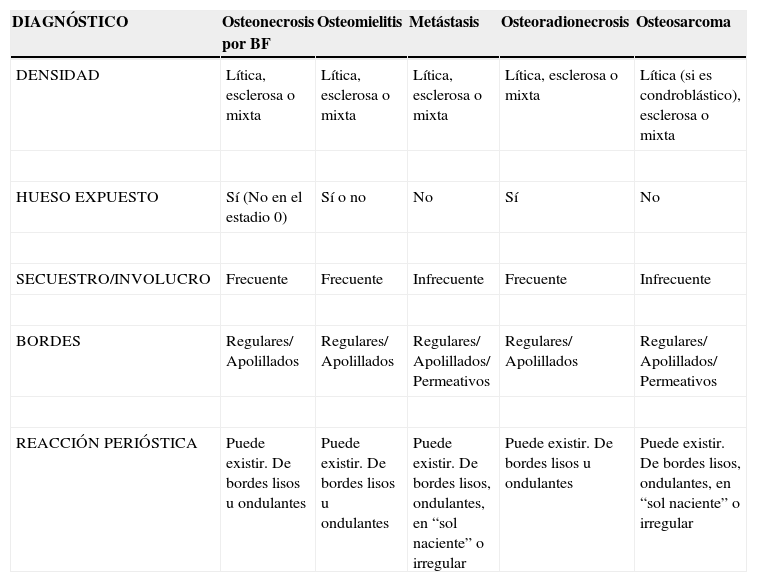
En cuanto a los diagnósticos diferenciales de la osteonecrosis por BF, estos son la osteomielitis, los tumores primitivos, las metástasis, la osteoradionecrosis infectada, el tumor primitivo óseo y la enfermedad inflamatoria inespecífica (tabla 4)2,4,14. Las metástasis son más frecuentes que los tumores primitivos y generalmente se originan en los tumores primarios de la mama, el pulmón, la próstata y el riñón2. La presencia de adenopatías asociadas orienta sobre una etiología secundaria.
Diagnósticos diferenciales de la osteonecrosis inducida por bifosfonatos14
| DIAGNÓSTICO | Osteonecrosis por BF | Osteomielitis | Metástasis | Osteoradionecrosis | Osteosarcoma |
|---|---|---|---|---|---|
| DENSIDAD | Lítica, esclerosa o mixta | Lítica, esclerosa o mixta | Lítica, esclerosa o mixta | Lítica, esclerosa o mixta | Lítica (si es condroblástico), esclerosa o mixta |
| HUESO EXPUESTO | Sí (No en el estadio 0) | Sí o no | No | Sí | No |
| SECUESTRO/INVOLUCRO | Frecuente | Frecuente | Infrecuente | Frecuente | Infrecuente |
| BORDES | Regulares/ Apolillados | Regulares/ Apolillados | Regulares/ Apolillados/ Permeativos | Regulares/ Apolillados | Regulares/ Apolillados/ Permeativos |
| REACCIÓN PERIÓSTICA | Puede existir. De bordes lisos u ondulantes | Puede existir. De bordes lisos u ondulantes | Puede existir. De bordes lisos, ondulantes, en “sol naciente” o irregular | Puede existir. De bordes lisos u ondulantes | Puede existir. De bordes lisos, ondulantes, en “sol naciente” o irregular |
BF: bifosfonato.
La osteomielitis se presenta como una lesión supurativa con esclerosis ósea y periostitis reactiva2, y suele vincularse a maniobras odontológicas (más frecuentemente a las extracciones dentarias). En este caso, la TC se emplea para evaluar la indemnidad del hueso cortical, el engrosamiento del hueso medular y la presencia tanto de fracturas y reacción perióstica como de secuestros12. La visualización de la osteomielitis por RM varía según el tiempo de evolución, siendo generalmente hipointensa en ponderación T1 e hiperintensa en ponderación T2, con realce de los tejidos blandos vecinos con gadolinio (hallazgos similares a los de la osteonecrosis inducida por BF)2.
Con respecto a la osteoradionecrosis, esta se produce por la irradiación local del maxilar inferior. Se presenta con engrosamiento del hueso medular, que contiene restos de hueso necrótico, y formaciones de secuestros óseos con un patrón moteado característico2.
El diagnóstico diferencial de osteomielitis y osteonecrosis del maxilar inferior es difícil de realizar. Por ello, resulta de gran valor una exhaustiva anamnesis que investigue los antecedentes clínicos del paciente, especialmente en relación con la medicación con BF2. Histológicamente, se evidencian espículas óseas necrosadas, junto con una colonización de bacterias, rodeadas por tejido de granulación1.
También se recomienda el cultivo de la lesión con antibiograma, ya que suele ser necesario un tratamiento antibiótico específico de soporte por períodos prolongados. Las lesiones ulceradas se encuentran frecuentemente infectadas por Actinomyces5,15.
El tratamiento varía según el estadio de la lesión3,5,6,10.
PrevenciónSe debe examinar a todos los pacientes que tengan que recibir BF, y eventualmente también se tiene que tratar su cavidad bucal antes del tratamiento. Si es necesario realizar implantes o tratamientos de conducto, estos deben efectuarse un año antes de comenzar con la administración de BF. Posteriormente, hay que controlar exhaustivamente y en forma periódica la higiene dental. En caso de utilizar prótesis removibles, se deben evaluar sus márgenes para evitar posibles heridas en la mucosa de la cavidad oral1,4,6,10.
En la actualidad se utiliza un test de laboratorio, la prueba de telopéptido C-terminal en sangre, que permite predecir la posibilidad de desarrollar osteonecrosis por ingesta de BF13.
ConclusiónLos BF son fármacos ampliamente utilizados y bien tolerados en pacientes con alteraciones del metabolismo óseo. Sin embargo, entre sus diversos efectos adversos, pueden ocasionar osteonecrosis del maxilar inferior. En este sentido, consideramos importante la difusión de las probables complicaciones relacionadas con la utilización de estos fármacos, así como también la capacitación de los médicos y odontólogos, para que pueda llevarse a cabo una acción preventiva conjunta en estos pacientes, especialmente en aquellos que presentan un mayor riesgo de padecer osteonecrosis debido a que no existe un tratamiento efectivo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A las odontólogas Rita Tomaselli y Claudia Salmeron por el material aportado para la realización del presente trabajo.