El xantoma intraóseo (XIO) es un tumor óseo benigno extremadamente raro. En la histología se caracteriza por presentar macrófagos mononucleares, abundantes células espumosas y células gigantes multinucleadas. Puede aparecer asociado a otras enfermedades (XIO secundario), principalmente a desórdenes lipídicos, o en forma aislada (XIO primario). Los XIO son lesiones líticas expansivas que a menudo se encuentran en pacientes con condiciones hiperlipidémicas. En la mayoría de los casos la evaluación inicial se realiza con radiografía, aunque otros procedimientos pueden ser necesarios para confirmar el diagnóstico.
Se presenta el caso de un hombre de 48 años que consultó por lumbalgia con irradiación al miembro inferior derecho e impotencia funcional de 3 meses de evolución. Tenía hallazgos imagenológicos de XIO en el hueso ilíaco derecho, sin hiperlipidemia o lesiones preexistentes. Se llevó a cabo la extirpación total del tumor y el posterior estudio histopatológico de la pieza operatoria confirmó el diagnóstico. El tratamiento resultó exitoso.
El objetivo de este artículo es describir los hallazgos clínicos e imagenológicos (radiografía, resonancia magnética, tomografía computada y medicina nuclear) de un XIO primario y su tratamiento. Además, realizamos una breve revisión de la literatura.
Intraosseous xanthoma is an extremely rare benign bone tumor. Histology shows mononuclear macrophages, abundant foam cells and multinucleated giant cells. The intraosseous xanthoma may appear associated with other diseases (secondary intraosseous xanthoma), mainly lipid disorders or without an underlying lipid disorder (primary intraosseous xanthoma). The intraosseous xanthoma is a lytic, expansive tumor, often seen in patients with hyperlipidemic conditions. In most cases, the initial evaluation is performed with X-ray, although other procedures may be necessary to confirm the diagnosis. We report the case of a man aged 48, who consulted for back pain radiating to the right leg and functional disability 3 months duration, with imaging findings in the right iliac XIO in the absence of pre-existing injuries or hyperlipidemic conditions, so surgery for total removal of the tumor was performed with histological examination of the surgical specimen, confirming the preoperative diagnosis of XIO. Such treatment resulted curative. The aim of this article is to describe the clinical, imaging findings (RX, MRI, CT, nuclear medicine) and the course of treatment of a committing the iliac primary intraosseous xanthoma a and a normolipidemic patient brief review of the literature.
Los xantomas aparecen con más frecuencia en los tejidos blandos superficiales (piel, hipodermis o vainas tendinosas), mientras que el compromiso de las estructuras profundas (como las esqueléticas) es inusual. Al respecto, existen muy pocas comunicaciones en la literatura1.
En particular, el xantoma intraóseo (XIO) es una lesión tumoral benigna extremadamente rara1–6. Según Bertoni et al.7, es indistinto el uso de los términos histiocitoma fibroso benigno (HFB), histiocitoma fibroso, xantofibroma y fibroxantoma de hueso para referirse al XIO, pero para otros investigadores, como Alden et al.8, este es una entidad independiente, compuesta histológicamente por macrófagos mononucleares, abundantes células espumosas o xantomatosas (histiocitos cargados de lípidos), y células gigantes multinucleadas. Ocasionalmente el XIO también puede presentar células fusiformes y, en ese caso, éstas se diferencian de las del HFB por su disposición: mientras en el histiocitoma fibroso benigno tienen un patrón estoriforme (imagen de entrelazamiento por la disposición de los núcleos alargados en distintos ángulos), en el XIO esta distribución está ausente. Por este motivo, algunos investigadores consideran al XIO como un subtipo del HFB1,3.
En la clasificación histológica de tumores óseos de la Organización Mundial de la Salud (OMS), a cargo de Schajowicz et al.4, el XIO no está contemplado. Sin embargo, en coincidencia con Alden, se incluye al HFB dentro de los tumores benignos del tejido conectivo compuestos por células fusiformes en patrón estoriforme, células gigantes multinucleadas, hemosiderina e histiocitos cargados con lípidos (células xantomatosas).9
El XIO es una lesión típicamente lítica y expansiva, que puede presentarse como un hallazgo casual o una fractura patológica (siendo la pelvis y la tibia las más propensas a padecerla)3. Usualmente aparece como una manifestación benigna secundaria a ciertas enfermedades sistémicas metabólicas o endócrinas (principalmente desórdenes lipídicos y, en particular, hiperlipidemia tipo IIB y III), y en ese caso se denomina XIO secundario. Aunque más infrecuente, también es posible encontrar un XIO primario (es decir, las enfermedades sistémicas están ausentes)1–3,7. Tanto en uno como en otro caso, la evaluación inicial se realiza con radiografía, aunque otros procedimientos diagnósticos, como la tomografía computada (TC) y/o la resonancia magnética (RM), son necesarios para confirmar el diagnóstico.
Luego de llevar a cabo una biopsia, el curetaje con injerto es la conducta terapéutica de elección, a pesar de que también se ha descrito el tratamiento conservador observacional1–3,7.
Presentación de casoUn hombre de 48 años de edad acudió a la consulta por lumbalgia con irradiación al miembro inferior derecho e impotencia funcional (agravada con la marcha y actividades vigorosas), de aproximadamente 3 meses de evolución, sin respuesta a los antiinflamatorios no esteroideos. No presentaba antecedentes familiares ni personales de importancia (enfermedades sistémicas, traumatismo previo desencadenante o infección).
En el examen físico no mostraba dolor a la palpación sobre la región lumbosacra y tenía un rango de movimiento de caderas, rodillas y tobillos bilaterales completo, simétrico y libre de dolor. La exploración neurovascular en ambas extremidades inferiores resultó normal, al igual que los datos del laboratorio (recuento de glóbulos blancos, colesterol total y libre, y triglicéridos).
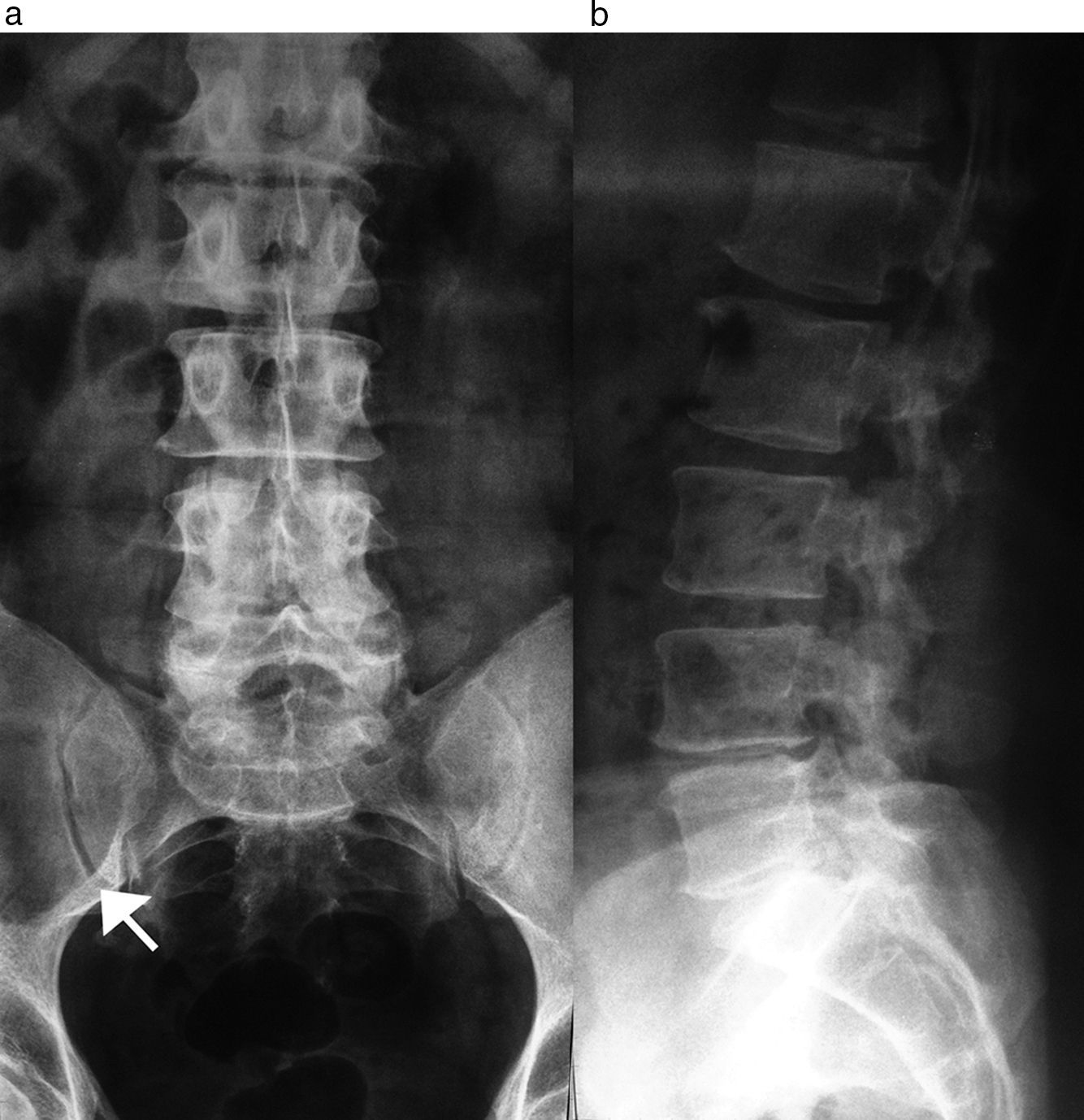
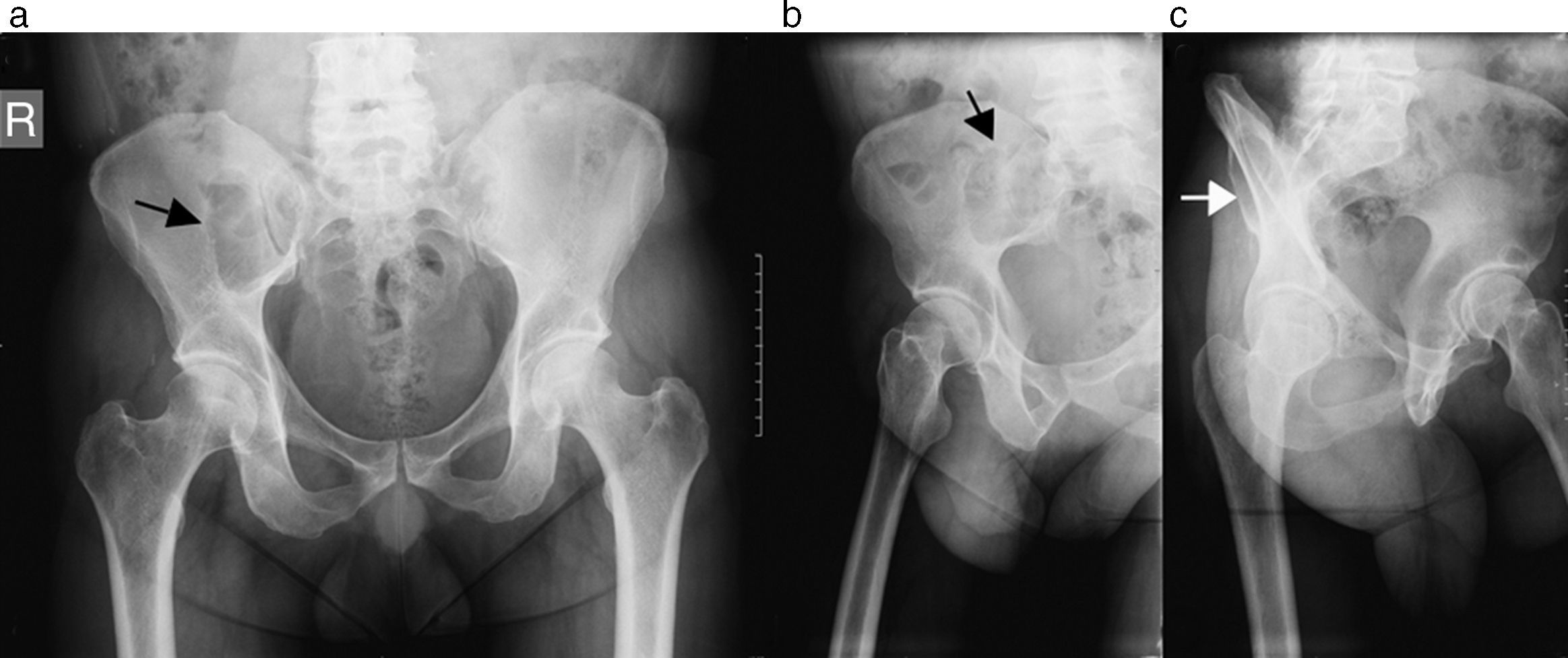
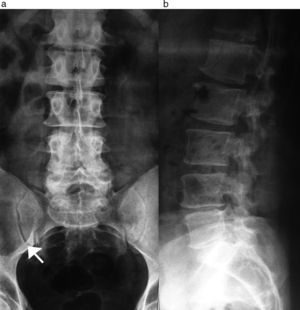
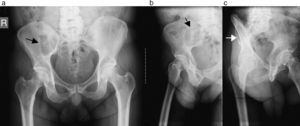
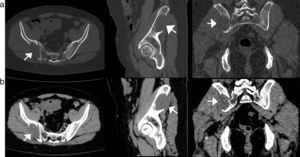
En la radiografía de frente y perfil de la columna lumbosacra se visualizó, como hallazgo incidental en la proyección frontal, una lesión radiolúcida de morfología ovoidea, bordes netos y límite inferior escleroso, que se ubicaba en el hueso ilíaco derecho (fig. 1). Se amplió la evaluación con una radiografía de ambas caderas (frente y axial), donde se pudieron corroborar los hallazgos (fig. 2).
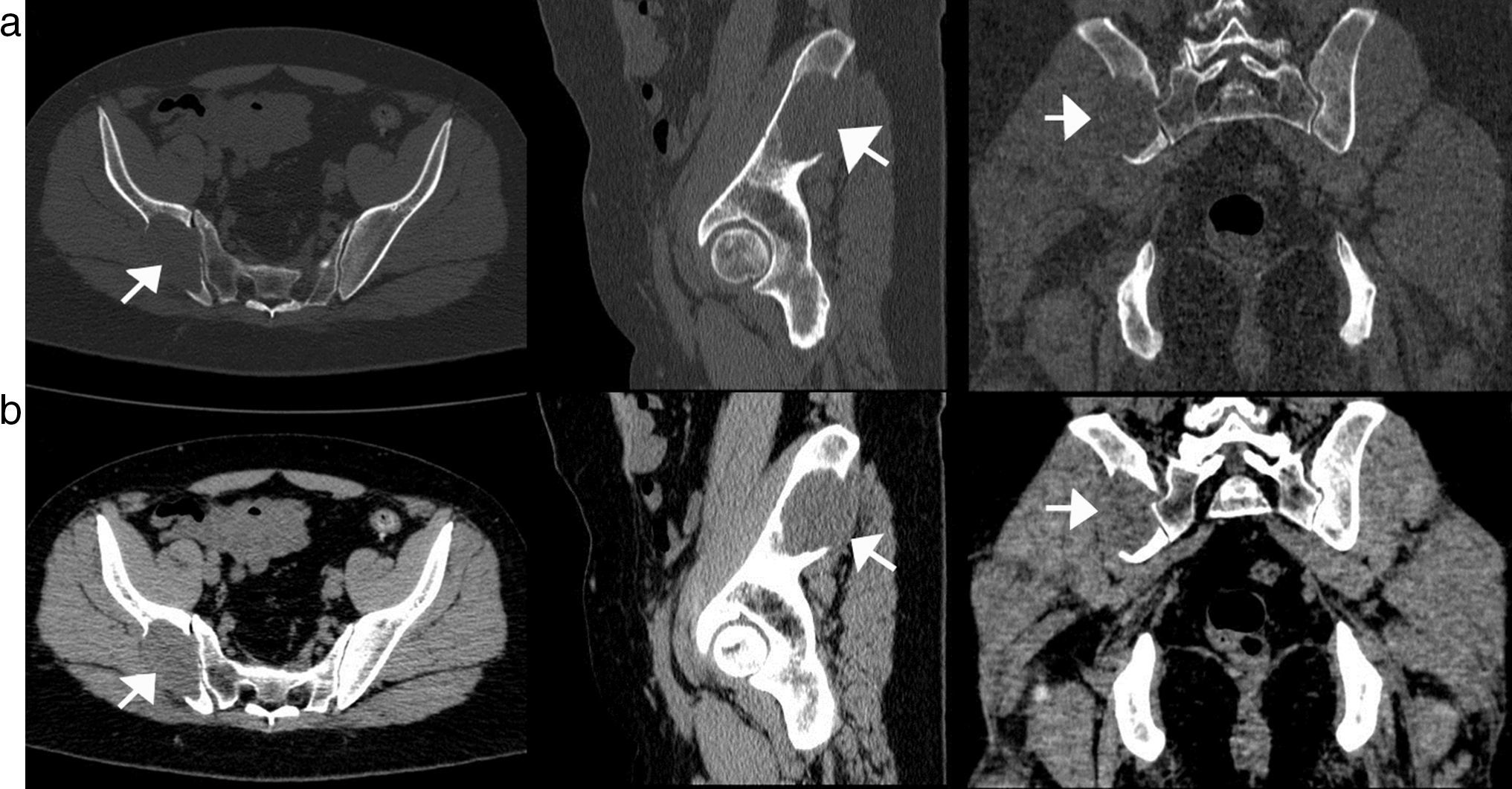
La TC de pelvis con ventana para estructuras óseas reveló en el hueso ilíaco derecho, en proximidad a la articulación sacroilíaca, una lesión osteolítica bien definida, de aproximadamente 60mm (anteroposterior) x 34mm (transverso) x 51mm (longitudinal), que estaba rodeada parcialmente por una esclerosis ósea que comprometía el hueso esponjoso y el cortical interno y externo (fig. 3a). A su vez, con la ventana de partes blandas se detectó una densidad inferior a la del músculo, con una leve extensión a los tejidos blandos adyacentes de la región glútea (fig. 3b).
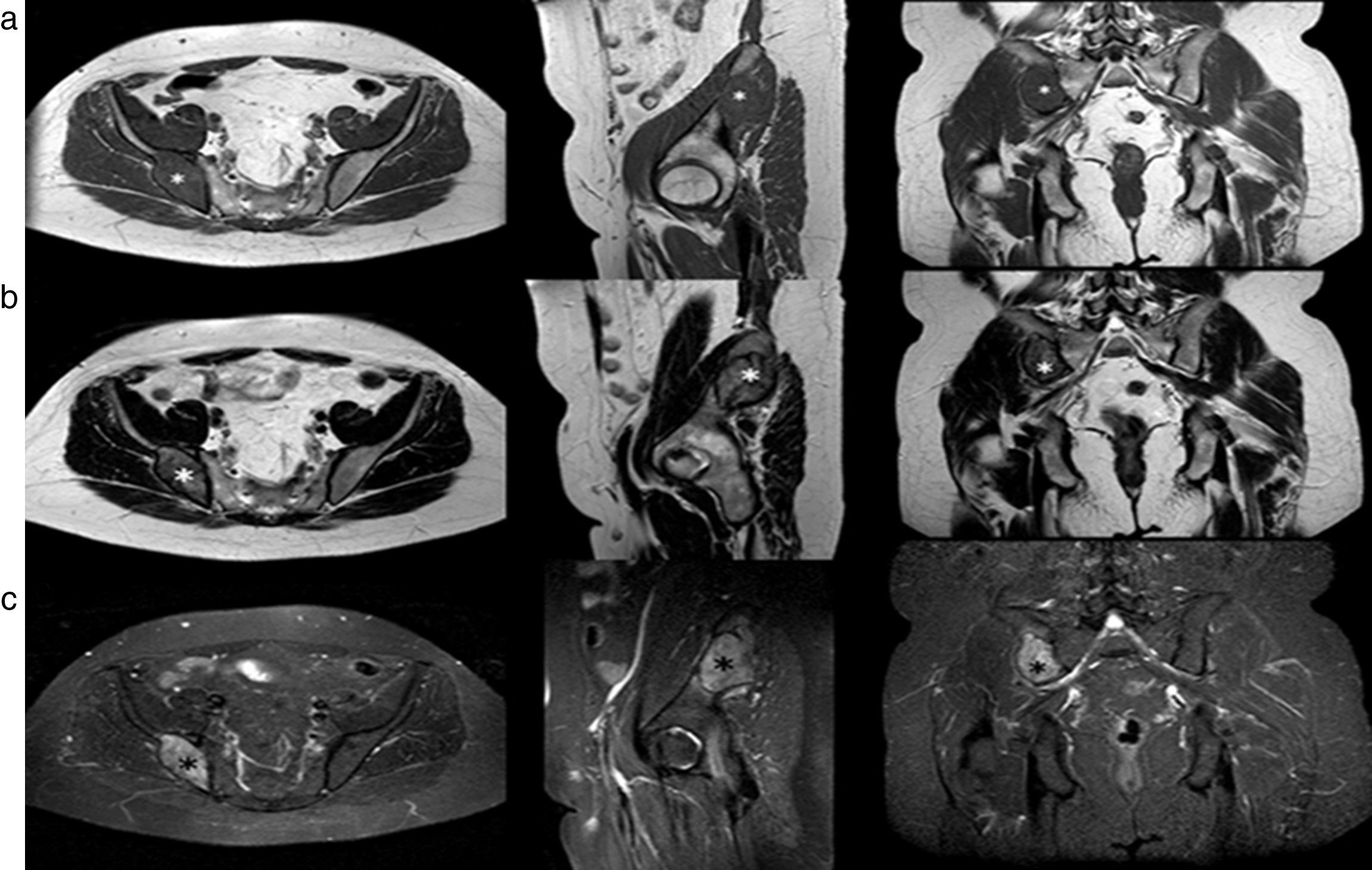
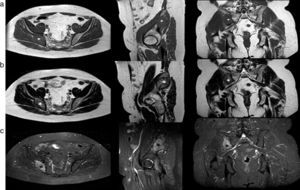
Por su parte, la RM evidenció en la misma ubicación una formación ovoidea y expansiva, de bordes bien definidos y levemente irregulares, con un mínimo componente de partes blandas y un aparente compromiso del grupo muscular glúteo profundo adyacente (mejor visualizado en la secuencia STIR [short time inversión recovery]). En las secuencias en ponderación T1 y T2, la lesión tuvo una señal predominantemente hipo-isointensa en relación con el músculo, correspondiente a áreas de tejido colágeno y conectivo que alternaban con estriaciones de alta intensidad de señal, conformando un patrón reticulado, concordante con depósitos lipídicos e histiocitos espumosos entre los espacios intertrabeculares. En lo que respecta a la secuencia STIR, la señal fue heterogéneamente difusa, con áreas hiperintensas en el tejido colágeno y con pequeñas estriaciones hipointensas centrales compatibles con zonas grasas. La lesión se encontraba en todas las secuencias parcialmente rodeada por zonas de baja intensidad de señal, que concordaban con una esclerosis ósea reactiva de 71 x 30mm aproximadamente. La zona de transición con el resto del tejido óseo parecía bien delimitada y se respetaba la articulación sacroilíaca sin infiltrar el sacro (fig. 4).
Resonancia magnética de pelvis, cortes axiales, sagitales y coronales: en el hueso ilíaco derecho se detecta una formación expansiva (*) con un mínimo componente de partes blandas y señal heterogénea en todas las secuencias. (a) En ponderación T1 se ve predominantemente hipointensa, (b) en ponderación T2 muestra áreas hiperintensas con pequeños focos hipointensos centrales y (c) con STIR se observan áreas hiperintensas y pequeños focos hipointensos centrales.
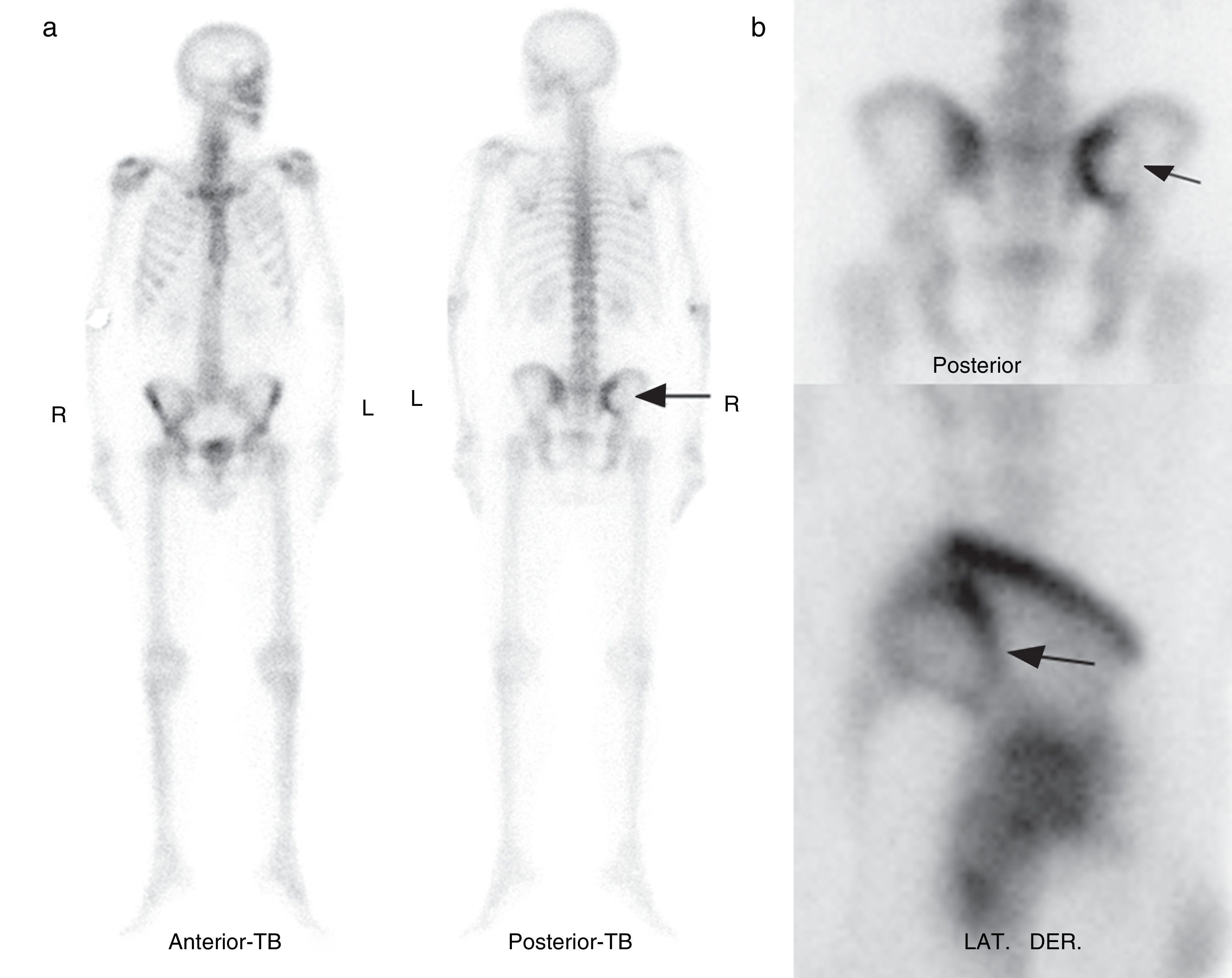
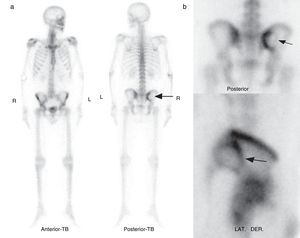
El control para descartar otras localizaciones se realizó mediante gammagrafía ósea de cuerpo entero con 99m Tc-MDP. El estudio reveló en el hueso ilíaco derecho una imagen hipocaptante ovalada con márgenes hipercaptantes (fig. 5).
Las características radiológicas indicaban una lesión ósea poco agresiva, por lo que los diagnósticos diferenciales se hicieron con: quiste óseo solitario, fibroma no osificante, lipoma intraóseo, osteoblastoma, HFB, fibroxantoma y enfermedad de Erdheim-Chester.
Inicialmente, dada la sospecha diagnóstica de benignidad (basada en el aspecto tumoral de las imágenes, la edad del paciente y la ubicación del tumor), el traumatólogo decidió la realización de una punción aspiración con aguja fina (PAAF). El cultivo fue negativo y el examen citológico comunicó la presencia de abundantes histiocitos espumosos, pero no arrojó un diagnóstico de certeza. Por este motivo, se efectuó una punción con aguja gruesa, controlada por TC, en diferentes zonas de la lesión. En esta oportunidad, el examen histológico evidenció un tejido óseo con esclerosis y una extensa infiltración del espacio intertrabecular por histiocitos espumosos o xantomizados. Estos no adquirían la morfología de células de Langerhans, por lo que podían corresponder a un xantoma. En base a los resultados anatomopatológicos, y en combinacion con los estudios de imágenes, se arribó al diagnóstico presuntivo de XIO.
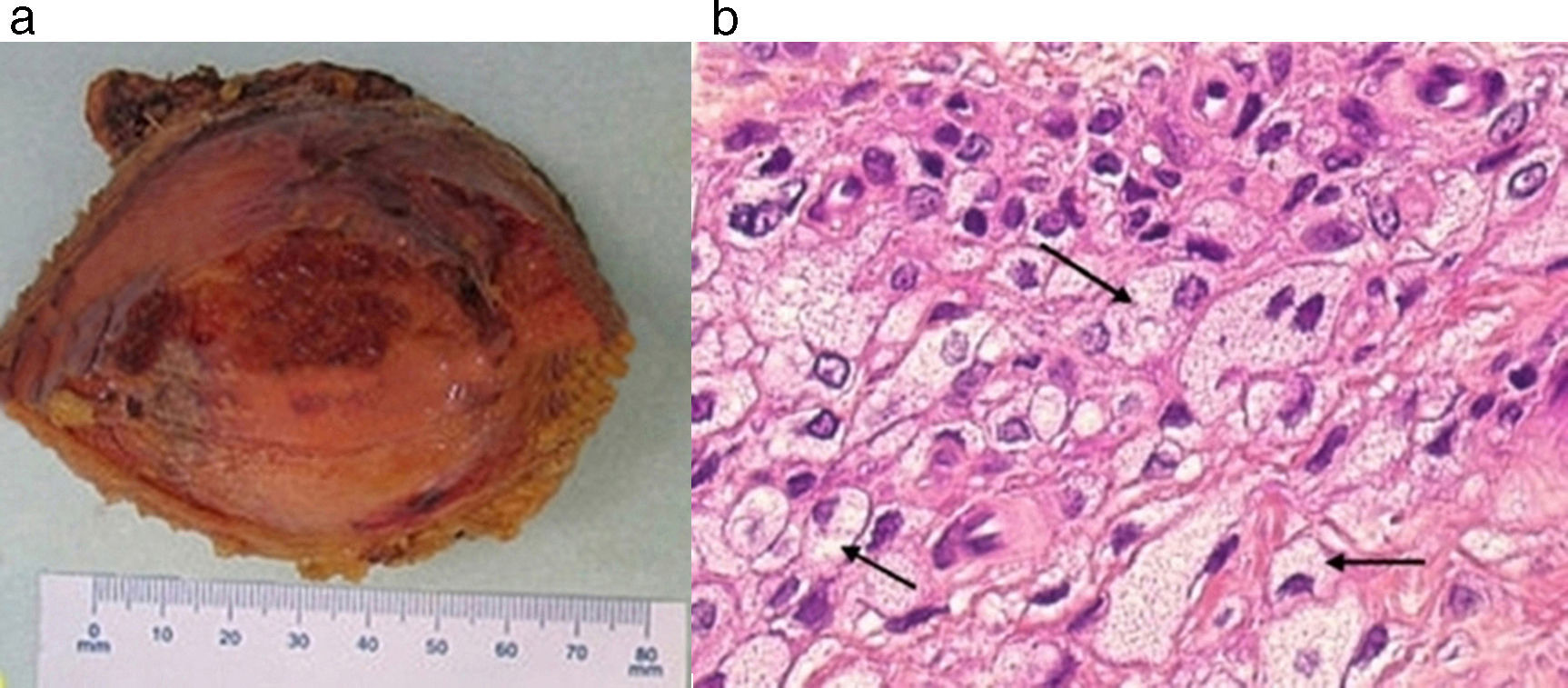
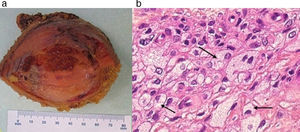
Asimismo, debido a la gran propensión de estas lesiones a presentar una fractura patológica de pelvis, se llevó a cabo un curetaje intralesional, un injerto óseo con aloinjerto de partículas y la resección de la tabla interna del ilion. Después de la intervención, se restringió el soporte de peso sobre la extremidad inferior derecha del paciente durante 8 semanas y los síntomas se aliviaron considerablemente. El estudio histopatológico de la pieza operatoria corroboró el diagnóstico preoperatorio (fig. 6).
A partir de esta confirmación, se solicitaron periódicamente análisis de glucemia, lipidemia y colesterolemia. Ninguno reveló alteraciones.
DiscusiónLos xantomas pertenecen al grupo de lesiones xantomatosas. Estas se componen de macrófagos con un gran citoplasma granular y eosinofílico, llamados células xantomatosas o espumosas2. Algunos autores los consideran tumores benignos primarios1,5,10, mientras que para otros no son verdaderas neoplasias11.
Existe una clasificación que divide a las lesiones con origen histiocítico común en dos grandes grupos: benignas y malignas. Esta se basa en una combinación de los resultados de la microscopía de luz convencional, el cultivo de tejidos y los estudios ultraestructurales, y concibe a los xantomas como seudotumores de probable origen histiocítico10.
Los xantomas aparecen con mayor frecuencia en los tejidos blandos superficiales. Sin embargo, también puede haber participación de estructuras profundas (p. ej. las esqueléticas), a pesar de que esta localización es rara y tiene pocas comunicaciones en la literatura1,3,5,6,11. En estos casos, es común que se asocien a enfermedades sistémicas metabólicas o endócrinas (principalmente desórdenes lipídicos, como la hiperlipidemia, que suele estar presente en la mayoría de los pacientes con xantomas), pero también han sido reportadas en pacientes con niveles plasmáticos normales de colesterol y lípidos. Cuando existe la asociación con enfermedades sistémicas (como la enfermedad de Rosai-Dorfman o la de Erdheim-Chester, la granulomatosis de Langerhans o la displasia fibrosa postraumática), los xantomas suelen ser múltiples 1,5,7,8,11–14.
En particular, el XIO es una lesión tumoral extremadamente rara (con menos de 50 casos reportados en el esqueleto axial y apendicular), sobre todo en pacientes normolipidémicos en los que el síntoma es el dolor sin evidencia de lesiones cutáneas. Se caracteriza por presentar una lesión lítica, a menudo con expansión cortical 2,3,5,8,14,15.
Si bien su patogénesis no está determinada, se han propuesto diversas teorías. Entre ellas, se sugieren trastornos metabólicos o lipídicos, trauma menor, secuela de lesión benigna preexistente (como displasia fibrosa o histiocitosis de células de Langerhans, particularmente en los XIO primarios) o cambios secundarios a tumores malignos. El mecanismo de formación de los xantomas consiste en la fuga de lípidos desde los vasos sanguíneos al sitio de la lesión, con una posterior fagocitosis de este material por los macrófagos tisulares o histiocitos. El colesterol no degradado se acumula dentro del citoplasma, provocando la presencia de macrófagos espumosos1,2,6,9,15.
Las características histológicas de los xantomas se observan en numerosas lesiones óseas benignas y malignas, e incluyen el acúmulo no neoplásico con sustitución del hueso y la médula ósea normales por abundantes células espumosas, hendiduras extracelulares de colesterol y células gigantes multinucleadas (típicas de xantoma). Ocasionalmente, hay células mononucleares no espumosas, como los macrófagos y tejidos de granulación 2,3,5–15, pero no existe la formación de osteoide, hueso o cartílago. En cuanto a las células fusiformes, estas no son una característica particular del XIO, aunque pueden estar presentes, haciendo necesaria su diferenciación con el HFB de hueso. Si las células fusiformes tienen un patrón estoriforme, entonces el HFB debe ser considerado2,3,5.
El XIO es entendido como un granuloma especializado y no como una verdadera neoplasia. Su clasificación se basa en el aspecto clínico y radiológico, así como también en la presencia y proporción de las células gigantes, espumosas y fusiformes, y de los cambios hemorrágicos y quísticos2. Si bien estas lesiones tienen similitudes histológicas con la sinovitis vellonodular pigmentada, no se encuentran en los huesos recubiertos por tejido sinovial2.
Con respecto a su distribución anatómica, los huesos afectados con mayor frecuencia son los de la mano, seguidos de los planos (costillas, pelvis, cráneo), los largos y los de la columna, la mandíbula y el sacro2,5,9,15.
Por lo general, son lesiones únicas de tamaño variable, con un predominio en el sexo masculino (2:1) y en los mayores de 20 años (principalmente entre los 30 y 50)1,9,11,15. Pueden ser descubiertas incidentalmente en estudios de imágenes realizados por distintas razones y es posible que tengan otras formas de presentación (dependiendo del hueso afectado) y que incluyan dolor, parálisis de múltiples nervios craneales o fractura patológica (siendo la pelvis y la tibia las más propensas a padecerla)2,3,8.
Radiográficamente, los XIO pueden aparecer como una lesión osteolítica de bordes bien definidos, con una pequeña área circundante del hueso reactivo o un margen esclerótico delgado y bien visible, más adelgazamiento del hueso cortical; o bien como lesiones irregulares y mal definidas2,5–8,14,15. Generalmente, son localmente agresivos y tienen bordes expansivos que a menudo se extienden hasta los tejidos blandos vecinos 2,5,8,15. Cuando esto sucede, el diagnóstico se inclina a favor del xantoma (y en contra del HFB).2
La TC con ventana ósea detecta un área osteolítica con márgenes esclerosos y una cortical afinada que no necesariamente presenta disrupción, mientras que a través de la ventana de partes blandas se reconoce una formación de partes blandas que puede estar infiltrando articulaciones o tejidos adyacentes2,3,6,7.
Con respecto a la RM, los hallazgos dependen en gran medida del contenido histológico. En las secuencias ponderadas en T1, la lesión presenta una masa bien delimitada con una distribución heterogénea de señal, que explica la variabilidad y proporción de los distintos componentes histológicos de la lesión. Esta es predominantemente baja con un área central de baja intensidad de señal, y se rodea de un borde que también tiene baja intensidad. En las secuencias ponderadas en T2, la totalidad de la lesión muestra una marcada iso-hiperintensidad y se encuentra rodeada, total o parcialmente, por un área de baja señal de intensidad, concordante con esclerosis ósea reactiva. En las secuencias con supresión grasa se reconoce una señal heterogénea con áreas de baja y alta intensidad en el centro de cada lesión, mientras que con el gadolinio endovenoso existe un moderado realce de los márgenes2,6,7. En la gammagrafía ósea con 99m Tc-MDP el comportamiento de la lesión es variable, revelando (según el caso) captación del radiofármaco por imagen blástica o hipocaptación2,3,7,9.
Debido a las características radiológicas variables, el diagnóstico anatomopatológico es a menudo necesario antes de un tratamiento definitivo2.
El diagnóstico diferencial de pacientes con lesiones líticas es amplio y depende de la edad del paciente y la presencia de otras enfermedades. En radiografía debe incluir aquellas lesiones óseas benignas comunes que también pueden presentar características xantomatosas, como: HFB, fibroma no osificante, quiste óseo simple, lipoma intraóseo, quiste óseo aneurismático, displasia fibrosa, lesiones de origen condral, osteoblastoma, tumor de células gigantes o tumor pardo de hiperparatiroidismo2,3,5,7,15. Mientras, en la histopatología, se debe diferenciar de las lesiones óseas que producen alteraciones xantomatosas múltiples o individuales, como: enfermedad de Rosai-Dorfman o Erdheim-Chester (una granulomatosis multisistémica), hiperlipoproteinemia II y III, y diabetes mellitus.2,9
Otros diagnósticos diferenciales a considerar son los tumores óseos primarios, la metástasis ósea o de carcinoma de células claras, la histiocitosis de células de Langerhans, el linfoma, el granuloma óseo solitario o el eosinófilo, las enfermedades infecciosas y la sinovitis vellonodular pigmentada.2,3,5,7,9,14,15
El XIO es una lesión benigna, por lo que, una vez que la biopsia ha confirmado su existencia, la conducta terapéutica de elección es la extirpación quirúrgica total (o incluso parcial) mediante curetaje intralesional e injerto óseo. Así, se elimina toda la lesión a nivel macroscópico y, por lo general, se puede llevar a cabo un control local. La necesidad de realizar la fijación interna y proteger la extremidad de la carga total de peso depende de la localización de la lesión. También se ha descrito el tratamiento conservador observacional con controles radiológicos seriados cada seis meses, la modificación del estilo de vida, la restricción dietética de grasa y colesterol, y/o la reducción farmacológica de los lípidos séricos (ácido quenodesoxicólico y estatinas).
Los objetivos son eliminar la neoplasia, lograr la funcionalidad máxima y obtener una continuidad ósea óptima y una resistencia para tolerar las exigencias biomecánicas del hueso afectado.2,3,9,11,14,15 Generalmente el tumor tiene un buen pronóstico, pero puede haber una recurrencia de XIO primarios después del tratamiento quirúrgico, en casos asociados con trastornos metabólicos o de lípidos.2,5,11,15
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.