El bypass gástrico (BG) es una de las técnicas más utilizadas y con mejores resultados a largo plazo en obesidad y control de enfermedades metabólicas. Cierto grupo de pacientes presentan complicaciones de difícil manejo como dumping severo, caquexia y malnutrición severa. Presentaremos un caso de malnutrición severa por déficit de nutrientes asociada a diarrea crónica, tratada exitosamente mediante reversión laparoscópica del BG.
Caso clínicoMujer de 43 años, que a los 6 meses post-BG presenta cólicos abdominales posprandiales y diarrea crónica. Al año presenta anemia, déficit de vitaminas B y D y desnutrición severa. Recibe evaluación interdisciplinaria, descartando patologías psiquiátrica y gastrointestinal. Se inicia tratamiento nutricional. Tres meses después se realiza conversión laparoscópica de BG a anatomía normal. Al seguimiento mejora los índices nutricionales y la calidad de vida.
DiscusiónLa pérdida excesiva de peso post-BG es rara. Existe poca información de cuándo indicar una reversión de BG a anatomía normal. La evaluación debe ser realizada por un equipo multidisciplinario. La posibilidad de restituir a anatomía normal es plausible y bien tolerado por los pacientes. El abordaje laparoscópico es factible y seguro.
Roux-en-Y Gastric Bypass is one of the most common techniques used to obtain better long term control in obesity and metabolic diseases. Certain group of patients have complications which are difficult to manage, such as dumping, cachexia and severe malnutrition. We present the case of severe malnutrition with deficiency of micro-nutrients associated with chronic diarrhea, which is successfully treated by laparoscopic reversal of BG.
Case report43 year old woman. Six months after Roux-en-Y Gastric Bypass surgery she presents postprandial abdominal colic pain associated with chronic diarrhea. A year after surgery she presents anemia, vitamin deficiency and severe malnutrition. She underwent interdisciplinary team assessment, rouling out psychiatric and gastrointestinal pathology. Nutritional therapy is initiated and three months later we performed conversion to normal anatomy with laparoscopic technique. Patient presents nutritional and quality of life improvement.
DiscussionExcessive weight loss due to Roux-en-Y Gastric Bypass is rare. There is little information on when to perform reversal surgery of Roux-en-Y Gastric Bypass to normal anatomy. The evaluation must be conducted by a multidisciplinary team. The possibility of restoring normal anatomy is plausible and well tolerated. The laparoscopic approach is feasible and safe.
La cirugía bariátrica (CB) es un procedimiento efectivo y seguro para el tratamiento de la obesidad. El bypass gástrico (BG) es una de las técnicas más utilizadas y con mejores resultados a largo plazo en términos de pérdida de peso y control de enfermedades metabólicas1-3. Aun así, se ha estimado que aproximadamente el 25% de los pacientes debe someterse a una segunda intervención, ya sea como revisiones o reversiones2. La mayoría de los pacientes se adapta y beneficia de los cambios anatómicos quirúrgicos que causan restricción y malabsorción de nutrientes, esto asociado a la suplementación de vitaminas y minerales de por vida4. Pero un pequeño grupo de pacientes presentan complicaciones de difícil manejo, como malnutrición severa, síndrome de dumping con o sin hipoglucemia posprandial, náuseas intratables, deficiencias nutricionales y caquexia5,6. En pacientes con dumping temprano, la sintomatología puede ser intensa, provocando incluso diarrea7,8.
Dado que la caquexia, luego de un BG, es una complicación rara, cuya causa puede ser multifactorial, es importante estudiar en detalle a estos pacientes antes de ofrecerles una solución quirúrgica.
Presentaremos a continuación el caso de una paciente con malnutrición severa asociada a diarrea crónica como complicación de un BG y la técnica quirúrgica laparoscópica para revertirlo a anatomía normal.
Caso clínicoMujer de 43 años con único antecedente mórbido de hipotiroidismo en tratamiento con levotiroxina, que en mayo del año 2014 se realizó un BG. En el momento de la CB, presentaba un IMC de 32,2kg/m2, con peso de 93kg y una talla de 1,70m.
Al 6.o mes post-BG inicia cuadro de cólicos abdominales posprandiales intensos y frecuentes asociados a diarrea con frecuencia de 2 a 3 veces por día. En ese periodo se diagnosticó nefrolitiasis, tratada con litotripcia extracorpórea, y colelitiasis que fue intervenida por el mismo equipo que realizó el BG.
Luego de un año post-CB, la paciente consulta por primera vez en nuestro centro, presentando anemia ferropénica con déficit de vitaminas B y D, asociado a una desnutrición severa, llegando con un peso de 50kg e IMC de 17,3kg/m2. En este periodo también presentó pérdida de 2 piezas dentarias y recurrencia de su nefrolitiasis.
La paciente fue sometida a una evaluación rigurosa por nuestro equipo interdisciplinario, descartando patologías psiquiátrica y gastrointestinal. Desde el punto de vista quirúrgico se descartaron complicaciones como hernias internas, hiatales o úlceras anastomóticas mediante tomografía axial computarizada de abdomen y pelvis y endoscopia digestiva alta. Inicialmente se decide tratamiento médico nutricional agregando suplementos y evaluaciones mensuales con nutricionista, psicóloga y nutrióloga.
Luego de 3 meses, la paciente logra detener la pérdida de peso, pero con persistencia de cuadros diarreicos posprandiales asociados a cólicos abdominales. Ella manifiesta su deseo de revertir el BG por su mala calidad de vida.
Tras 4 meses de seguimiento después de la reversión del BG a anatomía normal funcional pesa 61kg, con IMC de 21,1kg/m2. Refiere no presentar cólicos abdominales ni diarrea desde que se realizó la cirugía para revertir el BG.
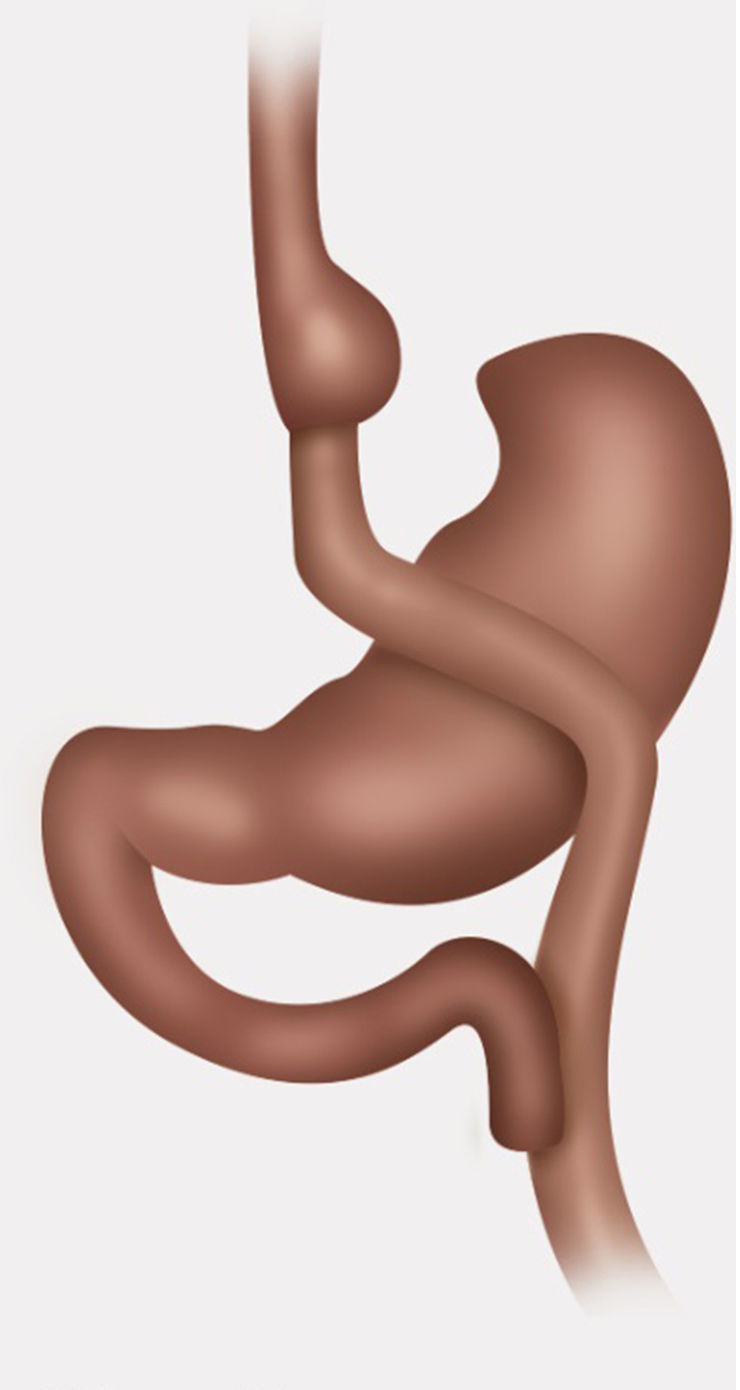
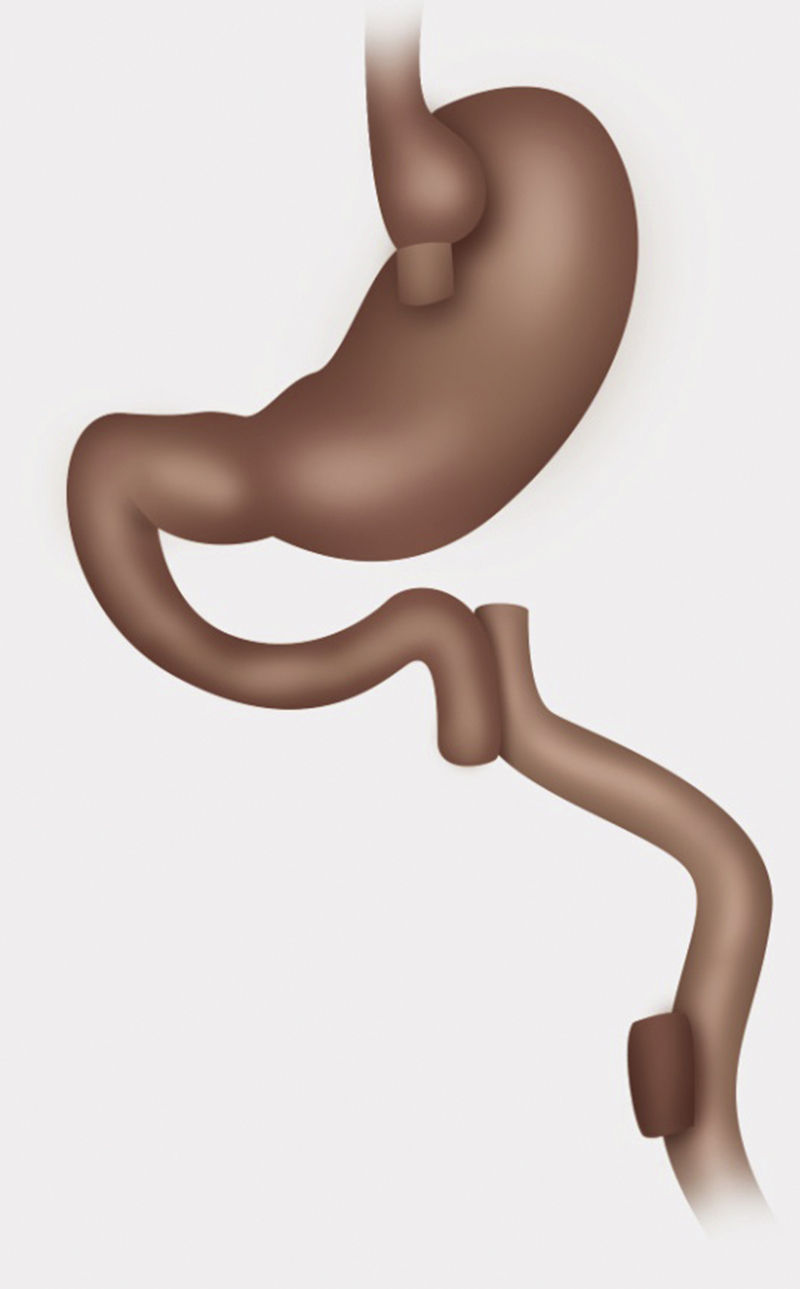
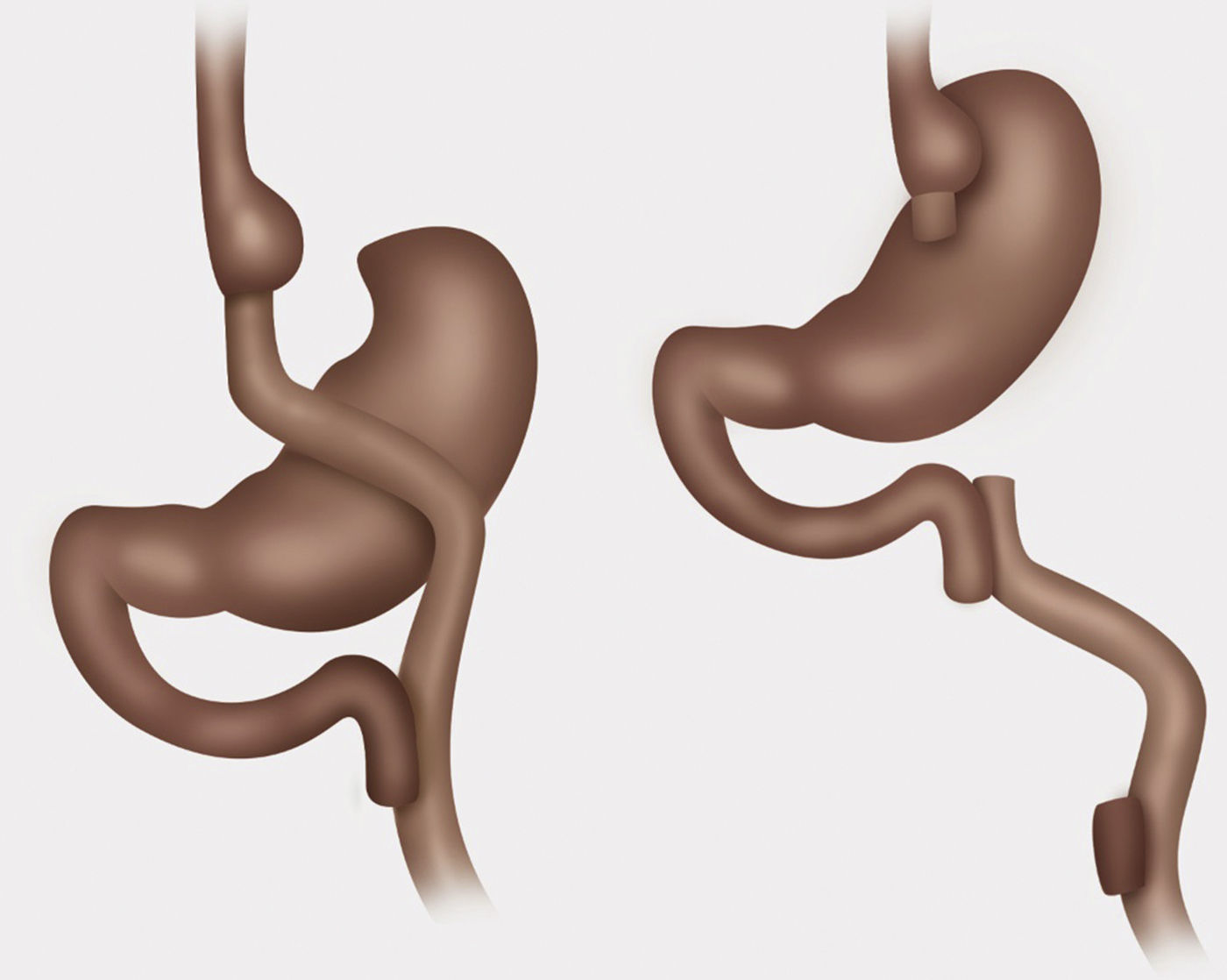
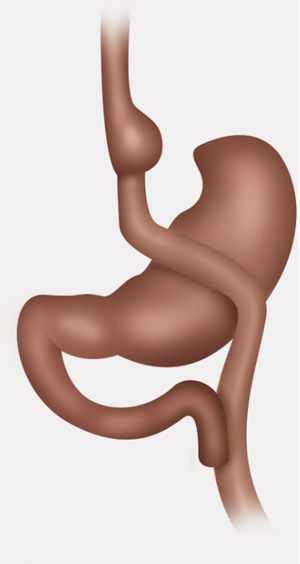
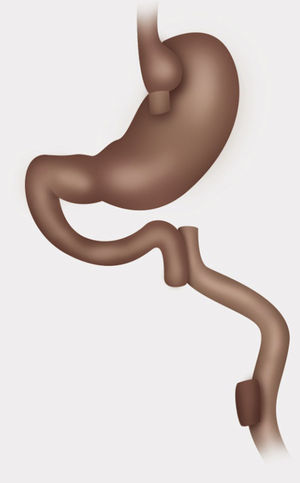
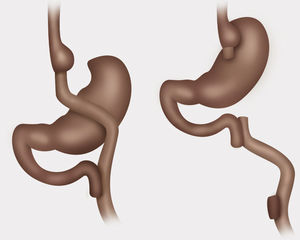
Técnica quirúrgicaPaciente en posición francesa con inclinación leve anti-trendelenburg, utilizando técnica con 5 trocares. Medición de asas, marcando pinzas a 10cm de su extremo distal, asa alimentaria antecólica de 120cm, biliar de 30cm desde ángulo de Treitz y asa común 510cm hasta válvula ileocecal. Se descartaron hernias internas, ya sea de brecha mesentérica o espacio de Petersen. Disección con bisturí Harmonic Ace® + Shears, liberando adherencias de pouch gástrico y estómago excluido. Sección de asa alimentaria yeyunal lo más proximal posible, preservando una buena irrigación, 3cm de la gastro-entero anastomosis usando stapler lineal (Echelon Flex™ Powered Endopath® Stapler de Ethicon) con carga blanca de 60mm. Gastro-gastro anastomosis de cara posterior de pouch gástrico con cara anterior de estómago excluido mediante stapler lineal carga azul de 60mm, cierre de gastrotomía para stapler con sutura manual de Vicryl® 3.0. Sección de asa biliar a 5cm de pie de Y-en-Roux con stapler lineal carga blanca de 60mm, luego reconstitución de tránsito yeyunoyeyunal con stapler lineal carga blanca de 60mm. Cierre de enterotomía para stapler con sutura manual de Vicryl® 3.0 (figs. 1-3).
Control con prueba de azul de metileno de gastro-gastro anastomosis, no dejamos drenajes. No realizamos sutura de refuerzo sobre las líneas de stapler, no obstante hacemos hemostasia con clips metálicos sobre línea de stapler. Realizamos de rutina cierre de todos los puertos de trocares mayores a 5mm con Vicryl 0. La duración de la cirugía fue de 4h y 15min. La paciente es dada de alta al 4.o día postoperatorio con buena tolerancia al régimen líquido y luego papilla.
DiscusiónLas complicaciones por malnutrición secundarias al BG son raras. En la literatura existe copiosa información respecto a la cirugía revisional en casos de BG con baja pérdida de peso, reganancia de peso o complicación de la CB9. Pero en casos de malnutrición severa, síndrome de dumping con o sin hipoglucemia posprandial, anemia, deficiencia de vitaminas y minerales, vómitos y náuseas intratables, úlcera recurrente de anastomosis gastro-yeyunal, entre otros, hay escasos reportes con buenos resultados, en los cuales se considera una buena alternativa recuperar la anatomía normal, con o sin manga gástrica durante el procedimiento3. Sin embargo, creemos que agregar una técnica bariátrica como una manga gástrica a una cirugía de reversión de BG aumenta la morbilidad en un paciente que no está en óptimas condiciones. En la literatura, Himpens et al. publicaron el año 2006 el primer artículo en el que se describe la reversión laparoscópica de BG a anatomía normal, secundaria a dumping severo incapacitante10. Una vez que se demostró la posibilidad de retornar a anatomía normal, aparecen nuevas revisiones con casos similares, ya sea por vía abierta o laparoscópica, los cuales muestran una mejoría de sus síntomas tras la reversión del BG, e incluso recobran la condición inicial previa a la indicación de CB. Solo en la publicación realizada por Vilallonga et al. en el año 2013, se describe un paciente que no regresa completamente de su estado de caquexia posreversión y 3 desarrollaron reflujo gastroesofágico y diarrea crónica posreversión11. Pero en la revisión de la literatura, no encontramos reportes como en el caso recientemente expuesto, en el cual el síntoma inicial posterior al BG se caracterizó por malnutrición y diarrea crónica. Creemos que nuestro caso clínico se debe a un síndrome de dumping temprano severo, que conlleva caquexia y diarrea crónica, pero esto no se pudo definir con certeza.
El manejo propuesto por varios autores se inicia con la evaluación realizada por un nutricionista y un psicólogo, buscando determinar otra causa distinta al BG, por un periodo de tiempo aproximado de 3 meses. Si los índices nutricionales no mejoran, se propone la instalación de una gastrostomía por tubo al estómago remanente (GER), para reforzar la ingesta. Ante una mala respuesta, cabe considerar otra la causa del cuadro. Si se observa mejoría, existe la posibilidad de revertir el BG a anatomía normal11,12. Estamos de acuerdo que la alimentación por GER es una buena alternativa para mejorar el estado nutricional preoperatorio de los pacientes. En nuestro caso no utilizamos esta vía dada la respuesta satisfactoria a la intervención del equipo interdisciplinario, deteniendo su pérdida de peso y presentando buenos parámetros de laboratorio desde el punto de vista nutricional.
También es importante mencionar que, al igual que en este caso, no es infrecuente que estos pacientes terminen siendo tratados en centros diferentes al lugar donde se realizó su primera CB, lo cual en ocasiones dificulta la obtención de información de sus antecedentes, cobrando más importancia realizar un estudio anatómico completo preoperatorio.
Respecto a la técnica quirúrgica, creemos que estos procedimientos presentan un gran desafío para el equipo quirúrgico. El abordaje laparoscópico es seguro, siempre y cuando sea realizado en centros especializados, dedicados a esta patología y con buena destreza en cirugía laparoscópica avanzada.
ConclusiónLa pérdida excesiva de peso post-BG es una complicación de difícil manejo. Existen pocos reportes en la literatura respecto a cuándo y a quién indicar una cirugía para revertir un BG a anatomía normal. Según nuestra experiencia, la evaluación y manejo por nuestro equipo interdisciplinario fue un pilar fundamental para el buen resultado en esta paciente.
La cirugía se realizó mediante un abordaje laparoscópico sin complicaciones.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesNo existe conflicto de intereses de parte de los autores del trabajo.
Al Dr. Julio Fernando González Pardo por su buena disposición para leer nuestro trabajo y aportar con sus opiniones y experiencia.