La arteriografía cerebral es la técnica de referencia para el diagnóstico y tratamiento de enfermedades cerebrovasculares. No obstante, no está exenta de complicaciones.
ObjetivoDeterminar la incidencia de las complicaciones derivadas de la arteriografía cerebral terapéutica (ACT) y evaluar cuáles son los factores de riesgo asociados a la aparición de complicaciones tanto locales como intracraneales.
MetodologíaEstudio retrospectivo transversal sobre las ACT realizadas en el año 2018 que ingresaban en la Unidad de Ictus del Hospital Clínic de Barcelona. El estudio fue aprobado por el Comité Ético del centro. Se recopilaron variables demográficas, clínicas, analíticas y derivadas del procedimiento. Se incluyeron todos los pacientes mayores de 18 años sometidos a una ACT durante el 2018. Se excluyeron los pacientes sometidos a arteriografías cerebrales diagnósticas y con una estancia hospitalaria menor a 24 horas. Se utilizó el test U de Mann Whitney para la comparación de variables cuantitativas y el test χ2 de Pearson para las cualitativas.
ResultadosLas complicaciones han sido frecuentes, llegándose a producir casi en la mitad de la muestra (44%). Se ha asociado la mayor duración de la arteriografía con un aumento de las complicaciones locales (p = 0,005). Las complicaciones intracraneales ocurrieron en un 33% de los pacientes sometidos a trombectomía mecánica y se asociaron con presentar una edad más avanzada (p = 0,012), el uso del stent (asociado o no a aspiración) (p = 0,003) y una recanalización completa (p = 0,02), así como el comportar un peor estado funcional al alta (p = 0,006).
ConclusionesLas complicaciones derivadas de la ACT son frecuentes. Se debe conocer su importancia e incidencia para poder detectar aquellos sujetos con mayor riesgo a su desarrollo por sus implicaciones funcionales y de aumento de estancia hospitalaria.
Although cerebral angiography is the reference technique for the diagnosis and treatment of cerebrovascular diseases, it is not without complications.
ObjectivesTo determine the incidence and risk factors of complications derived from therapeutic cerebral angiography (TCA), as well as to assess the risk factors associated with the appearance of local and intracranial complications.
MethodologyRetrospective cross-sectional study on TCAs carried out in 2018 on admission to the Stroke Unit of the Hospital Clínic de Barcelona. The study was approved by the centre's ethics committee. Demographic, clinical, analytical, and procedure-derived variables were collected. All patients older than 18 years undergoing TCA were included. Patients undergoing diagnostic cerebral arteriography and/or with a hospital stay less than 24 hours were excluded. The Mann-Whitney U test was used for the comparison of quantitative variables and Pearson's χ2 test for the qualitative variables.
ResultsComplications were frequent, occurring in almost half of the sample (44%). A longer duration of arteriography was associated with an increase in local complications (p = .005). Intracranial complications occurred in 33% of the patients who underwent mechanical thrombectomy and were associated with older age (p = .012), stent use (associated or not with aspiration) (p = .003), and complete recanalization (p = .02), as well as having a worse functional status at discharge (p = .006).
ConclusionsComplications derived from ACT are frequent. Their importance and incidence must be known to detect those subjects at higher risk for developing them due to their functional implications and increased hospital stay.
La arteriografía o angiografía cerebral se ha convertido en la técnica de referencia para el diagnóstico y el tratamiento de muchas enfermedades cerebrovasculares, especialmente en el tratamiento agudo del ictus isquémico1,2 y para el tratamiento de aneurismas cerebrales3.
Para su realización se utiliza habitualmente el acceso por la arteria femoral, ya que permite el uso de catéteres de mayor tamaño4, aunque también se puede utilizar el acceso radial. La punción femoral se realiza al lado de la cabeza del fémur, una zona fácil de comprimir una vez finalizado el tratamiento5. El tiempo de duración de una angiografía cerebral depende de si se trata de una arteriografía diagnóstica, en la que suele ser menor a una hora, hasta varias horas en el caso de tratamientos complejos de ictus isquémicos agudos. Al finalizar el procedimiento, el catéter se retira y se realiza hemostasia mediante la compresión manual de la arteria femoral o bien, mediante el cierre percutáneo del punto de punción5. Tanto de la técnica de acceso como del cierre por punción femoral dependen las complicaciones derivadas de esta intervención4.
La ventaja principal de esta técnica es que permite la valoración precisa y a tiempo real de la circulación cerebral, y a su vez, ofrece la posibilidad de realizar procedimientos terapéuticos oclusivos en el caso de los aneurismas cerebrales o de las malformaciones arteriovenosas y recanalizadores en los ictus isquémicos.
A pesar de ser una técnica segura, se trata de un procedimiento invasivo que no está exento de complicaciones, desde locales, hasta sistémicas que pueden comportar una morbimortalidad elevada1,5–8. Las complicaciones más frecuentes que destacan en la literatura publicada son las hemorragias locales. Una de las más comunes es la aparición de un hematoma inguinal en la zona de la punción9, seguida del hematoma retroperitoneal que puede llegar a requerir transfusiones sanguíneas o evacuaciones quirúrgicas5,8. Destacan también entre las complicaciones locales, la aparición de un pseudoaneurisma o de fístulas arteriovenosas por alteraciones de la integridad de los vasos sanguíneos, isquemia de la extremidad por oclusión de un vaso9, incluso infecciones locales10.
Los factores asociados a las complicaciones que se reportan son varios: un índice de masa corporal bajo9,10, el uso de antitrombóticos9, edad avanzada, el sexo femenino10, mayor calibre de los dispositivos utilizados en la angiografía9,10 y realizar una arteriografía terapéutica frente a una diagnóstica, entre otros9.
En cuanto a las complicaciones relacionadas específicamente con las embolizaciones aneurismáticas, existe un riesgo de perforación arterial durante el tratamiento de aneurismas rotos, en comparación al tratamiento diferido de aneurismas cerebrales diagnosticados de forma incidental8. Respecto al tratamiento endovascular del ictus, la hemorragia intracraneal, ya sea una transformación hemorrágica en el núcleo del infarto o una hemorragia subaracnoidea, es la complicación más grave que puede relacionarse con este procedimiento, puesto que puede agravar el pronóstico funcional e incluso vital del paciente11. Puede ocurrir durante el procedimiento o hasta 72 h después de la realización del tratamiento y puede ser sintomática (empeoramiento del estado neurológico) o asintomática. Muchos pacientes sometidos a una trombectomía mecánica reciben tratamiento fibrinolítico, lo que podría ser un factor de riesgo, aunque no existe suficiente evidencia científica12. A pesar de que la arteriografía o angiografía cerebral es una técnica que se ha ido perfeccionando a lo largo de los años, todavía se observan complicaciones vasculares periféricas relacionadas con el punto de punción y complicaciones intracraneales secundarias. Todo ello, además de relacionarse con un riesgo funcional y vital para el paciente, comporta alargar la estancia hospitalaria y, consecuentemente, un aumento de costes significativo.
Debido a que en la literatura publicada no encontramos información suficiente sobre las complicaciones derivadas de las arteriografías cerebrales, nos propusimos estudiar de manera retrospectiva a todos los sujetos de nuestro centro que requirieran de al menos una arteriografía cerebral terapéutica (mayoritariamente tratamientos endovasculares de los ictus isquémicos de gran vaso, pero también, tratamientos endovasculares de aneurismas cerebrales) para analizar la tasa de complicaciones y, a su vez, estudiar los posibles factores desencadenantes. Se ha considerado a priori que el tiempo de duración del procedimiento, el uso de diferentes dispositivos, la edad y el tratamiento antitrombótico asociado podrían ser algunos de ellos.
La presencia de complicaciones tanto locales como intracraneales derivadas de la realización de la arteriografía cerebral terapéutica pueden suponer empeoramientos clínicos (desde leves a graves) en los pacientes y provocar un aumento en la estancia hospitalaria. Por dichos motivos, el objetivo de este estudio ha sido determinar la incidencia y los factores de riesgo de las complicaciones relacionadas con la arteriografía cerebral terapéutica en la Unidad de Ictus (UI) del Hospital Clínic.
MetodologíaDiseño del estudioEstudio retrospectivo transversal en el que se evaluaron las historias clínicas de los pacientes sometidos a una arteriografía cerebral terapéutica entre el 1 de enero del 2018 hasta el 31 de diciembre del 2018 en nuestro centro. Se partió de dos bases de datos recogidas por el Servicio de Neurología y Angiorradiología del Hospital Clínic: una con todos los pacientes a los que se les realizó una embolización aneurismática y la otra con todas las trombectomías mecánicas realizadas entre el 1 de enero del 2018 hasta el 31 de diciembre del 2018. El reclutamiento se realizó por muestreo intencional no aleatorio Se incluyeron pacientes mayores de 18 años que ingresaran en la Unidad de Ictus tras la realización de una arteriografía cerebral terapéutica, ya fuese para el tratamiento mecánico del ictus o embolización aneurismática. Por otro lado, se excluyó a los pacientes a los que se les había realizado una arteriografía diagnóstica y pacientes de otros hospitales de referencia que permanecían menos de 24 h en nuestro centro.
Para la recogida de variables se utilizó un cuestionario elaborado por los investigadores en una hoja Excel. Se recaudó información sobre variables sociodemográficas (edad, sexo), variables clínicas (factores de riesgo cardiovascular, el grado de independencia, tratamiento anticoagulante o antiagregante y valores analíticos relacionados con el hemograma y la coagulación previos al tratamiento). Se recogieron también variables relacionadas con el tratamiento (tratamiento fibrinolítico, tiempo desde el inicio del ictus hasta la punción arterial en trombectomía mecánica [TM], tiempo de duración del procedimiento, técnica utilizada para el tratamiento endovascular, calibre del introductor, grado de reperfusión en TM y complicaciones durante el ingreso).
Para evaluar el grado de independencia, se utilizó la escala de Rankin modificada (mRs), donde 0 es completamente independiente, 5 completamente dependiente y 6 exitus vitae13. Para evaluar el grado de reperfusión se usó la escala Thrombolysis in Cerebral Infarction scale (TICI), que describe el grado de recanalización arterial, siendo 0 con ausencia de recanalización y 3 recanalización completa14.
Las complicaciones se clasificaron en locales, refiriéndose al punto de punción e intracraneales, destacando transformaciones hemorrágicas o hemorragias subaracnoideas tras el procedimiento.
Métodos estadísticosTodas las variables cualitativas se presentaron como frecuencias absolutas y relativas, y las cuantitativas como medianas y con su desviación típica. Las diferencias entre los grupos de las variables cuantitativas se realizaron con el test U de Mann Whitney y las de las variables cualitativas se compararon con el test χ2 de Pearson. Todos los análisis fueron de dos colas con un umbral de significación establecido en 0,05. El análisis estadístico de los resultados se realizó con el paquete SPSS para IOS (versión 21 para IOS; IBM Corp., Armonk, NY, EE. UU.).
Consideraciones éticasEl proyecto fue aprobado por el Comité Ético del Hospital Clínic. Debido a que el estudio recogió datos retrospectivos, no se requirió consentimiento informado de los participantes. No obstante, los códigos de identificación personal fueron encriptados manteniendo el anonimato de las personas del estudio. El equipo implicado únicamente trabajó con datos anonimizados.
ResultadosSe identificaron 158 individuos a los que se les realizó una arteriografía cerebral terapéutica y con los criterios de inclusión y exclusión descritos anteriormente. De todos ellos, 132 (84%) sujetos precisaron la arteriografía cerebral para realizar una TM debido a que habían presentado un ictus isquémico con oclusión de un gran vaso, y los otros 26 (16%) individuos la precisaron para realizar la embolización de aneurismas (EA) cerebrales. Del total de la muestra, hubo 87 mujeres (55%) y 71 hombres (45%). La media de la edad fue de 73 años y la desviación típica (dt) de 12,95.
Análisis de las complicaciones totalesDel total de la muestra, hubo 78 complicaciones, 34 de ellas (44%) locales (hematoma local, hematoma profundo y sangrado) y 44 (56%) complicaciones intracraneales (transformación hemorrágica o hemorragia subaracnoidea). Solo hubo 8 (5%) individuos que presentaron ambas complicaciones, por lo que 70 sujetos (44%) presentaron algún tipo de complicación.
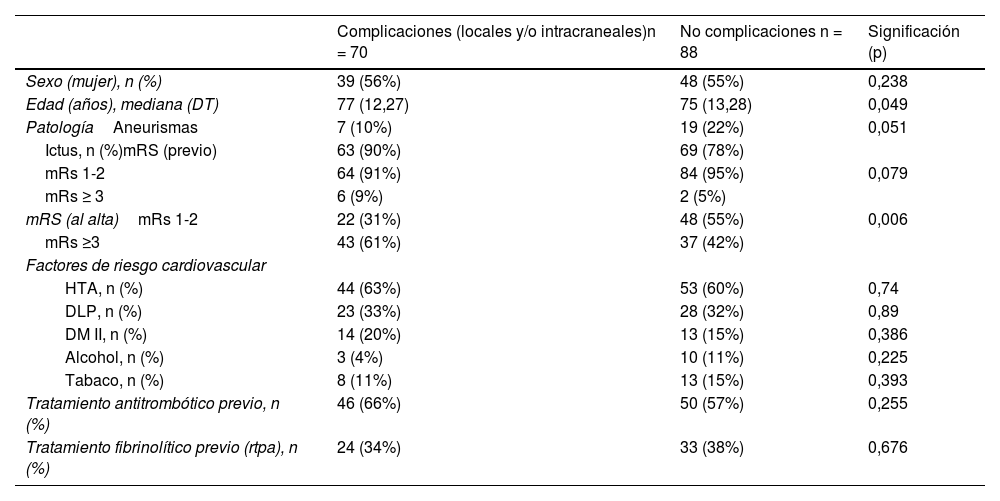
La media de edad de los individuos que presentaron alguna complicación (local o intracraneal) fue de 74,5 años (dt = 12,27). De estos, 39 fueron mujeres y 31 hombres. No hubo diferencias en la distribución de factores de riesgo cardiovascular (hipertensión arterial [HTA], dislipemia [DLP], diabetes mellitus tipo II [DM II], tabaco y alcohol), entre los grupos de complicaciones totales y no complicaciones. En cuanto a la asociación entre el tratamiento antitrombótico previo y el fibrinolítico no hubo diferencias entre ambos grupos (p = 0,225 y p = 0,676, respectivamente). Los pacientes que durante el ingreso recibieron tratamiento antitrombótico presentaron una mayor tasa de complicación que los que no (p < 0,001).
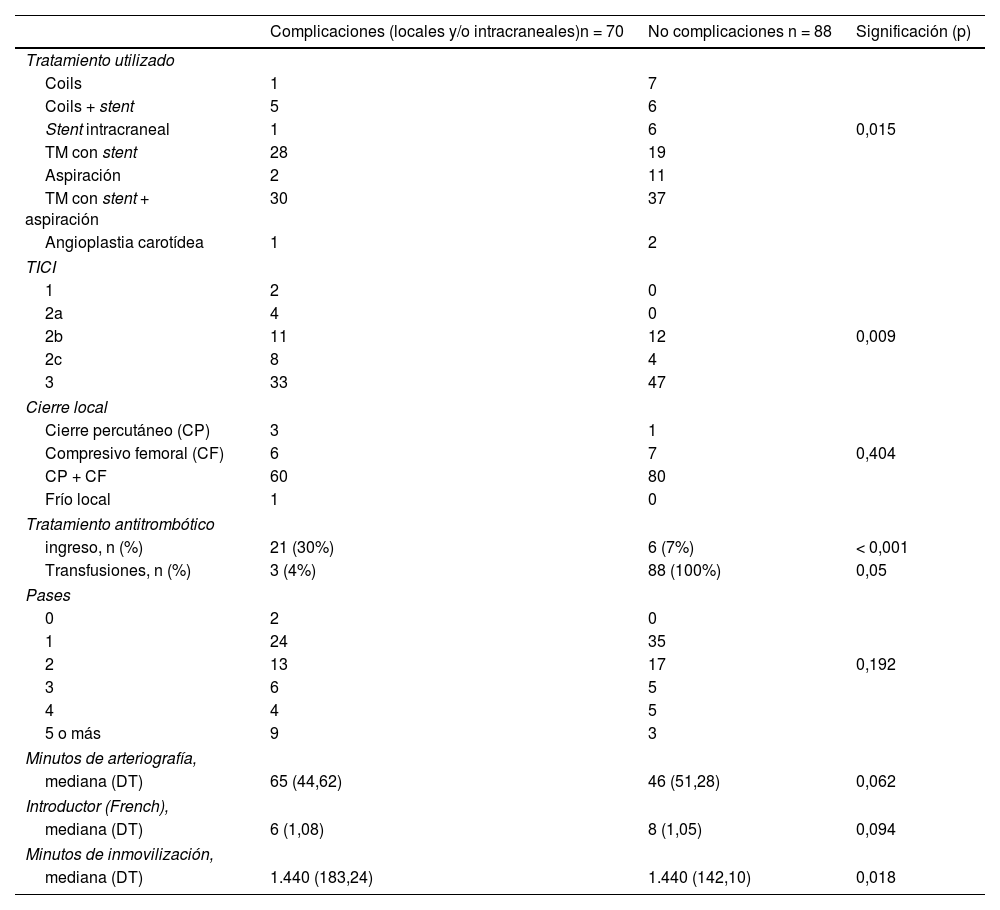
Los pacientes tratados con TM con stent asociado o no a aspiración se asociaron a mayor tasa de complicaciones (p = 0,015) (tabla 1). Aquellos que presentaron una recanalización completa o TICI 3, se asociaron a un mayor número de complicaciones que los que presentaron una recanalización incompleta o ausencia de recanalización (p = 0,009). Los minutos de duración de la arteriografía, el calibre del introductor y los minutos de inmovilización de la extremidad inferior no presentaron diferencias significativas entre ambos grupos. Los parámetros analíticos del hemograma y de la coagulación, tanto previos como posteriores a la arteriografía, no se asociaron al hecho de presentar complicaciones. Por último, en relación con las transfusiones y con la discapacidad al alta, como era esperable, existía de forma estadísticamente significativa una mayor tasa de complicaciones en los pacientes transfundidos y con una discapacidad desfavorable (p = 0,05 y p = 0,006, respectivamente) (tablas 1 y 2).
Diferencias entre grupo de complicaciones y no complicaciones
| Complicaciones (locales y/o intracraneales)n = 70 | No complicaciones n = 88 | Significación (p) | |
|---|---|---|---|
| Sexo (mujer), n (%) | 39 (56%) | 48 (55%) | 0,238 |
| Edad (años), mediana (DT) | 77 (12,27) | 75 (13,28) | 0,049 |
| PatologíaAneurismas | 7 (10%) | 19 (22%) | 0,051 |
| Ictus, n (%)mRS (previo) | 63 (90%) | 69 (78%) | |
| mRs 1-2 | 64 (91%) | 84 (95%) | 0,079 |
| mRs ≥ 3 | 6 (9%) | 2 (5%) | |
| mRS (al alta)mRs 1-2 | 22 (31%) | 48 (55%) | 0,006 |
| mRs ≥3 | 43 (61%) | 37 (42%) | |
| Factores de riesgo cardiovascular | |||
| HTA, n (%) | 44 (63%) | 53 (60%) | 0,74 |
| DLP, n (%) | 23 (33%) | 28 (32%) | 0,89 |
| DM II, n (%) | 14 (20%) | 13 (15%) | 0,386 |
| Alcohol, n (%) | 3 (4%) | 10 (11%) | 0,225 |
| Tabaco, n (%) | 8 (11%) | 13 (15%) | 0,393 |
| Tratamiento antitrombótico previo, n (%) | 46 (66%) | 50 (57%) | 0,255 |
| Tratamiento fibrinolítico previo (rtpa), n (%) | 24 (34%) | 33 (38%) | 0,676 |
DT: desviación típica; mRs: Escala de Rankin modificada; HTA: hipertensión arterial; DLP: dislipemia, DM II: diabetes mellitus tipo 2; rtpa: tratamiento fibrinolítico.
Diferencias entre grupo de complicaciones y no complicaciones relacionadas con la arteriografía
| Complicaciones (locales y/o intracraneales)n = 70 | No complicaciones n = 88 | Significación (p) | |
|---|---|---|---|
| Tratamiento utilizado | |||
| Coils | 1 | 7 | |
| Coils + stent | 5 | 6 | |
| Stent intracraneal | 1 | 6 | 0,015 |
| TM con stent | 28 | 19 | |
| Aspiración | 2 | 11 | |
| TM con stent + aspiración | 30 | 37 | |
| Angioplastia carotídea | 1 | 2 | |
| TICI | |||
| 1 | 2 | 0 | |
| 2a | 4 | 0 | |
| 2b | 11 | 12 | 0,009 |
| 2c | 8 | 4 | |
| 3 | 33 | 47 | |
| Cierre local | |||
| Cierre percutáneo (CP) | 3 | 1 | |
| Compresivo femoral (CF) | 6 | 7 | 0,404 |
| CP + CF | 60 | 80 | |
| Frío local | 1 | 0 | |
| Tratamiento antitrombótico | |||
| ingreso, n (%) | 21 (30%) | 6 (7%) | < 0,001 |
| Transfusiones, n (%) | 3 (4%) | 88 (100%) | 0,05 |
| Pases | |||
| 0 | 2 | 0 | |
| 1 | 24 | 35 | |
| 2 | 13 | 17 | 0,192 |
| 3 | 6 | 5 | |
| 4 | 4 | 5 | |
| 5 o más | 9 | 3 | |
| Minutos de arteriografía, | |||
| mediana (DT) | 65 (44,62) | 46 (51,28) | 0,062 |
| Introductor (French), | |||
| mediana (DT) | 6 (1,08) | 8 (1,05) | 0,094 |
| Minutos de inmovilización, | |||
| mediana (DT) | 1.440 (183,24) | 1.440 (142,10) | 0,018 |
TM: trombectomía mecánica; TICI: escala de reperfusión arterial; CP: cierre percutáneo; CF: compresivo femoral; DT: desviación típica.
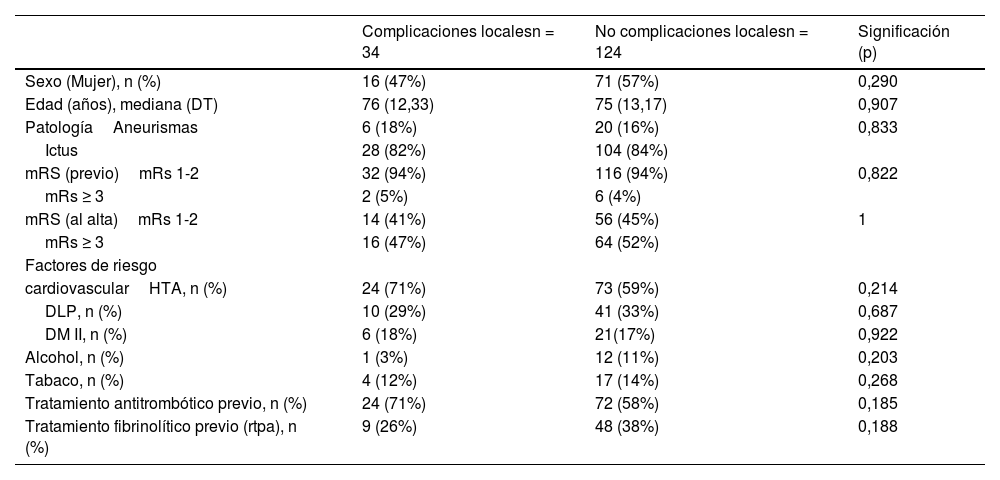
La media de edad de los individuos que presentaron alguna complicación local fue de 72,65 años. De estos, 16 fueron mujeres y 18 hombres. No hubo diferencias en la distribución de factores de riesgo cardiovascular (HTA, DM II, DLP, alcohol y tabaco) entre los grupos que habían presentado alguna complicación local y los que no la habían presentado. Tampoco se asoció a complicaciones locales el tratamiento antitrombótico previo (p = 0,185) ni el tratamiento fibrinolítico (p = 0,188). Analíticamente, el hematocrito (p = 0,009) y la hemoglobina previa (p = 0,018) más elevados se asociaron con presentar complicaciones locales.
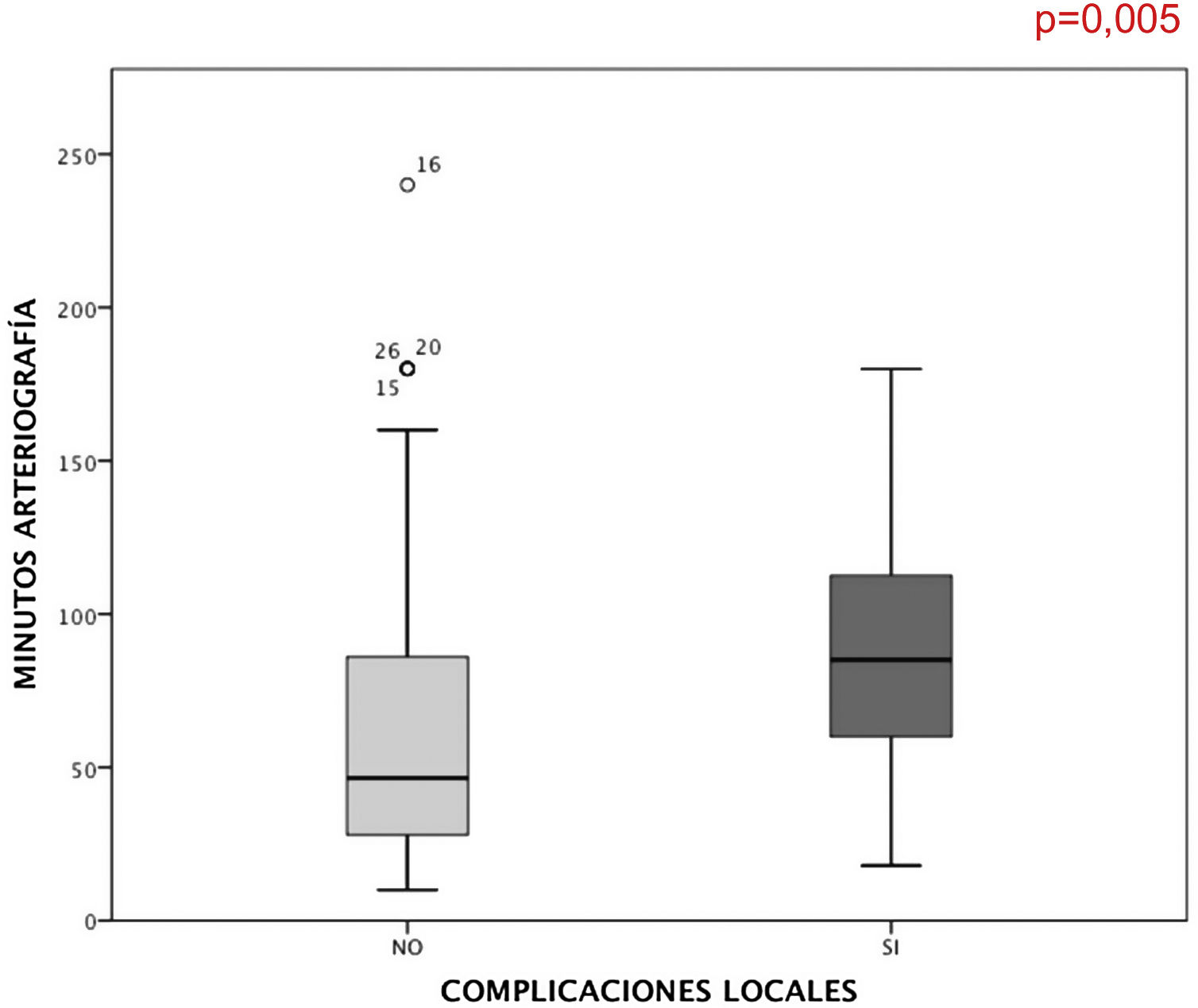
En los valores de la arteriografía, ni el tratamiento endovascular utilizado (p = 0,691), ni el TICI (p = 0,843) ni el número de pases (p = 0,08) se asociaron al hecho de presentar más complicaciones locales. Por otra parte, a mayor rapidez de tratamiento del ictus (tiempo ictus-punción arterial) ocurrían más complicaciones locales (p = 0,034) (tablas 3 y 4). Finalmente, se destaca que a mayor duración de la arteriografía ocurría una mayor tasa de complicaciones locales (p = 0,005) (fig. 1).
Diferencias entre grupo de complicaciones locales y no complicaciones locales
| Complicaciones localesn = 34 | No complicaciones localesn = 124 | Significación (p) | |
|---|---|---|---|
| Sexo (Mujer), n (%) | 16 (47%) | 71 (57%) | 0,290 |
| Edad (años), mediana (DT) | 76 (12,33) | 75 (13,17) | 0,907 |
| PatologíaAneurismas | 6 (18%) | 20 (16%) | 0,833 |
| Ictus | 28 (82%) | 104 (84%) | |
| mRS (previo)mRs 1-2 | 32 (94%) | 116 (94%) | 0,822 |
| mRs ≥ 3 | 2 (5%) | 6 (4%) | |
| mRS (al alta)mRs 1-2 | 14 (41%) | 56 (45%) | 1 |
| mRs ≥ 3 | 16 (47%) | 64 (52%) | |
| Factores de riesgo | |||
| cardiovascularHTA, n (%) | 24 (71%) | 73 (59%) | 0,214 |
| DLP, n (%) | 10 (29%) | 41 (33%) | 0,687 |
| DM II, n (%) | 6 (18%) | 21(17%) | 0,922 |
| Alcohol, n (%) | 1 (3%) | 12 (11%) | 0,203 |
| Tabaco, n (%) | 4 (12%) | 17 (14%) | 0,268 |
| Tratamiento antitrombótico previo, n (%) | 24 (71%) | 72 (58%) | 0,185 |
| Tratamiento fibrinolítico previo (rtpa), n (%) | 9 (26%) | 48 (38%) | 0,188 |
DT: desviación típica; mRs: Escala de Rankin modificada; HTA: hipertensión arterial; DLP: dislipemia, DM II: diabetes mellitus tipo 2; rtpa: tratamiento fibrinolítico.
Diferencias entre grupo de complicaciones locales y no complicaciones locales relacionadas con la arteriografía
| Complicacioneslocales | No complicaciones | Significación (p) | |
|---|---|---|---|
| n = 34 | n = 124 | ||
| Tratamiento utilizadoCoils | 1 | 7 | |
| Coils + stent | 4 | 7 | |
| Stent intracraneal | 1 | 6 | 0,691 |
| TM con stent | 10 | 37 | |
| Aspiración | 1 | 1 | |
| TM con stent + aspiración | 15 | 15 | |
| Angioplastia carotídea | 1 | 1 | |
| TICI1 | 1 | 1 | |
| 2a | 3 | 1 | |
| 2b | 19 | 4 | 0,843 |
| 2c | 9 | 3 | |
| 3 | 64 | 16 | |
| Cierre localCierre percutáneo (CP) | 2 | 2 | |
| Compresivo femoral (CF) | 4 | 9 | 0,385 |
| CP + CF | 28 | 112 | |
| Frío local | 0 | 1 | |
| Tratamiento antitrombótico ingreso, n (%) | 29 (85%) | 102 (82%) | 0,677 |
| Transfusiones, n (%) | 3 (8%) | 124 (100%) | 0,001 |
| Pases0 | 1 | 1 | |
| 1 | 11 | 48 | |
| 2 | 4 | 26 | 0,08 |
| 3 | 0 | 11 | |
| 4 | 2 | 7 | |
| 5 o más | 7 | 5 | |
| Minutos de arteriografia, mediana (DT) | 85 (41,10) | 47 (49,33) | 0,005 |
| Introductor (French), | 6 (1,05)mediana (DT) | 6 (1,09) | 0,413 |
| Minutos de inmovilización, mediana (DT)Minutos Ictus- Punción, | 1.440 (257,93)127 (100,62) | 1.440 (121,21)174 (107,11) | 0,0170,034 |
| mediana (DT)Analítica (previa), mediana (DT)Hematocrito | 45 (5,90) | 41 (4,47) | 0,009 |
| Hemoglobina | 147 (18,73) | 135 (15,48) | 0,018 |
| Plaquetas | 239 (65,25) | 236 (74,83) | 0,993 |
| Tiempo Quick | 12 (3,71) | 12 (5,37) | 0,488 |
| INR | 1 (0,23) | 1 (0,32) | 0,199 |
| Analítca (post), mediana (RIQ) | |||
| Hematocrito | 38 (7,23) | 38 (4,59) | 0,849 |
| Hemoglobina | 124 (23,38) | 124 (16,25) | 0,685 |
| Plaquetas | 227 (82,84) | 218 (70,85) | 0,719 |
| Tiempo Quick | 12 (5,02) | 13 (4,28) | 0,584 |
TM: trombectomía mecánica; TICI: escala de reperfusión arterial; CP: cierre percutáneo; CF: compresivo femoral; DT: desviación típica; INR: índice internacional normalizado.
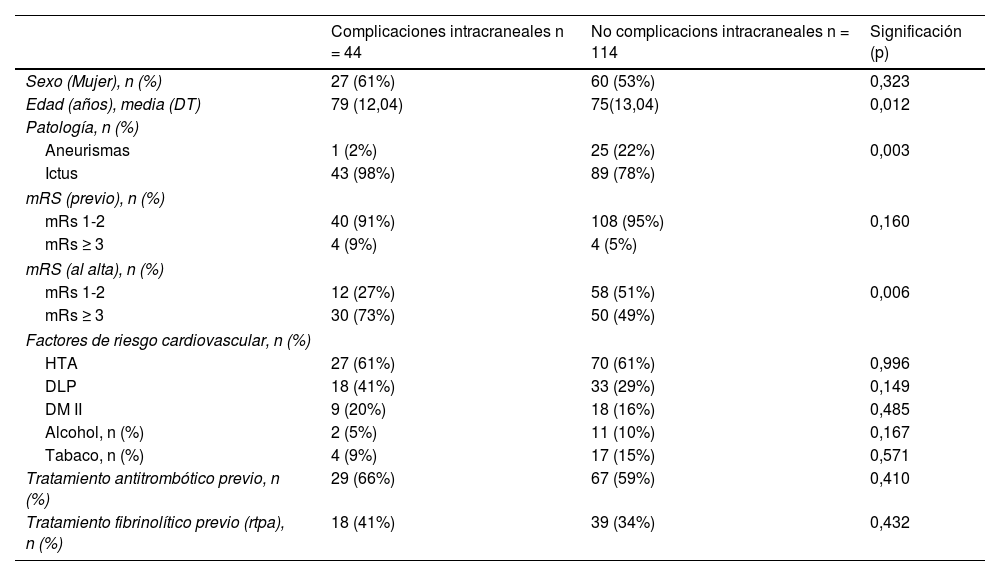
La media de edad de los individuos que presentaron alguna complicación intracraneal fue de 76,84 años, significativamente mayor respecto al grupo de los que no presentaron complicaciones intracraneales (p = 0,012). De estos, 27 fueron mujeres y 17 fueron hombres. Las complicaciones intracraneales ocurrieron en el 97,8% en las TM, suponiendo un 33% del total de las TM y solo hubo un caso (2,2%) de complicaciones intracraneales (p = 0,003) en EA (hemorragia subaracnoidea secundaria).
No hubo diferencias significativas en el sexo, ni en los factores de riesgo cardiovascular entre los que presentaron las complicaciones intracraneales y los que no. Tampoco las hubo en haber recibido tratamiento trombolítico antes de realizarse la arteriografía (tablas 5 y 6).
Diferencias entre grupo de complicaciones intracraneales y no complicaciones intracraneales
| Complicaciones intracraneales n = 44 | No complicacions intracraneales n = 114 | Significación (p) | |
|---|---|---|---|
| Sexo (Mujer), n (%) | 27 (61%) | 60 (53%) | 0,323 |
| Edad (años), media (DT) | 79 (12,04) | 75(13,04) | 0,012 |
| Patología, n (%) | |||
| Aneurismas | 1 (2%) | 25 (22%) | 0,003 |
| Ictus | 43 (98%) | 89 (78%) | |
| mRS (previo), n (%) | |||
| mRs 1-2 | 40 (91%) | 108 (95%) | 0,160 |
| mRs ≥ 3 | 4 (9%) | 4 (5%) | |
| mRS (al alta), n (%) | |||
| mRs 1-2 | 12 (27%) | 58 (51%) | 0,006 |
| mRs ≥ 3 | 30 (73%) | 50 (49%) | |
| Factores de riesgo cardiovascular, n (%) | |||
| HTA | 27 (61%) | 70 (61%) | 0,996 |
| DLP | 18 (41%) | 33 (29%) | 0,149 |
| DM II | 9 (20%) | 18 (16%) | 0,485 |
| Alcohol, n (%) | 2 (5%) | 11 (10%) | 0,167 |
| Tabaco, n (%) | 4 (9%) | 17 (15%) | 0,571 |
| Tratamiento antitrombótico previo, n (%) | 29 (66%) | 67 (59%) | 0,410 |
| Tratamiento fibrinolítico previo (rtpa), n (%) | 18 (41%) | 39 (34%) | 0,432 |
mRs: Escala de Rankin modificada; HTA: hipertensión arterial; DLP: dislipemia, DM II: diabetes mellitus tipo 2; rtpa: tratamiento fibrinolítico.
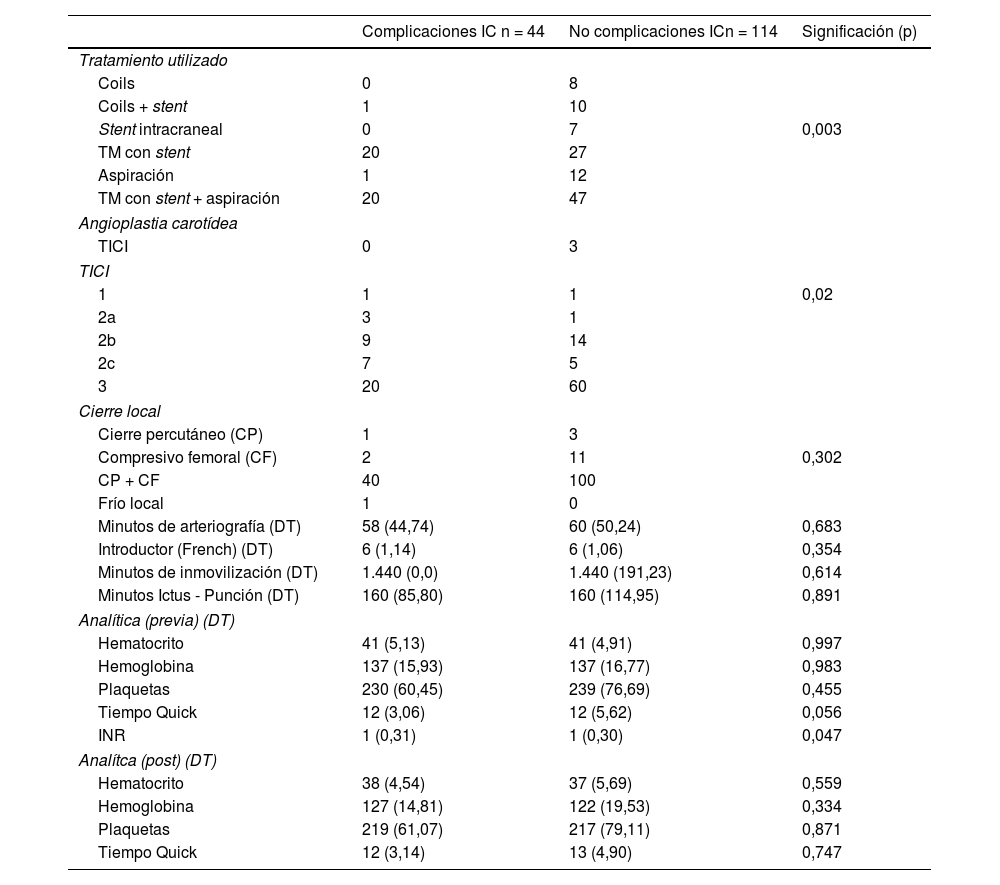
Diferencias entre grupo de complicaciones intracraneales (IC) y no complicaciones IC relacionadas con la arteriografía
| Complicaciones IC n = 44 | No complicaciones ICn = 114 | Significación (p) | |
|---|---|---|---|
| Tratamiento utilizado | |||
| Coils | 0 | 8 | |
| Coils + stent | 1 | 10 | |
| Stent intracraneal | 0 | 7 | 0,003 |
| TM con stent | 20 | 27 | |
| Aspiración | 1 | 12 | |
| TM con stent + aspiración | 20 | 47 | |
| Angioplastia carotídea | |||
| TICI | 0 | 3 | |
| TICI | |||
| 1 | 1 | 1 | 0,02 |
| 2a | 3 | 1 | |
| 2b | 9 | 14 | |
| 2c | 7 | 5 | |
| 3 | 20 | 60 | |
| Cierre local | |||
| Cierre percutáneo (CP) | 1 | 3 | |
| Compresivo femoral (CF) | 2 | 11 | 0,302 |
| CP + CF | 40 | 100 | |
| Frío local | 1 | 0 | |
| Minutos de arteriografía (DT) | 58 (44,74) | 60 (50,24) | 0,683 |
| Introductor (French) (DT) | 6 (1,14) | 6 (1,06) | 0,354 |
| Minutos de inmovilización (DT) | 1.440 (0,0) | 1.440 (191,23) | 0,614 |
| Minutos Ictus - Punción (DT) | 160 (85,80) | 160 (114,95) | 0,891 |
| Analítica (previa) (DT) | |||
| Hematocrito | 41 (5,13) | 41 (4,91) | 0,997 |
| Hemoglobina | 137 (15,93) | 137 (16,77) | 0,983 |
| Plaquetas | 230 (60,45) | 239 (76,69) | 0,455 |
| Tiempo Quick | 12 (3,06) | 12 (5,62) | 0,056 |
| INR | 1 (0,31) | 1 (0,30) | 0,047 |
| Analítca (post) (DT) | |||
| Hematocrito | 38 (4,54) | 37 (5,69) | 0,559 |
| Hemoglobina | 127 (14,81) | 122 (19,53) | 0,334 |
| Plaquetas | 219 (61,07) | 217 (79,11) | 0,871 |
| Tiempo Quick | 12 (3,14) | 13 (4,90) | 0,747 |
TM: trombectomía mecánica; TICI: escala de reperfusión arterial; CP: cierre percutáneo; CF: compresivo femoral; INR: índice internacional normalizado.
En el tratamiento endovascular se objetivó una mayor tasa de complicaciones intracraneales en los pacientes tratados con stent asociado o no a aspiración (p = 0,003) y aquellos en los que hubo una recanalización completa (p = 0,02). No hubo diferencias en el tiempo del ictus al tratamiento, en la duración del procedimiento o en el calibre del introductor y tampoco en los minutos de inmovilización. Únicamente hubo diferencias analíticas en cuanto al INR previo al tratamiento, que era más elevado en aquellos con complicaciones (p = 0,047)
DiscusiónLas complicaciones de la arteriografía han sido frecuentes, llegando a producirse en casi la mitad de los pacientes. Ni las complicaciones locales ni las intracraneales se han asociado a los factores de riesgo cardiovasculares, a los tratamientos antitrombóticos previos al ingreso ni al tratamiento fibrinolítico. En referencia al tratamiento combinado entre la trombólisis con alteplasa y la trombectomía mecánica, se están realizando estudios para evaluar el potencial efecto y el riesgo de complicaciones intracraneales de la aplicación de ambos tratamientos simultáneamente12.
Pese a que en la literatura publicada sobre el beneficio y seguridad de la trombectomía mecánica se describan las complicaciones locales del procedimiento, no se analizan ampliamente ni se determinan los factores de riesgo asociadas con ellas15. Nuestro hallazgo principal en relación con las complicaciones locales es la asociación a una mayor duración de la arteriografía, sin vincular el calibre del introductor ni el tipo de cierre utilizado con su aparición. Tampoco se documenta en otros trabajos la asociación de complicaciones locales con el calibre del introductor en pacientes sometidos a una trombectomía mecánica16.
La preferencia por el acceso femoral en la trombectomía mecánica viene dada por el mayor calibre del vaso y la necesidad de utilizar introductores y dispositivos de mayor tamaño. Los accesos braquial, radial o carotídeo directo son las alternativas cuando no es posible el acceso femoral17. El acceso radial se ha relacionado en una pequeña cohorte de ictus vertebrobasilares con una menor incidencia de complicaciones locales (hematomas, pseudoaneurismas) y un menor tiempo de procedimiento endovascular18. Aunque en este trabajo hay un sesgo de selección por limitarse a los ictus del territorio posterior y un número muy discreto de pacientes (ocho), si se confirma en ensayos clínicos aleatorizados, comparando los diferentes accesos vasculares, podría tratarse de una alternativa válida al menos en estos casos. El hecho de que las complicaciones locales se hayan relacionado con mayor tiempo de inmovilización se considera un sesgo de selección, puesto que los pacientes con las complicaciones locales han precisado más tiempo de reposo.
En cuanto a las complicaciones intracraneales en relación con la trombectomía mecánica hemos objetivado su aparición en un 33%, siendo anecdótica, en cambio, en las embolizaciones aneurismáticas. Nuestros datos son similares a los obtenidos en la literatura para la trombectomía mecánica, presentando una frecuencia entre 33 y 47%19,20. No se pueden analizar las complicaciones intracraneales entre los grupos de ictus isquémicos y aneurismas por tratarse de enfermedades distintas. Además, hay que destacar el sesgo de selección debido a que las arteriografías para el tratamiento de los aneurismas son programadas, mientras que todos los tratamientos de reperfusión en los ictus isquémicos son urgentes.
En cuanto al dispositivo utilizado, el stent retriever se ha relacionado con mayor tasa de complicaciones intracraneales vs. la aspiración aislada19,20, si bien un metaanálisis reciente no ha objetivado diferencias en cuanto a las complicaciones intracraneales entre estas dos técnicas, sin diferir tampoco la eficacia y el pronóstico a los tres meses entre ambos21.
En relación con la recanalización, las complicaciones intracraneales se asocian de forma significativa con la recanalización completa (TICI 3). En general, una buena recanalización (TICI 2b, 2c preferentemente) o una recanalización completa se asocian a un buen pronóstico. Hay investigaciones que han encontrado una asociación opuesta a nuestros resultados, siendo la recanalización completa un factor protector de complicaciones intracraneales hemorrágicas22. Las complicaciones traducen, como era esperable, un peor pronóstico al alta (medido por puntuaciones en la escala mRS igual o superior a 3), datos ya conocidos en la literatura23.
La limitación principal del estudio es el carácter retrospectivo de los datos, tanto por las pérdidas como por la validez de estos. Así mismo, el tipo de estudio unicéntrico y transversal limita la extrapolación de los datos, así como la recogida de datos en referencia a los tiempos evaluados. No obstante, las principales fortalezas del estudio serían que se trata de una muestra considerable de sujetos recogidos en un hospital terciario con una importante actividad de arteriografías cerebrales terapéuticas. El hecho de describir la incidencia y los factores de riesgo asociados a las complicaciones de este procedimiento (principalmente las locales) aporta nueva información a la literatura científica poco representada hasta el momento.
En conclusión, un gran porcentaje de los pacientes estudiados ha presentado alguna complicación, relacionando las complicaciones locales a una mayor duración del procedimiento. Las complicaciones intracraneales han ocurrido en las TM y se asocian principalmente a la edad y al tipo de tratamiento utilizado, comportando así un peor pronóstico funcional al alta.
Por lo tanto, en los cuidados de enfermería tras una arteriografía cerebral terapéutica debe destacarse la especial atención en los puntos de punción en aquellos pacientes que han tenido un procedimiento duradero, y de posibles cambios clínicos neurológicos en aquellos pacientes, principalmente ancianos, a los que se les ha realizado una trombectomía mecánica.
FinanciaciónSociedad Española de Enfermería Neurológica. Premio de Investigación. XXVIII Congreso Anual, 2021.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.