El ictus es una causa importante de morbimortalidad en adultos y supone un elevado coste sociosanitario. Las Guías de Buena Práctica Clínica (GBP) son herramientas útiles para mejorar los resultados en salud de los pacientes y la calidad de los cuidados.
ObjetivoEvaluar los resultados de implantación de una GBP para la atención de pacientes con ictus hospitalizados.
MétodoEstudio cuasi-experimental pre-post. Mayores de 18años ingresados en el Complejo Hospitalario Universitario de Albacete con diagnóstico de ictus. Periodos: Medición basal (T0; diciembre 2014); Inicio implantación (T1; octubre-diciembre 2015); Consolidación (T2; enero-diciembre 2016). Variables: Independiente: Implantación de la guía «Valoración del ictus mediante atención continuada». Variables de resultado: a)Proceso implantación: Valoración neurológica, disfagia, riesgo caídas, detección dolor, riesgo lesión por presión (LPP), educación sanitaria. b)Sobre el paciente: Neumonía por aspiración, caídas, independencia para actividades básicas de la vida diaria (ABVD), LPP, dolor.
ResultadosUn total de 457 pacientes (30 T0; 66 T1; 361 T2); 64,1% hombres, edad media 68,8años; ictus isquémicos 76,1%, 16,8% AIT y 7% hemorrágicos. No existieron diferencias estadísticamente significativas en edad, sexo e independencia para las ABVD entre periodos, sí respecto al tipo de ictus. En todas las variables de proceso se produjeron mejoras significativas por periodos. Como resultados en pacientes se produjeron 6 neumonías, 3 LPP y 7 caídas; un 54,5% eran independientes para las ABVD al alta.
ConclusionesExisten buenos niveles de implantación de todas las recomendaciones, detectando posibilidades de mejora en valoración de disfagia e independencia al alta, proporcionar educación sanitaria y sobre la cumplimentación de registros.
Stroke is a significant cause of morbidity and mortality in adults and implies high social and health costs. Best Practice Guidelines (BPG) are useful tools for improving patient health outcomes and quality of care.
AimTo evaluate the results of BPG implementation in the care of hospitalized stroke patients.
MethodPre-post quasi-experimental study. Sample: 18years old or older with a stroke diagnosis admitted to Albacete General Hospital. Duration or Timeline: Baseline measurement (T0; December 2014); Implementation start (T1; October-December 2015); Consolidation (T2; January-December 2016). Variables: Independent; implementation of the guideline “Stroke assessment across the continuum of care”.
Results(i)Implementation process: neurological assessment, dysphagia, fall risk, pain detection, pressure ulcer development risk (PUD), health education. (ii)Patient results: Aspiration pneumonia, falls, independence for basic activities of daily life (ADL), PUD, pain.
Results457 patients (30 T0, 66 T1, 361 T2). 64.1% men, mean age 68.8years; ischaemic stroke 76.1%, 16.8% transient ischaemic attack (TIA), and 7% haemorrhagic. There were no statistically significant differences in age, sex and independence for ADL between periods, but there were regarding types of stroke diagnoses. There were significant improvements in all process variables per period. The patient results were: 6 pneumonias, 3 PUD and 7 falls; 54.5% patients had ADL independence at discharge.
ConclusionsThere were good implementation results of all recommendations, detecting possibilities of improvement in dysphagia assessment and independence assessment at discharge, providing healthcare education and filling of records.
Según la Organización Mundial de la Salud (OMS), las enfermedades cerebrovasculares son la segunda causa de muerte a nivel mundial. En 2015 murieron en todo el mundo 6,24millones de personas debido a esta causa1. El ictus es una lesión cerebral causada por una interrupción brusca del flujo sanguíneo, debido a una obstrucción de una arteria (ictus isquémico) o rotura de esta (ictus hemorrágico)2. En España se producen cada año entre 80.000-90.000 casos nuevos3, con mayor incidencia en hombres y alcanzando un pico máximo a los 85años. Es la principal causa de muerte en mujeres y constituye la primera causa de discapacidad en adultos por las secuelas que provoca4. Dado que la prevalencia aumenta con la edad y debido al aumento de esperanza de vida en nuestra sociedad, se generarán mayores necesidades y demandas, con el consiguiente aumento del coste sociosanitario5. Se ha estimado que el coste hospitalario de la enfermedad cerebrovascular en España durante el año 2004 fue de 1.526 millones de euros6, a lo que se añaden sus consecuencias en términos de años vividos ajustados por discapacidad6.
Desde el ámbito institucional se han elaborado diferentes planes con el objetivo de mejorar la prevención, la atención y la rehabilitación de estos pacientes, tanto desde el Ministerio de Sanidad («Estrategia en Ictus del Sistema Nacional de Salud» dentro del Plan de Calidad7) como desde la OMS y el European Stroke Council (Declaración de Helsinborg8 sobre estrategias europeas del ictus, marcando los objetivos sobre su gestión). La valoración integral del paciente con ictus incluye un enfoque interdisciplinar donde el personal de enfermería juega un papel importante en el cribado y la valoración del paciente, así como en la identificación de complicaciones.
Las Guías de Buena Práctica (GBP) son un conjunto de recomendaciones desarrolladas de forma sistemática para ayudar a profesionales y usuarios en la toma de decisiones relacionadas con la salud9. Su implantación es una estrategia reconocida para mejorar la calidad de la atención sanitaria, su efectividad y su eficiencia, y disminuir la variabilidad en la prestación de cuidados9-11. La aplicación de las recomendaciones de estas GBP debe ser evaluada mediante instrumentos que permitan conocer su efectividad tanto para la adecuación de los procesos asistenciales como sobre los resultados en los pacientes9.
En este contexto, la Registered Nurses’ Association of Ontario (RNAO) inició en 1999 el Proyecto Best Practice Spotlight Organization (BPSO®) para desarrollar, difundir, implantar y evaluar GBP. El Centro español para los cuidados de salud basados en la evidencia —un Centro de Excelencia del Instituto Joanna Briggs—, en colaboración con la Unidad de Investigación en Cuidados de Salud (Investén-isciii) y RNAO, iniciaron en el 2011 el Programa de implantación de GBP en España. Surgió así la iniciativa de Centros Comprometidos con la Excelencia en Cuidados (CCEC®): instituciones que se comprometen a implantar, evaluar y mantener GBP para mejorar los cuidados11. La implantación de estas guías pretende ser una medida que facilite la transferencia del conocimiento a la práctica clínica diaria en el ámbito de los cuidados de enfermería. El Complejo Hospitalario Universitario de Albacete (CHUA) se unió a la iniciativa de CCEC® en 2012. En 2015 inició la implantación de la guía «Valoración del ictus mediante la atención continuada», que contiene recomendaciones para enfermería basadas en la mejor evidencia disponible sobre la valoración y los cuidados de los pacientes con ictus2.
El objetivo general de este estudio fue evaluar los resultados de la implantación de una GBP para la atención de los pacientes con ictus hospitalizados.
Como objetivos específicos se plantearon: determinar la implantación de las recomendaciones de la GBP por parte de los profesionales de enfermería; identificar resultados en los pacientes con ictus en cuanto a dependencia, dolor, caídas hospitalarias, incidencia de lesiones por presión (LPP) y neumonías, así como analizar si se han producido mejoras en la aplicación de las recomendaciones y sobre resultados en los pacientes a lo largo de los distintos momentos de implantación de la GBP.
MétodoDiseñoEstudio cuasi-experimental pre-post implantación de una GBP.
ÁmbitoUnidad de ictus y planta de hospitalización de Neurología del CHUA.
Población y muestraCriterios de inclusión: todos los mayores de 18años ingresados en el servicio de Neurología del CHUA con diagnóstico de accidente isquémico transitorio (AIT), ictus isquémico o hemorrágico durante los periodos de estudio.
No existen criterios de exclusión.
Se consideraron tres tiempos: medición basal (T0; diciembre 2014; como referencia previa a la implantación); inicio de implantación (T1; octubre-diciembre 2015), y consolidación (T2; enero-diciembre 2016). En el estudio se incluyeron todos los pacientes que cumplieron los criterios en cada uno de estos tres periodos.
Variables- •
Características de los pacientes: sexo, edad, estancia hospitalaria, tipo de ictus (AIT, isquémico o hemorrágico).
- •
Variable independiente: implantación de recomendaciones de la GBP. Se realizó siguiendo la «Herramienta de Implantación de GBP»12, cuyo objetivo es facilitar la implantación y la sostenibilidad de las GBP en las instituciones. A comienzos de 2015 se presentó la guía al equipo multiprofesional del servicio de Neurología. Se reunió un equipo de impulsores (neurólogos, enfermeras y auxiliares) para analizar las barreras y elementos facilitadores para la implantación y para seleccionar las recomendaciones cuya implantación fuese factible en el contexto de hospitalización. Por consenso, se acordó implantar las siguientes recomendaciones: «Valoración neurológica con escala en el momento del ingreso y cuando se produce un cambio en el estado del paciente», «Consultar a un profesional especializado tras advertir signos de deterioro neurológico», «Evaluar el riesgo de desarrollar LPP, riesgo de caídas y dolor utilizando herramientas validadas», «Exploración de la disfagia en las primeras 24horas tras el ictus y cambios neurológicos», «Valorar la capacidad de realizar actividades básicas de la vida diaria (ABVD) mediante una herramienta validada» y «Valorar las necesidades de aprendizaje del paciente y cuidadores», todas ellas con nivel de evidenciaiv2. Se revisó y actualizó el protocolo de actuación para pacientes con ictus, y se realizaron dos jornadas de formación continuada sobre actualización de conocimientos y recomendaciones a implantar, a fin de que todos los profesionales las conocieran. Se adaptaron los registros de la historia clínica informatizada.
- •
Variables de resultado e instrumentos de medida:a) Variables del resultado del proceso de implantación de las recomendaciones:
- •
Valoración neurológica (primeras 24h de ingreso) utilizando la Escala Canadiense13. Valora el estado mental (nivel de conciencia, orientación y lenguaje) y la función motora (cara, brazos y piernas, adaptado según existan problemas en la comprensión o no). Puntuación máxima 10 puntos y máxima incapacidad neurológica 1,5 puntos. La disminución de 1 punto indica alteración del estado neurológico.
- •
Valoración neurológica tras cada cambio del estado neurológico (Escala Canadiense).
- •
Consultar a especialista tras detectar cambios neurológicos. Aviso directo (personal o telefónico) y registro en historia clínica.
- •
Valoración de disfagia (primeras 24h de ingreso). Test del agua14. Evalúa la función deglutoria del paciente tras la administración de agua con una jeringa, valorando el goteo bucal, el movimiento laríngeo, la tos y el estridor. Primero se administran 2ml de agua. Si no presenta alteración de la deglución, se administran 10ml. Si la deglución es eficaz, se ofrecen 50ml en un vaso. El resultado puede ser: deglución normal, disfagia leve, moderada o grave. No aplicable cuando el paciente ingresa con dieta prescrita o dieta absoluta (el neurólogo es quien realiza el test) o cuando en las primeras 24h precisa ingreso en cuidados críticos.
- •
Valoración de disfagia pre-ingesta oral (Test del agua).
- •
Valoración del riesgo de caídas al ingreso (primeras 24h). Escala J.H. Downton15. Valora: caídas previas, medicamentos, déficits sensoriales, estado mental y equilibrio según la capacidad para deambular. Clasifica el riesgo en bajo con una puntuación <3 y alto riesgo ≥3puntos.
- •
Detección de intensidad de dolor (primeras 24h de ingreso y tras cambios clínicos) mediante Escala numérica o Escala visual analógica (EVA)16. El paciente valora su intensidad de dolor de 0 a 10. Clasificación: no dolor, 0; dolor leve, 1-2; moderado, 3-5; intenso, 6-8; insoportable, 9-10.
- •
Detección de riesgo de LPP (primeras 24h) mediante Escala Braden17. Valora 6 ítems (percepción sensorial, exposición de la piel a humedad, actividad, movilidad, nutrición, fricción y/o cizalla). La puntuación oscila entre 6 y 23. Clasificación: muy alto riesgo (puntuación ≤9); alto riesgo (10-12 puntos), riesgo moderado (13-14 puntos) y bajo riesgo (15-18 puntos).
- •
Educación sanitaria al paciente y familiares durante el ingreso y entrega de folleto informativo elaborado por los profesionales del servicio de Neurología18. Incluye recomendaciones sobre: estimulación física y mental, alimentación, eliminación, higiene, vestido, movilización, secreciones respiratorias, comunicación, sueño y descanso, barreras arquitectónicas, ocio y actividades recreativas y sexualidad. La educación se realiza de forma oral e individualizada durante las horas de visita en la unidad de ictus, y se refuerza con la entrega del folleto informativo.
- •
Determinación del nivel de independencia para realizar las ABVD (24h previas al alta) mediante el índice de Barthel19. Valora las actividades de comer, lavarse/bañarse, vestirse, arreglarse, deposiciones, micción, ir al retrete, trasladarse sillón/cama, deambulación y subir y bajar escaleras, puntuándolas de 0 a 100, considerando dependencia total (<20); severa (20-35); moderada (40-55); leve (≥60); independencia (100).b) Variables de resultados en el paciente:
- •
Número de neumonías por aspiración, identificadas por el correspondiente diagnóstico en el informe de alta médica.
- •
Número de caídas durante el ingreso.
- •
Intensidad del dolor en las primeras 24h de ingreso y máxima intensidad durante el ingreso.
- •
Número y tipo de LPP.
- •
Situación de independencia para las ABVD al alta.
Formar parte del Programa de Centros Comprometidos con la Excelencia en Cuidados (CCEC®) implica el compromiso de realizar evaluaciones mensuales sobre el proceso de implantación de las recomendaciones y sobre resultados en pacientes, a fin de objetivar la efectividad real de las recomendaciones en el entorno concreto de atención sanitaria en que se están implantando. Existe un diccionario de indicadores consensuado para evitar variabilidad. Los indicadores se evalúan a partir de formularios e información exportada desde los registros de la historia clínica informatizada (MambrinoXXI®) en tablas anonimizadas dentro de los marcos de evaluación de calidad de la asistencia. Esta información se traspasa a una plataforma online (CarEvID+®) sin ninguna información que posibilite la identificación de los sujetos, disponiendo así de una base de datos global dada de alta en la Agencia Estatal de Protección de Datos. El acceso a ella está restringido a los responsables designados para ello en cada centro (incluidos los investigadores de este estudio) y al Centro Coordinador del Programa.
Análisis estadísticoSe realizó utilizando el programa SPSS v22.
Análisis descriptivoFrecuencias absolutas y relativas para las variables cualitativas, medidas de tendencia central y dispersión (desviación típica [d.t.]) en las cuantitativas. Se calcularon los intervalos de confianza (IC) al 95%. Se comprobó la normalidad de la distribución de las variables cuantitativas utilizando el test de Kolmogorov-Smirnov.
Análisis bivarianteComparación de variables entre grupos mediante ANOVA y chi-cuadrado en función de la naturaleza de las variables. El nivel de significación se estableció para valores de p<0,05.
Aspectos éticosAl incorporarse a la red de CCEC®, todos los implicados en los procesos de evaluación firman un acuerdo de confidencialidad comprometiéndose a seguir las normas de buena práctica clínica, respetando la legalidad vigente nacional e internacional. Para este estudio se utilizaron datos anónimos provenientes de las bases de datos del Programa CCEC®, recogidos para evaluación de calidad de la implantación de las recomendaciones. Por tanto, no se consideró solicitar ningún tipo de consentimiento a los pacientes, ya que sus datos habían sido previamente disociados de forma irreversible.
ResultadosDurante el período de estudio se evaluaron 457 pacientes: 30 en T0, 66 en T1 y 361 en T2. El 64,1% (293) eran hombres. La edad media al ingreso fue de 68,8años (d.t.=12,8), IC95%: 67,6-70. La estancia media hospitalaria fue de 5,6días (d.t.=5,2), IC95%: 5,1-6,1. Según el tipo de ictus, el 76,1% (348) fueron isquémicos, el 16,8% (77) AIT y el 7% (32) hemorrágicos.
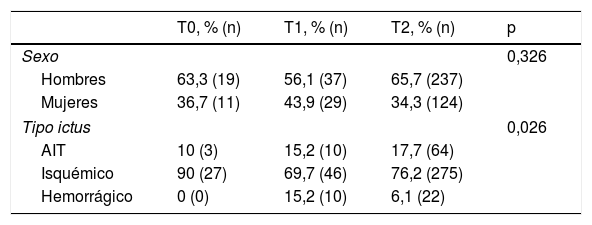
En cuanto a la homogeneidad de los grupos, se comprobó que no existían diferencias estadísticamente significativas entre los pacientes incluidos en los distintos periodos en cuanto a sexo, edad, independencia para las ABVD en el momento del ingreso, aunque sí respecto al tipo de ictus (tabla 1).
Comparabilidad de los grupos entre los diferentes tiempos del estudio
| T0, % (n) | T1, % (n) | T2, % (n) | p | |
|---|---|---|---|---|
| Sexo | 0,326 | |||
| Hombres | 63,3 (19) | 56,1 (37) | 65,7 (237) | |
| Mujeres | 36,7 (11) | 43,9 (29) | 34,3 (124) | |
| Tipo ictus | 0,026 | |||
| AIT | 10 (3) | 15,2 (10) | 17,7 (64) | |
| Isquémico | 90 (27) | 69,7 (46) | 76,2 (275) | |
| Hemorrágico | 0 (0) | 15,2 (10) | 6,1 (22) | |
| T0, media (d.t.) | T1, media (d.t.) | T2, media (d.t.) | p | |
|---|---|---|---|---|
| Edad | 73,7 (10,6) | 68,6 (12,6) | 68,4 (12,9) | 0,094 |
| Independencia para las ABVD al ingreso | 72 (31,7) | 78,9 (30,6) | 78,5 (30,6) | 0,488 |
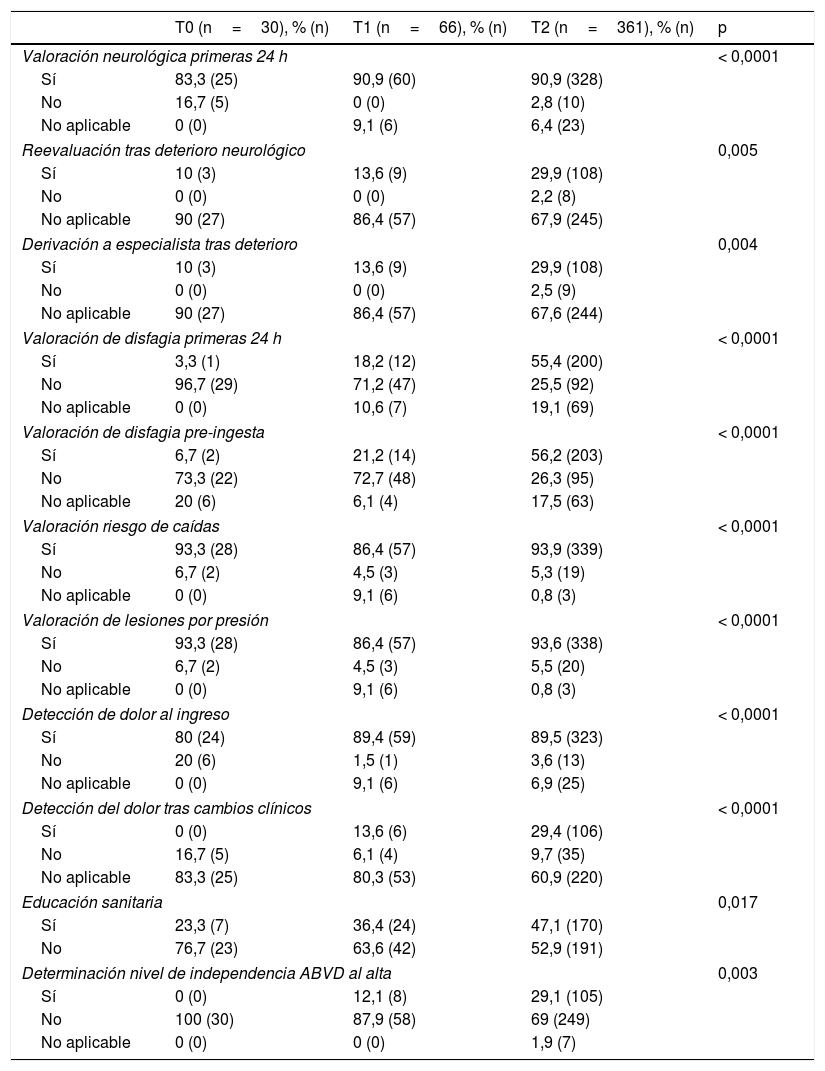
En todos los indicadores del proceso de implantación de la guía se produjeron mejoras estadísticamente significativas por periodos (tabla 2). Un 85,3% (354) presentaron al ingreso bajo riesgo de caídas y el 88,2% (365) bajo riesgo de LPP.
Porcentajes de cumplimiento de las recomendaciones de la guía
| T0 (n=30), % (n) | T1 (n=66), % (n) | T2 (n=361), % (n) | p | |
|---|---|---|---|---|
| Valoración neurológica primeras 24 h | < 0,0001 | |||
| Sí | 83,3 (25) | 90,9 (60) | 90,9 (328) | |
| No | 16,7 (5) | 0 (0) | 2,8 (10) | |
| No aplicable | 0 (0) | 9,1 (6) | 6,4 (23) | |
| Reevaluación tras deterioro neurológico | 0,005 | |||
| Sí | 10 (3) | 13,6 (9) | 29,9 (108) | |
| No | 0 (0) | 0 (0) | 2,2 (8) | |
| No aplicable | 90 (27) | 86,4 (57) | 67,9 (245) | |
| Derivación a especialista tras deterioro | 0,004 | |||
| Sí | 10 (3) | 13,6 (9) | 29,9 (108) | |
| No | 0 (0) | 0 (0) | 2,5 (9) | |
| No aplicable | 90 (27) | 86,4 (57) | 67,6 (244) | |
| Valoración de disfagia primeras 24 h | < 0,0001 | |||
| Sí | 3,3 (1) | 18,2 (12) | 55,4 (200) | |
| No | 96,7 (29) | 71,2 (47) | 25,5 (92) | |
| No aplicable | 0 (0) | 10,6 (7) | 19,1 (69) | |
| Valoración de disfagia pre-ingesta | < 0,0001 | |||
| Sí | 6,7 (2) | 21,2 (14) | 56,2 (203) | |
| No | 73,3 (22) | 72,7 (48) | 26,3 (95) | |
| No aplicable | 20 (6) | 6,1 (4) | 17,5 (63) | |
| Valoración riesgo de caídas | < 0,0001 | |||
| Sí | 93,3 (28) | 86,4 (57) | 93,9 (339) | |
| No | 6,7 (2) | 4,5 (3) | 5,3 (19) | |
| No aplicable | 0 (0) | 9,1 (6) | 0,8 (3) | |
| Valoración de lesiones por presión | < 0,0001 | |||
| Sí | 93,3 (28) | 86,4 (57) | 93,6 (338) | |
| No | 6,7 (2) | 4,5 (3) | 5,5 (20) | |
| No aplicable | 0 (0) | 9,1 (6) | 0,8 (3) | |
| Detección de dolor al ingreso | < 0,0001 | |||
| Sí | 80 (24) | 89,4 (59) | 89,5 (323) | |
| No | 20 (6) | 1,5 (1) | 3,6 (13) | |
| No aplicable | 0 (0) | 9,1 (6) | 6,9 (25) | |
| Detección del dolor tras cambios clínicos | < 0,0001 | |||
| Sí | 0 (0) | 13,6 (6) | 29,4 (106) | |
| No | 16,7 (5) | 6,1 (4) | 9,7 (35) | |
| No aplicable | 83,3 (25) | 80,3 (53) | 60,9 (220) | |
| Educación sanitaria | 0,017 | |||
| Sí | 23,3 (7) | 36,4 (24) | 47,1 (170) | |
| No | 76,7 (23) | 63,6 (42) | 52,9 (191) | |
| Determinación nivel de independencia ABVD al alta | 0,003 | |||
| Sí | 0 (0) | 12,1 (8) | 29,1 (105) | |
| No | 100 (30) | 87,9 (58) | 69 (249) | |
| No aplicable | 0 (0) | 0 (0) | 1,9 (7) | |
El 96,9% (437) de los pacientes iniciaron dieta oral. Se detectó disfagia leve en 3 pacientes (0,9% del total de evaluados) y moderada/grave en 4 (1,2%).
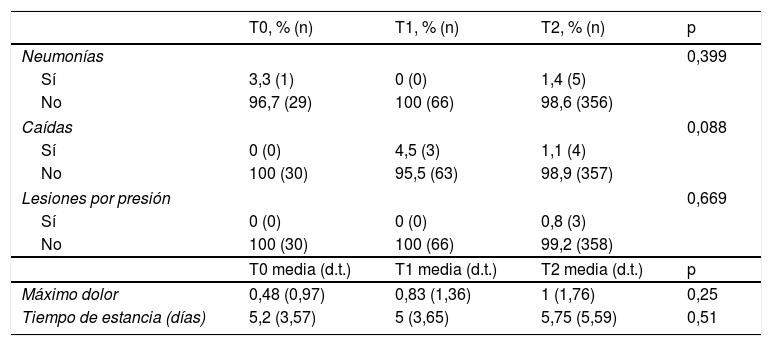
En cuanto a las variables de resultado en el paciente, se produjeron 6 casos de neumonía por aspiración (1,3% del total de pacientes). También se identificaron 3 casos de LPP (lo que supone una incidencia del 0,7%): dos se desarrollaron durante la hospitalización en el servicio de Neurología y una provenía de la estancia del paciente en Reanimación; la zona afectada fue el sacro, y las tres fueron lesiones de gradoii. En cuanto a las caídas, se produjeron en total 7 (1,5% del total de pacientes). La comparación de las variables de resultado entre períodos puede verse en la tabla 3.
Variables de resultado en el paciente en los diferentes períodos de estudio
| T0, % (n) | T1, % (n) | T2, % (n) | p | |
|---|---|---|---|---|
| Neumonías | 0,399 | |||
| Sí | 3,3 (1) | 0 (0) | 1,4 (5) | |
| No | 96,7 (29) | 100 (66) | 98,6 (356) | |
| Caídas | 0,088 | |||
| Sí | 0 (0) | 4,5 (3) | 1,1 (4) | |
| No | 100 (30) | 95,5 (63) | 98,9 (357) | |
| Lesiones por presión | 0,669 | |||
| Sí | 0 (0) | 0 (0) | 0,8 (3) | |
| No | 100 (30) | 100 (66) | 99,2 (358) | |
| T0 media (d.t.) | T1 media (d.t.) | T2 media (d.t.) | p | |
| Máximo dolor | 0,48 (0,97) | 0,83 (1,36) | 1 (1,76) | 0,25 |
| Tiempo de estancia (días) | 5,2 (3,57) | 5 (3,65) | 5,75 (5,59) | 0,51 |
Con respecto a la independencia para las ABVD, solo fueron valorados al alta 113 pacientes. El 54,5% de estos alcanzaron una puntuación de 100 (independencia), mientras que el 17% estaban por debajo de 60.
La intensidad media de máximo dolor durante el ingreso fue de 0,9 (d.t.=1,6), IC95%: 0,8-1,1. El 14,6% tuvo dolor moderado (3-5) y el 2,3% dolor severo (>6). La intensidad fue mayor en mujeres (1,4 vs 0,69; p<0,0001).
DiscusiónCon relación al tipo de ictus y a las características de los pacientes, los resultados de este estudio coinciden con la bibliografía en el porcentaje de ictus isquémicos y hemorrágicos encontrados5, al igual que en la edad media de los pacientes que sufren un ictus y su mayor prevalencia en hombres20,21, lo que refuerza la necesidad de incidir en la prevención en este perfil de pacientes.
La estancia media hospitalaria fue inferior a la publicada en otros estudios22, lo que vendría a confirmar el impacto que la unidad de ictus tiene en la evolución de la enfermedad y en la disminución del tiempo de hospitalización20.
Todos los resultados del proceso de implantación de la guía mostraron mejoras estadísticamente significativas entre los periodos de estudio, lo que mostró el compromiso y la implicación de los profesionales de enfermería por mejorar la práctica clínica en base a la evidencia.
Según la bibliografía, hasta un 30% de los pacientes con ictus presentan deterioro neurológico en las primeras 24h, y hasta el 64% alguna complicación durante la primera semana23,24. En este estudio el porcentaje ha sido inferior. Sin embargo, el registro de la reevaluación y derivación al especialista tras sufrir deterioro neurológico no se encontró en todos los pacientes en los que se produjo. Este déficit también ha sido observado en otros estudios sobre la implantación de esta GBP25. Puede ser atribuido a un subregistro, pero en todo caso constituye un área de mejora, ya que identificar un deterioro incipiente permitiría prestar una atención temprana ante cualquier complicación.
La valoración y el registro de la disfagia al ingreso y previa a la ingesta oral también aumentaron, encontrando que la mayoría de los pacientes iniciaron dieta oral al no presentar alteraciones en la deglución. Al contrario que en otros estudios26,27, en los que, según el método de detección empleado, la incidencia varía entre el 19 y el 81%, solo el 2,1% presentaron disfagia en las primeras 24h del ingreso, aunque solo quedó registrada la valoración en dos tercios de los pacientes. Cuando existe algún tipo de alteración en la deglución, la aspiración tiene como consecuencia una neumonía en la mitad de los casos, con una mortalidad asociada de hasta el 50%27. En este estudio, la incidencia de neumonía fue mínima y los casos se resolvieron sin complicaciones.
Con respecto a las caídas, los pacientes con ictus tienen mayor riesgo por diversas razones (déficit cognitivo, pérdida visual o sensorial, incontinencia, inestabilidad postural, secuelas, miedos), y estas son las causas más comunes de lesión2,22,28. Solo el 1,53% de los pacientes sufrieron caídas, porcentaje muy bajo, pero hay que seguir incidiendo en su prevención para evitar sumar complicaciones añadidas a la enfermedad.
También la incidencia de LPP fue baja en relación con otros estudios (1,2%)22. El personal de enfermería debe prestar atención a esta complicación con la prevención y atención temprana, ya que se considera un efecto adverso de la atención sanitaria, al igual que las caídas29.
La presencia de dolor (cefalea, hombro doloroso, espasticidad) también puede tener consecuencias, de ahí la importancia de su detección e intervención precoz2. Los resultados mostraron un alto cumplimiento de esta recomendación y que los pacientes presentaron una media de dolor leve; sin embargo, habría que seguir incidiendo en mejorar su control, especialmente en mujeres.
El ictus tiene un alto porcentaje de discapacidad que afecta a la calidad de vida de los pacientes y puede alargar la estancia hospitalaria si los familiares no se ven capacitados para prestarles los cuidados adecuados30. Por ello es importante valorar la capacidad funcional de los pacientes, así como proporcionar educación a los familiares y hacerles partícipes en los cuidados, de cara al alta hospitalaria. Como en otros estudios25, se detecta que este es un aspecto a mejorar.
Como posibles limitaciones, los datos fueron obtenidos a partir de los registros realizados. La falta de cumplimiento de registros también fue detectada en otros estudios sobre la implantación de esta GBP25. Para mejorar los registros se realizaron jornadas de formación previa y durante la implantación, y se contó con el apoyo expreso de Dirección de enfermería.
En cuanto a las implicaciones para la práctica, el uso de una GBP ha permitido detectar áreas de mejora, disminuir la variabilidad en la prestación de cuidados, así como sistematizar la utilización de herramientas de valoración validadas y estandarizadas para detectar precozmente complicaciones que puedan agravar la morbimortalidad de los pacientes con ictus. Es importante concienciar a los profesionales de la importancia de los registros, pues dan mayor visibilidad al trabajo de enfermería al dejar constancia del trabajo realizado, mejoran la comunicación interdisciplinar y la continuidad de cuidados, sin olvidar su repercusión legal. Además, permitirían continuar realizando investigaciones que aportasen mayor evidencia sobre los resultados de implantación de GBP.
ConclusionesLos resultados muestran buenos niveles de implantación en todas las recomendaciones de la guía, que fueron mejorando a lo largo del tiempo. Sin embargo, se detectó un margen de mejora en realizar la valoración de disfagia, proporcionar educación y valorar la independencia para ABVD al alta, así como en la cumplimentación de los registros, lo que supone un reto a corto-medio plazo.
FinanciaciónEl Programa de implantación de guías de buenas prácticas en Centros Comprometidos con la Excelencia en Cuidados® está parcialmente financiado por el Centro Colaborador Español del Instituto Joanna Briggs.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A todos los profesionales del Complejo Hospitalario Universitario de Albacete por su trabajo a lo largo de los años en la atención de pacientes con ictus y sus familias, y por los registros efectuados, sin los cuales no hubiera sido posible realizar este estudio.
El presente trabajo ha sido realizado utilizando parcialmente datos y la metodología del Programa de implantación de guías de buenas prácticas en Centros Comprometidos con la Excelencia en Cuidados®. Los autores expresan su agradecimiento al Grupo de Trabajo del Programa de implantación de buenas prácticas en Centros Comprometidos con la Excelencia en Cuidados®.