Se ha observado un incremento de alteraciones emocionales y quejas sobre el rendimiento cognitivo en el personal sanitario latinoamericano durante la pandemia de SARS-CoV-2; lo cual puede afectar a las capacidades de atención y aumentar los niveles de estrés y burnout de estos profesionales. El objetivo es analizar las quejas cognitivas subjetivas (QCS) y los factores asociados en el personal sanitario durante la pandemia de COVID-19 en 5 países de América Latina.
MétodosEstudio transversal multicéntrico que incluyó a 3.738 profesionales de Colombia, Chile, Argentina, Ecuador, Bolivia y Perú. Se utilizó la Escala de Trastorno de Ansiedad Generalizada (GAD-7) y el Patient Health Questionnaire (PHQ-9) para valorar la depresión y el Mini-Z para evaluar el burnout. Para las QCS se usó un ítem sobre preocupaciones cognitivas en atención y memoria.
ResultadosSe observó una prevalencia de queja cognitiva del 69,2%. Los factores asociados con un mayor riesgo de QCS fueron las puntuaciones en GAD-7, PHQ y Mini-Z, además de ser parte del personal de salud del Ecuador.
ConclusionesLa prevalencia de QCS en el personal sanitario es alta y está modulada por estados emocionales y estrés.
An increase in emotional disturbances and complaints about cognitive performance has been observed in Latin American healthcare workers during the SARS-CoV-2 pandemic, which can affect attention capacity and increase the levels of stress and burnout of these professionals. The objective was to analyse subjective cognitive complaints (SCC) and associated factors in health personnel during the COVID-19 pandemic in five Latin American countries.
MethodsMulticentre cross-sectional study, which included 3,738 professionals from Colombia, Chile, Argentina, Ecuador, Bolivia, and Peru. The Generalized Anxiety Disorder Scale (GAD-7) and the Patient Health Questionnaire (PHQ-9) was used to assess depression, and the Mini-Z to assess Burnout. For the SCC, an item on cognitive concerns in attention and memory was used.
ResultsThe prevalence of cognitive complaints was 69.2%. The factors associated with a higher risk of SCC were the scores in the GAD-7, PHQ and Mini-Z, in addition to being part of the Ecuadorian health personnel.
ConclusionsThere is a high prevalence of SCC in health personnel, which is modulated by emotional states and stress.
América Latina sufre un aumento constante de infecciones y muertes asociadas con la pandemia de SARS-CoV-21. Esta situación se ha relacionado con el incumplimiento de la comunidad con las medidas de bioseguridad, confinamiento y uso de tapabocas2,3, así como las carencias hospitalarias como la falta de oxígeno, camas de UCI y escasez de profesionales en los centros médicos4. En este contexto, el personal de salud es uno de los más vulnerables debido a la alta probabilidad de contagio, muerte e incertidumbre sobre el manejo del programa de vacunación. Todo esto ha llevado a los proveedores de salud a experimentar situaciones emocionales extremas, con incremento del estrés y los trastornos del estado de ánimo5, además de un aumento de las quejas sobre su funcionamiento cognitivo6.
En diversas regiones del mundo se ha descrito alta prevalencia de síntomas relacionados con ansiedad, depresión y estrés en el personal de salud7, así como el agotamiento en relación con el trabajo (burnout)8. En América Latina (AL), estudios en Brasil9, Argentina10, Chile11, Colombia12,13 y Paraguay14 muestran un patrón similar. Los efectos de estas manifestaciones podrían afectar al rendimiento en las actividades del personal de salud, especialmente por tener problemas en procesos atencionales y de memoria15. Al respecto, en 2 estudios recientes se identificaron indicadores objetivos de disminución de la capacidad de atención de las enfermeras16 y fallas cognitivas en el lugar de trabajo de estas profesionales17 debido al incremento de malestares emocionales asociados con la pandemia. Por ello, eventualmente las características tensionales asociadas con la pandemia estarían impactando en el desempeño cognitivo del personal de salud.
Las quejas cognitivas subjetivas (QCS) se caracterizan por una preocupación significativa del funcionamiento de diversos procesos cognitivos18. Generalmente, la QCS está asociada con fases preclínicas de trastornos neurodegenerativos19, trastornos neuropsiquiátricos como la depresión20 y el trastorno de estrés postraumático21. Estudios recientes han demostrado un aumento significativo del riesgo de sufrir alteraciones cognitivas en adultos con QCS y trastornos del estado de ánimo concomitantes22.
La QCS está poco estudiada en el personal de salud durante la pandemia17, pues se ha dado prioridad a la tensión física y emocional al analizar las situaciones de salud mental de estos profesionales23; pero lo cierto es que la tensión emocional, el estrés crónico y postraumático, además de generar problemas de salud mental, pueden convertirse en catalizadores de alteraciones cognitivas entre los proveedores médicos17, lo que finalmente podría afectar a la capacidad de atención clínica y el funcionamiento laboral e incrementar y complejizar el panorama de salud mental de estos trabajadores. De ahí la importancia de conocer la prevalencia y los factores asociados para detectarlos a tiempo y diseñar estrategias de intervención. Por ello, en este contexto de pandemia se estimó la carga poblacional de QCS en profesionales sanitarios de 5 países de AL y se analizaron los factores asociados.
Materiales y métodosDiseñoEstudio transversal multicéntrico eSalud24, durante la segunda ola de contagios por SARS-CoV-2 en AL, con muestreo no probabilístico, siguiendo el sistema en bola de nieve para incorporar a los participantes en el estudio25.
ParticipantesMediante un cuestionario en línea, se evaluó a 3.738 profesionales de la salud de 6 países de AL, que atendieron y no atendieron a pacientes con COVID-19, vinculados a clínicas y hospitales de atención pública y privada. Participaron médicos generales, especialistas, residentes, personal de enfermería y profesionales de apoyo clínico (fisioterapeutas, terapeutas ocupacionales, técnicos de laboratorio, tecnólogos y asistentes). El personal sanitario fue reclutado mediante redes sociales, anuncios y correos electrónicos institucionales. La muestra final incluyó personal de salud de Colombia (n=1.144), Chile (n=559), Argentina (n=512), Ecuador (n=476), Bolivia (n=468) y Perú (n=427). Toda la evaluación se realizó en línea a través de un formulario de Google entre abril y julio de 2021. Se obtuvo un 87,4% de respuesta de los formularios, pero solo se validó el 54,15% para los análisis.
InstrumentosSe utilizó un formulario de Google que contenía el consentimiento informado, preguntas demográficas y laborales relacionadas con la pandemia (sexo, edad, país de residencia, profesión, tipo de sistema de salud donde laboraba —público o privado— y si atendió a pacientes con coronavirus). Además, se aplicaron la Escala de Trastorno de Ansiedad Generalizada-7 (GAD-7)13,26, el Cuestionario de Salud del Paciente (PHQ-9)27,28, que evalúa síntomas de depresión, y el cuestionario Mini-Z, que evalúa la percepción de burnout29–31. Para la valoración de la queja cognitiva nos basamos en los criterios de Molinuevo et al.32. Para ello se realizó la siguiente pregunta adaptada al contexto de pandemia: “¿Considera que ha tenido problemas para concentrarse, algún fallo de atención, se ha sentido disperso o ha experimentado dificultades de memoria durante la pandemia?”. En su mayoría, las mediciones se efectuaron en ciudades principales o capitales de los países vinculados al estudio.
Análisis estadísticoPara el análisis de la prevalencia de la QCS, se utilizaron frecuencias absolutas. Además, se aplicó regresión logística multivariante considerando la variable dicotómica (con queja/sin queja) como variable dependiente. Como predictores se consideraron los factores derivados de la revisión más recientes y las variables relevantes para los objetivos del estudio. Se analizaron los factores, el país, la atención al paciente con COVID-19, el sexo y el tipo de personal de salud evaluadas como variables categóricas y las puntuaciones directas de GAD-7, PHQ-9, Mini-Z y la edad del paciente. Además, se consideró confusora la variable edad, por lo que se ingresó al modelo final. Por último, se realizó un análisis post-hoc de la potencia estadística con el software GPower. Con un valor alfa en p<0,05, se obtuvo una potencia de 0,99, mayor que la medida esperada (0,80).
Consideraciones éticasEste trabajo se desarrolló siguiendo los estándares éticos de la Declaración de Helsinki de 1975, revisada en 2008. Se obtuvo en línea el consentimiento informado de todos los sujetos. Terminada la evaluación, los sujetos fueron contactados aleatoriamente por correo electrónico para corroborar las características demográficas descritas en el cuestionario en línea. Al finalizar el estudio, se entregó un informe de resultados junto con un documento con orientaciones psicológicas sobre el tratamiento de la salud mental y estrategias básicas de afrontamiento. El estudio fue aprobado por el comité de ética de la Universidad de La Costa (Acta N.o 86-2020), código de proyecto INV.140-02-004-15.
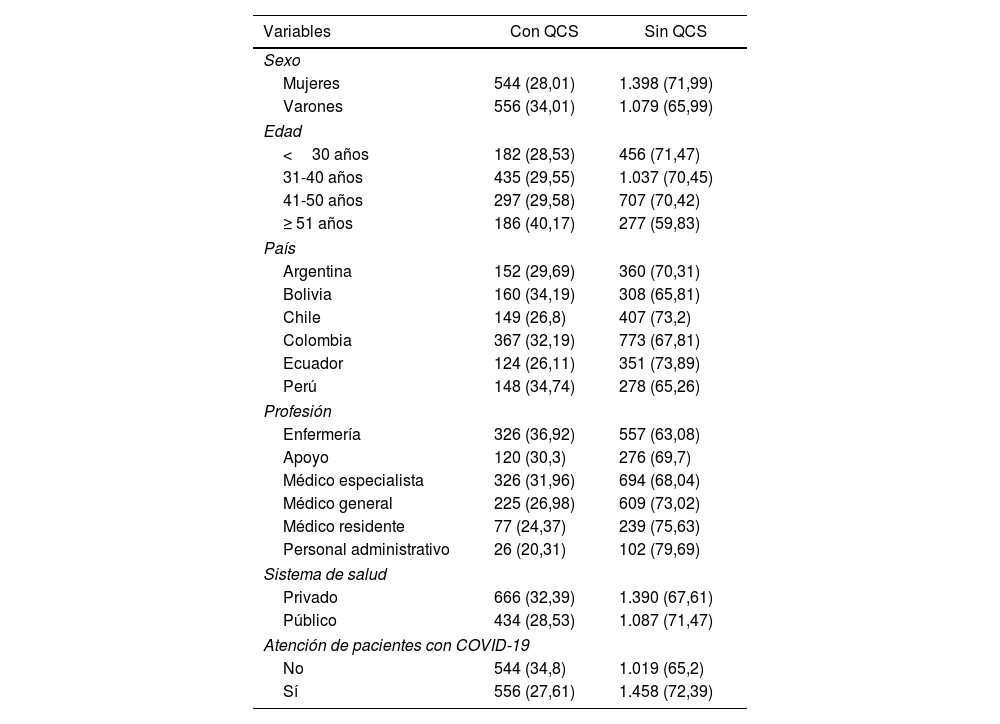
ResultadosConstituyeron la muestra final 2.024 mujeres (54,32%) y 1.687 varones (45,68%). La edad promedio fue de 39,63±9,05 años. Más del 60% eran profesionales médicos: especialistas, residentes y médicos generales, seguidos por enfermeras/os, personal de apoyo sanitario (técnicos de diagnóstico por imagen, laboratorio y terapia) y administrativo. La mayoría de los profesionales encuestados trabajaban en el sector privado (57,47%; 2.057 profesionales). Finalmente, el 56,30% de los participantes señalaron que se encontraban atendiendo a pacientes infectados por SARS-CoV-2.
En cuanto a la carga poblacional percibida de alteraciones cognitivas entre los profesionales sanitarios de AL (tabla 1), se encontró una prevalencia del 69,2%, más frecuente en los profesionales de salud de Ecuador (73,89%), el personal administrativo (79,69%), trabajadores en hospitales públicos (71,47%), los que atendían a pacientes con COVID-19 (72,39%), los profesionales menores de 30 años (71,47%) y las mujeres (71,99%).
Características de la muestra de prestadores de salud latinoamericanos con QCS
| Variables | Con QCS | Sin QCS |
|---|---|---|
| Sexo | ||
| Mujeres | 544 (28,01) | 1.398 (71,99) |
| Varones | 556 (34,01) | 1.079 (65,99) |
| Edad | ||
| <30 años | 182 (28,53) | 456 (71,47) |
| 31-40 años | 435 (29,55) | 1.037 (70,45) |
| 41-50 años | 297 (29,58) | 707 (70,42) |
| ≥ 51 años | 186 (40,17) | 277 (59,83) |
| País | ||
| Argentina | 152 (29,69) | 360 (70,31) |
| Bolivia | 160 (34,19) | 308 (65,81) |
| Chile | 149 (26,8) | 407 (73,2) |
| Colombia | 367 (32,19) | 773 (67,81) |
| Ecuador | 124 (26,11) | 351 (73,89) |
| Perú | 148 (34,74) | 278 (65,26) |
| Profesión | ||
| Enfermería | 326 (36,92) | 557 (63,08) |
| Apoyo | 120 (30,3) | 276 (69,7) |
| Médico especialista | 326 (31,96) | 694 (68,04) |
| Médico general | 225 (26,98) | 609 (73,02) |
| Médico residente | 77 (24,37) | 239 (75,63) |
| Personal administrativo | 26 (20,31) | 102 (79,69) |
| Sistema de salud | ||
| Privado | 666 (32,39) | 1.390 (67,61) |
| Público | 434 (28,53) | 1.087 (71,47) |
| Atención de pacientes con COVID-19 | ||
| No | 544 (34,8) | 1.019 (65,2) |
| Sí | 556 (27,61) | 1.458 (72,39) |
QCS: quejas cognitivas subjetivas.
Los valores expresan n (%).
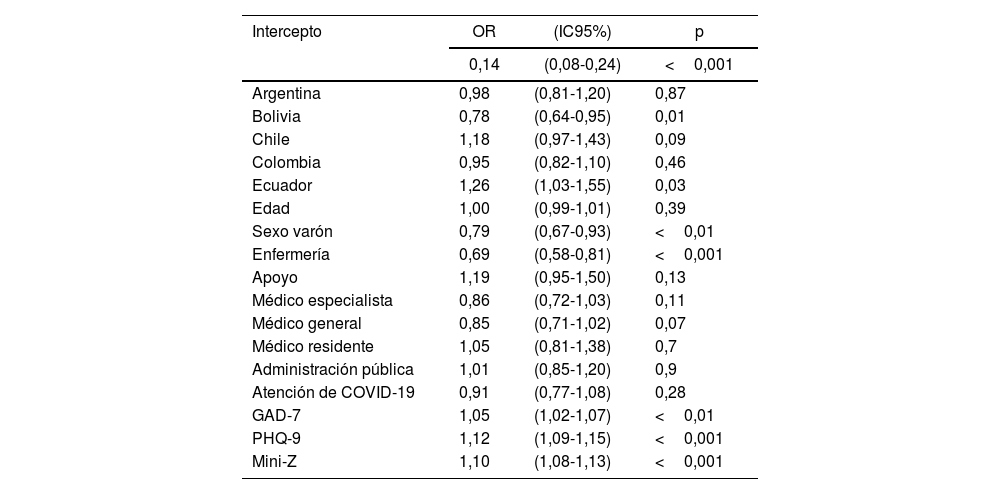
Por ello, se realizó una regresión logística multivariante, que mostró que solo el personal sanitario de Ecuador (odds ratio [OR]=1,26; intervalo de confianza del 95% [IC95%], 1,03-1,55) y haber obtenido altas puntuaciones en el GAD-7 (OR=1,05; IC95%, 1,02-1,07), el test de depresión PHQ-9 (OR=1,12; IC95%, 1,09-1,15) y el test de burnout Mini-Z (OR=1,10; IC95%, 1,08-1,13), se asociaban con una mayor probabilidad de quejas cognitivas. Los proveedores de salud bolivianos (OR=0,78; IC95%, 0,64-0,95), el personal de enfermería (OR=0,69; IC95%, 0,58-0,61) y los varones (OR=0,79; IC95%, 0,67-0,93) tenían asociado un menor riesgo de QCS (tabla 2).
Factores asociados con las QCS
| Intercepto | OR | (IC95%) | p |
|---|---|---|---|
| 0,14 | (0,08-0,24) | <0,001 | |
| Argentina | 0,98 | (0,81-1,20) | 0,87 |
| Bolivia | 0,78 | (0,64-0,95) | 0,01 |
| Chile | 1,18 | (0,97-1,43) | 0,09 |
| Colombia | 0,95 | (0,82-1,10) | 0,46 |
| Ecuador | 1,26 | (1,03-1,55) | 0,03 |
| Edad | 1,00 | (0,99-1,01) | 0,39 |
| Sexo varón | 0,79 | (0,67-0,93) | <0,01 |
| Enfermería | 0,69 | (0,58-0,81) | <0,001 |
| Apoyo | 1,19 | (0,95-1,50) | 0,13 |
| Médico especialista | 0,86 | (0,72-1,03) | 0,11 |
| Médico general | 0,85 | (0,71-1,02) | 0,07 |
| Médico residente | 1,05 | (0,81-1,38) | 0,7 |
| Administración pública | 1,01 | (0,85-1,20) | 0,9 |
| Atención de COVID-19 | 0,91 | (0,77-1,08) | 0,28 |
| GAD-7 | 1,05 | (1,02-1,07) | <0,01 |
| PHQ-9 | 1,12 | (1,09-1,15) | <0,001 |
| Mini-Z | 1,10 | (1,08-1,13) | <0,001 |
GAD: Generalized Anxiety Disorder; IC95%: intervalo de confianza del 95%; OR: odds ratio; p: p-valor, probabilidad de la diferencia; PHQ: Patient Health Questionnaire; QCS: quejas cognitivas subjetivas.
El objetivo de este estudio es analizar la prevalencia de QCS en profesionales de la salud latinoamericanos durante la pandemia de COVID-19. Se encontró que aproximadamente 7 de cada 10 profesionales sanitarios señalan tener alguna dificultad de atención y/o memoria, con más frecuencia entre los profesionales de Ecuador, quienes trabajan en hospitales públicos atendiendo a pacientes con COVID-19, las mujeres, los profesionales jóvenes y quienes ejercen roles administrativos. La infraestructura y las condiciones de funcionamiento de las clínicas y los hospitales públicos en AL durante la pandemia han revelado una situación compleja33, con una precariedad de los sistemas sanitarios estatales que incrementan los problemas de salud mental entre los profesionales que allí laboran34. Además, algunos estudios indican que el personal administrativo está entre los profesionales con menos factores de protección. En muchos sistemas de salud pública de la región, en el personal administrativo se observan significativas condiciones laborales desfavorables2. Además, estos han sido los primeros en entrar en contacto con los pacientes contagiados por coronavirus y uno de los últimos grupos profesionales de la salud en ser vacunados35. Por otro lado, es alarmante que profesionales de primera línea como los de enfermería hayan presentado un menor riesgo de QCS. Esto podría deberse al momento en que se efectuaron las mediciones y que la vacunación de este segmento de profesionales haya sido significativa en los países de la región36.
En cuanto al grado de malestar cognitivo experimentado por los profesionales jóvenes y las mujeres, la evidencia disponible confirma que han sido una población significativamente afectada37. La relación entre el sexo, la edad del profesional de salud y las alteraciones de la salud mental durante la pandemia señala un mayor riesgo de alteraciones neuropsiquiátricas33,37. Al parecer, a menor experiencia profesional laboral del personal sanitario joven, menor capacidad de resiliencia y afrontamiento de las extenuantes condiciones de estrés laboral impuestas por la pandemia38. En cuanto a las mujeres, la evidencia reciente sostiene que sufrieron un incremento de sus responsabilidades domésticas, en paralelo a su actividad profesional y la sobrecarga laboral39, lo que las ha hecho más vulnerables a trastornos mentales que los varones40. Por ello la percepción de alteraciones cognitivas puede ser un síntoma más de los trastornos de ansiedad, depresión y burnout. Además, en la mayoría de los países de AL, los hospitales públicos fueron implementados rápidamente como hospitales para COVID-19, por lo que la presión de atender a estos pacientes sin las medidas de protección necesarias pudo haber generado un incremento de alteraciones emocionales y cognitivas41.
Lo cierto es que el principal factor de riesgo de quejas de memoria, concentración y atención entre los profesionales sanitarios de AL estuvo asociado con los bajos desempeños en los test que miden ansiedad (GAD-7), depresión (PHQ-9) y agotamiento laboral (Mini-Z). Estos resultados se han observado de forma consistente en diferentes trastornos neuropsiquiátricos20,21, donde la depresión y el estrés han desencadenado alteraciones cognitivas, especialmente en la memoria y la función ejecutiva19,42. Estudios previos en personal sanitario de los servicios de emergencias mostraron un aumento significativo del cortisol en sangre en comparación con los que no trabajan en la sala de emergencias43, especialmente con jornadas de trabajo más extensas44. El estrés continuo desencadena la liberación de cortisol que afecta a los circuitos y las estructuras relacionados con la memoria45, lo cual genera alteraciones no solo fisiológicas, sino también estructurales46.
Por ello, a pesar de que en toda la muestra analizada se observó una carga importante de quejas cognitivas, estas no tenían relación con factores como la edad, el tipo de profesional, la atención de pacientes con COVID-19 o el tipo de sistema sanitario. Consideramos que esto puede explicarse por que durante la segunda ola muchas clínicas y hospitales, así como su personal, se sumaron a la atención de pacientes con COVID-19. Así, los efectos en la cognición suelen ser un síntoma o el resultado de las alteraciones emocionales47, debido a la incapacidad o la saturación de experiencias significativamente estresantes que afectan en primer lugar al bienestar emocional y consecuentemente al sistema cognitivo48. Es el caso de los profesionales jóvenes que, por su nivel de experiencia, no están preparados para afrontar las complejidades de una atención continua, compleja y escasa de recursos en el ámbito hospitalario49, por lo que rápidamente podrían sufrir alteraciones emocionales y, en consecuencia, cognitivas50.
Este primer estudio sobre las QCS en personal sanitario de AL no está exento de limitaciones. En primer lugar, no se dispuso de una valoración previa de la situación de salud mental y cognitiva del personal de salud, por lo que es probable que estuviesen cursando problemas emocionales o quejas cognitivas durante el estudio. En segundo lugar, la evaluación de la queja cognitiva se realizó con un solo ítem que buscaba valorar los aspectos atencionales y de memoria. Consideramos necesario extender la evaluación a otros procesos, así como a instrumentos estandarizados y adaptados a esta población. Por otro lado, es pertinente considerar otros factores asociados con el control y el tratamiento de los estados emocionales, como la personalidad, la resiliencia y el afrontamiento del estrés38.
ConclusionesLa prevalencia de QCS en el personal de salud latinoamericano ha sido alta durante la pandemia de SARS-CoV-2. Asimismo, los estados emocionales parecen modular la respuesta cognitiva del personal sanitario en AL, lo que podría tener un impacto directo en su rendimiento laboral y en el bienestar emocional. Este impacto podría asociarse con un incremento de trastornos neuropsiquiátricos y cambios en la dinámica familiar e incluso impactar directamente en el sistema sanitario al reducir la cantidad de profesionales destinados a la atención de pacientes. Es fundamental realizar una evaluación y seguimiento del estado emocional del personal de salud de primera línea de atención en contextos de alta incertidumbre como el asociado con la pandemia. Por ello, es necesario diseñar estrategias que incluyan evaluaciones continuas validadas y sensibles para la detección de alteraciones emocionales y programas psicosociales para el tratamiento del estrés, la ansiedad y la depresión entre el personal sanitario.
FinanciaciónUniversidad de la Costa. Código de proyecto INV.140-02-004-15.
Conflicto de interesesNinguno.
A todo el personal de salud que está en primera línea de atención a pacientes por COVID-19.