El cuidado al final de la vida es una de las experiencias más cruciales tanto para el paciente como para sus seres queridos. Sin embargo, a raíz de los cambios generados por la pandemia de COVID-19, el proceso de final de vida ha sufrido cambios a nivel familiar, social y sanitario. A su vez, esto ha alterado la percepción y desarrollo del duelo de familiares de pacientes que fallecieron durante la pandemia, independientemente de la causa de muerte. Así, el presente estudio tiene el objetivo de analizar las percepciones y algunos aspectos del proceso de duelo de los familiares de pacientes fallecidos durante la pandemia.
MétodosSe aplicó la versión adaptada del cuestionario internacional Care Of the Dying Evaluation a los familiares de personas fallecidas durante la pandemia en 2 momentos diferentes tras la muerte de su familiar.
ResultadosSe encuestaron 239 familiares, de los cuales 112 realizaron el cuestionario de seguimiento. Los pacientes fallecieron mayoritariamente en su domicilio y su familia estuvo altamente involucrada en su cuidado. La atención médica fue evaluada como adecuada y el síntoma que se percibió con mayor frecuencia fue el dolor. El 87% de los encuestados participaron en ritos fúnebres, y el 42% los calificó como muy sobrios. En cuanto al duelo, predomina la subescala de crecimiento personal, sin embargo, en los aspectos negativos predomina la sensación de presión en el pecho y llanto frecuente.
ConclusionesEl fin de la vida durante la pandemia de pacientes de atención domiciliaria fue percibido como adecuado, permitiendo el acompañamiento por parte de la familia y el control de los síntomas. El proceso de duelo no evidencia complicaciones. Es importante la formación de los profesionales de la salud en estos aspectos fundamentales de la atención y el cuidado de los pacientes.
End-of-life care is one of the most crucial experiences for both the patient and their loved ones. However, as a result of the changes generated by the COVID-19 pandemic, the dynamics of the end-of-life process has undergone changes at both the family, social and health levels. In turn, this has altered the perception and development of the grief of relatives of patients who died during the pandemic regardless of the cause of death. Then, the aim of this study is to analyze the perceptions and some aspects of bereavement of died patients’ relatives during the pandemic of COVID-19.
MethodsThrough the admission evaluation and follow-up of the relatives with an adapted version of the international Care Of the Dying Evaluation questionnaire.
ResultsTwo hundred and thirty-nine relatives were surveyed, of which 112 completed the follow-up questionnaire. Most of the patients died at home and their family members were highly involved in their care. Medical attention was considered adequate and the symptom with the highest perception was pain. A percentage of 87 of those surveyed participated in funeral rites, and 42% rated them as very sober. Regarding grief, the scale of personal growth predominates, however, in the negative aspects, the feeling of pressure in the chest and frequent crying predominates.
ConclusionsThe end of life of home-care patients during the pandemic was perceived as adequate, allowing family support and symptom control. The grieving process shows no complications. The training of health professionals in these fundamental aspects of patient care is important.
El cuidado al final de la vida es una experiencia que afecta la vida de todos los involucrados. La atención de las necesidades de los familiares cuando un ser querido está en este periodo es un elemento que puede facilitar el proceso de ajuste psicológico en su duelo1. Sin embargo, en tiempos de crisis, como es una pandemia, estos procesos se pueden ver alterados.
La pandemia por COVID-19 ha generado una crisis humanitaria y sanitaria. Para diciembre de 2021, en Colombia había habido más de 130.000 muertes secundarias a la infección2. El país se declaró en Estado de Emergencia el 17 marzo del 20203, lo que se siguió de medidas sanitarias como el aislamiento social, la restricción para la libre circulación en el territorio nacional, el uso obligatorio de máscaras faciales, el lavado de manos y la cuarentena estricta obligatoria.
Esto derivó en una transformación de la atención de los pacientes al final de la vida, tanto para aquellos con infección por SARS-CoV-2 como para quienes tenían enfermedades crónicas al final de la vida4. Estos cambios tuvieron gran repercusión en la dinámica sociocultural de la muerte y el duelo.
La alteración de factores situacionales, como la muerte súbita, y las limitaciones en apoyo social son factores de riesgo importantes para desarrollar un duelo complicado5, el cual se caracteriza por una desregulación emocional asociada a conductas desadaptativas, lo que a su vez puede derivar en trastornos de salud mental como depresión, distimia o crisis de pánico, entre otros. Algunos de estos elementos descritos como factores de riesgo han estado presentes estos meses, asociados a la carga emocional y la incertidumbre generada por el escenario atípico de la pandemia6.
En China, Tang et al. adelantaron estudios para evaluar el impacto de la pandemia en el duelo. Ellos evidenciaron altas proporciones de familiares afligidos que experimentaron trastornos de salud mental como: duelo complicado, estrés postraumático, ansiedad y síntomas depresivos, demostrando una elevación del número de casos de duelo prolongado y complicado durante la pandemia asociado a muertes por COVID-19 en comparación con el duelo previo a la situación de pandemia7.
Sin embargo, aún no se encuentra información disponible o estudios de estas características en Colombia. Este estudio tiene como objetivo analizar las percepciones de los familiares de pacientes fallecidos durante la pandemia, e identificar algunos aspectos del proceso de duelo.
Materiales y métodosSe desarrolló un estudio cuantitativo longitudinal descriptivo entre marzo de 2020 y marzo de 2021. Se aplicaron 2 encuestas: la primera, 3 meses después del fallecimiento del paciente, y la segunda, 3 meses después de la primera. Los cuestionarios utilizados fueron diseñados por el grupo de investigación multicéntrico Death, dying and bereavement during the COVID-19 pandemic (the Co-LIVE project). El proyecto Co-LIVE cuenta con la participación de 14 países de Europa, Asia y Latinoamérica.
El primer cuestionario consta de 47 preguntas y corresponde a una adaptación del cuestionario internacional Care Of the Dying Evaluation8, que evalúa datos sociodemográficos del paciente, el tratamiento recibido, el control sintomático, la perspectiva de muerte y el duelo; y la esfera emocional mediante la versión española del cuestionario Positive and Negative Affect Schedule (PANAS)9, que clasifica el efecto positivo y negativo mediante 10 aspectos para cada uno, con una puntuación máxima de 5 para cada aspecto. Finalmente, se suma el total y se determina el afecto predominante.
El segundo cuestionario consta de 23 preguntas y evalúa, entre otros aspectos, el proceso de duelo de los familiares mediante la escala Hogan Grief Reaction, un instrumento psicométrico en el cual mediante preguntas de autorrespuesta los participantes califican de 0 a 5 la presencia de sentimientos o pensamientos relacionados con los componentes de «crecimiento personal» y «despersonalización», y así se determina el componente predominante10. Adicionalmente, se evaluó la percepción de la calidad de vida de la última semana del entrevistado, incluyendo el European Organization for the Research and Treatment of Cancer Quality of Life Questionnaire C-30 validado en el país, el cual da una calificación de 1 a 7, siendo 1 una percepción muy mala y 7 excelente11.
Se indagó sobre la experiencia del duelo-muerte en el contexto de la pandemia, las medidas preventivas correspondientes y el impacto de estas en aspectos como: visitas, ritos culturales, servicios fúnebres, etc.
Así pues, durante el estudio se evaluaron 5 aspectos principales: datos del paciente fallecido; cuidados del paciente y relación con el personal de salud; control de síntomas; muerte durante la pandemia; y experiencia y duelo. Los elementos que se compararon en el tiempo fueron: «¿considera que hubo suficiente apoyo de enfermería?», «¿considera que hubo suficiente atención médica?» y «¿cree que el tratamiento recibido por su familiar se vio afectado por la pandemia?», así como la evaluación del estado emocional del familiar mediante la escala PANAS que se realizó en las 2 encuestas. La escala Hogan Grief Reaction se aplicó solo en la segunda encuesta.
Población de estudioSe incluyeron personas mayores de 18 años, familiares-cuidadores de pacientes fallecidos por cualquier causa durante el periodo de estudio y que pertenecieran al programa de atención domiciliaria de 2 entidades de salud en Bogotá, Colombia. Dichos programas se escogieron dada la importancia de la atención domiciliaria durante la pandemia, así como la atención de pacientes con enfermedades crónicas en etapa avanzada, con alto riesgo de fallecer a corto plazo, y la disponibilidad de acceso a la historia clínica.
Obtención de la informaciónLos familiares fueron invitados a participar mediante un correo electrónico enviado por parte de los programas domiciliarios. Quienes contestaron afirmativamente fueron contactados telefónicamente por los investigadores. Las encuestas fueron realizadas por profesionales de la salud con entrenamiento previo sobre duelo y comunicación de malas noticias. A cada familiar encuestado se le explicó en qué consistía el estudio y la duración aproximada de la encuesta. La información fue almacenada en una base de datos estructurada a través de un aplicativo en línea.
Análisis de la informaciónLas variables cualitativas fueron analizadas por medio de frecuencias absolutas, relativas y relativas condicionales. Por su parte, las variables cuantitativas fueron analizadas por medio de medidas de tendencia central y variabilidad, de acuerdo con su distribución. Se compararon los resultados de las encuestas por medio de las frecuencias y se calculó el coeficiente kappa para evaluar la concordancia entre las respuestas de los participantes en los 2 momentos.
Consideraciones éticasPrevia autorización de los participantes, la información se manejó de acuerdo con la ley de habeas data12. Cada participante dio verbalmente su consentimiento. Los participantes podían detener la encuesta en cualquier momento, y reprogramar o suspender su participación en la misma y/o en la investigación. A quienes durante la entrevista mostraron síntomas emocionales intensos, se les ofreció acompañamiento psicológico y espiritual por parte del prestador del servicio de cuidados paliativos. El presente estudio fue aprobado por el Comité de Ética de la institución.
ResultadosParticiparon 239 (23,8%) familiares, un familiar por cada paciente, de un total de 1.004 pacientes fallecidos durante el periodo de estudio, en los 2 programas de atención domiciliaria.
Aspecto 1: Datos demográficos del paciente fallecidoLa mayoría de los pacientes eran adultos mayores, residentes de la capital colombiana (88,2%), predominantemente mujeres (59,8%). Todos tenían enfermedades crónicas, siendo las oncológicas el 65% de estas; solo el 5% tuvieron infección por SARS-CoV-2 confirmada. Más del 60% fallecieron entre marzo de 2020 y abril de 2020. En cuanto a los encuestados, el 62% eran hijos del paciente (tabla 1).
Datos del paciente fallecido
| Edad, mediana (rango intercuartil) | 79 | (23,5) |
| Género, n (%) | ||
| Masculino | 96 | (40,17) |
| Femenino | 143 | (59,83) |
| Fecha de la muerte, n (%) | ||
| Febrero-marzo 2020 | 32 | (13,39) |
| Marzo-septiembre 2020 | 120 | (50,21) |
| Septiembre-diciembre 2020 | 81 | (33,89) |
| Diciembre 2020-marzo 2021 | 6 | (2,51) |
| Infección por COVID-19, n (%) | ||
| No lo sé | 4 | (1,67) |
| Probablemente no | 25 | (10,46) |
| Seguramente no | 194 | (81,17) |
| Sí, seguramente | 12 | (5,02) |
| Sin respuesta | 4 | (1,67) |
| Parentesco con encuestado, n (%) | ||
| Era mi compañero/pareja | 38 | (15,90) |
| Era mi padre/madre | 149 | (62,34) |
| Otro miembro de la familia | 37 | (15,48) |
| Otra relación | 14 | (5,86) |
| Sin respuesta | 1 | (0,42) |
| Comorbilidades, n (%) | ||
| Enfermedad cardíaca o pulmonar | 36 | (15,06) |
| Enfermedad del SNC | 25 | (10,46) |
| Enfermedad sistémica | 17 | (7,11) |
| Oncológica | 98 | (41,00) |
| Oncológica+cardiopulmonar | 30 | (12,55) |
| Oncológica+sistémica | 29 | (12,13) |
| Oncológica+SNC | 3 | (1,26) |
| Otra | 1 | (0,42) |
| Total, N (%) | 239 | (100,00) |
Fuente: elaboración propia.
El 91,6% de los pacientes contó con un entorno cómodo y menos del 5% no tuvo un espacio privado. La mayoría de los familiares consideraron que había un adecuado aseo e higiene en el entorno del paciente.
El 88% de los participantes refirió entender la condición médica y el tratamiento de su familiar, y el 77% estuvo muy involucrado en el cuidado de este. Más del 50% refiere haber sido notificado sobre la alta probabilidad de muerte del paciente, así como los síntomas que podría presentar durante la etapa agónica. El 57,7% de los familiares discutieron medidas de redireccionamiento terapéutico, de los cuales 13 (9,4%) discutieron sobre el ingreso al hospital, 39 (28,3%) no reanimarlo y 77 (55,8%) no reanimar ni hospitalizar a su ser querido.
En cuanto a la relación con el personal de salud, se evidencia un alto grado de confiabilidad hacia este, siendo de un 84,5 y un 94,1% para enfermería y médicos, respectivamente.
En total, 112 (46,9%) familiares contestaron la segunda encuesta. Al comparar los resultados de la percepción sobre una «suficiente atención médica», se observaron cambios entre las 2 encuestas (kappa=0,279), especialmente entre los 16 familiares que habían manifestado estar «ni de acuerdo ni en desacuerdo», pues entre los que contestaron las 2 encuestas (10/16), 3 pasaron a estar «totalmente de acuerdo», 3 a «de acuerdo» y uno a «muy en desacuerdo». De igual forma, con respecto a la percepción frente a «suficiente ayuda de enfermería», se observaron cambios entre las 2 encuestas (kappa=0,19), principalmente entre quienes habían manifestado estar «de acuerdo» en la primera encuesta (n=81), ya que de los que contestaron las 2 encuestas (34/81), 18 (52,9%) pasaron a estar «totalmente de acuerdo», 2 a «ni de acuerdo ni en desacuerdo», uno a «en desacuerdo» y uno a «muy en desacuerdo». Por otro lado, frente la «limitación del tratamiento por la pandemia», también se encontraron cambios de percepción entre quienes contestaron las 2 encuestas: de los 32 que contestaron que sí hubo limitaciones en la primera, 16 (50%) cambiaron de opinión en la segunda, y de los 77 que contestaron que no hubo limitaciones en la primera, 23 (29,9%) manifestaron que sí las hubo, en la segunda (tabla 2).
Percepción de suficiencia de atención médica en la primera encuesta
| Pregunta | Frecuencia | n | % |
|---|---|---|---|
| Suficiente atención médica | Totalmente de acuerdo | 100 | 41,84 |
| De acuerdo | 91 | 38,08 | |
| Ni de acuerdo ni en desacuerdo | 16 | 6,69 | |
| En desacuerdo | 21 | 8,79 | |
| Muy en desacuerdo | 10 | 4,18 | |
| No lo sé | 1 | 0,42 | |
| Suma total | 239 | 100,00 | |
| Suficiente ayuda de enfermería | Totalmente de acuerdo | 100 | 41,84 |
| De acuerdo | 81 | 33,89 | |
| Ni de acuerdo ni en desacuerdo | 20 | 8,37 | |
| En desacuerdo | 18 | 7,53 | |
| Muy en desacuerdo | 17 | 7,11 | |
| No lo sé | 3 | 1,26 | |
| Suma total | 239 | 100,00 | |
| Limitación del tratamiento por pandemia | Sí | 77 | 32,22 |
| No | 157 | 65,69 | |
| No lo sé | 5 | 2,09 | |
| Suma total | 239 | 100,00 |
Fuente: elaboración propia.
Los síntomas analizados fueron dolor, disnea y delirium; en cuanto a su control sintomático, se evidenció que el más prevalente fue el dolor, percibido por el 69% de los familiares, sin embargo, también fue el síntoma con mejor percepción de esfuerzo de «todo el tiempo» para su control (56,9%). Adicionalmente, el síntoma menos frecuente fue el delirium (41,8%), así como el reportado con menor esfuerzo permanente percibido para su control (30,0%) (tabla 3).
Relación entre la percepción de síntomas durante los 2 últimos días de vida del paciente y el esfuerzo terapéutico para controlarlo
| Síntoma | Esfuerzo para controlarlo, n (%) | Total, n (%) | |||||
|---|---|---|---|---|---|---|---|
| Frecuencia (%) | Todo el tiempo | Algunas veces | No, en absoluto | No lo sé | No aplica | ||
| Disnea | Todo el tiempo (30,1) | 41 (56,9) | 18 (25,0) | 12 (16,6) | 1 (1,4) | 72 (100) | |
| Algunas veces (33,9) | 37 (45,7) | 32 (39,5) | 10 (12,3) | 2 (2,5) | 81 (100) | ||
| No parecía tener (33,9) | 1 (1,2) | 1 (1,2) | 1 (1,2) | 78 (96,3) | 81 (100) | ||
| No lo sé (2,0) | 1 (20,0) | 3 (60,0) | 1 (20,0) | 5 (100) | |||
| Presencia de disnea | 78 (51,0) | 50 (32,6) | 22 (14,3) | 3 (2,0) | 0 | 153 (64,0) | |
| Dolor | Todo el tiempo (32,6) | 44 (56,4) | 21 (26,9) | 13 (16,7) | 78 (100) | ||
| Algunas veces (36,4) | 40 (46,0) | 39 (44,8) | 6 (6,9) | 1 (1,1) | 1 (1,1) | 87 (100) | |
| No parecía tener (28,6) | 10 (15,0) | 1 (1,5) | 57 (83,8) | 68 (100) | |||
| No lo sé (2,5) | 1 (16,6) | 5 (83,3) | 6 (100) | ||||
| Presencia de dolor | 84 (51) | 60 (36,3) | 19 (11,5) | 1 (0,6) | 1 (0,6) | 165 (69,0) | |
| Delirium | Todo el tiempo (15,0) | 13 (36,1) | 9 (25,0) | 14 (38,9) | 36 (100) | ||
| Algunas veces (26,8) | 17 (26,5) | 38 (59,4) | 6 (9,4) | 2 (3,1) | 1 (1,6) | 64 (100) | |
| No parecía tener (56,5) | 6 (4,4) | 2 (1,5) | 2 (1,5) | 127 (92,7) | 137 (100) | ||
| No lo sé (1,67) | 3 (75,0) | 1 (25,0) | 4 (100) | ||||
| Presencia de delirium | 30 (30) | 47 (47) | 20 (20) | 2 (2) | 1 (1) | 100 (41,8) | |
Fuente: elaboración propia.
Con respecto a la percepción de la atención de las necesidades espirituales, el 27,1% de los encuestados manifestaron estar totalmente de acuerdo con que tanto sus necesidades como las de su familiar fueron atendidas, y el 30,13% en desacuerdo.
Aspecto 4: Muerte durante la pandemiaEl lugar de fallecimiento predominante fue el domicilio (75,3%), seguido del hospital (17,9%) y en menor porcentaje instituciones de cuidado específico (hogar geriátrico, hospicio, etc.). El 90,3% de los familiares calificaron el lugar de deceso como adecuado. El 41,0% de los pacientes tuvieron visitas sin ningún tipo de restricción, mientras que al 25,5% no se les permitió ningún tipo de visita. Adicionalmente, el 33,0% que tuvo limitación en el número de visitantes recibió en promedio 2 personas cada día con una media de 10min por visita.
Con respecto a los ritos y ceremonias fúnebres, aproximadamente el 50% de estos tuvo una afluencia inferior a 10 personas; el 87% de los encuestados estuvo en el funeral de su familiar, y a su vez calificaron principalmente como demasiado sobrios estos servicios (42,5%). De los 14 familiares que no asistieron a las salas de velación, 7 se abstuvieron por la cuarentena obligatoria y 5 porque su ser querido era sospechoso de infección por SARS-CoV-2. Finalmente, 91 (80,5%) pacientes fueron cremados.
Aspecto 5: Experiencia y dueloEn retrospectiva, cerca del 50% de los familiares califican como esperado el fallecimiento de su ser querido, sin embargo, el 15% lo califica como «inesperado, bastante rápido y repentino». Así mismo, los calificativos positivos que más se evidenciaron para describir la forma como murieron los pacientes son: tranquilo, bien y en paz (48%). En cuanto a los negativos, predomina «doloroso, con inquietud y triste», con un 15%.
Al evaluar la calidad del apoyo emocional prestado, el 26,8 y el 36,8% lo califican como excelente y buena, respectivamente; el 11,72% como correcto y el 24,7% como pobre.
Los participantes refieren tener una adecuada calidad de vida la semana previa a la evaluación; el 53% reportó una calificación de 6 o 7 (donde 7 es el máximo) (mediana: 6, RIC: 2).
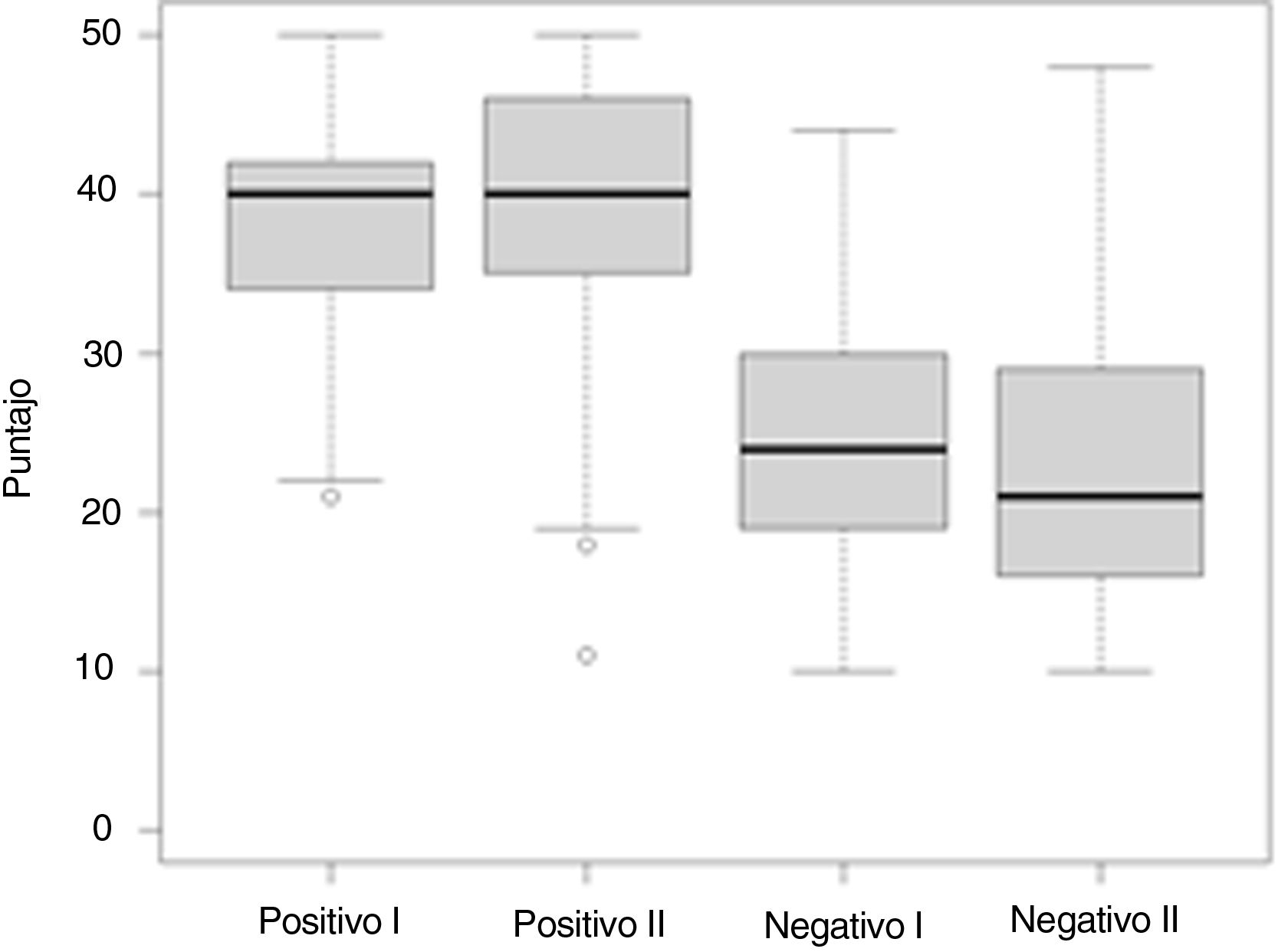
El afecto, evaluado por la escala PANAS, tuvo predominio para aspectos positivos en los 2 momentos evaluados. En las primeras encuestas, la evaluación de afecto positivo obtuvo una mediana de 40 puntos (RIC: 7,75; P25: 34,25 y P75: 42) vs. 24 puntos (RIC: 11; P25: 19 y P75: 30) en afecto negativo. En las segundas encuestas se encontró una mediana de 40 puntos en afecto positivo (RIC: 11,25; P25: 35 y P75: 46) vs. una mediana de 21 puntos (RIC: 13; P25: 16 y P75: 29) en afecto negativo, mostrando una mayor variabilidad en los resultados de la segunda encuesta (fig. 1).
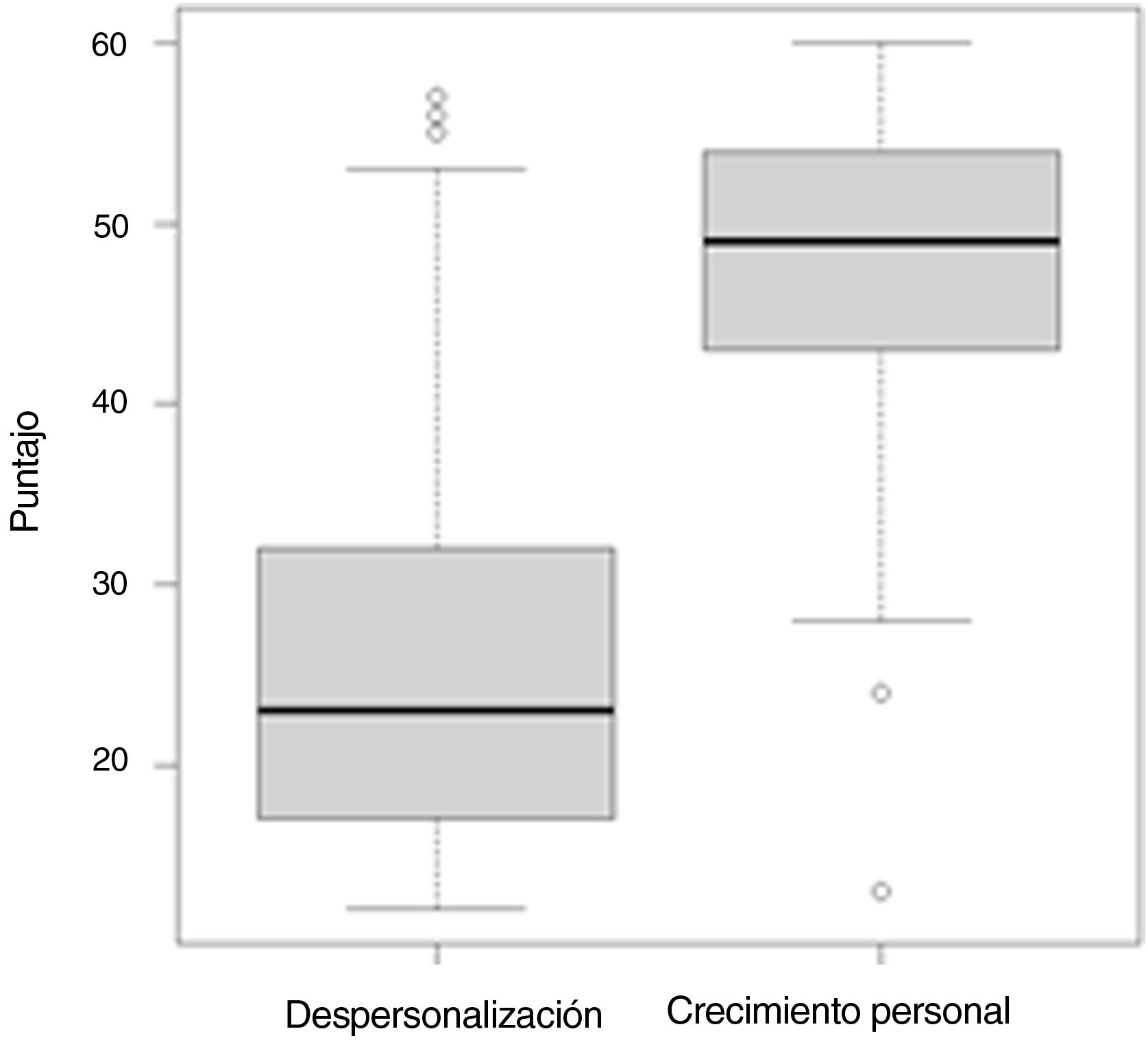
Aspectos del dueloEn la escala Hogan Grief Reaction la dimensión de crecimiento personal obtuvo una mayor puntuación, con una mediana de 49 (RIC: 9), mientras que la dimensión de despersonalización tuvo una mediana de 23 (RIC: 5) (fig. 2).
Dentro de la escala de crecimiento personal, los elementos con mayor puntaje fueron: «he aprendido a lidiar mejor con la vida», «estoy teniendo más días buenos que malos», «me preocupo más por los demás» y «llegué a un punto de inflexión donde empecé a soltar algo de mi dolor», con una mediana de 5 (RIC: 1; P25: 4 y P75: 5). Por otro lado, en la subescala de duelo, el elemento con mayor puntuación fue «siento una presión en mi corazón», con una mediana de 3 (RIC: 2, P25: 2 y P75: 4), seguido por «siento que estoy shockeado», «tengo dificultad para aceptar la permanencia de la muerte», «lloro frecuentemente» y «me duele la soledad», con una mediana de 2 (RIC: 3, P25: 1 y P75: 4).
DiscusiónLa pandemia por COVID-19 ha impactado en gran medida la manera de actuar en la atención en salud13, cambiando la forma en la que se brinda este servicio, al igual que la percepción de los familiares frente a la misma.
En los resultados del presente estudio se evidencia cómo los familiares de este grupo de pacientes en atención domiciliaria que murieron durante la pandemia se sintieron acogidos y entendidos por el personal sanitario, así como involucrados en el proceso de salud-enfermedad y muerte de su familiar. Con respecto a este hallazgo, los estudios previos a la pandemia demuestran que la atención domiciliaria del paciente paliativo mejora el control de síntomas, disminuye los reingresos hospitalarios hasta en el 50% y la estancia por cada hospitalización14, asociado también a una disminución en la carga práctica y económica para el cuidador y a una mayor satisfacción. Dicho impacto se ve en otros entornos, como son los hospicios y los hospitales15. Así, en el contexto de pandemia, estos hallazgos estarían en línea con los estudios previos.
Sin embargo, estos resultados contrastan con las experiencias reportadas en la literatura de los familiares de pacientes que murieron por COVID-19 en UCI, quienes presentaron dificultad para establecer una relación con el personal sanitario, separación de su familiar, alteración de los rituales de final de vida, asociado a sentimientos de soledad con la defunción del paciente16. En este sentido, también durante la pandemia, dado el alto número de pacientes que murieron, el cuidado paliativo surge como un abordaje fundamental del manejo conservador de COVID-1917, y un soporte para los especialistas de UCI, quienes refieren que el cuidado paliativo fue un puente entre ellos, los pacientes y las familias, pues el acompañamiento de esta disciplina les permitió resolver dudas a los familiares y disminuir el miedo y la ansiedad que presentaban18.
El presente estudio también encontró una percepción más positiva del cuidado por parte del equipo de médicos que del de enfermería, lo cual podría estar relacionado en parte con la expectativa de los familiares de atención de enfermería permanente en casa, sin embargo, este punto requiere una mayor revisión. En la literatura se encuentra que la percepción de adecuada atención médica y de enfermería es mayor en hospicios (donde hay atención por el equipo médico de forma continua) que en los domicilios19.
En esta investigación se encontró que el 34% de los familiares refieren limitación en el tratamiento del paciente secundaria a la pandemia. Este fenómeno fue evidente a nivel mundial, y varios estudios demuestran el impacto a causa de la COVID-19 en el acceso, por ejemplo, a medicamentos20,21. Caston et al. documentaron que el 47% de los pacientes oncológicos reportaron demoras en la atención en salud, el 27% de estas atribuidas a decisiones del hospital y/o prestador de salud y el 13% a decisiones del paciente22.
Los familiares resaltan la importancia de los aspectos espirituales en el final de la vida, lo cual demuestra la necesidad de fortalecer este aspecto en los equipos encargados de atender a los pacientes en fin de vida23. Según algunos estudios, solo entre el 6 y el 28% de los familiares reciben esta atención24,25. Por otro lado, en relación con el apoyo emocional, el 24,7% lo califican como pobre, sin embargo, estudios en pandemia muestran que este es mayor en el domicilio y menor en hogares de cuidado19. La literatura además reporta resultados heterogéneos sobre este punto. Algunos estudios afirman que no existe diferencia entre quienes reciben o no apoyo emocional, mientras que otros afirman que el impacto de su ausencia es más evidente en personas con duelos más severos y complicados26. Harrop et al. identificaron en una revisión sistemática de la literatura efectos positivos de la psicoterapia en la autoestima y la identificación del rol de los familiares de pacientes fallecidos por cáncer27.
En cuanto al control sintomático, los participantes del presente estudio percibieron un menor impacto en el manejo del delirium frente a dolor y disnea, lo cual puede estar en relación con el reto que implica el tratamiento de estos síntomas, así como la formación que reciben los profesionales de salud de los pacientes con necesidades paliativas y síntomas refractarios28.
Por otro lado, a pesar de los múltiples retos generados por la pandemia, llama la atención que no hubiera un mayor impacto en la calidad de vida reportada por los encuestados en su estado de ánimo ni el desarrollo del duelo, ya que las escalas utilizadas evidencian una adecuada calificación de la calidad de vida, predominio del afecto positivo en la escala PANAS y del componente de crecimiento personal en el proceso de duelo. Esto podría estar en relación con diversos puntos. En primer lugar, por las características de los pacientes, quienes tenían condiciones crónicas con expectativa de vida corta y su fallecimiento, en la gran mayoría de ellos, no se dio por COVID-19, que en parte pudo influir en la elaboración temprana del duelo, a diferencia de lo que ocurriría con una muerte repentina e inesperada. En segunda instancia, la atención de equipos multidisciplinarios orientados a proporcionar manejo sintomático para optimizar la calidad de vida. En tercer lugar, las circunstancias de muerte de los pacientes, que en su mayoría sucedió en el domicilio, lo que permitió el acompañamiento familiar; y por último, la comunicación con el personal de salud, lo que a su vez puede redundar en mejores desenlaces del duelo. Estos hallazgos también se han encontrado en otros estudios que comparan, por ejemplo, calidad de vida de familiares prepandemia y durante la pandemia1,29, sin encontrar diferencias marcadas.
Los resultados de la escala de duelo del presente estudio muestran una subescala de crecimiento personal más alta que la despersonalización, lo cual es uno de los factores que se han mostrado más relacionados con una buena resolución del duelo, e incluso con un crecimiento postraumático10,30. En contraste, otras investigaciones han mostrado la presencia de mayores niveles de duelo prolongado30 en familiares de pacientes que han fallecido por COVID-19. Así que, aunque los resultados del presente estudio no parecen evidenciar una intensidad de síntomas que demuestren un duelo prolongado, al ser la mayoría de los participantes familiares de personas que fallecieron por otras causas diferentes a COVID-19, estos hallazgos pueden aplicarse solo a esta población. De igual forma, la atención domiciliaria y el enfoque de atención al final de la vida de cuidados paliativos se ha encontrado como un elemento que aborda las necesidades de los pacientes y sus familiares, y que contribuye a disminuir la prevalencia de esta problemática14.
Una de las limitaciones de este estudio es que la muestra es no probabilística; además, solo incluye familiares de pacientes de 2 programas domiciliarios, con enfermedades avanzadas y alto riesgo de mortalidad a corto plazo. Por lo tanto, las conclusiones de este estudio son válidas únicamente en poblaciones similares.
ConclusionesLa pandemia por COVID-19 ha generado cambios en la manera de realizar la atención en salud, como por ejemplo en la atención al final de la vida. Por esto, en momentos de crisis, atender las necesidades del paciente que está pronto a fallecer es crucial para prevenir un desarrollo anormal del duelo.
La atención domiciliaria con abordaje en cuidados paliativos permite una atención integral de aspectos físicos, emocionales y espirituales, lo cual, durante la pandemia, para los participantes de esta investigación, fue percibida como un apoyo importante durante esta etapa vital de sus familiares. Además, fue un puente entre los pacientes, los cuidadores y los prestadores de salud, optimizando el manejo sintomático, la comunicación y la toma de decisiones al final de la vida.
En todos estos aspectos mencionados, el papel de la formación de los profesionales de la salud en los temas específicos de atención al paciente y su familia en cuidados paliativos es esencial y debe fortalecerse.
FinanciaciónEl presente proyecto no ha recibido ninguna financiación.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses.