La emergencia sanitaria por COVID-19 generó una gran presión laboral en las instituciones de salud, ocasionando la aparición de trastornos mentales como estrés, ansiedad, depresión, insomnio y estrés postraumático en los trabajadores de la salud (TS). El objetivo de esta investigación fue determinar la prevalencia de los trastornos mentales y los factores asociados en esta población durante la pandemia de COVID-19.
MétodosSe realizó una revisión de revisiones publicadas del 1 de enero de 2020 al 30 de abril de 2023 en las bases de datos PubMed, Scopus y Scielo. La calidad metodológica de los artículos se evalúo mediante la escala de evaluación crítica de revisiones sistemáticas de estudios de intervenciones de salud (AMSTAR-2).
ResultadosSe extrajo información de 42 revisiones sistemáticas con o sin metaanálisis. Los trastornos de salud mental más frecuentes en los TS fueron el trastorno de ansiedad, depresivo, estrés, insomnio y trastorno de estrés postraumático (TEPT). Se identificaron como factores de riesgo: ser mujer, ser profesional de enfermería, ser personal de la salud de primera línea, trabajar en una unidad de cuidados intensivos (UCI), no tener acceso a equipos de protección personal y contar con un conocimiento insuficiente sobre la enfermedad. La herramienta más utilizada para mejorar el afrontamiento de los profesionales de la salud fue la capacitación al personal.
ConclusionesEl personal de la salud que enfrentó la pandemia por COVID-19 presentó una alta prevalencia de trastornos mentales. Se requiere la formulación de políticas e implementación de estrategias que permitan prevenir los trastornos mentales y promover la salud mental en los profesionales.
The COVID-19 health emergency generated great work pressure in health institutions, causing the appearance of mental disorders such as stress, anxiety, depression, insomnia and post-traumatic stress in health workers. The objective of this research was to determine the prevalence of mental disorders and associated factors in healthcare workers during the COVID-19 pandemic.
MethodsA review of reviews published from January 1, 2020 to April 30, 2023 was carried out in the Pubmed, Scopus and Scielo databases. The methodological quality of the articles was evaluated using the AMSTAR-2 scale.
ResultsInformation was extracted from 42 systematic reviews with or without meta-analysis. Information was extracted from 42 systematic reviews with or without meta-analysis. The most common mental health disorders in health workers were anxiety disorder, depressive disorder, stress, insomnia, and post-traumatic stress disorder. Risk factors were identified as being a woman, being a nursing professional, being front-line healthcare workers, working in an intensive care unit (ICU), having lack of access to personal protective equipment and having insufficient knowledge about the disease. The most used tool to improve the coping of health professionals was staff training.
ConclusionsHealthcare workers who faced the COVID-19 pandemic had a high prevalence of mental disorders. It is necessary to formulate policies and implement strategies that prevent mental disorders and promote mental health in professionals.
En diciembre de 2019, Wuhan, una provincia de Hubei en China, se convirtió en el centro de un brote de neumonía de causa desconocida que, para el 11 de marzo de 20201, fue declarada pandemia. La pandemia por COVID-19 provocó que los sistemas de salud se vieran abrumados y por ende, implicó una mayor carga laboral para los trabajadores de la salud (TS) y una enorme presión por múltiples razones como el estar expuestos a un alto riesgo de sufrir la infección, elementos de protección inadecuados e insuficientes para evitar el contagio, vivir en aislamiento y la pérdida del contacto con la familia, interactuar con pacientes con emociones negativas, sufrir discriminación, sentimientos de frustración y agotamiento físico y mental2.
Esta situación de salud inesperada para los sistemas de salud de los países desencadenó en los TS problemas de salud mental como estrés, ansiedad, síntomas depresivos, insomnio, sentimientos de negación, ira y temor3, y trastornos como el depresivo ansioso, trastorno de estrés postraumático (TEPT) e ideas de suicidio, especialmente en aquellos que trabajaron en una unidad de COVID-19 y eran mujeres4.
En un estudio realizado por Ruiz et al. sobre la prevalencia de los síntomas de ansiedad entre los TS en Colombia se reportó que el 28,9% de las personas incluidas en este estudio presentaron síntomas de ansiedad, de los cuales el 9,2% fue de moderado a severo y una asociación positiva con variables como el sexo femenino, antecedentes de enfermedad psiquiátrica previa, ser médico general y convivir con personas con factores de riesgo de mayor mortalidad por infección por COVID-19, además de depresión y alteración en el funcionamiento en varios dominios de la vida5. No obstante, previo a la pandemia por COVID-19, Cruz et al. indicaron que el trabajo excesivo realizado por los TS, representado por la carga horaria elevada y la necesidad de tener empleos múltiples en jornadas dobles o triples, son elementos que pueden favorecer la afectación de la salud mental en los profesionales de la salud6.
Existen numerosos estudios que evaluaron la afectación en los TS en términos de salud mental durante las epidemias que se han presentado a nivel mundial. Se observó la aparición de trastornos mentales durante el Síndrome Respiratorio Agudo Severo (SARS) en el 2003, en el cual los TS padecieron niveles altos de síntomas depresivos y ansiosos7; también se observaron niveles elevados de preocupación en el 2009 en relación con la aparición del virus de la influenza A (H1N1), siendo mayor en auxiliares de enfermería que en el personal médico8; y prevalencias de ansiedad del 7,6% en TS en el 2012, en relación con el Síndrome respiratorio de Oriente Medio (MERS)9.
A nivel mundial, la emergencia sanitaria por COVID-19 generó una gran cantidad de información por múltiples investigaciones originales y numerosas revisiones sistemáticas sobre los trastornos mentales en los TS durante la pandemia, por lo que se identificó la necesidad de realizar una revisión de revisiones, la cual recopile, evalúe y analice la evidencia científica actual, para que se puedan obtener conclusiones confiables sobre la situación de la salud mental de los TS10. El acceso a la información más actualizada y unificada puede permitir identificar las mejores prácticas y enfoques terapéuticos para los TS y la posibilidad de detectar brechas en el conocimiento y generar nuevas preguntas de investigación.
En este contexto, el objetivo de esta investigación fue determinar la prevalencia de los trastornos mentales en los TS y los factores asociados durante la pandemia por COVID-19 mediante una revisión de revisiones.
MétodosEn este estudio, se adoptó una revisión de revisiones, la cual ayuda a identificar múltiples artículos y sintetizar la evidencia científica cuando esta es muy abundante. Este estudio se documentó mediante la metodología PRISMA (Preferred Reporting Items for Systematic reviews and Meta-Analyses)11, que sirve de guía para la identificación, selección, evaluación y síntesis de estudios de revisiones sistemáticas. Se planteó la pregunta de investigación siguiendo la estructura PICO (población de estudio o participantes, intervención, comparación, resultado [outcome]) (tabla 1).
Formato PICO
| Population/Población | Trabajadores de la salud |
| Intervention/Intervención | No aplica |
| Comparator/Comparador | Evaluar la salud mental (ansiedad, depresión, estrés, insomnio y estrés postraumático) |
| Outcomes/Resultados | Prevalencia de ansiedad, depresión, estrés, insomnio y estrés postraumático y factores asociados |
PICO: población de estudio o participantes, intervención, comparación, resultado (outcome).
Se realizó una búsqueda sistemática de la evidencia científica publicada del 1 de enero de 2020 al 30 de abril de 2023 en las bases de datos PubMed, Scopus y Scielo; estas se utilizaron por considerarlas las más relevantes, debido a la gran cantidad de artículos publicados esperados. La búsqueda fue controlada por los descriptores salud mental, personal de salud y COVID-19 en español, y mental health y healthcare workers en inglés. Además, se emplearon operadores booleanos como «AND» y «OR». Se realizó una estrategia de búsqueda para cada base de datos incluida (tabla 2). La búsqueda se limitó a estudios publicados en los idiomas inglés y español.
Estrategia de búsqueda
| Base de datos | Estrategia de búsqueda | Artículos encontrados | Artículos seleccionados |
|---|---|---|---|
| PubMed | ((«mental health»[MeSH Terms] OR («mental»[All Fields] AND «health» [All Fields]) OR «mental health» [All Fields]) AND («health personnel» [MeSH Terms] OR («health»[All Fields] AND «personnel»[All Fields]) OR «health personnel»[All Fields] OR («healthcare»[All Fields] AND «workers»[All Fields]) OR «healthcare workers»[All Fields]) AND («coronavirus infections»[MeSH Terms] OR («coronavirus»[All Fields] AND «infections»[All Fields]) OR «coronavirus infections»[All Fields])) AND ((y_5[Filter]) AND (ffrft[Filter]) AND (meta-analysis[Filter] OR systematicreview[Filter])) | 188 | 23 |
| Scopus | (TITLE-ABS-KEY(Mental Health) AND TITLE-ABS-KEY(Healthcare Workers) AND TITLE-ABS-KEY(COVID-19) AND TITLE-ABS-KEY(systematic review)) AND (LIMIT-TO (PUBYEAR,2023) OR LIMIT-TO (PUBYEAR,2022)) AND (LIMIT-TO (SUBJAREA, «MEDI») OR LIMIT-TO (SUBJAREA, «PSYC») OR LIMIT-TO (SUBJAREA, «NURS») OR LIMIT-TO (SUBJAREA, «HEAL»)) AND (LIMIT-TO (LANGUAGE, «English») OR LIMIT-TO (LANGUAGE, «Spanish»)) | 178 | 19 |
| Scielo | (healthcare workers) AND (mental health) AND (COVID-19) OR «salud mental» AND «profesionales de salud» AND «COVID-19». | 5 | 0 |
Para la inclusión de los artículos, se eligieron revisiones sistemáticas con o sin metaanálisis, que describieran los trastornos mentales del personal de la salud en la atención de pacientes durante la pandemia por COVID-19 publicadas del 1 de enero de 2020 al 30 de abril de 2023, en inglés o español. Se excluyeron artículos con baja calidad metodológica, retractación, de reflexión, revisiones narrativas, revisiones de alcance, comentarios, disertaciones, artículos sobre trastornos mentales y alteraciones psicológicas en la población general y revisiones que evaluaran otras pandemias.
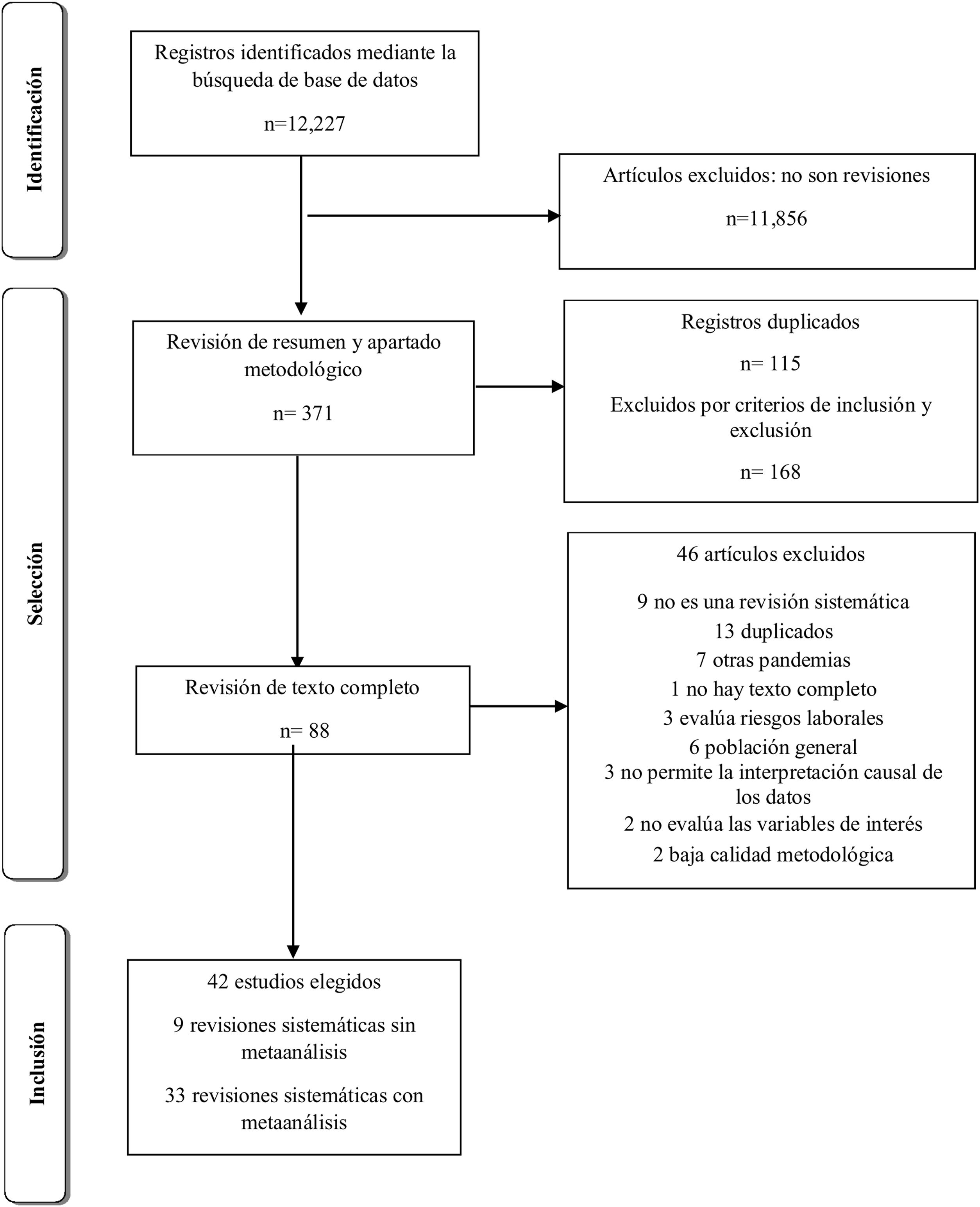
Selección de estudios y extracción de datosSe identificaron 12.227 registros en el proceso de selección inicial de los estudios elegibles, para lo cual tres revisores independientes (LM, LL y MT) estuvieron de acuerdo; en el caso de desacuerdo, se llegó a un nivel de consenso del 80%. Se revisó el resumen y el apartado metodológico de 371 artículos y 88 en texto completo. Posterior a la lectura completa del texto, se eliminaron aquellos que no cumplieron con los criterios de inclusión, al final de lo cual resultaron 42 estudios que fueron incluidos en el presente trabajo. Adicionalmente, se buscaron las referencias completas de los estudios seleccionados, con el fin de identificar otros artículos de interés que no se tuvieran contemplados en esta investigación, los cuales se anexaron manualmente.
Se realizó un formulario para la extracción de datos utilizando Microsoft Excel 365®; tres revisores efectuaron la extracción de forma independiente de los datos requeridos: base de datos en la que se encontró el artículo, autor, título, año, objetivo, tipo de estudio, tamaño de la muestra, grupo de estudio (profesión), sexo, herramienta utilizada para la evaluación de la calidad metodológica y la herramienta usada para la evaluación del riesgo de sesgo.
Evaluación de la calidad metodológica y riesgo de sesgoLa calidad metodológica y el riesgo de sesgo de los artículos cuantitativos y cualitativos se evaluaron mediante la herramienta de evaluación crítica de revisiones sistemáticas de estudios de intervenciones de salud (AMSTAR-2)12, realizada por tres investigadores de forma independiente a los artículos incluidos y un cuarto revisor estuvo disponible para resolver eventuales desacuerdos. Se evaluó la calidad y el resultado de la calificación, la cual se determinó de acuerdo con los siguientes rangos: alta (7-9), media (4-6), baja (0-3). El instrumento AMSTAR puede utilizarse según su puntaje total o según algunos de sus ítems; para las revisiones con metaanálisis se omitieron los ítems 3, 9, 11 y 12 debido a que no eran aplicables a las revisiones que no incluían estudios de intervención.
SíntesisLa síntesis de la información fue presentada de manera cuantitativa a partir de la extracción de prevalencias promedios de los trastornos de ansiedad, estrés, depresión, insomnio y TEPT. No obstante, en el caso de que los autores no aportaran los promedios, se extrajo la prevalencia en rango. Además, se efectuó una extracción de la información cualitativa de los factores asociados a los trastornos mentales como el rol ocupacional, sexo y nivel de exposición a la COVID-19. Debido a la alta heterogeneidad de los datos, no fue posible la realización de un metaanálisis10.
Posterior a la extracción de los datos por parte de los revisores, se llevó a cabo una segunda revisión con el fin de confirmar la información extraída; en caso de discrepancias se solicitó el concepto a un cuarto revisor.
ResultadosEn el análisis, se incluyeron 42 revisiones sistemáticas distribuidas en 33 revisiones con metaanálisis y nueve sin metaanálisis. Se analizó la lista de referencias de las revisiones incluidas, lo que no resultó en la adición de más artículos a esta revisión (fig. 1).
Las revisiones que informaron el número de participantes fueron 28, con un promedio de 57.768 participantes, 10 revisiones reportaron el sexo, donde se encontró que el 75% eran mujeres y 33 reportan grupos de estudio (profesión). La herramienta más empleada para la evaluación de la calidad metodológica en el presente estudio fue Newcastle-Ottawa Scale modificada (NOS) con 10 artículos y 34 revisiones que declararon la evaluación de riesgo de sesgo, siendo la prueba de Egger la más utilizada.
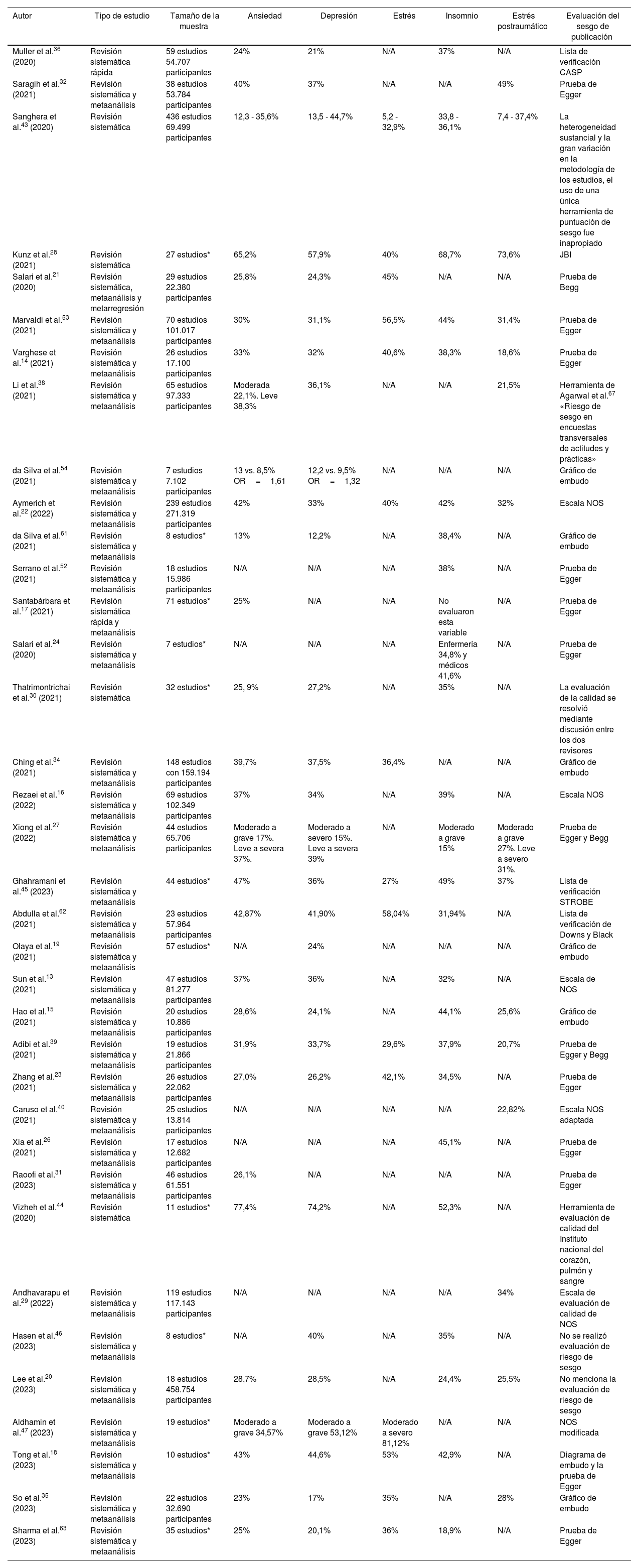
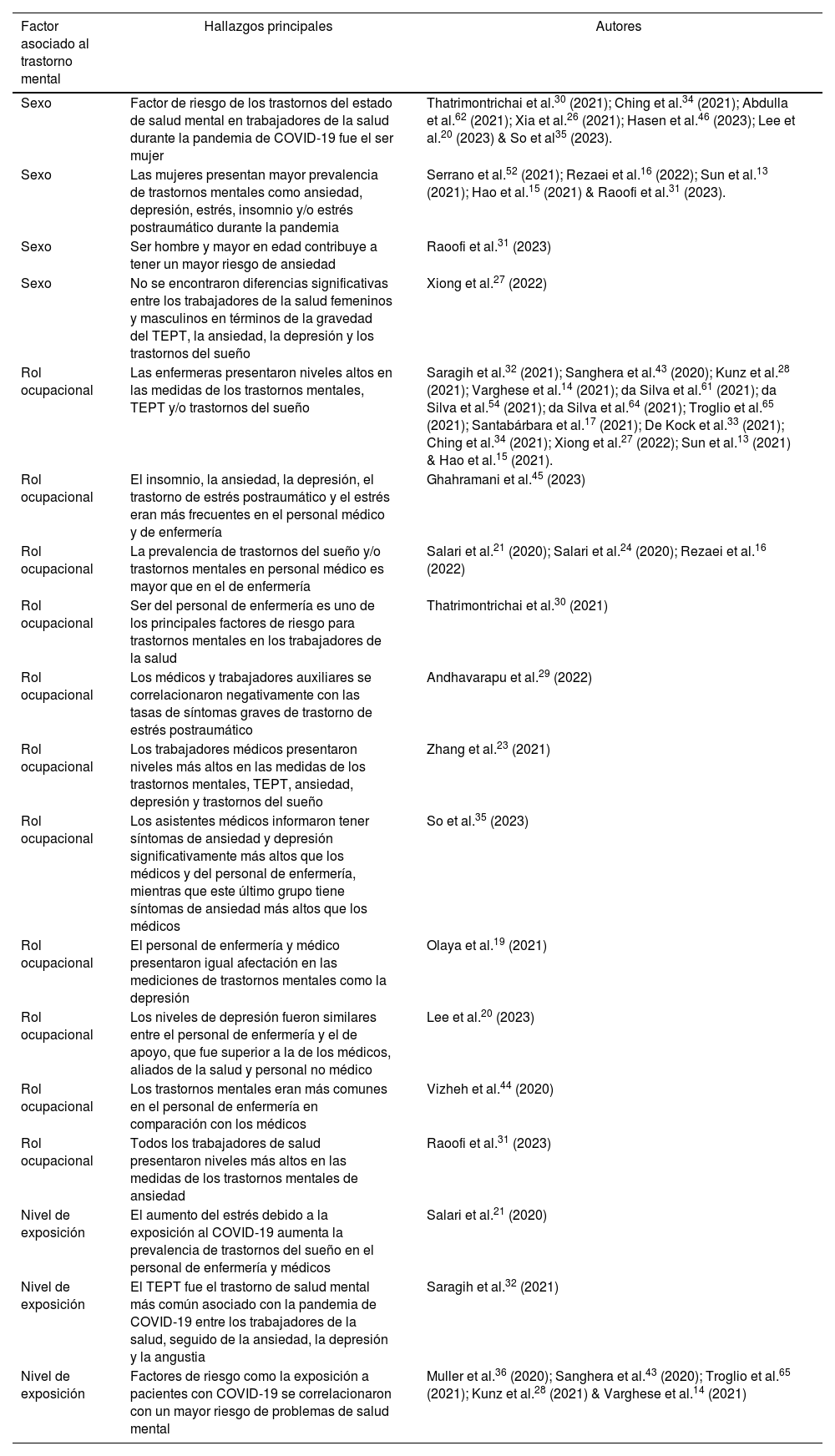
Se extrajo la información de los datos cuantitativos como la prevalencia de ansiedad, depresión, estrés, insomnio y TEPT (tabla 3) y la información cualitativa de los factores asociados por rol ocupacional, sexo y nivel de exposición a la COVID-19 (tabla 4).
Extracción cuantitativa
| Autor | Tipo de estudio | Tamaño de la muestra | Ansiedad | Depresión | Estrés | Insomnio | Estrés postraumático | Evaluación del sesgo de publicación |
|---|---|---|---|---|---|---|---|---|
| Muller et al.36 (2020) | Revisión sistemática rápida | 59 estudios 54.707 participantes | 24% | 21% | N/A | 37% | N/A | Lista de verificación CASP |
| Saragih et al.32 (2021) | Revisión sistemática y metaanálisis | 38 estudios 53.784 participantes | 40% | 37% | N/A | N/A | 49% | Prueba de Egger |
| Sanghera et al.43 (2020) | Revisión sistemática | 436 estudios 69.499 participantes | 12,3 - 35,6% | 13,5 - 44,7% | 5,2 - 32,9% | 33,8 - 36,1% | 7,4 - 37,4% | La heterogeneidad sustancial y la gran variación en la metodología de los estudios, el uso de una única herramienta de puntuación de sesgo fue inapropiado |
| Kunz et al.28 (2021) | Revisión sistemática | 27 estudios* | 65,2% | 57,9% | 40% | 68,7% | 73,6% | JBI |
| Salari et al.21 (2020) | Revisión sistemática, metaanálisis y metarregresión | 29 estudios 22.380 participantes | 25,8% | 24,3% | 45% | N/A | N/A | Prueba de Begg |
| Marvaldi et al.53 (2021) | Revisión sistemática y metaanálisis | 70 estudios 101.017 participantes | 30% | 31,1% | 56,5% | 44% | 31,4% | Prueba de Egger |
| Varghese et al.14 (2021) | Revisión sistemática y metaanálisis | 26 estudios 17.100 participantes | 33% | 32% | 40,6% | 38,3% | 18,6% | Prueba de Egger |
| Li et al.38 (2021) | Revisión sistemática y metaanálisis | 65 estudios 97.333 participantes | Moderada 22,1%. Leve 38,3% | 36,1% | N/A | N/A | 21,5% | Herramienta de Agarwal et al.67 «Riesgo de sesgo en encuestas transversales de actitudes y prácticas» |
| da Silva et al.54 (2021) | Revisión sistemática y metaanálisis | 7 estudios 7.102 participantes | 13 vs. 8,5% OR=1,61 | 12,2 vs. 9,5% OR=1,32 | N/A | N/A | N/A | Gráfico de embudo |
| Aymerich et al.22 (2022) | Revisión sistemática y metaanálisis | 239 estudios 271.319 participantes | 42% | 33% | 40% | 42% | 32% | Escala NOS |
| da Silva et al.61 (2021) | Revisión sistemática y metaanálisis | 8 estudios* | 13% | 12,2% | N/A | 38,4% | N/A | Gráfico de embudo |
| Serrano et al.52 (2021) | Revisión sistemática y metaanálisis | 18 estudios 15.986 participantes | N/A | N/A | N/A | 38% | N/A | Prueba de Egger |
| Santabárbara et al.17 (2021) | Revisión sistemática rápida y metaanálisis | 71 estudios* | 25% | N/A | N/A | No evaluaron esta variable | N/A | Prueba de Egger |
| Salari et al.24 (2020) | Revisión sistemática y metaanálisis | 7 estudios* | N/A | N/A | N/A | Enfermería 34,8% y médicos 41,6% | N/A | Prueba de Egger |
| Thatrimontrichai et al.30 (2021) | Revisión sistemática | 32 estudios* | 25, 9% | 27,2% | N/A | 35% | N/A | La evaluación de la calidad se resolvió mediante discusión entre los dos revisores |
| Ching et al.34 (2021) | Revisión sistemática y metaanálisis | 148 estudios con 159.194 participantes | 39,7% | 37,5% | 36,4% | N/A | N/A | Gráfico de embudo |
| Rezaei et al.16 (2022) | Revisión sistemática y metaanálisis | 69 estudios 102.349 participantes | 37% | 34% | N/A | 39% | N/A | Escala NOS |
| Xiong et al.27 (2022) | Revisión sistemática y metaanálisis | 44 estudios 65.706 participantes | Moderado a grave 17%. Leve a severa 37%. | Moderado a severo 15%. Leve a severa 39% | N/A | Moderado a grave 15% | Moderado a grave 27%. Leve a severo 31%. | Prueba de Egger y Begg |
| Ghahramani et al.45 (2023) | Revisión sistemática y metaanálisis | 44 estudios* | 47% | 36% | 27% | 49% | 37% | Lista de verificación STROBE |
| Abdulla et al.62 (2021) | Revisión sistemática y metaanálisis | 23 estudios 57.964 participantes | 42,87% | 41,90% | 58,04% | 31,94% | N/A | Lista de verificación de Downs y Black |
| Olaya et al.19 (2021) | Revisión sistemática y metaanálisis | 57 estudios* | N/A | 24% | N/A | N/A | N/A | Gráfico de embudo |
| Sun et al.13 (2021) | Revisión sistemática y metaanálisis | 47 estudios 81.277 participantes | 37% | 36% | N/A | 32% | N/A | Escala de NOS |
| Hao et al.15 (2021) | Revisión sistemática y metaanálisis | 20 estudios 10.886 participantes | 28,6% | 24,1% | N/A | 44,1% | 25,6% | Gráfico de embudo |
| Adibi et al.39 (2021) | Revisión sistemática y metaanálisis | 19 estudios 21.866 participantes | 31,9% | 33,7% | 29,6% | 37,9% | 20,7% | Prueba de Egger y Begg |
| Zhang et al.23 (2021) | Revisión sistemática y metaanálisis | 26 estudios 22.062 participantes | 27,0% | 26,2% | 42,1% | 34,5% | N/A | Prueba de Egger |
| Caruso et al.40 (2021) | Revisión sistemática y metaanálisis | 25 estudios 13.814 participantes | N/A | N/A | N/A | N/A | 22,82% | Escala NOS adaptada |
| Xia et al.26 (2021) | Revisión sistemática y metaanálisis | 17 estudios 12.682 participantes | N/A | N/A | N/A | 45,1% | N/A | Prueba de Egger |
| Raoofi et al.31 (2023) | Revisión sistemática y metaanálisis | 46 estudios 61.551 participantes | 26,1% | N/A | N/A | N/A | N/A | Prueba de Egger |
| Vizheh et al.44 (2020) | Revisión sistemática | 11 estudios* | 77,4% | 74,2% | N/A | 52,3% | N/A | Herramienta de evaluación de calidad del Instituto nacional del corazón, pulmón y sangre |
| Andhavarapu et al.29 (2022) | Revisión sistemática y metaanálisis | 119 estudios 117.143 participantes | N/A | N/A | N/A | N/A | 34% | Escala de evaluación de calidad de NOS |
| Hasen et al.46 (2023) | Revisión sistemática y metaanálisis | 8 estudios* | N/A | 40% | N/A | 35% | N/A | No se realizó evaluación de riesgo de sesgo |
| Lee et al.20 (2023) | Revisión sistemática y metaanálisis | 18 estudios 458.754 participantes | 28,7% | 28,5% | N/A | 24,4% | 25,5% | No menciona la evaluación de riesgo de sesgo |
| Aldhamin et al.47 (2023) | Revisión sistemática y metaanálisis | 19 estudios* | Moderado a grave 34,57% | Moderado a grave 53,12% | Moderado a severo 81,12% | N/A | N/A | NOS modificada |
| Tong et al.18 (2023) | Revisión sistemática y metaanálisis | 10 estudios* | 43% | 44,6% | 53% | 42,9% | N/A | Diagrama de embudo y la prueba de Egger |
| So et al.35 (2023) | Revisión sistemática y metaanálisis | 22 estudios 32.690 participantes | 23% | 17% | 35% | N/A | 28% | Gráfico de embudo |
| Sharma et al.63 (2023) | Revisión sistemática y metaanálisis | 35 estudios* | 25% | 20,1% | 36% | 18,9% | N/A | Prueba de Egger |
CASP: Critical Appraisal Skills Programme; JBI: Instituto Joanna Briggs; NOS: Newcastle-Ottawa Scale; N/A: no evaluaron la variable; NOS: Newcastle-Ottawa Scale; OR: odds ratio; STROBE: Strengthening the Reporting of Observational studies in Epidemiology.
Extracción cualitativa
| Factor asociado al trastorno mental | Hallazgos principales | Autores |
|---|---|---|
| Sexo | Factor de riesgo de los trastornos del estado de salud mental en trabajadores de la salud durante la pandemia de COVID-19 fue el ser mujer | Thatrimontrichai et al.30 (2021); Ching et al.34 (2021); Abdulla et al.62 (2021); Xia et al.26 (2021); Hasen et al.46 (2023); Lee et al.20 (2023) & So et al35 (2023). |
| Sexo | Las mujeres presentan mayor prevalencia de trastornos mentales como ansiedad, depresión, estrés, insomnio y/o estrés postraumático durante la pandemia | Serrano et al.52 (2021); Rezaei et al.16 (2022); Sun et al.13 (2021); Hao et al.15 (2021) & Raoofi et al.31 (2023). |
| Sexo | Ser hombre y mayor en edad contribuye a tener un mayor riesgo de ansiedad | Raoofi et al.31 (2023) |
| Sexo | No se encontraron diferencias significativas entre los trabajadores de la salud femeninos y masculinos en términos de la gravedad del TEPT, la ansiedad, la depresión y los trastornos del sueño | Xiong et al.27 (2022) |
| Rol ocupacional | Las enfermeras presentaron niveles altos en las medidas de los trastornos mentales, TEPT y/o trastornos del sueño | Saragih et al.32 (2021); Sanghera et al.43 (2020); Kunz et al.28 (2021); Varghese et al.14 (2021); da Silva et al.61 (2021); da Silva et al.54 (2021); da Silva et al.64 (2021); Troglio et al.65 (2021); Santabárbara et al.17 (2021); De Kock et al.33 (2021); Ching et al.34 (2021); Xiong et al.27 (2022); Sun et al.13 (2021) & Hao et al.15 (2021). |
| Rol ocupacional | El insomnio, la ansiedad, la depresión, el trastorno de estrés postraumático y el estrés eran más frecuentes en el personal médico y de enfermería | Ghahramani et al.45 (2023) |
| Rol ocupacional | La prevalencia de trastornos del sueño y/o trastornos mentales en personal médico es mayor que en el de enfermería | Salari et al.21 (2020); Salari et al.24 (2020); Rezaei et al.16 (2022) |
| Rol ocupacional | Ser del personal de enfermería es uno de los principales factores de riesgo para trastornos mentales en los trabajadores de la salud | Thatrimontrichai et al.30 (2021) |
| Rol ocupacional | Los médicos y trabajadores auxiliares se correlacionaron negativamente con las tasas de síntomas graves de trastorno de estrés postraumático | Andhavarapu et al.29 (2022) |
| Rol ocupacional | Los trabajadores médicos presentaron niveles más altos en las medidas de los trastornos mentales, TEPT, ansiedad, depresión y trastornos del sueño | Zhang et al.23 (2021) |
| Rol ocupacional | Los asistentes médicos informaron tener síntomas de ansiedad y depresión significativamente más altos que los médicos y del personal de enfermería, mientras que este último grupo tiene síntomas de ansiedad más altos que los médicos | So et al.35 (2023) |
| Rol ocupacional | El personal de enfermería y médico presentaron igual afectación en las mediciones de trastornos mentales como la depresión | Olaya et al.19 (2021) |
| Rol ocupacional | Los niveles de depresión fueron similares entre el personal de enfermería y el de apoyo, que fue superior a la de los médicos, aliados de la salud y personal no médico | Lee et al.20 (2023) |
| Rol ocupacional | Los trastornos mentales eran más comunes en el personal de enfermería en comparación con los médicos | Vizheh et al.44 (2020) |
| Rol ocupacional | Todos los trabajadores de salud presentaron niveles más altos en las medidas de los trastornos mentales de ansiedad | Raoofi et al.31 (2023) |
| Nivel de exposición | El aumento del estrés debido a la exposición al COVID-19 aumenta la prevalencia de trastornos del sueño en el personal de enfermería y médicos | Salari et al.21 (2020) |
| Nivel de exposición | El TEPT fue el trastorno de salud mental más común asociado con la pandemia de COVID-19 entre los trabajadores de la salud, seguido de la ansiedad, la depresión y la angustia | Saragih et al.32 (2021) |
| Nivel de exposición | Factores de riesgo como la exposición a pacientes con COVID-19 se correlacionaron con un mayor riesgo de problemas de salud mental | Muller et al.36 (2020); Sanghera et al.43 (2020); Troglio et al.65 (2021); Kunz et al.28 (2021) & Varghese et al.14 (2021) |
TEPT: trastorno de estrés postraumático.
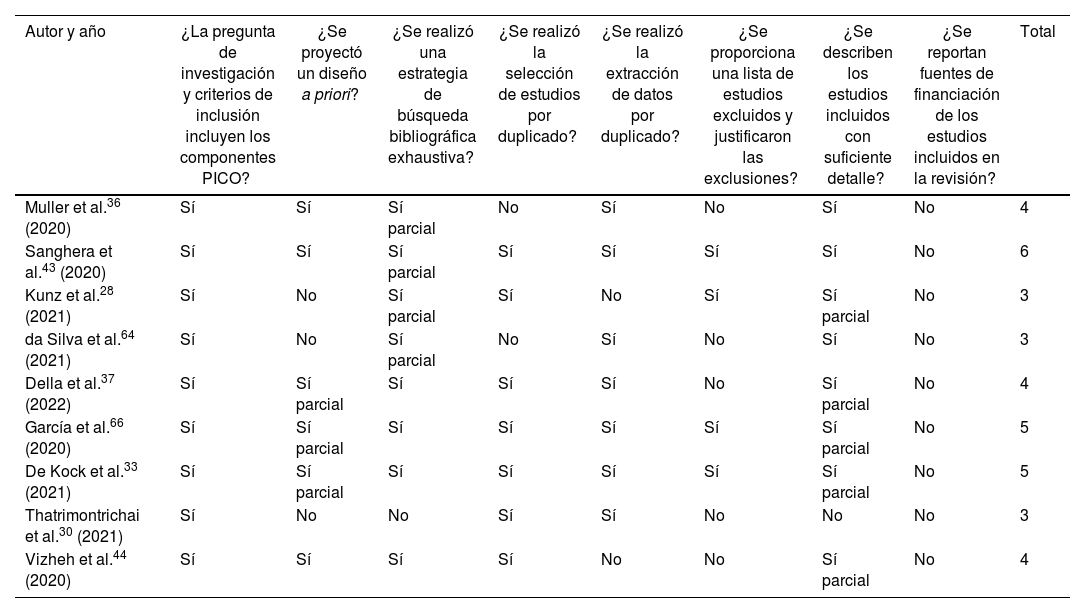
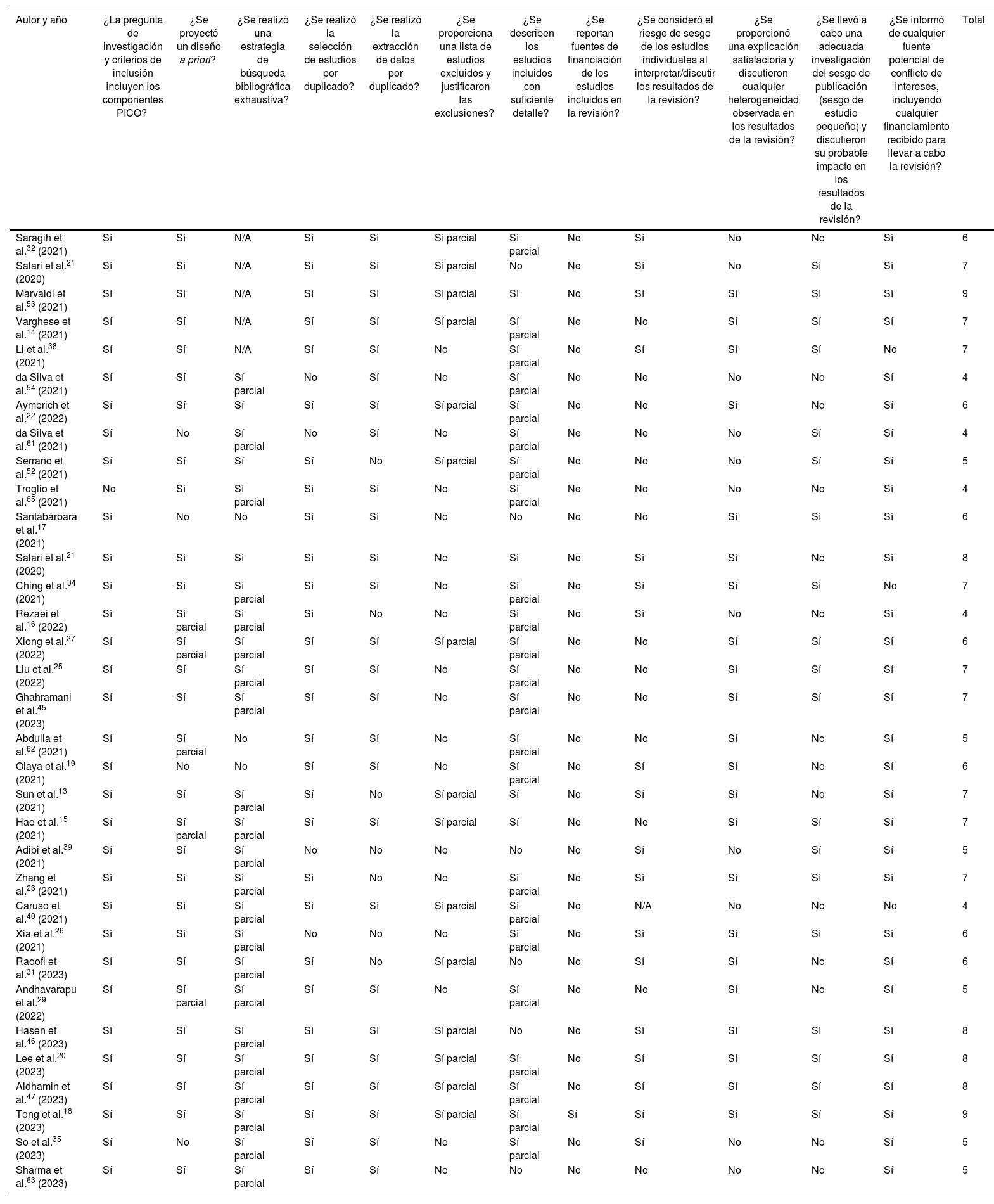
Mediante la aplicación de la herramienta AMSTAR-2 para evaluar la calidad de las revisiones seleccionadas, se obtuvo: alta, 15 revisiones con metaanálisis; media, seis revisiones sin metaanálisis y 18 con metaanálisis; y baja, tres revisiones sin metaanálisis. Siguiendo las indicaciones de calidad de AMSTAR, el análisis y la discusión se basaron en los estudios con calidad media y alta (tablas 5 y 6).
Aplicación de AMSTAR-2 a revisiones sin metaanálisis
| Autor y año | ¿La pregunta de investigación y criterios de inclusión incluyen los componentes PICO? | ¿Se proyectó un diseño a priori? | ¿Se realizó una estrategia de búsqueda bibliográfica exhaustiva? | ¿Se realizó la selección de estudios por duplicado? | ¿Se realizó la extracción de datos por duplicado? | ¿Se proporciona una lista de estudios excluidos y justificaron las exclusiones? | ¿Se describen los estudios incluidos con suficiente detalle? | ¿Se reportan fuentes de financiación de los estudios incluidos en la revisión? | Total |
|---|---|---|---|---|---|---|---|---|---|
| Muller et al.36 (2020) | Sí | Sí | Sí parcial | No | Sí | No | Sí | No | 4 |
| Sanghera et al.43 (2020) | Sí | Sí | Sí parcial | Sí | Sí | Sí | Sí | No | 6 |
| Kunz et al.28 (2021) | Sí | No | Sí parcial | Sí | No | Sí | Sí parcial | No | 3 |
| da Silva et al.64 (2021) | Sí | No | Sí parcial | No | Sí | No | Sí | No | 3 |
| Della et al.37 (2022) | Sí | Sí parcial | Sí | Sí | Sí | No | Sí parcial | No | 4 |
| García et al.66 (2020) | Sí | Sí parcial | Sí | Sí | Sí | Sí | Sí parcial | No | 5 |
| De Kock et al.33 (2021) | Sí | Sí parcial | Sí | Sí | Sí | Sí | Sí parcial | No | 5 |
| Thatrimontrichai et al.30 (2021) | Sí | No | No | Sí | Sí | No | No | No | 3 |
| Vizheh et al.44 (2020) | Sí | Sí | Sí | Sí | No | No | Sí parcial | No | 4 |
AMSTAR-2: herramienta de evaluación crítica de revisiones sistemáticas de estudios de intervenciones de salud; PICO: población de estudio o participantes, intervención, comparación, resultado (outcome).
Aplicación de AMSTAR-2 a revisiones con metaanálisis
| Autor y año | ¿La pregunta de investigación y criterios de inclusión incluyen los componentes PICO? | ¿Se proyectó un diseño a priori? | ¿Se realizó una estrategia de búsqueda bibliográfica exhaustiva? | ¿Se realizó la selección de estudios por duplicado? | ¿Se realizó la extracción de datos por duplicado? | ¿Se proporciona una lista de estudios excluidos y justificaron las exclusiones? | ¿Se describen los estudios incluidos con suficiente detalle? | ¿Se reportan fuentes de financiación de los estudios incluidos en la revisión? | ¿Se consideró el riesgo de sesgo de los estudios individuales al interpretar/discutir los resultados de la revisión? | ¿Se proporcionó una explicación satisfactoria y discutieron cualquier heterogeneidad observada en los resultados de la revisión? | ¿Se llevó a cabo una adecuada investigación del sesgo de publicación (sesgo de estudio pequeño) y discutieron su probable impacto en los resultados de la revisión? | ¿Se informó de cualquier fuente potencial de conflicto de intereses, incluyendo cualquier financiamiento recibido para llevar a cabo la revisión? | Total |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Saragih et al.32 (2021) | Sí | Sí | N/A | Sí | Sí | Sí parcial | Sí parcial | No | Sí | No | No | Sí | 6 |
| Salari et al.21 (2020) | Sí | Sí | N/A | Sí | Sí | Sí parcial | No | No | Sí | No | Sí | Sí | 7 |
| Marvaldi et al.53 (2021) | Sí | Sí | N/A | Sí | Sí | Sí parcial | Sí | No | Sí | Sí | Sí | Sí | 9 |
| Varghese et al.14 (2021) | Sí | Sí | N/A | Sí | Sí | Sí parcial | Sí parcial | No | No | Sí | Sí | Sí | 7 |
| Li et al.38 (2021) | Sí | Sí | N/A | Sí | Sí | No | Sí parcial | No | Sí | Sí | Sí | No | 7 |
| da Silva et al.54 (2021) | Sí | Sí | Sí parcial | No | Sí | No | Sí parcial | No | No | No | No | Sí | 4 |
| Aymerich et al.22 (2022) | Sí | Sí | Sí | Sí | Sí | Sí parcial | Sí parcial | No | No | Sí | No | Sí | 6 |
| da Silva et al.61 (2021) | Sí | No | Sí parcial | No | Sí | No | Sí parcial | No | No | No | Sí | Sí | 4 |
| Serrano et al.52 (2021) | Sí | Sí | Sí | Sí | No | Sí parcial | Sí parcial | No | No | No | Sí | Sí | 5 |
| Troglio et al.65 (2021) | No | Sí | Sí parcial | Sí | Sí | No | Sí parcial | No | No | No | No | Sí | 4 |
| Santabárbara et al.17 (2021) | Sí | No | No | Sí | Sí | No | No | No | No | Sí | Sí | Sí | 6 |
| Salari et al.21 (2020) | Sí | Sí | Sí | Sí | Sí | No | Sí | No | Sí | Sí | No | Sí | 8 |
| Ching et al.34 (2021) | Sí | Sí | Sí parcial | Sí | Sí | No | Sí parcial | No | Sí | Sí | Sí | No | 7 |
| Rezaei et al.16 (2022) | Sí | Sí parcial | Sí parcial | Sí | No | No | Sí parcial | No | Sí | No | No | Sí | 4 |
| Xiong et al.27 (2022) | Sí | Sí parcial | Sí parcial | Sí | Sí | Sí parcial | Sí parcial | No | No | Sí | Sí | Sí | 6 |
| Liu et al.25 (2022) | Sí | Sí | Sí parcial | Sí | Sí | No | Sí parcial | No | No | Sí | Sí | Sí | 7 |
| Ghahramani et al.45 (2023) | Sí | Sí | Sí parcial | Sí | Sí | No | Sí parcial | No | No | Sí | Sí | Sí | 7 |
| Abdulla et al.62 (2021) | Sí | Sí parcial | No | Sí | Sí | No | Sí parcial | No | No | Sí | No | Sí | 5 |
| Olaya et al.19 (2021) | Sí | No | No | Sí | Sí | No | Sí parcial | No | Sí | Sí | No | Sí | 6 |
| Sun et al.13 (2021) | Sí | Sí | Sí parcial | Sí | No | Sí parcial | Sí | No | Sí | Sí | No | Sí | 7 |
| Hao et al.15 (2021) | Sí | Sí parcial | Sí parcial | Sí | Sí | Sí parcial | Sí | No | No | Sí | Sí | Sí | 7 |
| Adibi et al.39 (2021) | Sí | Sí | Sí parcial | No | No | No | No | No | Sí | No | Sí | Sí | 5 |
| Zhang et al.23 (2021) | Sí | Sí | Sí parcial | Sí | No | No | Sí parcial | No | Sí | Sí | Sí | Sí | 7 |
| Caruso et al.40 (2021) | Sí | Sí | Sí parcial | Sí | Sí | Sí parcial | Sí parcial | No | N/A | No | No | No | 4 |
| Xia et al.26 (2021) | Sí | Sí | Sí parcial | No | No | No | Sí parcial | No | Sí | Sí | Sí | Sí | 6 |
| Raoofi et al.31 (2023) | Sí | Sí | Sí parcial | Sí | No | Sí parcial | No | No | Sí | Sí | No | Sí | 6 |
| Andhavarapu et al.29 (2022) | Sí | Sí parcial | Sí parcial | Sí | Sí | No | Sí parcial | No | No | Sí | No | Sí | 5 |
| Hasen et al.46 (2023) | Sí | Sí | Sí parcial | Sí | Sí | Sí parcial | No | No | Sí | Sí | Sí | Sí | 8 |
| Lee et al.20 (2023) | Sí | Sí | Sí parcial | Sí | Sí | Sí parcial | Sí parcial | No | Sí | Sí | Sí | Sí | 8 |
| Aldhamin et al.47 (2023) | Sí | Sí | Sí parcial | Sí | Sí | Sí parcial | Sí parcial | No | Sí | Sí | Sí | Sí | 8 |
| Tong et al.18 (2023) | Sí | Sí | Sí parcial | Sí | Sí | Sí parcial | Sí parcial | Sí | Sí | Sí | Sí | Sí | 9 |
| So et al.35 (2023) | Sí | No | Sí parcial | Sí | Sí | No | Sí parcial | No | Sí | No | No | Sí | 5 |
| Sharma et al.63 (2023) | Sí | Sí | Sí parcial | Sí | Sí | No | No | No | No | No | No | Sí | 5 |
AMSTAR-2: herramienta de evaluación crítica de revisiones sistemáticas de estudios de intervenciones de salud; PICO: población de estudio o participantes, intervención, comparación, resultado (outcome).
La información obtenida de la extracción de los datos se describe en los apartados de trastorno de ansiedad, trastorno depresivo, trastornos relacionados con el estrés, insomnio y otros trastornos del sueño, TEPT y factores asociados con los trastornos mentales y otras alteraciones psicológicas.
Trastorno de ansiedadSe analizaron 35 estudios que incluían la variable de ansiedad, de los cuales 1.499 sintetizaron los datos de estudios primarios, el número de estudios con metaanálisis que tenía valores de prevalencia agrupados para esta variable fueron 25, mientras que el número de estudios sin metaanálisis que incluían la variable fueron siete, la prevalencia mínima fue del 23% y la máxima de 77,4%. Dos estudios clasificaron la ansiedad dependiendo del grado de afectación, en el primero, la prevalencia general de ansiedad para el grupo leve fue del 26% y para el grupo moderado-grave del 21%13, este fue el estudio donde se encontró mayor prevalencia de ansiedad y en la revisión de Varghese et al.14 (leve 24,8%, moderado 12,9%, grave 7,1% y extremadamente grave 2%).
En 22 estudios se evaluó la ansiedad en el personal de enfermería y de medicina e infomaron una prevalencia significativamente alta para esta variable (personal de enfermería 42%, personal médico 37%). Los factores de riesgo sociodemográficos asociados a la aparición de síntomas de ansiedad incluyen el sexo, información corroborada por al menos dos artículos donde mencionan que los TS femeninos (26,6%) tenían una mayor prevalencia de ansiedad que los TS masculinos15,16. El 43% de los TS de primera línea muestran altos niveles de síntomas de ansiedad17,18.
Trastorno depresivoLa prevalencia de la depresión en el personal de salud fue identificada en 33 estudios, donde se analizaron 1.391 datos de estudios primarios, 25 con metaanálisis tenían valores de prevalencia agrupados mientras que siete estudios sin metaanálisis incluyeron la variable. Al analizar las prevalencias de cada estudio incluido se determinó un dato mínimo y uno máximo de las mismas (8,9 - 74,2%), respectivamente. En relación con el grupo de trabajadores, Olaya et al.19 y Lee et al.20, cada uno en su respectivo estudio, dejan en evidencia que el personal de enfermería tiene una mayor prevalencia de depresión con respecto a los médicos, sin embargo, Salari et al.21 encontraron que el valor máximo de depresión fue en estos últimos (40,4%).
El 33% de los TS expuestos a la COVID-19 presentaron sintomatología depresiva22. Algunos artículos mencionaron que los TS femeninos tenían una mayor prevalencia de depresión (40%)13, sobre los TS masculinos (22,5%)14. Un análisis de subgrupos reveló que los TS de segunda línea 36,2% tenían una mayor prevalencia de síntomas de depresión que los trabajadores sanitarios de primera línea. Alrededor del 9,6% de los TS fueron identificados por los instrumentos como personas con depresión de moderada a grave15. También se encontraron asociaciones entre las variables que indicaron el aumento de la depresión debido a la exposición a la COVID-19 asociado a ser soltero, tener entre 21 y 30 años, tener un hijo, no contar con apoyo de la autoridad familiar y hospitalaria, ser fumador actual, tener una enfermedad crónica, mala calidad del sueño, alta ansiedad y redistribución fuera de los límites profesionales14.
Trastornos relacionados con el estrésSimilar a la ansiedad, los niveles de estrés también aumentaron en general en el personal de la salud, 17 estudios incluyeron la variable de estrés en sus resultados, a su vez, se analizaron 819 estudios primarios. El número de revisiones con metaanálisis que tenía valores de prevalencia agrupados para estrés fueron en total 13, mientras que tres estudios sin metaanálisis incluyeron la variable. Al analizar las prevalencias agrupadas de cada revisión incluida se encontró un dato mínimo y uno máximo de las mismas (3,8 - 81,1%), respectivamente. Otros estudios calificaron el nivel de estrés en los TS donde más del 40% lo sufrieron18,23.
Un artículo menciona el nivel de estrés en médicos en 93,7%21, en comparación con el porcentaje de estrés de las enfermeras y personal no médico que fue de 36,4%14. También se encontraron asociaciones entre las variables que indican que el aumento del estrés debido a la exposición a la COVID-19 eleva la prevalencia de trastornos del sueño en el personal médico y de enfermería24.
Insomnio y otros trastornos del sueñoEl insomnio se evaluó en 29 de los estudios incluidos, los cuales analizaron 1.073 datos de estudios primarios; se encontraron 20 estudios con metaanálisis que tenían prevalencias y seis revisiones sin metaanálisis; la prevalencia más baja reportada fue del 15% con una máxima de 68,7%. Algunos estudios (4) evaluaron el insomnio por grupo de trabajadores, Salari et al.24 informaron la mayor prevalencia de trastornos del sueño en las enfermeras con un 34,8% y en médicos de 41,6%. Lee et al.20 identificaron que la prevalencia de insomnio fue más alta en el personal de apoyo (36,4%), las enfermeras y médicos representaron el 26-16%, respectivamente. Los TS con trastornos del sueño tenían 3,74 veces mayor riesgo de problemas de salud mental que aquellos sin trastornos del sueño25, además de ser más propensos a desarrollar trastornos psiquiátricos como ansiedad y depresión (odds ratio [OR]=13,5)21. Específicamente, las mujeres tenían más probabilidades de experimentar trastornos del sueño que los hombres (46,4 y 33,8%)26. La exposición directa a pacientes con COVID-19 puede ser un factor de riesgo de insomnio como lo informan Zhang et al.23 que encontraron que la razón de probabilidad para la exposición directa era de 2,53. Estos hallazgos contrastan con lo reportado por Xia et al.26 quienes informaron que las tasas de prevalencia de trastornos del sueño entre los trabajadores de salud de primera línea y no de primera línea fueron de 57,4 y 97%, respectivamente.
Trastorno de estrés postraumáticoEl TEPT se evaluó en 19 revisiones que incluían 920 estudios primarios, el número de estudios con metaanálisis que tenía valores de prevalencia para esta variable fueron 13 y un estudio sin metaanálisis que incluía la variable. En la prevalencia mínima y máxima (7,4 y 49%) de las revisiones, un solo estudio clasificó el TEPT dependiendo del grado de afectación, moderado a grave 27% y leve a grave 31%27. El TEPT fue más alto en el grupo de enfermería en comparación con los médicos, debido a la mayor susceptibilidad a la infección, dado el contacto más cercano y prolongado con los pacientes que presentaron COVID-19, expresaron Kunz et al.28. Además de una asociación con otros trastornos mentales como lo describen Andhavarapu et al.29, donde la mitad de las personas con TEPT también se ven afectadas por el trastorno depresivo mayor (TDM).
Factores asociados con los trastornos mentales y otras alteraciones psicológicasEl sexo, el rol ocupacional y el nivel de exposición a la COVID-19 se describen como los factores más frecuentemente asociados con los trastornos mentales y otras alteraciones psicológicas. En relación con el sexo, ser mujer es uno de los principales factores de riesgo para padecer trastornos mentales y alteraciones psicológicas en los TS durante la pandemia30,31. Por otra parte, ser hombre mayor en edad eleva el riesgo de presentar síntomas de ansiedad31. Sin embargo, no se encontraron diferencias significativas entre los TS hombres y mujeres en términos de gravedad del TEPT, ansiedad, depresión y trastornos del sueño27.
En cuanto al rol ocupacional, se observó que ser enfermera es uno de los principales factores de riesgo para trastornos mentales en los TS, ya que presentaron niveles altos en las medidas de ansiedad, depresión, estrés, TEPT y trastornos del sueño32–34. No obstante, la prevalencia de trastornos del sueño y trastornos mentales en los médicos fue mayor que en las enfermeras16,21,24.
En otra revisión, los médicos asistentes informaron tener síntomas de ansiedad y depresión significativamente más altos que los médicos y las enfermeras35. En cuanto a los niveles de depresión, estos fueron similares entre estas últimas y el personal de apoyo, que fueron superiores a los de los médicos, aliados de la salud y personal no médico20. Por otra parte, Andhavarapu S et al.29 reportaron que los médicos y trabajadores auxiliares se correlacionaron negativamente con las tasas de síntomas graves de TEPT. Dos revisiones indicaron que los TS en general presentaron niveles más altos en los trastornos mentales como TEPT, ansiedad, depresión y trastornos del sueño24,31.
Con respecto a la exposición de la COVID-19, las revisiones afirman que trabajar en primera línea, en unidades críticas o en contacto con pacientes infectados, se considera como factor de riesgo importante para presentar ansiedad, depresión, estrés agudo, insomnio, TEPT y agotamiento33–36. Otros estudios también encontraron que los TS expuestos a la COVID-19 tenían una tasa de prevalencia significativa de trastornos mentales37,38.
Una de las revisiones muestra la relación entre el aumento del estrés debido a la exposición a la COVID-19 y el aumento de la prevalencia de trastornos del sueño en enfermeras y médicos21. No obstante, Adibi et al.39 informaron que los TS tienen una afectación similar a la población general, presentando síntomas de ansiedad durante la pandemia de COVID-19. Solamente una revisión no encontró diferencias significativas entre los TS de primera línea y los que no son de primera línea con respecto a la gravedad del TEPT, la ansiedad y la depresión27.
DiscusiónLa aparición de problemas de salud mental en los TS se relacionó con diferentes factores como la falta de experiencia clínica, tener antecedentes de trastornos psicológicos21,40,41, presentar síntomas físicos de COVID-19, trabajar en una unidad u hospital de primera línea14, trabajar en una unidad de cuidados intensivos (UCI)42, la falta de acceso a equipos de protección personal, conocimiento insuficiente sobre la enfermedad, exposición a pacientes con COVID-19 y falta de apoyo social43. En esta investigación, los trastornos de salud mental más frecuentemente reportados en las revisiones incluidas fueron ansiedad, depresión, trastornos relacionados con el estrés, insomnio y otros trastornos del sueño y TEPT, mientras que los factores asociados más comúnmente descritos fueron el sexo, el rol ocupacional y el nivel de exposición a la COVID-19. Sin embargo, las prevalencias de los diferentes trastornos fueron heterogéneas entre los diferentes estudios.
En su mayoría, los estudios evaluaron los síntomas de ansiedad y depresión en los TS. La prevalencia de ansiedad y depresión más alta identificada fue de 77,4 y 74,2%44, respectivamente. Otros autores también indicaron prevalencias de ansiedad22,45 y depresión46,47 por encima del 40% y cifras de ideación suicida de entre el 5 y el 15%48. Esto concuerda con la meta-revisión realizada por Chutiyami et al.,49 donde reportan prevalencias de entre 41,4 y 65,2% para ansiedad, y de 37,12 y 65% para depresión. En contraste, Sahebi et al.50 reportaron prevalencias menores; 24,9% para ansiedad y 24,8% para depresión. En cuanto a los factores asociados, los estudios describen principalmente el sexo y el rol ocupacional; Rezaei-Hachesu et al.16 y Raoofi et al.31 describen una mayor prevalencia de ansiedad en mujeres, mientras Sun et al., Varghese et al. y Hao et al. reportaron mayor prevalencia para depresión en este mismo grupo poblacional13–16, posiblemente en relación con la carga del hogar y el cuidado de los hijos51. Por otra parte, las enfermeras y los médicos presentaron prevalencias más altas de ansiedad en comparación con otros grupos estudiados, con el 22,8 y el 19,8%24, respectivamente. Estos datos fueron confirmados por Hao et al.,15 quienes informaron cifras más altas de ansiedad en enfermeras (36,8%), lo que atribuyeron al contacto más frecuente con los pacientes23. Adicionalmente, tres revisiones reportaron que tanto las enfermeras como los médicos presentaron prevalencias mayores de insomnio, ansiedad, depresión, estrés y TEPT17.
Otra de las alteraciones de presentación frecuente en los TS fue el estrés y los trastornos del sueño. Kunz et al.28 refieren que el estrés en los TS aumentó durante la pandemia, siendo mayor en las primeras etapas con el 66,2 y 72,6%23, mientras que Aldhamin et al.47 reportaron prevalencias del 81,12% y, como factores asociados, la escasez de equipos de protección personal23, la incapacidad para desconectarse del trabajo y el temor a infectar a la familia28. Además, como era de esperarse, los TS presentaron mayores trastornos del sueño. Como lo menciona Sahebi et al.,50 la prevalencia de estos trastornos fue mayor en los TS en comparación con la población general, lo que concuerda con Aymerich et al.,22 los cuales reportan 42% de insomnio en los TS frente a 18 - 31% en la población general; 68,7% fue la prevalencia de insomnio más alta reportada en los TS28. Los grupos más afectados fueron el personal de apoyo, seguido de enfermeras y médicos20, aunque la mayoría de los estudios no evaluaron el rol ocupacional, lo que limitó la comparación entre los grupos de trabajadores21. Se describen como factores de riesgo asociados a insomnio severo: ser mujer, trabajar en un ambiente de alto riesgo y tener un nivel educativo más bajo16,26,52. Otros factores fueron la sobrecarga laboral, el trabajo nocturno y el estrés53. Adicionalmente, las alteraciones del sueño se pueden presentar comórbidos a trastornos mentales como el TEPT, depresión y ansiedad53. En esta misma línea, Da Silva et al.54 reportan que los TS con insomnio fueron más propensos a desarrollar síntomas de ansiedad y depresión. Asimismo, Liu et al.25 reportaron un riesgo 3,74 veces más alto de problemas de salud mental en aquellos profesionales con trastornos del sueño.
Según Koenen et al.,55 el TEPT en los TS fue grave, presentando prevalencias por encima de lo esperado después de un trauma psicológico, que se ha indicado del 6%. Lee et al.20 comentan que los TS más afectados fueron el personal de apoyo (37,9%), de enfermería (27,4%), personal no médico (26,7%), los médicos (22,4%) y estudiantes (22,2%). Sin embargo, otra revisión describe que las enfermeras de primera línea que estuvieron expuestas a situaciones desafiantes presentaron mayor riesgo de TEPT, depresión mayor, trastorno de pánico, trastorno de ansiedad generalizada y abuso de sustancias40. La exposición a la COVID-19 puede ser un factor de riesgo en los TS de primera línea17,27 por resultado directo de la pandemia33, debido a la exposición a una situación médica crítica, resultando en trastornos mentales como el TEPT17. Esto contrasta con lo reportado por Hao et al.15, donde identificaron que los TS de segunda línea (36,2%), y las mujeres (38,6%) presentaron una mayor prevalencia de depresión que los trabajadores sanitarios de primera línea. No obstante, otro estudio no obtuvo diferencias significativas entre los TS de primera línea y aquellos que no fueron de primera línea27.
Finalmente, algunos autores mencionan las estrategias más utilizadas por las instituciones prestadoras de los servicios de salud y los mismos profesionales para promover la salud mental; este es el caso de Dullius et al.,56 quienes mencionan la importancia del apoyo psicosocial como hablar con colegas, amigos y familiares, la educación basada en la evidencia científica, regular la exposición a las noticias, acudir a terapia psicológica, las prácticas personales de afrontamiento, los estilos de vida saludable y regular la carga de trabajo. Adicionalmente, otros dos estudios mencionan la importancia de la preparación institucional, la educación continua y la capacitación a los profesionales de la salud donde se incluyan aspectos sobre la COVID-19, la prevención de infecciones, el diagnóstico y la atención adecuada al paciente57, destacando que la información, la educación y la comunicación en salud pueden ser factores protectores para los TS58,59.
En cuanto a las limitaciones, las categorizaciones diagnósticas y diferentes instrumentos usados para evaluar los trastornos mentales no permiten establecer uniformidad en las mediciones, limitando la comparabilidad entre los diferentes estudios. Debido a la cantidad de artículos publicados, se limitaron las bases de datos y los idiomas para realizar la búsqueda, lo cual pudo dejar fuera algunas publicaciones y literatura gris, que podrían aportar información a este estudio; es notoria la ausencia de revisiones de este tipo en Latinoamérica y el Caribe. Por otro lado, la evaluación de la calidad metodológica mediante el instrumento de AMSTAR-2 puede ser subjetiva, considerando que los artículos podrían subestimar información valiosa60. Se requieren investigaciones a escala local y nacional para ampliar la situación en salud de los TS y evaluar la efectividad de las intervenciones y estrategias diseñadas para promover la salud mental en este grupo poblacional48.
En conclusión, este trabajo confirma las altas prevalencias de los trastornos mentales en el personal de la salud durante la pandemia por COVID-19. Se hace necesaria la formulación de políticas e implementación de estrategias que permitan prevenir los trastornos mentales y promover la salud mental en los TS, que tengan en cuenta las características de los sistemas de salud y las instituciones en los diferentes países.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Esta es investigación es el trabajo de grado para optar por el título de Magister en Salud Pública de la Fundación Universitaria del Área Andina, Bogotá, Colombia.