Con el advenimiento de la pandemia por COVID-19 surgieron diferentes acontecimientos a nivel mundial, entre ellos la afectación de la salud mental del personal sanitario. El objetivo de este estudio fue determinar la asociación entre variables sociodemográficas, clínicas, de consumo de tabaco y alcohol y miedo a la COVID-19 con la aparición de síntomas de depresión en una institución prestadora de servicios de salud (IPS), en Bogotá DC, en 2022.
Material y métodosEstudio transversal analítico. Se exploraron variables sociodemográficas, clínicas, consumo de alcohol, tabaco y miedo a la COVID-19. La presencia y la gravedad de los síntomas depresivos se evaluaron con la escala PHQ-9, se realizó un análisis descriptivo de las variables independientes, se realizaron pruebas de chi cuadrado y se consideró un valor p<0,05 como estadísticamente significativo. Las variables que resultaron estadísticamente significativas fueron ingresadas a un modelo de regresión logística con «síntomas depresivos» como variable dependiente.
ResultadosSe incluyeron 597 personas (80% mujeres), con una edad mediana de 34años (RIC: 28-41). La prevalencia de síntomas depresivos fue del 12,4% (IC95%: 9,74-15,05). El análisis multivariado mostró que los factores que mejor explicaron la presencia de síntomas depresivos fueron: miedo a la COVID-19, consumo de tabaco, edad menor a 28años, estrato socioeconómico medio.
ConclusionesA dos años de que la COVID-19 fuera declarada una pandemia, la prevalencia de síntomas depresivos es del 12,4%. Se requiere implementar estrategias en pro de la salud mental de los profesionales sanitarios.
During the COVID-19 pandemic, different events arose worldwide, including the impact on the mental health of health personnel. Our main aim was to determine the association between sociodemographic, clinical, tobacco and alcohol abuse, and fear of COVID-19 variables with the presence of depressive symptoms in a healthcare facility, in Bogotá DC, in 2022.
Materials and methodsAnalytical cross-sectional study. Sociodemographic and clinical variables, alcohol and tobacco abuse, and fear of COVID-19 were explored. The presence and severity of depressive symptoms were evaluated with the PHQ-9 scale. Descriptive analysis and chi-square tests were performed. Statistically significant variables (P<.05) were entered into a logistic regression model with depressive symptoms as the dependent variable.
Results597 people were included, 80% female. The median age was 34years (Interquartile Range [IQR]: 28-41. The prevalence of depressive symptoms was 12.4% (95%CI: 9,74-15,05). The multivariate analysis showed that fear of COVID-19, tobacco use, age under 28, and middle socioeconomic status were the factors that best explained the presence of depressive symptoms.
ConclusionsTwo years after COVID-19 was declared a pandemic, the prevalence of depressive symptoms is 12.4%. It is necessary to carry out strategies to promote mental health in health professionals.
Para diciembre del 2019 la Organización Mundial de la Salud (OMS) informó la ocurrencia de casos de infección respiratoria aguda grave causada por un nuevo coronavirus en Wuhan (China)1. En Colombia, el primer caso fue identificado el 6 de marzo de 20202, y poco después, el 11 de marzo, la COVID-19 fue declarada pandemia por la OMS3. Hacia finales de abril de 2021 se habían registrado más de 149 millones de contagios, con aproximadamente 3 millones de muertos a causa de la enfermedad a nivel mundial4. A causa de esto, la población mundial ha tenido que ajustar su estilo de vida, enfrentando situaciones sin precedentes, como estrictas medidas de prevención, pérdidas financieras, escasez de recursos diagnósticos y terapéuticos, riesgo de infección, o la enfermedad y muerte de seres queridos5,6. Estos factores funcionan como estresores que impactan la salud mental, con un aumento consistente de problemas como ansiedad, insomnio y estrés postraumático5,7,8. Adicionalmente, se ha encontrado un empeoramiento de síntomas psiquiátricos en personas con enfermedades mentales preexistentes8. Además, las medidas de aislamiento y el distanciamiento social se relacionaron con un incremento en el consumo de sustancias psicoactivas en algunas regiones del mundo9. En Colombia, según el informe sobre consumo de drogas en población general, las sustancias más consumidas en la cuarentena fueron cannabis (25%), alcohol (19%), café (14%), cigarrillos (11%) y té (8%)10.
Hay grupos más vulnerables a los efectos psicosociales negativos de la pandemia, como los niños, los adultos mayores, las personas con enfermedades preexistentes y los trabajadores de la salud5,6. Si bien hay evidencia sobre el cambio en la salud mental en trabajadores de la salud con epidemias previas6,8,11, la información primaria al inicio de la pandemia era limitada en el mundo, y aún más en Colombia.
De manera similar a lo previamente reportado para otras epidemias recientes, como SARS-CoV-1, H1N1, MERS-CoV o ébola12, los profesionales de salud se enfrentaron a turnos laborales más largos, mayor conocimiento de la gravedad de la enfermedad, miedo a la infección propia o de sus familiares, cambios en protocolos de bioseguridad, escasez de elementos de protección personal y distrés emocional por cuidar compañeros contagiados y pacientes gravemente enfermos con deterioro rápido6,11. Ante situaciones de recursos de soporte vital limitados, se adicionó la toma de decisiones difíciles, y cuando se produjo la redistribución de trabajadores cuyas condiciones preexistentes contraindicaban su participación en la primera línea de atención, esto también se convirtió en fuente de culpabilidad y de estrés inusitado11. Asimismo, los trabajadores de la salud ya venían enfrentados a situaciones estresantes desde antes de la pandemia por COVID-19 por cuenta de jornadas laborales extenuantes, recursos inadecuados, tareas repetitivas y pagos insuficientes13. En este contexto, el objetivo del presente estudio fue evaluar la presencia de síntomas depresivos y sus factores relacionados durante la pandemia en médicos y enfermeros, pues permitiría determinar el estado de su salud mental actual y plantear medidas de intervención oportunas para este grupo poblacional.
Materiales y métodosDiseño y participantesSe trata de un estudio observacional analítico de corte transversal. Para el cálculo del tamaño muestral mínimo se tuvo en cuenta un nivel de confianza del 95%, una prevalencia esperada de 0,4 (40%) y una precisión del 3%, por lo que, considerando un universo finito, el tamaño muestral mínimo fue de 629 participantes. Tras un muestreo no probabilístico se obtuvo una muestra de 633 médicos, auxiliares y jefes de enfermería mayores de edad vinculados a los servicios de consulta externa, hospitalización y urgencias de una institución prestadora de servicios de salud (IPS) en Bogotá que aceptaron de forma voluntaria participar en el estudio. Se excluyó a los participantes con diagnóstico explícito de enfermedad mental. Los datos fueron recolectados entre el 26 de enero y el 7 de abril de 2022. La ejecución de este estudio fue aprobada por la Unidad de Investigación y Educación de la Subdirección de Salud de la IPS evaluada el 19 de noviembre de 2021 y por el Comité de Ética de la Universidad del Rosario (DVO005 1823-CV1485) el 13 de diciembre de 2021.
Métodos de evaluaciónInicialmente se administró un cuestionario ad hoc en el que se exploraron variables sociodemográficas (edad, sexo, estado civil, estrato socioeconómico, nivel de ingresos, horas de trabajo diario, profesión, área de trabajo, trabajar más durante la pandemia, diagnóstico de COVID-19 en familiar o amigo), antecedentes clínicos (hipertensión arterial [HTA], diabetes mellitus [DM], enfermedad pulmonar obstructiva crónica [EPOC], obesidad, enfermedad mental, otra enfermedad distinta a las anteriores, diagnóstico previo de COVID-19, valoración previa por salud mental), además de consumo de tabaco y de alcohol. Por otro lado, se administró la escala PHQ-9, una herramienta válida que evalúa la presencia y la severidad de los síntomas depresivos14. Tiene la ventaja de ser breve, de dominio público, de fácil aplicación, puntuación e interpretación15, y cuenta con una sensibilidad del 88%, una especificidad del 85% y una elevada fiabilidad (α de Cronbach=0,86-0,89, fiabilidad test-retest=0,84)14. Este instrumento consta de nueve ítems que buscan evaluar la presencia de síntomas depresivos en las últimas dos semanas y ha sido previamente validado en población colombiana16. Cada ítem se puntúa de cero a tres, para un puntaje total máximo de 27, clasificando la severidad de la depresión en mínima o ausente (≤4), leve5-9, moderada10-14, moderada-grave15-19 y grave20-27. Por último, se evaluó la presencia de miedo a la COVID-19 mediante la Fear of COVID-19 Scale (FCV-19S), una herramienta diseñada inicialmente en población iraní que en principio evaluaba 28 ítems pero que, tras modificaciones posteriores, se obtuvo una versión final de 7 ítems relacionados con temores y preocupaciones a diferentes aspectos psicosociales del coronavirus. Cuenta con propiedades psicométricas confiables y válidas para evaluar el miedo a la COVID-19 en la población general (alfa de Cronbach=0,82 y correlación intraclase=0,72). Ha sido utilizada en otros países de la región, como Argentina, Brasil, México, Perú y República Dominicana17. Este instrumento se responde según una escala de intensidad de cinco puntos, entre 1 «totalmente en desacuerdo» y 5 «totalmente de acuerdo», por lo que la puntuación total oscila entre 7 y 3518. Los autores no detallan el punto de corte específico para su clasificación; sin embargo, cuanto mayor sea el resultado, mayor miedo a la COVID-19 habrá. En este estudio el punto de corte se estableció de acuerdo con la mediana poblacional.
Se invitó a participar a los sujetos vía mensajería instantánea (WhatsApp) entre el 26 de enero y el 7 de abril de 2022, fecha en la cual se recolectaron los datos. Tanto el cuestionario estructurado como la PHQ-9 se difundieron por medio de un formulario online disponible en Google Forms. Luego los datos fueron tabulados y depurados en una hoja de cálculo de Microsoft Excel 2019 y exportados al software SPSS v.26 para Windows para el respectivo análisis estadístico.
Análisis estadísticoLas variables categóricas fueron descritas con frecuencias absolutas y relativas. Las variables cuantitativas mostraron una distribución no paramétrica según la prueba de Kolmogorov-Smirnov, por lo que se describieron con medianas y rangos intercuartílicos (RIC). Se realizó un análisis post hoc para recodificar, dicotomizar y transformar las variables «edad» y «horas de trabajo» a variables categóricas. Para el análisis bivariado se realizaron pruebas de chi cuadrado y se consideró un valor p<0,05 como estadísticamente significativo. Para el análisis multivariado se incluyeron las variables significativas como candidatas a ingresar en el modelo, en el cual se realizó una regresión logística, seguido de transformación de odds ratio (OR) ajustados a razón de prevalencia (RP) ajustados mediante la fórmula de Mietinen19, dado que en enfermedades de alta prevalencia el OR aparentemente sobreestima la asociación19.
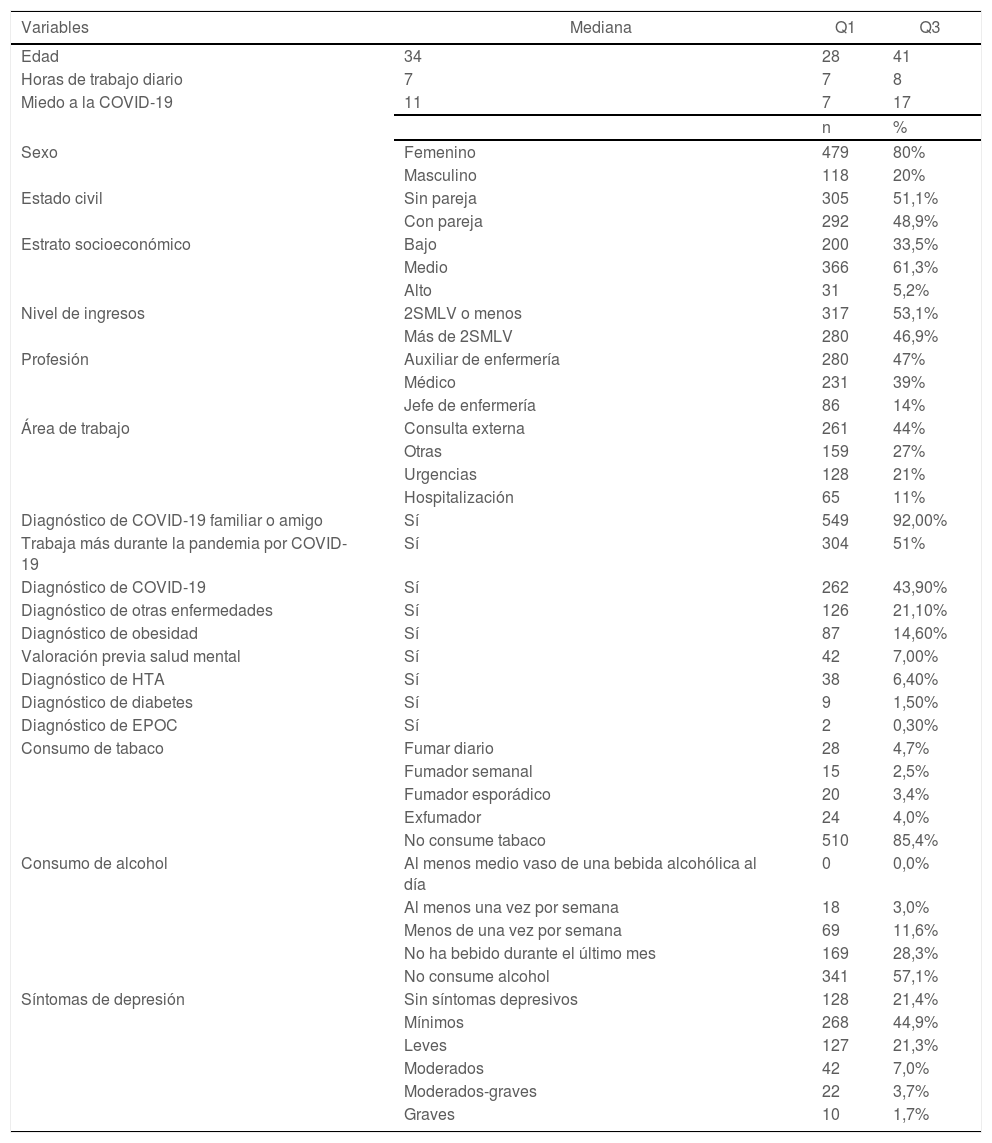
ResultadosLa muestra estuvo conformada por 633 participantes, de los cuales se excluyeron 36 por diagnóstico de enfermedad mental, para una muestra definitiva de 597 participantes. La edad mediana fue de 34años (RIC: 28-41) y la distribución por sexo fue heterogénea, con una relación mujer hombre de 4:1. El personal de salud sin pareja constituyó el 51,1% y con pareja el 48,9%. En cuanto al estrato socioeconómico, el 61,3% se encuentra en estrato medio, el 33,5% en estrato bajo y el 5,2% en estrato alto. El nivel de ingresos medido en salario mínimo legal vigente (SMLV) estuvo en 2SMLV o menos en el 53,1% y más de 2SMLV en el 46,9% de los encuestados. La profesión mostró una distribución heterogénea, con mayor participación de auxiliares de enfermería (47%), seguido de médicos (39%) y jefes de enfermería (14%). El área de trabajo que predominó en orden descendente fue consulta externa, otras áreas (promoción y prevención, vacunación, unidad de cuidados intensivos, teletrabajo, área administrativa), urgencias y hospitalización. Con una mediana de siete horas de trabajo diario (RIC: 7-8), el 51% de los encuestados reportó trabajar más durante la pandemia por COVID-19 en comparación con años anteriores (tabla 1).
Características sociodemográficas y clínicas del personal de salud, IPS Bogotá, año 2022
| Variables | Mediana | Q1 | Q3 |
|---|---|---|---|
| Edad | 34 | 28 | 41 |
| Horas de trabajo diario | 7 | 7 | 8 |
| Miedo a la COVID-19 | 11 | 7 | 17 |
| n | % | ||
| Sexo | Femenino | 479 | 80% |
| Masculino | 118 | 20% | |
| Estado civil | Sin pareja | 305 | 51,1% |
| Con pareja | 292 | 48,9% | |
| Estrato socioeconómico | Bajo | 200 | 33,5% |
| Medio | 366 | 61,3% | |
| Alto | 31 | 5,2% | |
| Nivel de ingresos | 2SMLV o menos | 317 | 53,1% |
| Más de 2SMLV | 280 | 46,9% | |
| Profesión | Auxiliar de enfermería | 280 | 47% |
| Médico | 231 | 39% | |
| Jefe de enfermería | 86 | 14% | |
| Área de trabajo | Consulta externa | 261 | 44% |
| Otras | 159 | 27% | |
| Urgencias | 128 | 21% | |
| Hospitalización | 65 | 11% | |
| Diagnóstico de COVID-19 familiar o amigo | Sí | 549 | 92,00% |
| Trabaja más durante la pandemia por COVID-19 | Sí | 304 | 51% |
| Diagnóstico de COVID-19 | Sí | 262 | 43,90% |
| Diagnóstico de otras enfermedades | Sí | 126 | 21,10% |
| Diagnóstico de obesidad | Sí | 87 | 14,60% |
| Valoración previa salud mental | Sí | 42 | 7,00% |
| Diagnóstico de HTA | Sí | 38 | 6,40% |
| Diagnóstico de diabetes | Sí | 9 | 1,50% |
| Diagnóstico de EPOC | Sí | 2 | 0,30% |
| Consumo de tabaco | Fumar diario | 28 | 4,7% |
| Fumador semanal | 15 | 2,5% | |
| Fumador esporádico | 20 | 3,4% | |
| Exfumador | 24 | 4,0% | |
| No consume tabaco | 510 | 85,4% | |
| Consumo de alcohol | Al menos medio vaso de una bebida alcohólica al día | 0 | 0,0% |
| Al menos una vez por semana | 18 | 3,0% | |
| Menos de una vez por semana | 69 | 11,6% | |
| No ha bebido durante el último mes | 169 | 28,3% | |
| No consume alcohol | 341 | 57,1% | |
| Síntomas de depresión | Sin síntomas depresivos | 128 | 21,4% |
| Mínimos | 268 | 44,9% | |
| Leves | 127 | 21,3% | |
| Moderados | 42 | 7,0% | |
| Moderados-graves | 22 | 3,7% | |
| Graves | 10 | 1,7% |
Del personal de salud a estudio se obtuvo que el 43,9% tenía antecedente de infección por COVID-19, el 21,1% tenía antecedentes de otras enfermedades, seguido de obesidad e HTA. Además, el 7% del total de la muestra había recibido valoración por salud mental en algún momento de su vida, aunque no tuviera un diagnóstico explícito de enfermedad mental. Por otra parte, el 92% tenía algún familiar o amigo con antecedente de infección por COVID-19 (tabla 1). En cuanto al consumo de tabaco y de alcohol, se evidencia que la mayor parte de los participantes no consumen tabaco ni alcohol, representados en el 85,4% y el 57,1%, respectivamente, en contraste con el 4,7% que refirió fumar a diario y el 3% que consume una bebida alcohólica al menos una vez por semana (tabla 1). En la tabla 2 se encuentran desagregados los resultados de las escalas empleadas por grupo poblacional (tabla 2).
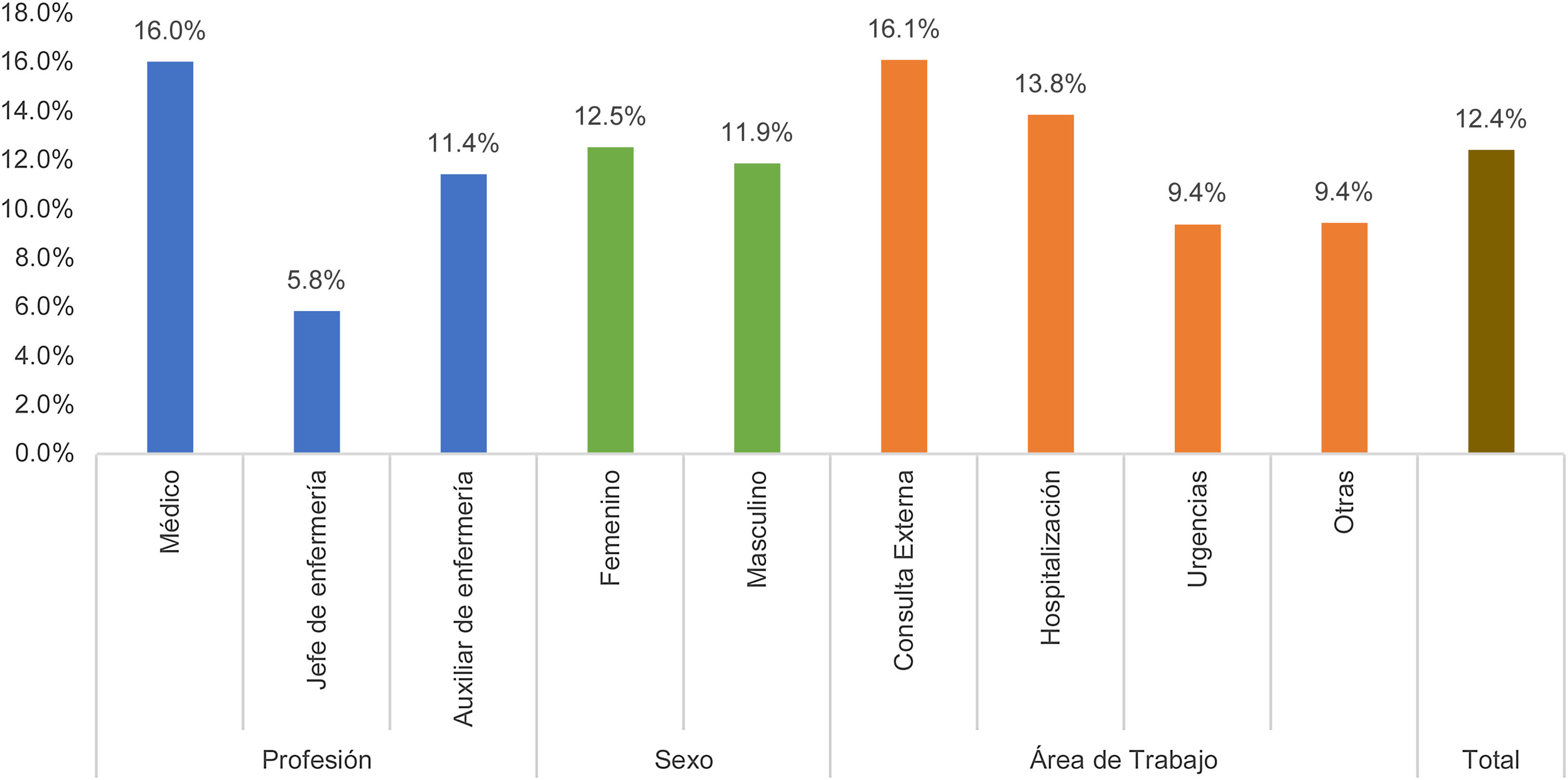
Al analizar la presencia de síntomas depresivos, el 78,6% del personal de salud a estudio presenta algún síntoma depresivo, y el 1,7%, síntomas depresivos graves. Al dicotomizar los resultados de la escala PHQ-9 mediante un punto de corte establecido en 10 según la literatura, se obtuvo que el 12,4% (IC95%: 9,74-15,05) de la muestra presenta síntomas depresivos clínicamente significativos. Al estratificar los resultados de acuerdo con la profesión, se obtuvo que el 16% de los médicos presentan síntomas depresivos, seguido de auxiliares de enfermería, con el 11,4%, y enfermeros jefes, con el 5,8%. En relación con el sexo, se observa que el 12,5% (n=60) del total de las mujeres encuestadas y el 11,9% (n=14) del total de los hombres presentan síntomas depresivos. Además, existe mayor prevalencia en el área de consulta externa y hospitalización, en contraste con urgencias y otras áreas (fig. 1).
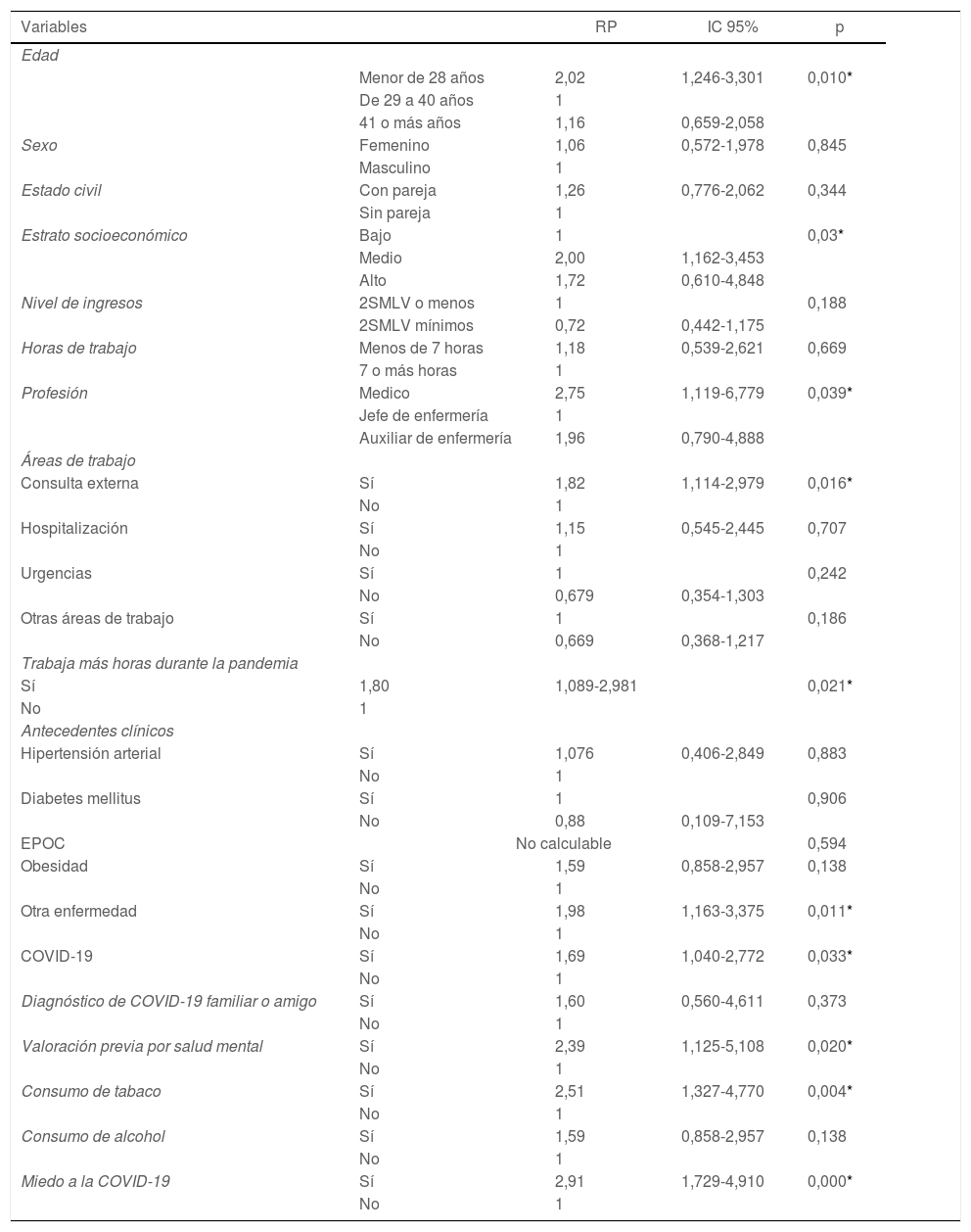
La presencia de síntomas depresivos se encontró estadísticamente relacionada con la edad menor de 28años y mayor de 41años (p=0,01), el estrato socioeconómico (p=0,03), la profesión (p=0,03), el trabajo en consulta externa (p=0,01), el consumo de tabaco (p=0,00), la percepción de trabajar más durante la pandemia por COVID-19 (p=0,02), los antecedentes clínicos de otras enfermedades (p=0,01), el haber padecido COVID-19 (p=0,03), la historia de consulta por salud mental (p=0,02) y el miedo a la COVID-19 (p<0,01) (tabla 3).
Asociación de variables sociodemográficas y clínicas con síntomas de depresión
| Variables | RP | IC 95% | p | |
|---|---|---|---|---|
| Edad | ||||
| Menor de 28 años | 2,02 | 1,246-3,301 | 0,010* | |
| De 29 a 40 años | 1 | |||
| 41 o más años | 1,16 | 0,659-2,058 | ||
| Sexo | Femenino | 1,06 | 0,572-1,978 | 0,845 |
| Masculino | 1 | |||
| Estado civil | Con pareja | 1,26 | 0,776-2,062 | 0,344 |
| Sin pareja | 1 | |||
| Estrato socioeconómico | Bajo | 1 | 0,03* | |
| Medio | 2,00 | 1,162-3,453 | ||
| Alto | 1,72 | 0,610-4,848 | ||
| Nivel de ingresos | 2SMLV o menos | 1 | 0,188 | |
| 2SMLV mínimos | 0,72 | 0,442-1,175 | ||
| Horas de trabajo | Menos de 7 horas | 1,18 | 0,539-2,621 | 0,669 |
| 7 o más horas | 1 | |||
| Profesión | Medico | 2,75 | 1,119-6,779 | 0,039* |
| Jefe de enfermería | 1 | |||
| Auxiliar de enfermería | 1,96 | 0,790-4,888 | ||
| Áreas de trabajo | ||||
| Consulta externa | Sí | 1,82 | 1,114-2,979 | 0,016* |
| No | 1 | |||
| Hospitalización | Sí | 1,15 | 0,545-2,445 | 0,707 |
| No | 1 | |||
| Urgencias | Sí | 1 | 0,242 | |
| No | 0,679 | 0,354-1,303 | ||
| Otras áreas de trabajo | Sí | 1 | 0,186 | |
| No | 0,669 | 0,368-1,217 | ||
| Trabaja más horas durante la pandemia | ||||
| Sí | 1,80 | 1,089-2,981 | 0,021* | |
| No | 1 | |||
| Antecedentes clínicos | ||||
| Hipertensión arterial | Sí | 1,076 | 0,406-2,849 | 0,883 |
| No | 1 | |||
| Diabetes mellitus | Sí | 1 | 0,906 | |
| No | 0,88 | 0,109-7,153 | ||
| EPOC | No calculable | 0,594 | ||
| Obesidad | Sí | 1,59 | 0,858-2,957 | 0,138 |
| No | 1 | |||
| Otra enfermedad | Sí | 1,98 | 1,163-3,375 | 0,011* |
| No | 1 | |||
| COVID-19 | Sí | 1,69 | 1,040-2,772 | 0,033* |
| No | 1 | |||
| Diagnóstico de COVID-19 familiar o amigo | Sí | 1,60 | 0,560-4,611 | 0,373 |
| No | 1 | |||
| Valoración previa por salud mental | Sí | 2,39 | 1,125-5,108 | 0,020* |
| No | 1 | |||
| Consumo de tabaco | Sí | 2,51 | 1,327-4,770 | 0,004* |
| No | 1 | |||
| Consumo de alcohol | Sí | 1,59 | 0,858-2,957 | 0,138 |
| No | 1 | |||
| Miedo a la COVID-19 | Sí | 2,91 | 1,729-4,910 | 0,000* |
| No | 1 | |||
Se observó que las personas menores de 28años presentaron 1,02 veces más riesgo de tener síntomas depresivos que las personas entre 29 y 40años (IC95%: 1,24-3,30), mientras que los mayores de 41años presentaron un riesgo 0,16 veces mayor que las personas entre 29 y 40años (IC95%: 0,65-2,05). El personal de salud en estrato socioeconómico medio (estratos3 y4) presenta 1,00 veces (IC95%: 1,16-3,45) más riesgo de síntomas depresivos en comparación con los de estrato socioeconómico bajo (estratos1 y2); los de estrato socioeconómico alto (estratos5 y6) presentan 0,72 veces más riesgo de síntomas depresivos en comparación con el estrato socioeconómico bajo, aunque esta diferencia no es estadísticamente significativa (IC95%: 0,61-4,84).
Los médicos mostraron 1,75 veces (IC95%: 1,11-6,77) más riesgo de síntomas depresivos en comparación con los jefes de enfermería; de manera similar, los auxiliares de enfermería presentaron 0,96 veces más probabilidad de presentar síntomas depresivos al compararse con los jefes de enfermería, aunque esta diferencia no es estadísticamente significativa (IC95%: 0,79-4,88).
Con respecto al área de trabajo, los profesionales de salud de consulta externa presentaron 1,82 veces más riesgo de síntomas depresivos en comparación con los que no trabajan en esta área (IC95%: 1,11-2,97). Además, en las personas que trabajaron más horas diarias durante la pandemia por COVID-19 se evidenció 1,80 veces más riesgo de síntomas depresivos que aquellas que no lo hicieron (IC95%: 1,08-2,98), y las personas que manifestaron consumo de tabaco presentaron mayor probabilidad (2,51) de presentar este evento en contraste con las que no (IC95%: 1,32-4,77).
El personal de salud con antecedente de otras enfermedades (diferentes a HTA, DM, EPOC u obesidad) presentó 1,98 veces más riesgo de síntomas depresivos en comparación con los que no (IC95%: 1,16-3,37). Los que tuvieron antecedente de infección previa por COVID-19 mostraron una probabilidad 1,69 veces mayor de padecer síntomas depresivos en relación con los que no (IC95%: 1,04-2,77). Las personas con valoración previa por salud mental mostraron 2,39 veces el evento en comparación con las que no tienen este antecedente (IC95%: 1,12-5,10) y el personal de salud con miedo a la COVID-19 presentó 2,91 veces la probabilidad de presentar síntomas depresivos en comparación con los que no (IC95%: 1,72-4,91).
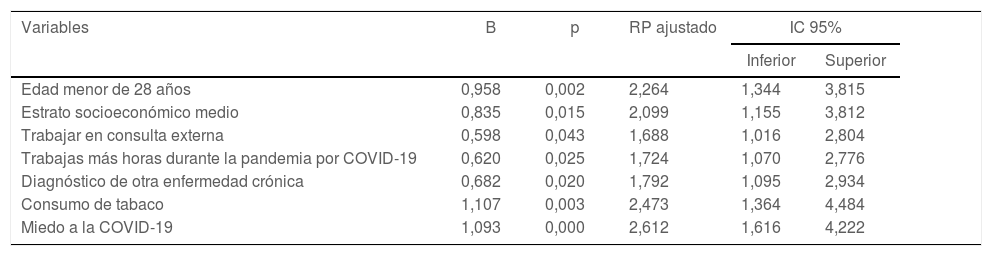
Al realizar el análisis multivariado mediante un modelo de regresión logística binaria, las variables independientes que explicaron la presencia de síntomas depresivos en mayor medida fueron: miedo a la COVID-19, consumo de tabaco y edad menor de 28años, seguidas de estrato socioeconómico medio, diagnóstico de otra enfermedad, trabajar más horas durante la pandemia y trabajar en el área de consulta externa (tabla 4). Las variables incluidas en el modelo de regresión logística no son multilineales (VIF<2) y son independientes entre sí (Durbin-Watson=2,063). Asimismo, el modelo propuesto cuenta con una adecuada bondad de ajuste según la prueba de Hosmer-Lemeshow (p=0,174) y explica el 17,7% de la varianza de la variable dependiente (R2 de Nagelkerke=0,177).
Variables que explican los síntomas de depresión. Modelo de regresión logística multivariada
| Variables | B | p | RP ajustado | IC 95% | |
|---|---|---|---|---|---|
| Inferior | Superior | ||||
| Edad menor de 28 años | 0,958 | 0,002 | 2,264 | 1,344 | 3,815 |
| Estrato socioeconómico medio | 0,835 | 0,015 | 2,099 | 1,155 | 3,812 |
| Trabajar en consulta externa | 0,598 | 0,043 | 1,688 | 1,016 | 2,804 |
| Trabajas más horas durante la pandemia por COVID-19 | 0,620 | 0,025 | 1,724 | 1,070 | 2,776 |
| Diagnóstico de otra enfermedad crónica | 0,682 | 0,020 | 1,792 | 1,095 | 2,934 |
| Consumo de tabaco | 1,107 | 0,003 | 2,473 | 1,364 | 4,484 |
| Miedo a la COVID-19 | 1,093 | 0,000 | 2,612 | 1,616 | 4,222 |
Según los datos de esta investigación, la prevalencia de síntomas depresivos a dos años del inicio de la pandemia por COVID-19 fue del 12,4% (IC95%: 9,74-15,05), con mayor afectación en médicos y mujeres. Es de especial interés ver cómo una edad más joven se relaciona con mayor predisposición para presentar síntomas depresivos, lo cual podría estar relacionado con menor experiencia y menor preparación para sobrellevar situaciones estresantes20.
Tener enfermedades preexistentes, sumado con el miedo a la COVID-19, es considerado como factor de riesgo para complicaciones o severidad de la enfermedad por COVID-1921, lo cual traería consigo a su vez mayor riesgo de presentar síntomas depresivos22. Aunque el consumo de tabaco también fue un factor de riesgo para desarrollar síntomas depresivos, no es posible establecer una relación causal directa. De cualquier forma, estos datos son coherentes con los descritos en el informe de consumo de drogas en cuarentena en Colombia, donde el 11% de los encuestados reportó consumir cigarrillos, y el 8% de estos habían consumido tabaco por primera vez durante la pandemia10. Además, trabajar más durante la pandemia fue una variable que se relacionó con la presencia de síntomas depresivos, que podría explicarse por la mayor carga laboral, el incremento del número de enfermos, el colapso de los servicios de salud y un menor sentimiento de satisfacción23.
El grupo de investigación de salud mental de la universidad CES reportó en julio de 2020 una prevalencia del 33,3% de trastornos de ansiedad, del 23,6% de depresión y del 11,6% de trastornos del sueño, siendo los médicos el grupo más afectado24. De forma similar, Bedoya et al.25 encontraron a finales del año 2020 una prevalencia de ansiedad del 15,2% y de depresión del 18,3% en personal de la salud en Antioquia, síntomas que estaban particularmente asociados con la edad, el cambio de vivienda para no exponer a familiares y el antecedente de trastorno depresivo y ansioso.
Los datos de esta investigación arrojan una prevalencia de síntomas depresivos del 12,4% (IC95%: 9,74-15,05), y esta diferencia, en comparación con otros estudios previos, podría explicarse por la recolección de los datos dos años después del inicio de la pandemia y en un momento de meseta de la enfermedad: según el Informe de Reporte de Situación 265 de COVID-19 para el 30 de marzo de 2022 en Colombia se reportaron 4.435 casos activos, con una disminución relativa semanal del −16,1%26. Sin embargo, los datos son coherentes con estudios previos; de hecho, un estudio realizado en 2020 en Wuhan (China) encontró que una de cada dos personas presentaba ansiedad y depresión, siendo el personal de salud de primera línea el más afectado27. Sin embargo, otros estudios realizados después del inicio de pandemia, como lo es la revisión sistemática patrocinada por Lancet para determinar la prevalencia de trastorno depresivo y ansiedad en 2020 debido a la pandemia por COVID-19, arrojó un incremento del trastorno depresivo mayor del 27,6% a nivel mundial, y a nivel de América Latina, un incremento porcentual del 34,8%, a pesar de la marcada escasez de estudios en esta región28; estos datos son congruentes con el estudio realizado por Briciu et al.29 en un hospital rumano, dos años después de la pandemia, donde se encontró una prevalencia del 63,1% de depresión en el personal sanitario utilizando la escala PHQ-9.
Según los hallazgos de esta investigación, las intervenciones deberían enfocarse hacia aquellos cuyos factores de riesgo resultaron significativos en el análisis multivariado: médicos, personal ambulatorio, personas jóvenes, aquellos que ya antes hubieran consultado alguna vez a psiquiatría, personas con enfermedades preexistentes, por lo cual se requiere implementar estrategias para el cuidado de la salud mental del personal sanitario a nivel individual, familiar, social y laboral. Expertos en investigación pertenecientes a la Asociación Mundial de Psiquiatría recomiendan poner en práctica medidas como: apoyo psicológico, equipo de protección personal adecuado, vida espiritual y religiosa, apoyo de los compañeros y apoyo financiero, entre otras30. Por otro lado, existen unas recomendaciones de expertos avaladas por la Asociación Colombiana de Psiquiatría y el Colegio Colombiano de Psicólogos en las cuales se propone mantener en la medida de lo posible los hábitos alimentarios y de sueño, realizar ejercicios diarios de respiración y atención focalizada antes de iniciar y al finalizar las actividades asistenciales, mantener un contacto cercano a través de videollamadas semanales u otros canales virtuales que permitan la comunicación verbal y no verbal con la familia31.
Es importante recordar que son personas con necesidades, sueños y metas por cumplir, muchos de ellos expuestos por primera vez a una pandemia y a todo lo que ello implica, donde tuvieron que afrontar las pérdidas de pacientes, colegas, familiares y amigos, por lo cual se requiere velar por su salud mental, entendiendo que lo primordial en el ser humano es su bienestar tanto físico como mental.
No obstante, se deben tener en cuenta algunas limitaciones al interpretar los hallazgos de esta investigación. Al ser un estudio de tipo transversal, la percepción y la presencia de síntomas depresivos pudieron cambiar en el tiempo. Por otro lado, el tamaño de la muestra es relativamente pequeño, lo cual afectaría el poder de los análisis estadísticos. Asimismo, esta investigación se realizó en una única institución en Bogotá y el método de muestreo empleado no fue probabilístico, limitando la generalización de los resultados. No obstante, este estudio aporta valiosa información referente a los factores asociados en el desenlace de síntomas depresivos en el personal de salud de la IPS de Bogotá dos años después del inicio de la pandemia por COVID-19.
En conclusión, a dos años del inicio de la pandemia por COVID-19 la prevalecía de síntomas depresivos fue del 12,4%: entre uno y dos de cada diez trabajadores de la salud aún presentan síntomas depresivos, con mayor afectación en médicos, mujeres, personas jóvenes, fumadores, de estrato socioeconómico medio, con comorbilidades previas, trabajadores del área ambulatoria y con mayores cargas laborales. Esto podría impactar negativamente en el futuro del personal sanitario, posiblemente con disminución en su desempeño laboral, falta de concentración, ausentismo e insatisfacción profesional. Por ello, se deben implementar estrategias para el cuidado, el tamizaje y la detección oportuna de síntomas de depresión, lo que lleva a las instituciones a optimizar sus recursos desde el talento humano, en pro del cuidado de la salud mental de su personal sanitario.
Consideraciones éticasLa ejecución de este estudio fue aprobada por el Comité de Ética de la Universidad del Rosario (DVO005 1823-CV1485) y la Unidad de Investigación y Educación de la Subdirección de Salud de la IPS evaluada.
Conflicto de interesesJGD ha sido consultor, ha recibido honorarios y/o ha sido advisor/speaker de Janssen, Eurofarma, Servier, Sanofi, Lilly y Pfizer. El resto de los autores no reportan intereses financieros biomédicos o posibles conflictos de intereses.
A la institución prestadora de salud, dado que permitió realizar la presente investigación, y a los participantes que amablemente participaron en ella.
Este artículo es producto del trabajo de grado titulado «Depresión, ansiedad, desgaste profesional en médicos y personal de enfermería en una institución prestadora de servicios de salud, durante la pandemia por COVID-19, en Bogotá, Colombia, 2022», año: 2022, presentado ante la Universidad Nuestra Señora del Rosario; sin embargo, los datos no han sido publicados con anterioridad, están restringidos de publicación en el repositorio institucional.