El Trastorno Afectivo Bipolar (TAB) y la Esquizofrenia están incluidos dentro de las enfermedades mentales severas y hacen parte de las primeras causas de discapacidad y morbilidad en la población local debido al compromiso biopsicosocial en los pacientes. En las últimas décadas se han estudiado intervenciones psicológicas adjuntas con el fin de prevenir recurrencias, estabilizar el curso de la enfermedad o mejorar la funcionalidad de los pacientes con dichas patologías.
ObjetivoAnalizar el efecto psicológico de un programa de intervención multimodal (IM) vs la intervención tradicional en sujetos con TAB I y esquizofrenia.
MetodologíaSe realizó un estudio prospectivo, longitudinal, terapéutico-comparativo, con una muestra de 302 pacientes (104 pacientes con diagnóstico de esquizofrenia y 198 pacientes con TAB) que fueron asignados aleatoriamente a un grupo de IM o IT dentro de un Programa de Salud Mental con énfasis en reducción de la carga, el daño y el gasto social de la enfermedad mental PRISMA. Los pacientes asignados a la IM recibían atención por psiquiatría, medicina general, psicología, neuropsicología, terapia de familia y terapia ocupacional y, los pacientes asignados a IT recibían atención por psiquiatría y medicina general. Las escalas realizadas antes y después de las intervenciones fueron las escalas de Hamilton y Young y, las escalas SANS y SAPS, para pacientes bipolares y esquizofrénicos, respectivamente. Para evaluar las variables psicológicas se aplicaron las escalas AQ-12, TEMPS-A, FAST, Búsqueda de sensaciones de Zuckerman, BIS-11, SAI-E y EEAG. La psicoterapia usada en el componente de psicología fue la terapia cognitivo conductual.
ResultadosSe encontraron diferencias estadísticamente significativas en las variables socio-demográficas y clínicas entre el grupo de pacientes con TAB y esquizofrenia. Luego de hacer un análisis multivariado MANCOVA, no se observaron diferencias estadísticamente significativas en los resultados entre el momento inicial y final en los grupos de pacientes TAB y esquizofrenia en ninguna de las escalas aplicadas.
ConclusiónEl presente estudio no evidenció un cambio a nivel psicológico en los pacientes con TAB y con esquizofrenia que estuvieron bajo IT vs IT (quienes recibieron terapia cognitivo conductual). Futuros estudios aplicando otras psicoterapias adjuntas y usando otras escalas psicométricas podrían ser considerados.
Bipolar Disorder (BD) and schizophrenia are included in the group of severe mental illness and are main causes of disability and morbidity in the local population due to the bio-psycho-social implications in patients. In the last 20 years or so, adjunctive psychological interventions been studied with the purpose of decreasing recurrences, stabilising the course of the disease, and improving the functionality in these patients.
ObjectiveTo analyse the psychological effect of a multimodal intervention (MI) vs a traditional intervention (TI) program in BD I and schizophrenic patients.
MethodsA prospective, longitudinal, therapeutic-comparative study was conducted with 302 patients (104 schizophrenic and 198 bipolar patients) who were randomly assigned to the MI or TI groups of a multimodal intervention program PRISMA. The MI group received care from psychiatry, general medicine, neuropsychology, family therapy, and occupational therapy. The TI group received care from psychiatry and general medicine. The Hamilton and Young scales, and the Scales for the Assessment of Negative Symptoms (SANS) and Postive Symptoms (SAPS) were used on bipolar and schizophrenic patients, respectively. The scales AQ-12, TEMPS-A, FAST, Zuckerman sensation seeking scale, BIS-11, SAI-E and EEAG were applied to measure the psychological variables. The scales were performed before and after the interventions. The psychotherapy used in this study was cognitive behavioural therapy.
ResultsThere were statistically significant differences in socio-demographic and clinical variables in the schizophrenia and bipolar disorder group. There were no statistically significant differences in the psychological scales after conducting a multivariate analysis between the intervention groups and for both times (initial and final).
ConclusionThis study did not show any changes in variables of psychological functioning variables between bipolar and schizophrenic groups, who were subjected to TI vs MI (who received cognitive behavioural therapy). Further studies are needed with other psychological interventions or other psychometric scales.
El trastorno afectivo bipolar (TAB) y la esquizofrenia están incluidos dentro de los trastornos psiquiátricos mayores y hacen parte de las primeras causas de consulta en los servicios de urgencias y ambulatorios en nuestro medio. Antes se pensaba que la alteración en la funcionalidad de los pacientes solo estaba relacionada con los episodios agudos de síntomas afectivos (manía, hipomanía y depresión) y psicóticos, y que las principales metas terapéuticas estaban dirigidas hacia la resolución de las crisis. En las últimas décadas muchos estudios han mostrado que la funcionalidad de los pacientes está asociada con los síntomas subumbrales, síntomas negativos, desempeño neurocognitivo, rasgos de la personalidad y nivel de conciencia de enfermedad1.
Teniendo en cuenta que el TAB y la esquizofrenia son trastornos de alta complejidad en los cuales confluyen múltiples factores biopsicosociales, las estrategias terapéuticas individuales y aisladas en muchas ocasiones se quedan cortas ante las necesidades de los pacientes y sus familias. Estos trastornos tienen altas tasas de recurrencia, están asociados con baja adherencia al tratamiento, tiene altas comorbilidades con trastorno de ansiedad y trastorno por uso de sustancias psicoactivas, y se correlacionan de forma significativa con la ideación de muerte, los intensos de suicidio y la heteroagresión1.
Los objetivos principales de la terapia son aliviar los síntomas agudos, restablecer el funcionamiento psicosocial y prevenir las recaídas y recurrencias. El pilar del tratamiento sigue siendo la farmacoterapia. Sin embargo, existe una brecha de eficacia y efectividad en las tasas reportadas de respuesta a los medicamentos2–6, lo cual sugiere la necesidad de desarrollar terapias psicológicas específicas7.
Inicialmente cuatro intervenciones psicológicas mostraron tener alguna eficacia en prevenir recurrencias, estabilizar el curso de la enfermedad o mejorar la funcionalidad a mediano plazo (1-2 años). Entre estas, se encuentran la terapia cognitiva y otras técnicas cognitivo conductuales8–10, terapia de ritmos sociales e interpersonales11; terapia enfocada a la familia12 y otras formas similares de psicoeducación familiar13 y grupos de pacientes14. Resultados de revisiones sistemáticas y meta-análisis han confirmado los beneficios de las intervenciones psicológicas como terapia adjunta a la farmacoterapia en el tratamiento de mantenimiento en la prevención de recaídas en TAB15.
Teniendo esto en cuenta, se diseñó un programa de intervención multimodal (IM) para pacientes con TAB tipo I y esquizofrenia, que incluía valoración por diferentes especialidades como psiquiatría, medicina general, psicología, neuropsicología y rehabilitación neuropsicológica, terapia de familia y, terapia ocupacional; con el fin de comparar los desenlaces primarios frente a la intervención tradicional (IT) que incluye valoración por psiquiatría y medicina general, similar al prestado por el sistema de salud actual. Las intervenciones incluidas en la terapia multimodal fueron elegidas según el modelo de intervención biopsicosocial y se determinaron a partir de las necesidades observadas en la atención de los pacientes con patología mental severa en la práctica clínica. No se hizo comparación con terapias individuales porque se quería desarrollar un modelo de atención integral que pudiera ser reproducible en otras ciudades y regiones del país.
De esta manera, cada componente aplicaba su respectiva batería de pruebas al inicio y al final de la intervención con el fin de determinar los cambios entre el grupo que recibió IM vs el grupo que recibió IT. En el presente artículo se muestran los efectos en los pacientes bajo IM vs IT en diferentes variables psicológicas (Impulsividad, agresión, búsqueda de sensaciones, nivel de introspección y temperamento predominante) y, el grado de funcionalidad posterior a la intervención.
Materiales y métodosParticipantesSe llevó a cabo un estudio prospectivo, longitudinal, terapéutico-comparativo, aleatorizado, en el cual se incluyeron 302 pacientes, de los cuales 104 tenían diagnóstico de esquizofrenia y 198 tenían diagnóstico de TAB tipo I. Los pacientes fueron asignados de manera aleatoria a un grupo de intervención multimodal (IM) ó a un grupo de intervención tradicional (IT) dentro de un Programa de Salud Mental con énfasis en reducción de la carga, el daño y el gasto social de la enfermedad mental - PRISMA.
Luego de la distribución aleatoria, el grupo de intervención multimodal quedó conformado por 50 pacientes con esquizofrenia y 100 pacientes con TAB I y, el grupo de intervención tradicional quedó conformado por 54 pacientes con esquizofrenia y 98 pacientes con TAB I. La muestra el flujo de pacientes durante el estudio.
La muestra se seleccionó de una población correspondiente a los pacientes con diagnóstico de TAB tipo I ó esquizofrenia que asistían a la consulta ambulatoria psiquiátrica del Grupo de Trastornos del Ánimo y Psicosis de un hospital universitario de la ciudad ó de otras instituciones. El reclutamiento y la evaluación inicial de los pacientes inició en el año 2012, el desarrollo del programa se llevó a cabo durante 2 años y la evaluación final terminó en el mes de febrero del año 2015.
Los criterios de inclusión fueron: 1) Pacientes con diagnóstico de Trastorno Afectivo Bipolar Tipo I y Esquizofrenia según Entrevista Diagnóstica para estudios genéticos (DIGS por sus siglas en inglés) previamente validada en Colombia16; 2) Estar entre los 18 y 60 años de edad; 3) Tener un nivel de escolaridad entre 5 y 16 años; 4) Haber aceptado la participación en el estudio y firmar el consentimiento informado previamente explicado por el profesional y; 5) Contar con una condición de salud suficiente para poder realizar las pruebas aplicadas.
Se excluyeron pacientes con otras comorbilidades de tipo neurológico o psiquiátrico, discapacidad intelectual, autismo clásico o trastorno de personalidad. Igualmente, se excluyeron aquellos sujetos con antecedente de terapia electro-convulsiva en los últimos 6 meses ó de trauma cráneo-encefálico severo alguna vez en la vida. Todos los pacientes debían firmar el consentimiento informado para participar en el estudio, previa explicación y resolución de inquietudes por parte del investigador. El estudio fue aprobado por el Comité de Ética de la institución.
InstrumentosEl diagnóstico de los pacientes con TAB tipo I y esquizofrenia se realizó a través de la Entrevista Diagnóstica para Estudios Genéticos16 (DIGS), la cual está traducida al español y validada para Colombia y, según los criterios del Manual Diagnóstico y Estadístico de Trastornos Mentales Cuarta Ediciónn Texto Revisado17 (DSM-IV-TR).
Adicionalmente, se aplicaron diversas escalas a los pacientes TAB I y pacientes con esquizofrenia. Entre ellas, la escala de Depresión de Hamilton de 17 ítems18,19 (HDRS del inglés Hamilton Depression Rating Scale) y la escala de Manía de Young20,21 (YMRS del inglés Young Mania Rating Scale) ambas validadas al español, fueron aplicadas a los sujetos con TABI y; la escala para la evaluación de síntomas negativos (SANS del inglés Scale for Assesment of Negative Symptoms)22 y la escala para la evaluación de síntomas positivos (SAPS del inglés Scale for Assesment of Positive Symptoms)22 fueron aplicadas a los sujetos con esquizofrenia. A ambos, se les aplicó la Escala de Evaluación de Actividad Global (EEAG)23 en el último mes y en el peor momento del último episodio.
La batería usada en el componente de Psicología incluía el Cuestionario de Agresión (AQ-12)24,25, la Escala de Temperamento (TEMPS-A)26, la Evaluación del Funcionamiento (FAST)27, la Búsqueda de sensaciones de Zuckerman28, la Escala de Impulsividad de Barrat (BIS-11)29, y la Escala de Introspección (SAI-E)30.
A continuación se detallan cada una de éstas:
Cuestionario de Agresión (AQ-12)El cuestionario de agresión - Aggression Questionnaire (AQ)24,25 es un cuestionario que contiene 24 ítems, utiliza una escala tipo Likert que mide agresión física, agresión verbal, ira y hostilidad. El cuestionario de agresividad de Buss y Perry (1992)25 es una de las herramientas más ampliamente utilizadas en el estudio de la conducta agresiva en psicología.
Escala de Temperamento (TEMPS-A)La escala de temperamento autoaplicada (TEMPS-A) es un cuestionario destinado a medir las variaciones temperamentales de los sujetos. La TEMPS-A es un cuestionario de autoevaluación que permite medir la presencia de los cuatro temperamentos afectivos fundamentales (hipertímico, depresivo, ciclotímico e irritable) y el temperamento ansioso. La versión del cuestionario TEMPS-A incluido en el estudio incluye 110 preguntas26.
Evaluación del Funcionamiento (FAST)La prueba de evaluación del funcionamiento–Functioning Assesment Short Test FAST: es un instrumento sencillo, de fácil aplicación y rápido. Fue desarrollado para hacer una evaluación de las limitaciones funcionales que presentan los pacientes con patologías psiquiátricas, especialmente con trastorno bipolar. Una de las virtudes de la FAST es su alta fiabilidad y al ser una escala de 24 ítems, permite integrarla fácilmente en la práctica clínica y en la investigación27.
Búsqueda de sensaciones de ZuckermanEn la escala de búsqueda de sensaciones de Zuckerman (formaV): La Búsqueda de Sensaciones (BS) es definida como una “disposición psicobiológica caracterizada por la necesidad de experiencias variadas, novedosas e intensas, y una tendencia a involucrarse en situaciones de riesgo para lograr tales experiencias”28.
Escala de Impulsividad de Barrat (BIS-11)La escala de impulsividad de Barrat (Barrat Impulsiveness Scale) (BIS-11) es un cuestionario diseñado para evaluar la personalidad y el constructo comportamental de la impulsividad, y se ha utilizado para correlacionar este rasgo con otros fenómenos clínicos. La versión actual de la Escala de Impulsividad de Barratt se compone de 30 ítems que describen comportamientos impulsivos o no impulsivo comunes29.
Escala de Introspección (SAI-E)La escala para evaluación de introspección ampliada–Scale assesment insight expanded (SAI-E) evalúa la introspección en pacientes con trastornos psicóticos y afectivos, tiene buenas propiedades psicométricas y se ha utilizado en diferentes poblaciones de pacientes con trastornos mentales30.
Procedimiento de evaluaciónUna vez aplicados los criterios de inclusión y exclusión a la población y una vez obtenida la muestra, se realizaron citaciones por grupos con el fin de explicar detalladamente el estudio y obtener el consentimiento informado previa explicación a quienes voluntariamente aceptaran participar en el proyecto. Posteriormente, se realizaba la codificación de los pacientes y una vez se tenía la asignación aleatoria, los pacientes eran citados para la evaluación inicial por los diferentes profesionales de la salud según la intervención asignada.
IntervenciónIntervención multimodalLa intervención multimodal incluía profesionales de diversas áreas de la salud quienes realizaban evaluaciones individuales, ambulatorias y periódicas (entre 12 a 18 sesiones) basadas en las necesidades de cada paciente según lo encontrado en la evaluación inicial del estudio. Las intervenciones ofrecidas fueron por Medicina General, Psiquiatría, Psicología, Neuropsicología, Terapia de Familia y Terapia Ocupacional. Adicionalmente, a los pacientes y a sus familiares se les ofrecieron 10 sesiones de psicoeducación, las cuales se realizaban semanalmente. El paciente que estaba en intervención multimodal tenía que cumplir un mínimo de 12 sesiones individuales ambulatorias y 10 sesiones de psicoeducación.
Las evaluaciones por Medicina General tenían como objetivo evaluar el estado general de salud de cada paciente, identificar y realizar el enfoque y manejo inicial de otras enfermedades no mentales y comorbilidades médicas, detección de factores de riesgo cardiovascular y promoción de estilos de vida saludables. Las evaluaciones por Psiquiatría estaban enfocadas a la evaluación y seguimiento de la condición clínica actual del paciente, aplicación de escalas clínicas y ajuste del tratamiento farmacológico en caso de ser necesario.
Las evaluaciones por Psicología tenían como propósito intervenir las dificultades detectadas en la evaluación inicial a través de una estrategia basada en terapia cognitivo conductual según las necesidades individuales de cada paciente, con el fin de mejorar el ámbito disfuncional detectado. Por otra parte, se ofrecían evaluaciones por Neuropsicología cuyo objetivo era realizar un plan de rehabilitación neuropsicológica según las características y necesidades de cada paciente, el cual era complementado con las estrategias del Programa de Functional Remedation del Grupo de Investigación del Hospital Clinic de Barcelona, España31.
Adicional a esto, se realizaban evaluaciones por Terapia Ocupacional con el fin de fortalecer la funcionalidad global del paciente en sus diferentes ámbitos como persona (social, familiar y laboral) y así, establecer una estrategia terapéutica para la rehabilitación socio-ocupacional. Las sesiones de psicoeducación se realizaban de manera grupal, incluyendo pacientes y familiares, en las cuales se ofrecían conceptos generales de la enfermedad, factores desencadenantes de crisis y su manejo, reconocimiento de pródromos, tratamiento farmacológico y efectos adversos, estilos de vida saludables, entre otros. Los grupos psicoeducativos fueron coordinados por un profesional de Terapia Ocupacional con experiencia en psicoterapia grupal.
Intervención tradicionalLa intervención tradicional incluía 1 a 2 evaluaciones sólo por Medicina General y por Psiquiatría. De esta manera, los pacientes asistían a dichas evaluaciones durante el período de seguimiento con el fin obtener una atención similar a la ofrecida actualmente por el sistema de salud. Los objetivos de las evaluaciones por Medicina General y Psiquiatría en ambas intervenciones (Multimodal y Tradicional) eran similares. Es importante resaltar que en la intervención tradicional no se realizaba psicoeducación a pacientes ni familiares. En la intervención tradicional se seguían los mismos criterios de manejo farmacológico que en la intervención multimodal, pero no se podía garantizar que el paciente no estuviera recibiendo otra intervención por fuera del programa.
Análisis estadísticoPara la descripción de las variables cuantitativas sociodemográficas y clínicas se utilizaron medidas de tendencia central (media aritmética), medidas de posición (mediana) y medidas de dispersión (desviación estándar y rango intercuartílico). En el reporte de las variables cualitativas se utilizaron frecuencias absolutas y proporciones. En las variables cualitativas se evaluó la normalidad en la distribución utilizando la prueba de Shapiro-Wilk y se midió la independencia (con respecto a grupos y subgrupos) mediante la prueba chi-cuadrado y la prueba de razón de verosimilitud (Log likelihood ratio statistic).
Para los análisis de las escalas (cuestionario de agresión de Bryant & Smith, escalas de temperamento, escala de búsqueda de sensaciones de búsqueda de Zuckermann, escala de funcionamiento FAST y escala de impulsividad de Barrat) se utilizó la prueba de igualdad de covarianzas de Box, se determinó el valor de p en cada escala (homogeneidad de matriz de covarianzas), y asumiendo una distribución normal, se ajustó un modelo multivariado MANCOVA, donde las variables dependientes fueron las sub-escalas Física, Verbal, Ira y Hostilidad para la escala de Bryant & Smith, las sub-escalas Depresivo, Ciclotímico, Hipertímico, Irritable y Ansioso para al escalas de temperamento, las sub-escalas Emociones, Excitación, Desinhibición y Susceptibilidad al aburrimiento para la escala de Zuckermann y las sub-escalas Cognitiva, Motora, No planeada de la escala de Barrat.
Las variables que se ajustaron para el análisis fueron las sociodemográficas y clínicas: sexo, depresión mayor con psicosis, abuso de alcohol, abuso de sustancias-drogas, Intento de suicidio, edad, número de hospitalizaciones por psiquiatría, escala Young, escala Hamilton, EEAG peor momento último episodio, EEAG último mes.
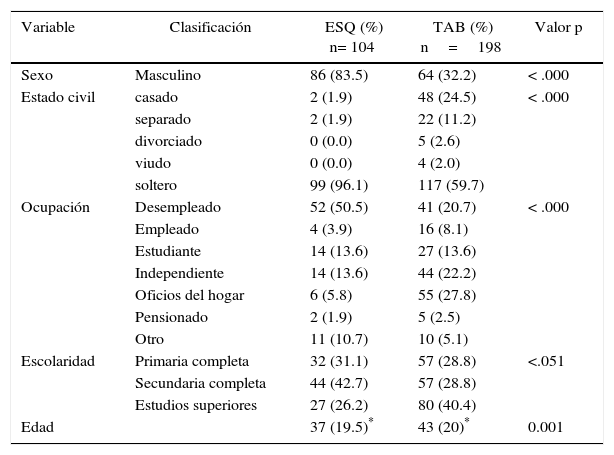
ResultadosCaracterísticas demográficas de los pacientes con TAB y esquizofrenia del programa PRISMADespués de evaluar las variables socio-demográficas de los pacientes con TAB y esquizofrenia del programa PRISMA se identificó que el 83% de los pacientes con esquizofrenia son hombres, y el 67.8% de los pacientes con TAB son mujeres, con edad promedio de 37 y 43 años, respectivamente. Al evaluarse el estado civil, la ocupación y la escolaridad se observó que en el grupo de pacientes con esquizofrenia el 96% eran solteros, 50% desempleados y solo un 26% reportaban tener estudios superiores (técnicas, tecnologías o profesión). Por su parte, el grupo de pacientes con TAB un 59% eran solteros, 20% desempleados y un 40% tenían estudios superiores terminados. En las cuatro variables demográficas (edad, sexo, estado civil, ocupación y escolaridad) hubo diferencias estadísticamente significativas (tabla 1).
Características demográficas de los pacientes con TAB y esquizofrenia del programa PRISMA
| Variable | Clasificación | ESQ (%) n= 104 | TAB (%) n=198 | Valor p |
|---|---|---|---|---|
| Sexo | Masculino | 86 (83.5) | 64 (32.2) | < .000 |
| Estado civil | casado | 2 (1.9) | 48 (24.5) | < .000 |
| separado | 2 (1.9) | 22 (11.2) | ||
| divorciado | 0 (0.0) | 5 (2.6) | ||
| viudo | 0 (0.0) | 4 (2.0) | ||
| soltero | 99 (96.1) | 117 (59.7) | ||
| Ocupación | Desempleado | 52 (50.5) | 41 (20.7) | < .000 |
| Empleado | 4 (3.9) | 16 (8.1) | ||
| Estudiante | 14 (13.6) | 27 (13.6) | ||
| Independiente | 14 (13.6) | 44 (22.2) | ||
| Oficios del hogar | 6 (5.8) | 55 (27.8) | ||
| Pensionado | 2 (1.9) | 5 (2.5) | ||
| Otro | 11 (10.7) | 10 (5.1) | ||
| Escolaridad | Primaria completa | 32 (31.1) | 57 (28.8) | <.051 |
| Secundaria completa | 44 (42.7) | 57 (28.8) | ||
| Estudios superiores | 27 (26.2) | 80 (40.4) | ||
| Edad | 37 (19.5)* | 43 (20)* | 0.001 |
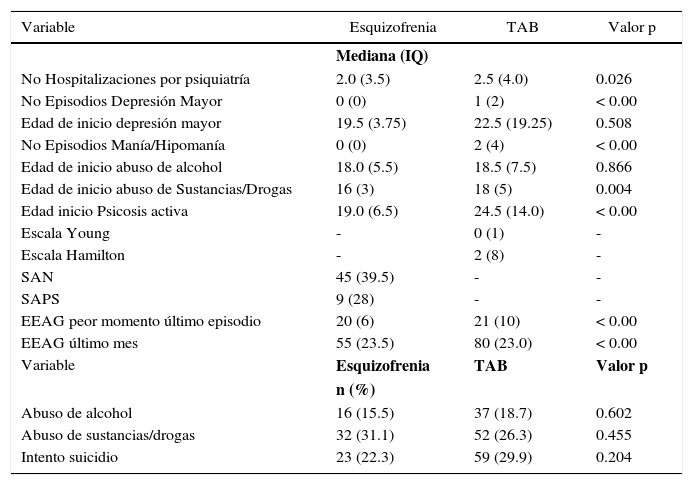
El grupo de pacientes con esquizofrenia reportó un promedio de 2 hospitalizaciones a lo largo de la vida, el 15% tenía antecedente de abuso de alcohol y 31% de abuso de sustancias psicoactivas, con una edad promedio de inicio del consumo de alcohol de 18 años y de inicio de abuso de sustancias psicoactivas de 16 años. El promedio de las escalas de SANS fue de 45 y de SAPS de 9, con una puntuación en la escala de funcionalidad global en el mes anterior de 55. En el grupo de pacientes con TAB el promedio de hospitalizaciones fue de 2.5, con un número promedio de episodios de manía/hipomanía de 2, antecedente de intentos suicidas en el 29%, antecedente de abuso de alcohol sustancias/drogas en el 26% y un promedio del puntaje en la escala de funcionalidad en el último mes de 80.
Se encontraron diferencias estadísticas entre ambos grupos (esquizofrenia y TAB) en el número de hospitalizaciones (p=0.026), la edad de inicio de abuso de sustancias/psicoactivos (p=0.004) y en la calificación en la escala de evaluación de actividad global en el último mes (p=0.001).
No se encontraron diferencias estadísticamente significativas entre ambos grupos en las variables abuso de alcohol (p=0.602), abuso de sustancias psicoactivas (p=0.455), antecedentes de intentos suicidas (p=0.204) y edad de inicio de abuso de alcohol (p=0.86). tabla 2.
Diferencias en las variables clínicas de los pacientes con TAB y esquizofrenia del programa PRISMA
| Variable | Esquizofrenia | TAB | Valor p |
|---|---|---|---|
| Mediana (IQ) | |||
| No Hospitalizaciones por psiquiatría | 2.0 (3.5) | 2.5 (4.0) | 0.026 |
| No Episodios Depresión Mayor | 0 (0) | 1 (2) | < 0.00 |
| Edad de inicio depresión mayor | 19.5 (3.75) | 22.5 (19.25) | 0.508 |
| No Episodios Manía/Hipomanía | 0 (0) | 2 (4) | < 0.00 |
| Edad de inicio abuso de alcohol | 18.0 (5.5) | 18.5 (7.5) | 0.866 |
| Edad de inicio abuso de Sustancias/Drogas | 16 (3) | 18 (5) | 0.004 |
| Edad inicio Psicosis activa | 19.0 (6.5) | 24.5 (14.0) | < 0.00 |
| Escala Young | - | 0 (1) | - |
| Escala Hamilton | - | 2 (8) | - |
| SAN | 45 (39.5) | - | - |
| SAPS | 9 (28) | - | - |
| EEAG peor momento último episodio | 20 (6) | 21 (10) | < 0.00 |
| EEAG último mes | 55 (23.5) | 80 (23.0) | < 0.00 |
| Variable | Esquizofrenia | TAB | Valor p |
| n (%) | |||
| Abuso de alcohol | 16 (15.5) | 37 (18.7) | 0.602 |
| Abuso de sustancias/drogas | 32 (31.1) | 52 (26.3) | 0.455 |
| Intento suicidio | 23 (22.3) | 59 (29.9) | 0.204 |
Después de comparar las características demográficas (sexo, estado civil, ocupación y escolaridad) y clínicas de los subgrupos de pacientes con TAB y esquizofrenia según la intervención asignada (IM o IT) solo se encontraron diferencias estadísticamente significativas en el nivel de escolaridad del grupo con TAB que recibió IM, do7nde el 50% de los pacientes estaban clasificados con algún grado de estudio superior versus un 29% del grupo de intervención tradicional (p=0.044). Los puntajes de las escalas de Hamilton y Young en los subgrupos de los pacientes con TAB, y los puntajes de las escalas SAPS y SANS de los pacientes con esquizofrenia no mostraron diferencias estadísticamente significativas. Adicionalmente, no se encontraron diferencias estadísticamente significativas en la escala de funcionalidad en el último mes entre los pacientes del subgrupo de IM e IT en TAB y en esquizofrenia.
Comparación de las escalas entre el tiempo inicial vs el tiempo final en los pacientes con TABDespués de hacer el análisis comparativo de las escalas de psicología entre el tiempo inicial y el tiempo final en el grupo con TAB I que recibió intervención multimodal versus el grupo TAB I que recibió intervención tradicional, se identificó una mejoría estadísticamente significativa en los subdominios de agresión verbal (p=0.04) y hostilidad (p=0.00) del Cuestionario de Agresión, el cual en su puntaje total también presentó diferencias estadísticamente significativas (p=0.01) para el grupo de pacientes TAB I bajo IM.
En la Escala de Temperamento, se encontraron diferencias estadísticamente significativas en el ítem de Temperamento Depresivo (p=0.00) y en el ítem de Temperamento irritable (p=0.01). En la Escala de Impulsividad de Barrat también se encontró mejoría estadísticamente significativa en todos los ítems evaluados y en el puntaje total (p=0.00). Adicionalmente, la Escala de Evaluación de Introspección Ampliada mostró mejoría en los dominios de conciencia (p=0.00) y en el puntaje total (p=0.00). Por su parte, la Escala de Búsqueda de Sensaciones de Zuckermann, no presentó ninguna diferencia estadísticamente significativa en ninguno de sus ítems ni en la totalidad del puntaje.
En el grupo de pacientes TAB I que recibieron la intervención tradicional también se encontraron algunas diferencias estadísticamente significativas al comparar entre el momento inicial y el momento final, específicamente en el dominio de temperamento ciclotímico (p=0.04) e irritable (p=0.00) de la Escala de Temperamento y, en todos los componentes y en el puntaje total de la Escala de Impulsividad de Barrat (p=0.00).
Para ambos subgrupos TAB I (IM e IT) se encontró una diferencia estadísticamente significativa en el puntaje de la Escala de Funcionamiento FAST en ambos tiempos (p=0.00 para ambos).
Después de realizar el análisis multivariado (ajustado por sexo, edad, depresión mayor con psicosis, abuso de alcohol, abuso de sustancias psicoactivas, intento de suicidio, número de hospitalizaciones por psiquiatría, puntuación de la escala Young, puntuación de la Escala de Hamilton y puntaje en la escala de funcionamiento global en el peor momento) las diferencias anteriormente descritas no se conservaron, es decir, después de realizar el análisis final no se encontraron diferencias estadísticamente significativas en las escalas aplicadas por psicología.
Comparación de las escalas entre el momento inicial vs el tiempo final en los pacientes con EsquizofreniaDespués de hacer el análisis comparativo de las escalas de psicología entre el tiempo inicial y el tiempo final entre el grupo de pacientes con esquizofrenia que recibió IM vs el grupo de pacientes con esquizofrenia que recibió IT se encontró una mejoría estadísticamente significativa en el dominio cognitivo (p=0.00) y en el puntaje total (p=0.04) de la Escala de Impulsividad de Barrat para el grupo de esquizofrenia bajo IM, que no se observó en el grupo de intervención tradicional.
Para ambos subgrupos de pacientes con esquizofrenia (IM e IT) se encontró una diferencia estadísticamente significativa en el puntaje de la Escala de Funcionamiento FAST en ambos tiempos (p=0.00 para ambos). Por su parte, el Cuestionario de Agresión, la Escala de Temperamento, la Escala de Búsqueda de Sensaciones de Zuckermann y la Escala de Evaluación de Introspección Ampliada no evidenciaron diferencias estadísticamente significativas en ninguno de los subgrupos.
Luego de realizar el análisis multivariado (ajustado por sexo, edad, depresión mayor con psicosis, abuso de alcohol, abuso de sustancias psicoactivas, intento de suicidio, número de hospitalizaciones por psiquiatría, puntuación de la escala Young, puntuación de la escala Hamilton y puntaje en la escala de funcionamiento global en el peor momento) estas diferencias no se conservaron.
DiscusiónLos resultados de este artículo hacen parte del Programa de Salud Mental con énfasis en reducción de la carga, el daño y el gasto social de la enfermedad mental–PRISMA- para pacientes con esquizofrenia y TAB, quienes fueron asignados aleatoriamente a una intervención multimodal (IM) versus intervención tradicional (IT). El objetivo principal de este componente de la investigación fue determinar los efectos de cada intervención en los pacientes con TAB I y esquizofrenia, desde el ámbito psicológico, incluyendo variables como impulsividad, agresión, búsqueda de sensaciones, nivel de introspección, temperamento predominante y, el grado de funcionalidad posterior a la intervención. Los grupos de pacientes con TAB y esquizofrenia que fueron asignados en cada uno de los brazos de tratamiento (IM e IT) presentaron similares características demográficas y clínicas, mostrando una adecuada aleatorización. Después de comparar los puntajes de las escalas aplicadas a los subgrupos de pacientes con TAB o con esquizofrenia bajo IM vs IT entre el momento inicial y final, se encontraron algunas diferencias estadísticamente significativas para los subgrupos de pacientes TAB y con esquizofrenia.
De esta manera, para el subgrupo TAB I que recibió IM se encontraron mejorías estadísticamente significativas con respecto al subgrupo TAB que recibió IT en el Cuestionario de Agresión y en la Escala de evaluación de Introspección ampliada. Para ambos subgrupos, se encontraron mejorías estadísticamente significativas en la Escala de Temperamento, la Escala de Evaluación de Funcionalidad FAST y la Escala de Impulsividad de Barrat. No se presentaron mejorías estadísticamente significativas en una escala determinada solo para el subgrupo TAB que recibió IT.
Por su parte, para el grupo de pacientes con esquizofrenia, el subgrupo que recibió IM mostró una mejoría estadísticamente significativa en la Escala de Impulsividad de Barrat en comparación con el subgrupo que recibió IT. Ambos subgrupos presentaron una mejoría estadísticamente significativa en la Escala de Evaluación del funcionamiento FAST. Al igual que el grupo TAB I, no se presentaron mejorías estadísticamente significativas en una escala determinada solo para el subgrupo de esquizofrenia que recibió IT.
Sin embargo, ninguno de estos hallazgos, tanto para el grupo TAB I como para el grupo de pacientes con esquizofrenia, se conservaron después de realizar el análisis multivariado. Por lo tanto, la IM no mostró ser superior a la IT para el tratamiento y abordaje del componente psicológico de los pacientes con TAB I y esquizofrenia después de un plan psicoterapéutico basado en terapia cognitivo conductual de 12 meses de seguimiento.
El presente estudio evidencia que la intervención multimodal no generó un cambio en las variables psicológicas de los pacientes diagnosticados con TAB I o esquizofrenia en comparación con la intervención tradicional. La IM no mostró ser inferior a la IT con respecto a los desenlaces en los diferentes grupos de pacientes.
A pesar de que existen psicoterapias adjuntas que han mostrado mejorar los desenlaces32 no todos los estudios han tenido resultados positivos10,33–36. Incluso, aún no está claro si hay algunas poblaciones que se beneficien más con algún tipo de psicoterapia, ni el mejor momento para implementar estas intervenciones psicológicas37. Sin embargo, dentro de las posibles explicaciones por las cuales no se encontraron diferencias estadísticamente significativas, los autores proponen las siguientes hipótesis:
- •
Los cambios en las variables psicológicas de los pacientes TAB I y esquizofrenia generalmente requieren procesos más extensos y continuos. Por lo cual, es posible que se necesiten intervenciones más frecuentes y más duraderas en el tiempo para poder lograr mejores efectos terapéuticos;
- •
El instrumento utilizado para medir el efecto del programa multimodal en la dinámica psicológica del paciente no capturó las variables en las cuales pudo haber algún cambio, por lo tanto se deberían explorar otros instrumentos psicométricos a futuro;
- •
A pesar de estar descrita la terapia cognitivo conductual como una de las estrategias de intervención psicológica en los pacientes con TAB, existe evidencia con otras estrategias como las terapias de ritmo social e interpersonal, la terapia cognitiva basada en Mindfulness, Functional Remediation, entre otras. Por otra parte, si bien la intervención fue complementada con las estrategias del Programa de Functional Remedation del Grupo de Investigación del Hospital Clinic de Barcelona, España, este fue modificado y adaptado a nuestro estudio y no conserva todas propiedades propuestas;
- •
La población de pacientes incluidos en este estudio fueron pacientes con diagnóstico de TAB I y esquizofrenia a diferencia de la mayoría de estudios que incluyeron pacientes con TAB II.
- •
Este estudio realizó mediciones predominantemente cuantitativas, es posible que un abordaje narrativo y cualitativo pudiera haber identificado cambios importantes en el componente psicológico que son difíciles de cuantificar con las herramientas utilizadas. Es importante resaltar esta última hipótesis, porque llamativamente muchos de los pacientes y familiares que participaron del programa tuvieron alta satisfacción y reconocieron mejorías en sus procesos. Este avance también fue reconocido por el profesional en psicología que acompañó y evaluó a los pacientes durante todo el proceso;
Los autores reconocen que el estudio presenta limitaciones como la ausencia de cegamiento en los pacientes y los evaluadores y, la presencia de intervenciones paralelas al programa que pudieran afectar los desenlaces. Adicionalmente, la muestra corresponde a una población con farmacoterapia heterogénea, múltiples comorbilidades médicas y psiquiátricas, con alto consumo de sustancias psicoactivas, por lo cual los pacientes recibían otro tipo de atención en su sistema de salud, que no podían ser eliminados por cuestiones éticas. Por otro lado, dentro de las fortalezas del estudio, se encuentra el tamaño de la muestra, la adecuada aleatorización para cada brazo de intervención, el diseño de programas de tratamiento individualizado, el manejo de población severamente enferma y la utilización de terapeutas con alta experiencia.
ConclusionesEl presente estudio no evidencia cambios en las variables psicológicas en pacientes con trastorno bipolar tipo I y esquizofrenia, quienes estuvieron en un programa de intervención multimodal que incluía terapia cognitivo conductual, en comparación con la intervención tradicional. El TAB y la esquizofrenia son trastornos crónicos y generalmente los pacientes tiene un compromiso importante en la funcionalidad, por esa razón los estudios a futuro deben incluir una intervención psicoterapéutica más prolongada en el tiempo, con citaciones más frecuentes y utilizando otros instrumentos de medición, de esta manera se podrá determinar cuál es la utilidad real de las intervenciones psicosociales en enfermedades mentales severas, cuál de ellas es la mejor elección, en qué población utilizarla y cuando llevarla a cabo.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónEste proyecto fue financiado por Colciencias, CODI - Universidad de Antioquia y Hospital Universitario de San Vicente Fundación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores agradecen a Colciencias, CODI, Universidad de Antioquia, Hospital Universitario de San Vicente Fundación y a PRISMA U.T.