La granulomatosis con poliangeítis (Wegener) es considerada como una enfermedad granulomatosa sistémica, no infecciosa, caracterizada histológicamente por una vasculitis necrosante de pequeño vaso. El tracto respiratorio superior e inferior son los más frecuentemente afectados, en asociación a manifestaciones renales. Sin embargo, también se describe el compromiso aislado de un solo órgano, como es el caso del globo ocular y la órbita. Presentamos el caso de una mujer cuya principal manifestación consistió en un proceso inflamatorio de tejido periorbitario y proptosis del globo ocular izquierdo. La paciente fue valorada en manejo conjunto con el servicio de plástica ocular, otorrinolaringología y finalmente se derivó a reumatología para inicio de terapia inmunosupresora.
Se realizó una revisión de la literatura, en búsqueda de reportes de caso y series de caso que permitieran comparar las presentaciones clínicas y desenlaces más frecuentes.
Granulomatosis with polyangiitis (Wegener) is considered as a systemic, non-infectious granulomatous disease, histologically noted for its small vessel necrotising vasculitis. The upper and lower respiratory tracts are the most frequently affected, in association with renal manifestations. However, the isolated involvement of a single organ, such as the eyeball and the orbit is also described. The case is presented of a woman whose main manifestation was an inflammatory process of periorbital tissue and proptosis of the left eyeball. The patient was evaluated jointly with eye plastic surgery, and the ear, nose and throat, and rheumatology departments.
A literature review was carried out, looking for case reports and case series that allowed comparisons to made between the clinical manifestations and the most frequent outcomes.
La granulomatosis con poliangeítis (GPA)1,2 se constituye como una enfermedad granulomatosa sistémica, no infecciosa, caracterizada histológicamente por una vasculitis necrosante de pequeño vaso3. El tracto respiratorio superior e inferior son los más frecuentemente afectados y, usualmente, se asocia a glomerulonefritis pauciinmune4. Dentro de las manifestaciones aisladas a lo largo del curso de la enfermedad, el 52% de los pacientes con GPA presenta manifestaciones oculares5, principalmente, epiescleritis nodular necrosante, escleritis y ulceraciones corneales4. Revisiones recientes estiman que el compromiso orbitario es más frecuente de lo que se piensa6, lo cual es un grave problema que causa discapacidad visual secundario a la compresión del nervio óptico si no es detectado y manejado a tiempo.
Existen algunos casos de la enfermedad reportados en Colombia, sin embargo, aún no se tienen cifras oficiales de la incidencia y prevalencia de seudotumor orbitario secundario a esta patología sistémica. Además, con respecto al compromiso aislado de órbita como primera manifestación, la literatura en Latinoamérica es escasa.
A continuación, se presenta el caso de una paciente con proptosis que fue manejada en múltiples ocasiones como una celulitis preseptal, sin tener en cuenta los antecedentes clínicos que podían orientar al profesional de la salud a un diagnóstico certero, convirtiéndose en un reto multidisciplinar.
Caso clínicoPaciente femenina de 54 años, procedente de Bogotá. Antecedente de consumo de bebidas alcohólicas desde los 15 años hasta la embriaguez cada 8 días. Consumo de medio paquete/día de cigarrillos desde la misma edad. Presenta cuadro clínico desde diciembre de 2016 consistente en sintomatología respiratoria alta dada por congestión nasal, escurrimiento posterior purulento, epistaxis en una ocasión y cefalea frontal, asociado a eritema y edema de globo ocular izquierdo, hacen diagnóstico de sinusitis del seno maxilar y celulitis periorbitaria; estos episodios (aproximadamente 8) presentaban períodos de mejoría, con respuesta parcial hasta febrero de 2017.
Recibió antibioticoterapia de amplio espectro en varios ciclos que incluyeron: metronidazol, clindamicina, ciprofloxacina, amoxacilina piperacilina/tazobactam y vancomicina.
En agosto de 2017 consulta por proptosis de 6 meses de evolución, es valorada por otorrinolaringología quienes deciden hospitalizarla para realizar cantopexia, antrostomía maxilar y etmoidectomía anterior; toman biopsia de mucosa que reporta proceso inflamatorio agudo y crónico con tejido de granulación, tejidos blandos con abundantes histiciocitos espumosos, las coloraciones especiales no identificaron microorganismos. Cultivo y hemocultivo extrainstitucional previo antibiótico: negativo para microorganismos. Sin embargo, por clínica inician manejo antibiótico con cefepime por 7 días, el cual finaliza en hospitalización domiciliaria.
Consideran remitir a oftalmología por sospecha de seudotumor orbitario versus proceso infiltrativo de la glándula lagrimal. Dada la demora en la autorización de la remisión para la valoración, la paciente asiste al servicio de urgencias de nuestra institución en octubre de 2017, por presentar fotofobia, diplopía, disminución de la agudeza visual, proptosis ocular izquierda severa, blefaroptosis, asociado a vértigo subjetivo e hipoacusia.
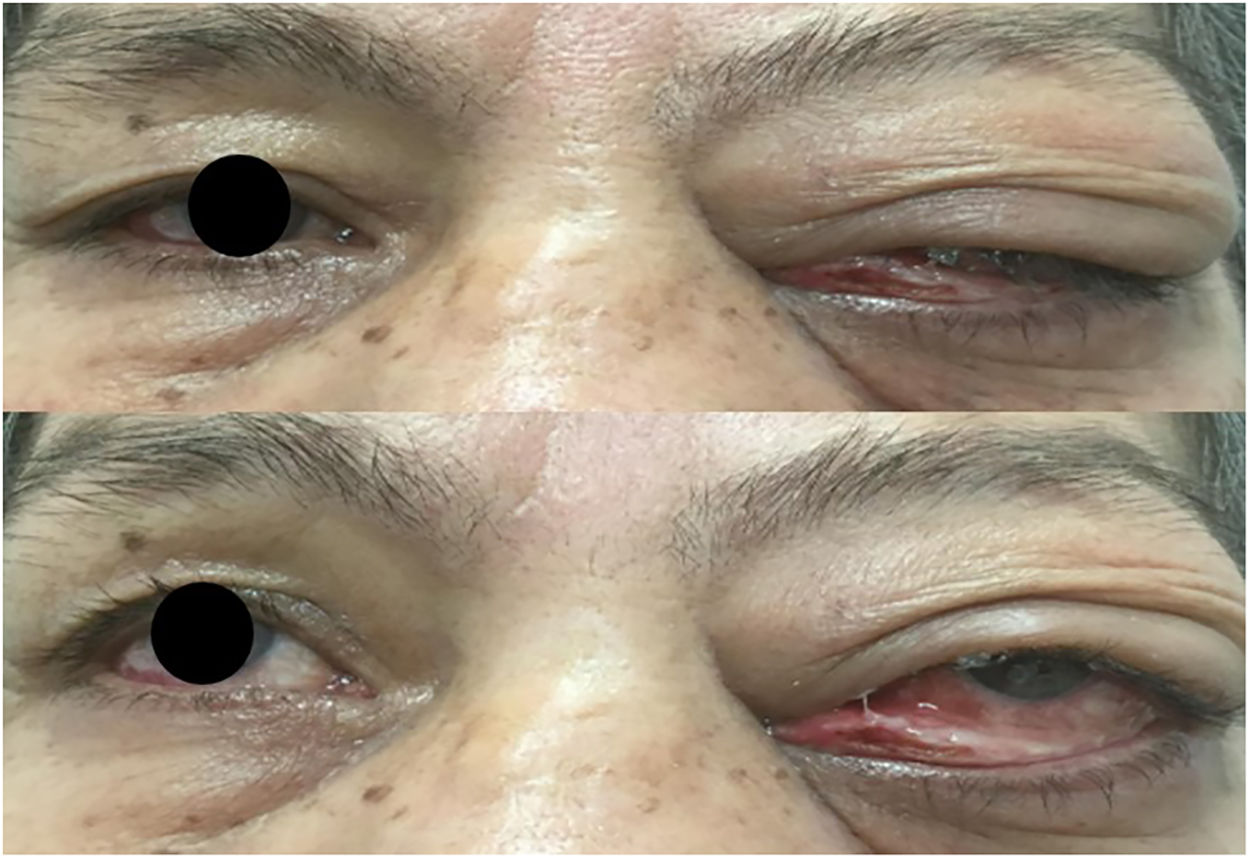
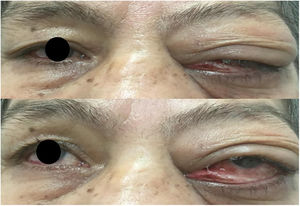
Al examen oftalmológico se observa agudeza visual ojo derecho: 20/20; ojo izquierdo: 20/40, edema e induración periorbitaria de predominio en párpado superior, movimientos oculares con restricción para la versión lateral (fig. 1). A la biomicroscopia, reflejos pupilares conservados, ojo derecho segmento anterior sano, ojo izquierdo lagoftalmos de 2mm, conjuntiva hiperémica y quemosis, secreción mucopurulenta, presión intraocular y fondo de ojo dentro de límites normales.
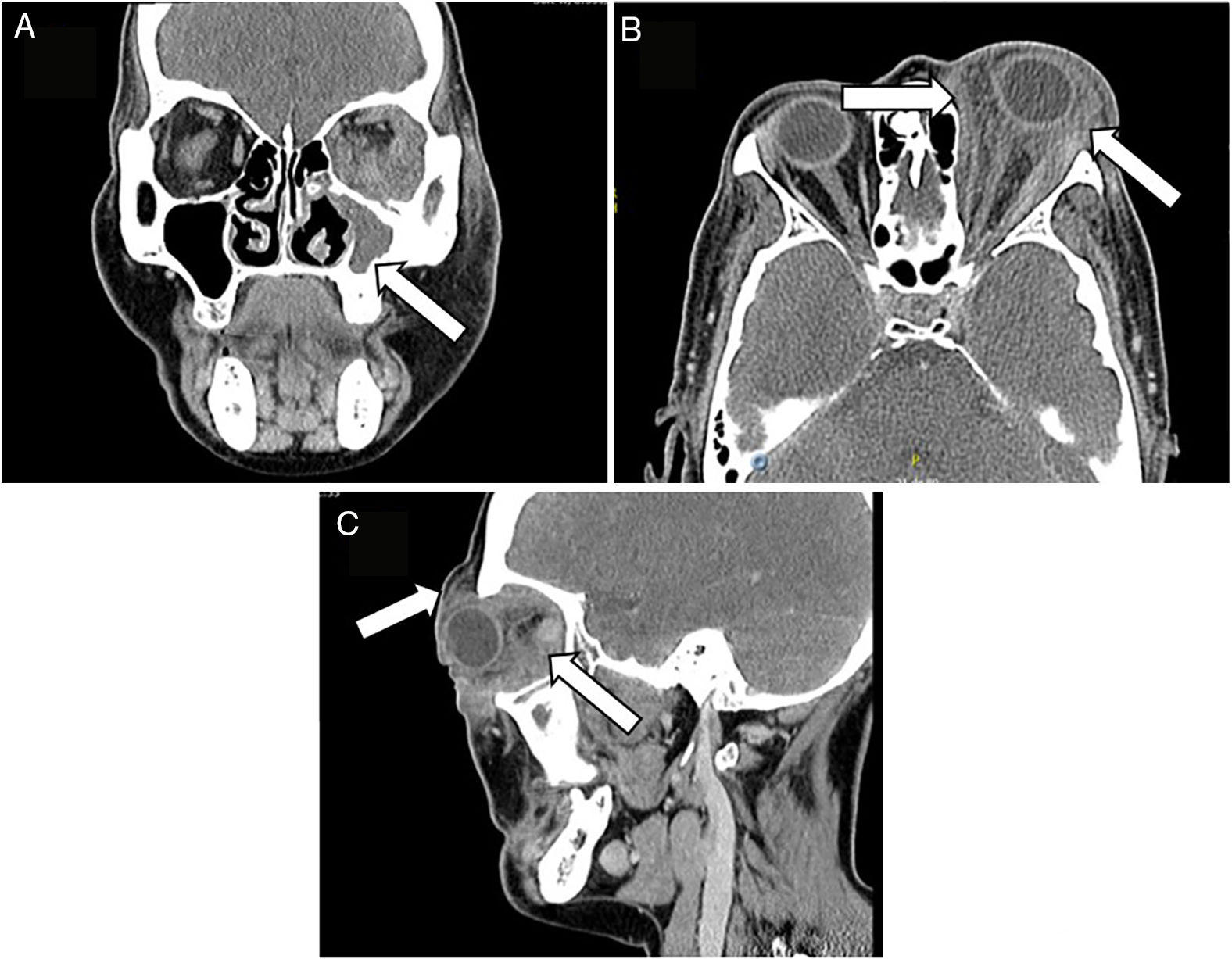
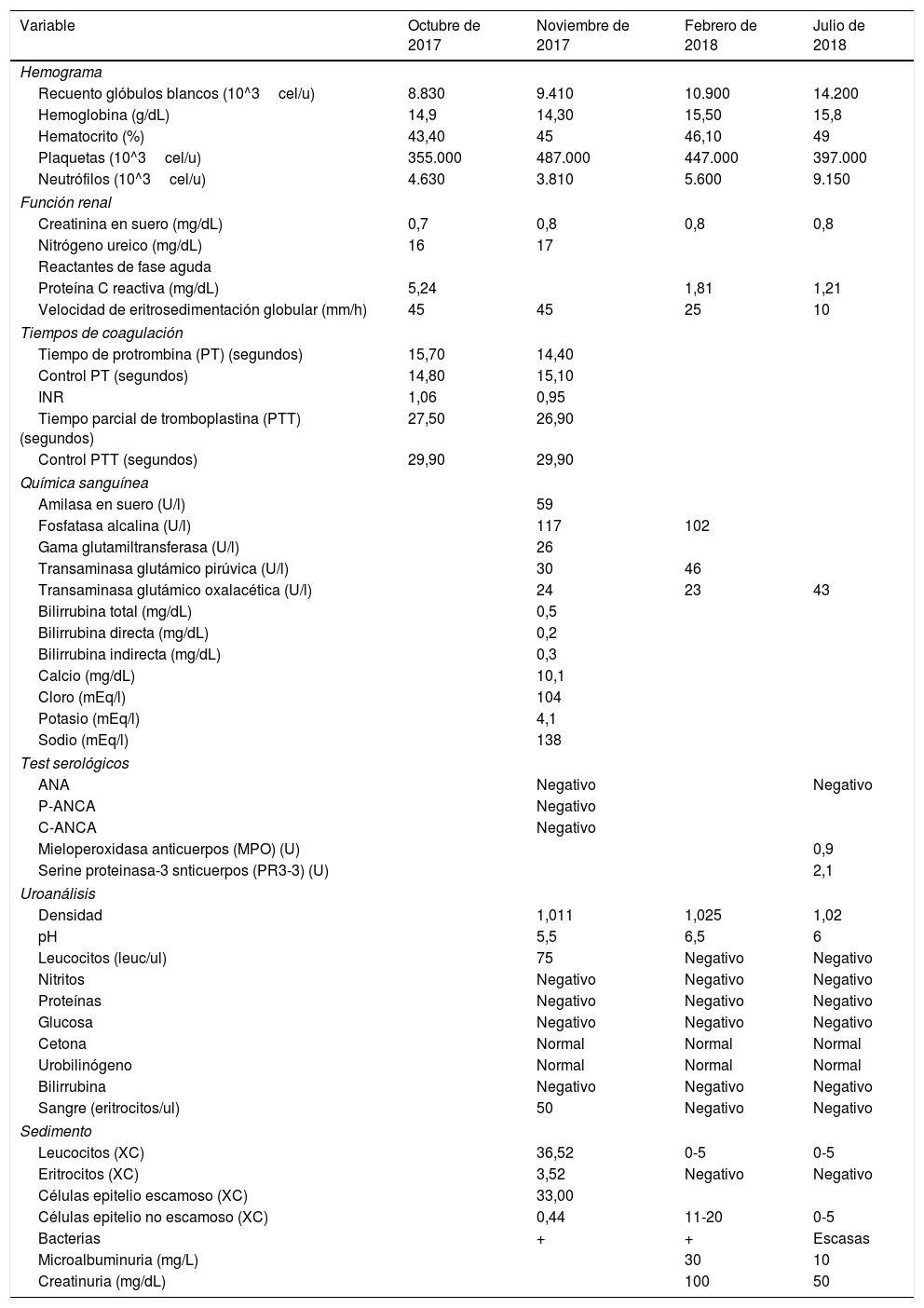
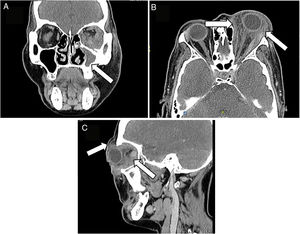
Se solicitó tomografía axial computarizada de cara que muestra como primera posibilidad diagnóstica seudotumor orbitario, versus enfermedad linfoproliferativa o proceso crónico micótico (fig. 2); se considera manejo conjunto con otorrinolaringología quienes solicitan audiometría que documenta hipoacusia neurosensorial asimétrica de oído izquierdo, solicitan resonancia magnética nuclear de ángulo pontocerebeloso, sin lesiones, presencia de otomastoiditis y sinusitis maxilar izquierda. Se solicita química sanguínea (tabla 1) sin alteraciones y sedimento urinario que reporta microhematuria aislada, probablemente asociado a bacteriuria asintomática.
Tomografía axial computarizada de cara: A. Se observa ocupación completa del seno maxilar izquierdo con densidad de tejidos blandos, asociado a engrosamiento de la cortical ósea adyacente, relacionado con cambios inflamatorios crónicos. B y C. Alteración difusa de los tejidos blandos periorbitarios izquierdos, con aumento heterogéneo de la densidad en la porción pre- y postseptal, con extensión a los tejidos blandos intra- y extraconales, condicionando proptosis secundarias sin conformar una masa definida; dichos cambios inflamatorios se extienden hasta la región supraorbitaria, palpebral y malar ipsilateral sin evidencia de colecciones líquidas organizadas.
Resultados de laboratorio
| Variable | Octubre de 2017 | Noviembre de 2017 | Febrero de 2018 | Julio de 2018 |
|---|---|---|---|---|
| Hemograma | ||||
| Recuento glóbulos blancos (10^3cel/u) | 8.830 | 9.410 | 10.900 | 14.200 |
| Hemoglobina (g/dL) | 14,9 | 14,30 | 15,50 | 15,8 |
| Hematocrito (%) | 43,40 | 45 | 46,10 | 49 |
| Plaquetas (10^3cel/u) | 355.000 | 487.000 | 447.000 | 397.000 |
| Neutrófilos (10^3cel/u) | 4.630 | 3.810 | 5.600 | 9.150 |
| Función renal | ||||
| Creatinina en suero (mg/dL) | 0,7 | 0,8 | 0,8 | 0,8 |
| Nitrógeno ureico (mg/dL) | 16 | 17 | ||
| Reactantes de fase aguda | ||||
| Proteína C reactiva (mg/dL) | 5,24 | 1,81 | 1,21 | |
| Velocidad de eritrosedimentación globular (mm/h) | 45 | 45 | 25 | 10 |
| Tiempos de coagulación | ||||
| Tiempo de protrombina (PT) (segundos) | 15,70 | 14,40 | ||
| Control PT (segundos) | 14,80 | 15,10 | ||
| INR | 1,06 | 0,95 | ||
| Tiempo parcial de tromboplastina (PTT) (segundos) | 27,50 | 26,90 | ||
| Control PTT (segundos) | 29,90 | 29,90 | ||
| Química sanguínea | ||||
| Amilasa en suero (U/l) | 59 | |||
| Fosfatasa alcalina (U/l) | 117 | 102 | ||
| Gama glutamiltransferasa (U/l) | 26 | |||
| Transaminasa glutámico pirúvica (U/l) | 30 | 46 | ||
| Transaminasa glutámico oxalacética (U/l) | 24 | 23 | 43 | |
| Bilirrubina total (mg/dL) | 0,5 | |||
| Bilirrubina directa (mg/dL) | 0,2 | |||
| Bilirrubina indirecta (mg/dL) | 0,3 | |||
| Calcio (mg/dL) | 10,1 | |||
| Cloro (mEq/l) | 104 | |||
| Potasio (mEq/l) | 4,1 | |||
| Sodio (mEq/l) | 138 | |||
| Test serológicos | ||||
| ANA | Negativo | Negativo | ||
| P-ANCA | Negativo | |||
| C-ANCA | Negativo | |||
| Mieloperoxidasa anticuerpos (MPO) (U) | 0,9 | |||
| Serine proteinasa-3 snticuerpos (PR3-3) (U) | 2,1 | |||
| Uroanálisis | ||||
| Densidad | 1,011 | 1,025 | 1,02 | |
| pH | 5,5 | 6,5 | 6 | |
| Leucocitos (leuc/ul) | 75 | Negativo | Negativo | |
| Nitritos | Negativo | Negativo | Negativo | |
| Proteínas | Negativo | Negativo | Negativo | |
| Glucosa | Negativo | Negativo | Negativo | |
| Cetona | Normal | Normal | Normal | |
| Urobilinógeno | Normal | Normal | Normal | |
| Bilirrubina | Negativo | Negativo | Negativo | |
| Sangre (eritrocitos/ul) | 50 | Negativo | Negativo | |
| Sedimento | ||||
| Leucocitos (XC) | 36,52 | 0-5 | 0-5 | |
| Eritrocitos (XC) | 3,52 | Negativo | Negativo | |
| Células epitelio escamoso (XC) | 33,00 | |||
| Células epitelio no escamoso (XC) | 0,44 | 11-20 | 0-5 | |
| Bacterias | + | + | Escasas | |
| Microalbuminuria (mg/L) | 30 | 10 | ||
| Creatinuria (mg/dL) | 100 | 50 | ||
Se da egreso por tratarse de proceso crónico sin compromiso sistémico y se programa a la paciente ambulatoriamente para toma de biopsia y determinar diagnóstico de seudotumor versus proceso neoplásico.
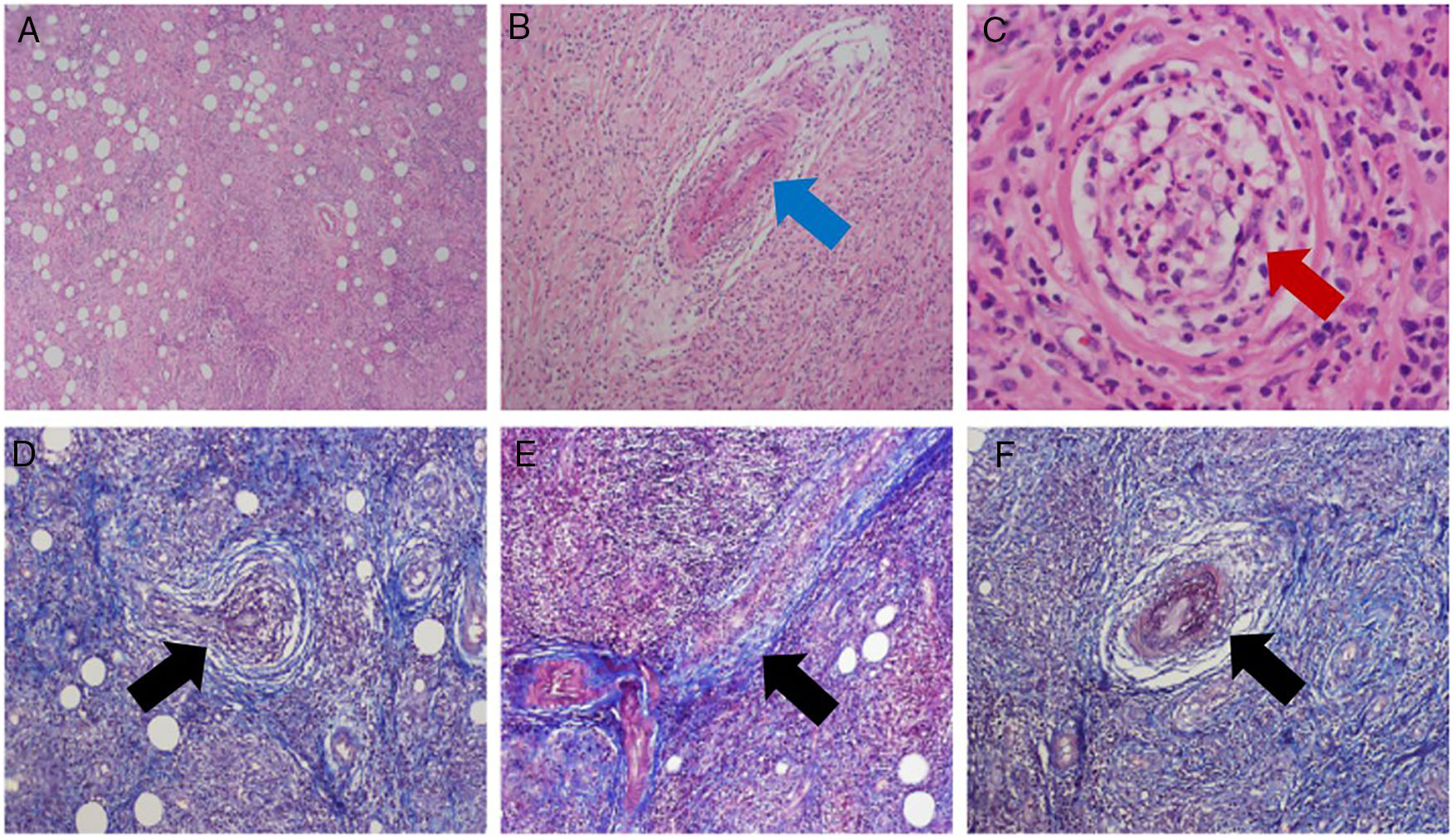
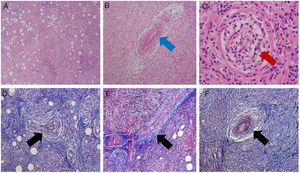
La paciente reingresa a urgencias por persistencia de sintomatología oftalmológica y con resultados de histopatología. Nuevo reporte con coloraciones negativas para microorganismos, evidencia de infiltrado inflamatorio crónico y agudo, reacción granulomatosa con células gigantes y presencia de vasculitis en arteriolas y vénulas (fig. 3). Se interconsulta a medicina interna y reumatología, quienes solicitan estudios de extensión (tabla 1), radiografía de tórax sin compromiso pulmonar. Hacen diagnóstico de GPA por hallazgos en biopsia y clínica. Indican pulsos de metilprednisolona 500mg iv/día, por 3 días previa desparasitación, switch a vía oral con prednisona 1mg/kg/día; presentando evolución clínica hacia la mejoría con adecuada tolerancia.
Estudio histopatológico. Arriba: tinción con hematoxilina y eosina. Abajo: tinción con tricrómico de Masson. A. Vista general: Tejido conectivo y adiposo con abundante infiltrado inflamatorio agudo y crónico (linfocitos y polimorfos nucleares neutrófilos) que forma centros germinales, con eosinofilia y necrosis focal. B-F. Reacción granulomatosa con células gigantes y presencia de vasculitis de vasos musculares arteriolas (flecha roja) y vénulas (flecha azul), dada por hiperplasia de las paredes vasculares, oclusión vascular y necrosis fibrinoide (flecha negra).
Finalmente, indican egreso hospitalario con esquema de ciclofosfamida 750mg/mensual por 6 meses, esteroide a 1mg/kg/día hasta nueva orden, y trimetoprim/sulfametoxazol profiláctico 160mg/800mg lunes, miércoles y viernes.
Actualmente, la paciente por problemas en la autorización de los insumos no ha podido finalizar el esquema por lo que la respuesta ha sido parcial, persistiendo con la proptosis y compromiso de la agudeza visual.
DiscusiónLa GPA es una vasculitis de pequeño vaso asociada a la presencia de anticuerpos anticitoplasma de neutrófilos7, sin embargo, su positividad no es esencial para el diagnóstico clínico. Esta enfermedad se caracteriza principalmente por el compromiso de tracto respiratorio superior e inferior, asociado a manifestaciones renales7. Cabe resaltar que en la literatura se describe el compromiso aislado de otras estructuras anatómicas, como lo es la órbita, que fue la principal manifestación de la paciente en cuestión y cuyo diagnóstico fue establecido por los criterios del American College of Rheumathology7, dados los hallazgos en la biopsia y la descarga nasal purulenta.
Con respecto al compromiso ocular, se estima que está entre el 14-60% de los pacientes con diagnóstico de GPA, principalmente como epiescleritis nodular necrosante, escleritis, úlceras corneales y vasculitis retiniana4; las manifestaciones a nivel de órbita se presentan en el 45-60% de los pacientes con la enfermedad6, y se considera que puede ser el primer blanco, previo al desarrollo de manifestaciones sistémicas6,8; en más del 10% de los pacientes con este compromiso aislado los anticuerpos anticitoplasma de neutrófilos resultan negativos9, como ocurre en este caso.
La presentación del pseudotumor granulomatoso retroorbital es usualmente unilateral y compromete el espacio intra- y extraconal; solo el 5% de las masas se limitan al espacio intraconal10 sea por un origen primario o secundario a la inflamación sinusal subyacente4. La GPA con compromiso orbitario se expresa clínicamente como proptosis y la subsecuente compresión mecánica que deriva en la atrofia del nervio óptico, desarrollando ceguera en el 17% de los casos11; enoftalmos, en la fase tardía del seudotumor por contractura de la cavidad orbital6,10; epífora, por obstrucción de los conductos nasolagrimales e infiltración de la glándula lagrimal (dacrioadenitis); diplopía, por compresión directa sobre el globo ocular, infiltración de los músculos extraoculares, vasculitis que compromete la vasa vasorum de los músculos extraoculares; oftalmoplejía dolorosa, por compromiso de los pares craneales (síndrome de Tolossa-Hunt)6,10. En este caso llama la atención el compromiso concomitante del viii par en sus 2 ramas; auditiva y vestibular, por una otomastoiditis izquierda que fue la causante de la hipoacusia neurosensorial del oído izquierdo y del vértigo subjetivo.
Comparado con la revisión de la literatura12–45, todas estas manifestaciones se presentaron en los reportes y series de caso; de los 67 pacientes con diagnóstico de GPA y algún compromiso ocular, 63 presentaron afectación de la órbita, alrededor de 25 pacientes tenían compromiso de senos paranasales o manifestaciones clínicas de sinusitis. Los síntomas oculares y hallazgos más comunes fueron disminución de la agudeza visual, diplopía, proptosis y limitación para los movimientos extraoculares. El denominador común para el tratamiento fue la ciclofosfamida, pulsos de metilprednisolona y prednisona oral, metotrexato o azatioprina; 25 pacientes presentaron mejoría de síntomas oculares sin recaída, 10 pacientes presentaron refractariedad al tratamiento y requirieron manejo con rituximab 9 de ellos e infliximab un sujeto, al menos 6 presentaron deterioro progresivo de la agudeza visual hasta la ceguera, cerca de 7 fueron llevados a descompresión orbitaria por dolor severo y disminución significativa de la agudeza visual, 2 requirieron enucleación, uno por dolor ocular severo y otro por no respuesta a corticoide ni radioterapia. Con respecto al sexo, el género femenino resultó ser el más afectado.
En lo referente a la presentación de vasculitis y celulitis periorbitaria de origen en senos paranasales11 estas pueden coexistir, como ocurrió en este caso; esto explica los períodos de mejoría parcial con el manejo antibiótico instaurado en diferentes ocasiones. Sin embargo, teniendo en cuenta la historia natural de la enfermedad de base, es necesario asociar una terapia inmunosupresora11 y agentes citotóxicos (ciclofosfamida, azatioprina o metotrexato)6 para la modulación del sistema inmunológico. En casos de recaída o refractariedad es necesario el tratamiento de segunda línea con medicamentos biológicos como el rituximab o infliximab45. En cuanto a casos severos de compromiso de la órbita y estructuras adyacentes, se debe realizar descompresión orbitaria9 por parte de otorrinolaringología y oftalmología, para reducir el riesgo de isquemia del nervio óptico y progresión a ceguera.
En el caso no se pudieron descartar todos los diagnósticos diferenciales, pero sí los más frecuentes como la enfermedad tiroidea y procesos infecciosos; patrón que se repite en los reportes de caso. A este respecto, el médico debe tener presente la enfermedad por IgG4, enfermedad tiroidea (orbitopatía tiroidea o enfermedad de Graves), sarcoidosis, arteritis de la temporal, poliarteritis nodosa, Kawasaki, histiocitosis, xantogranuloma, hemangioma cavernoso, malformaciones venolinfáticas, infección (celulitis postseptal, infección por micobacterias, sinusitis fúngicas invasivas por especies de Mucor o Aspergillus), procesos neoplásicos como el linfoma (predominantemente de células B) y enfermedad metastásica6,8,10.
ConclusiónA partir de este caso clínico se puede deducir que resulta imprescindible una buena comunicación en la relación médico-paciente, así como una adecuada comunicación entre los profesionales de la salud que permitan un manejo interdisciplinario. Recordar la importancia de una anamnesis detallada y examen físico completo, dado que la proptosis asociada a enfermedades del tracto respiratorio, superior e inferior, o compromiso renal o como manifestación aislada, se constituyen como una ayuda diagnóstica para tener la sospecha de GPA, sin descartar la patología pese a la ausencia de positividad de anticuerpos anticitoplasma de neutrófilos. Asimismo, se busca que el clínico sea consciente del impacto directo que tiene el compromiso orbitario en la isquemia del nervio óptico y consecuente ceguera irreversible si no se interviene a tiempo.
Percepción del pacienteDurante la entrevista clínica de oftalmología, la paciente y su familiar manifestaron preocupación y ansiedad frente a la recurrencia del cuadro clínico pese a los múltiples manejos recibidos, también refirieron incertidumbre acerca del pronóstico visual a futuro, pues esto afectaría directamente la realización de tareas cotidianas.
FinanciaciónNinguna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.