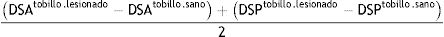Clásicamente el tratamiento de las lesiones agudas de la sindesmosis se ha realizado mediante tornillos. Hace unos años aparecieron implantes más flexibles que han evolucionado hasta el moderno TighRope® Knotless. El objetivo del presente estudio es comparar los resultados de ambos implantes.
Material y métodosDesde abril de 2019 hasta septiembre de 2020 reclutamos 68 pacientes diagnosticados de lesión aguda de la sindesmosis que fueron aleatorizados para tratamiento quirúrgico con tornillo o con TighRope® Knotless. Realizamos control posquirúrgico con tomografía axial computarizada, y a los 3, 6 y 12 meses se recogieron datos del rango articular, valores de escalas funcionales y se realizaron estudios de radiología simple.
ResultadosLos pacientes tratados con tornillos no presentaban diferencias estadísticamente significativas en la escala AOFAS frente al grupo tratado con TighRope® Knotless a los 3 meses (83,1 vs. 81,80; p=1,03), ni a los 6 meses (88,27 vs. 88; p=0,26) ni a los 12 meses (93,03 vs. 92,10; p=0,93). Igualmente recogimos resultados similares en la escala de Olerud-Molander a los 3 meses (65 vs. 61,50; p=3,5), 6 meses (82,33 vs. 80,67; p=1,67) y 12 meses (92,67 vs. 90; p=2,67). Tampoco hubo diferencias en la tasa de malreducción posquirúrgica (ningún caso en ambos grupos), pérdida de reducción (3 en el grupo tratado con tornillo frente a 4 del grupo del TighRope® Knotless, p=0,54) o complicaciones (p=1).
ConclusionesEl tratamiento de las lesiones agudas de la sindesmosis con tornillos o con TighRope® Knotless es similar tanto en resultados clínicos como radiológicos.
Classically acute syndesmosis injuries have been treated using screws. A few years ago more flexible implants appeared evolving to current TighRope® Knotless. The primary aim of this study is to compare clinical and radiographic outcome of both implants.
Material and methodsFrom April 2019 to September 2020 68 patients diagnosed with acute syndesmosis injury were randomized to use screws or TighRope® Knotless. Syndesmosis reduction was assessed using bilateral CT potsoperatively. Outcomes were clinically and radiologically assessed at three, six, and twelve months after surgery.
ResultsNo significant differences were identified in the AOFAS Scale between groups at three months (83.1 vs. 81.80; P=1.03), nor at six (88.27 vs. 88; P=.26) or at twelve (93.03 vs. 92.10; P=,93). There were also no differences in Olerud-Molander scale at three (65 vs. 61.50; P=3.5), six (82.33 vs. 80.67; P=1.67) and twelve months (92.67 vs. 90; P=2.67). Likewise, there were no differences in rate of postoperative malreduction (no cases in both groups), loss of reduction (three cases in screw group vs. four in TighRope® Knotless group, P=.54) or complications (P=1).
ConclusionsTreatment of acute syndesmosis injuries with screws or the TighRope® Knotless implant is similar in both clinical and radiological results.
Según los distintos estudios publicados, desde un 10 a un 20% de las fracturas de tobillo presentan lesión de la sindesmosis tibioperonea1–4. Normalmente el daño de esta articulación se produce por traumatismos sobre el tobillo en pronación y rotación externa4–6. Un error diagnóstico o un mal tratamiento de estas lesiones suele conllevar secuelas articulares importantes, provocando para el paciente cuadros clínicos de dolor crónico, limitación articular o artrosis precoz5,7–10.
Hasta hace poco el patrón oro para el tratamiento de las lesiones agudas de la sindesmosis era el uso de tornillos trans o suprasindesmales1,3,10. Sin embargo estos implantes suponen una fijación rígida de la articulación aumentando el riesgo de aflojamiento y rotura del implante con la consiguiente pérdida de reducción articular11,12. Con el objetivo de evitar estas complicaciones se ha realizado en muchas ocasiones la extracción del tornillo como procedimiento de rutina dentro del protocolo postoperatorio. Sin embargo, esta extracción de material supone una segunda intervención quirúrgica con los riesgos que ello conlleva, entre ellos, el riesgo de sufrir una pérdida de reducción articular tras la misma2,5,13.
Para tratar de solucionar los problemas potenciales del uso de tornillos en el tratamiento de la sindesmosis se desarrollaron implantes dinámicos tipo TighRope®14,15. Dichos implantes permiten un tratamiento de la lesión con una dinámica articular más fisiológica, reduciendo el riesgo de pérdida de reducción por aflojamiento o rotura del implante, así como la necesidad de extracción del mismo en una segunda intervención, ya que no suponen una limitación para la función articular de la sindesmosis. No obstante, no están exentos de complicaciones dentro de las cuales cabe destacar las relacionadas con el nudo de sutura que muchas veces conlleva la necesidad de retirada del implante15,16. Para reducir estas complicaciones se ha diseñado una última generación de implante dinámico: el TighRope® Knotless (TRK®) que presenta un mecanismo de autobloqueo de la sutura sin necesidad de realizar nudo.
Hasta el día de hoy solo hemos encontrado dos ensayos clínicos que comparen el uso de tornillos y sistemas TighRope® en las lesiones de las lesiones de la sindesmosis realizados con este nuevo implante TRK®8,17. En base a esto hemos diseñado un ensayo clínico prospectivo aleatorizado para llevar a cabo la comparación del uso de tornillos versus implante TRK® en el tratamiento de las lesiones agudas de la sindesmosis.
Material y métodosPara llevar a cabo nuestro objetivo de comparar los resultados del uso de tornillos y del sistema TRK® en el tratamiento de las lesiones agudas de la sindesmosis hemos diseñado un ensayo clínico prospectivo randomizado registrado en la International Clinical Trials Registry Platform (ICTRP) con código: ISRCTN71276902. Este estudio ha sido aprobado por el comité de ética de nuestro centro y del Hospital Universitario de La Paz (Código HULP: 5242).
A partir de abril de 2019 a todos los pacientes con esqueleto maduro valorados en el servicio de urgencias de nuestro centro, diagnosticados de lesión aguda de la sindesmosis con o sin lesión ósea asociada, se les invitaba a participar en el presente estudio. Todos aquellos que estaban de acuerdo firmaban un consentimiento informado específico y pasaban a formar parte de la muestra de estudio.
Para realizar una estimación del tamaño muestral nos hemos basado en publicaciones previas que comparaban sistemas de fijación de la sindesmosis similares y utilizaban las mismas escalas funcionales que las que usaremos en nuestro estudio2,3,5,8. Asumiendo una adecuada puntuación media (± desviación estándar [DE]) en la escala funcional de la Sociedad Americana de pie y tobillo (AOFAS) al año de la fijación articular con tornillos de 93,1±9,3132, se requieren un mínimo de 40 pacientes (20 por grupo de estudio) para demostrar la no-inferioridad del sistema de TRK® con un límite de no-inferioridad del 10%, una potencia del 80%, un nivel de confianza del 97,5%, y estimando un porcentaje de pérdidas del 15%.
En base a esta estimación, y basándonos en los 2 únicos estudios previos que han usado específicamente los mismos implantes que usamos en el nuestro8,17 (tornillo y TRK®), hemos establecido como objetivo de nuestro ensayo clínico un número mínimo de 60 pacientes (30 en cada grupo de tratamiento).
Hemos excluido del estudio pacientes con fisis de crecimiento abiertas, pacientes con lesiones previas en el tobillo afectado o con enfermedades reumáticas y/o neuromusculares que podrían interferir en los resultados registrados, así como pacientes que no fueran capaces de seguir las indicaciones y los protocolos postoperatorios que detallaremos a continuación.
Técnica quirúrgicaLas intervenciones fueron realizadas por miembros del servicio de traumatología del centro tanto de la unidad de pie y tobillo como del resto de unidades. El tipo de anestesia fue elegido por el anestesista, y todas las cirugías se realizaron bajo isquemia con manguito colocado en el muslo.
En primer lugar, se procedió a la fijación de las fracturas que presentara el paciente: en el caso de fracturas de maléolo peroneo se llevó a cabo utilizando placa y tornillos interfragmentarios, mientras que las fracturas de maléolo tibial y maléolo posterior fueron sintetizadas con tornillos canulados de 3,5mm.
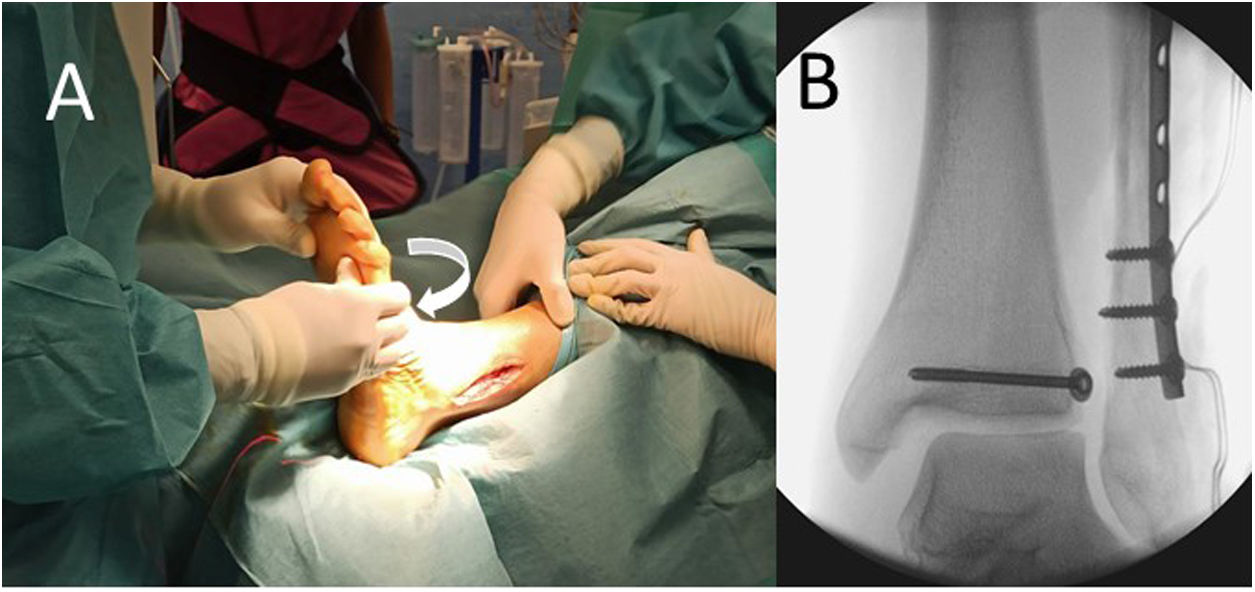
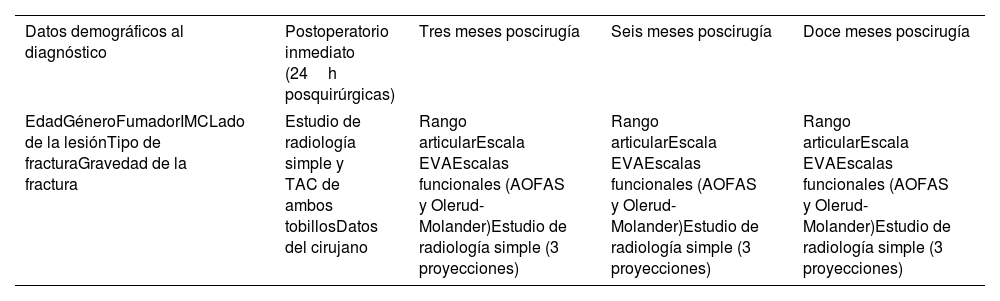
A continuación, comprobamos la lesión de la sindesmosis mediante un test en estrés de rotación externa bajo control de radioscopia (fig. 1). En caso de apreciarse una afectación de dicha articulación se procede a su fijación utilizando uno de los implantes del estudio: tornillo transindesmal de 3,5mm de rosca completa cuatricortical o TRK®. Para la selección del mismo, al inicio del ensayo, el equipo de estadística de nuestro centro nos facilitó una lista de aleatorización creada a través de un programa informático a partir de la cual se realizaron sobres opacos numerados en los que se introdujo una tarjeta con el implante que debía usarse en cada caso según el orden que el paciente ocupara en el proceso de reclutamiento. De esta manera, una vez comprobada intraoperatoriamente la lesión de la sindesmosis, la enfermera circulante abría el sobre correspondiente y procedíamos a utilizar el sistema de fijación que figuraba en la tarjeta extraída. Usamos un solo implante en cada caso salvo en las lesiones de Maisonneuve en las que colocamos 2 en planos diferentes para realizar una fijación con mejor control rotacional sobre la articulación.
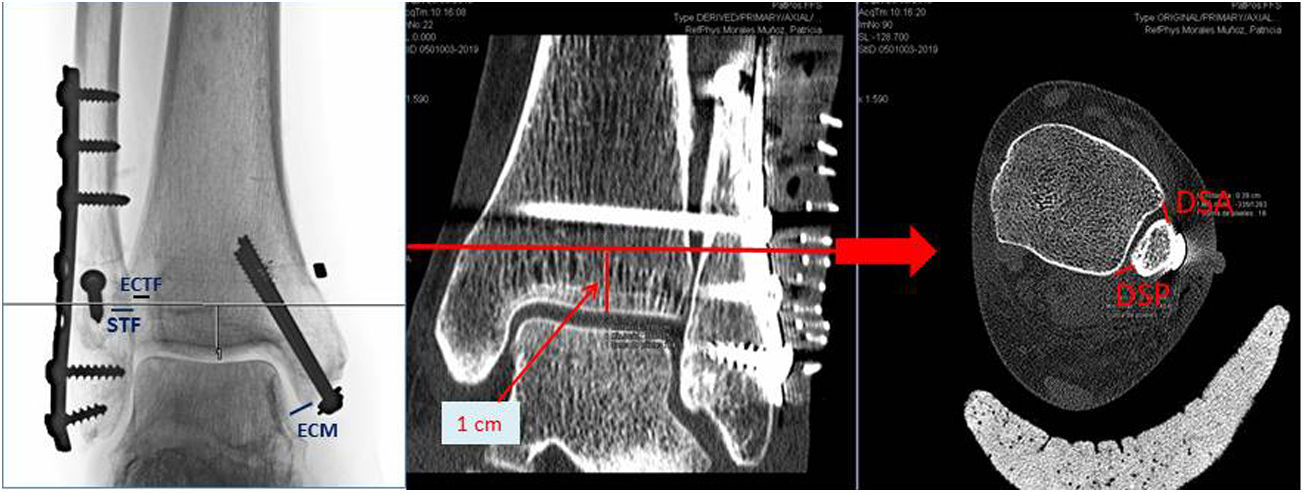
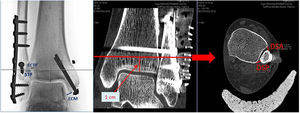
Protocolo y seguimiento postoperatorioAl día siguiente de la intervención realizamos estudio de radiología simple y tomografía axial computarizada (TAC) de ambos tobillos para comprobar la adecuada reducción articular y el correcto posicionamiento del implante. Como criterios de correcta reducción en el caso de la radiografía simple consideramos los siguientes valores: espacio claro medial (ECM) inferior a 4mm, espacio claro tibiofibular (ECTF) inferior a 6mm y solapamiento tibiofibular (STF) superior a 1mm en proyección radiológica de mortaja y a 1cm de la línea articular7,10,11,18. En el caso del estudio de TAC usamos el criterio publicado en el artículo de Mukhopadhyay et al.18 que utilizan los valores de la distancia de la sindesmosis anterior (DSA) y posterior (DSP); considerando reducción articular correcta un valor inferior a 2mm en la siguiente ecuación (fig. 2):
Mediciones en proyección radiológica de mortaja y en estudio TAC. DSA: distancia sindesmosis anterior; DSP: distancia sindesmosis posterior; ECM: espacio claro medial; ECTF: espacio claro tibiofibular; Flecha: nivel de corte axial a 1cm de la línea articular; STF: solapamiento tibiofibular.
Todos estos valores fueron medidos en las proyecciones axiales del TAC a 1cm de la superficie articular por un único cirujano integrante de la unidad de pie y tobillo.
El protocolo postoperatorio de todos los pacientes fue el mismo. Se mantuvo la inmovilización con férula suropédica posterior durante un periodo de 2 semanas y, pasado este tiempo, se autorizó la movilización en descarga de la articulación del tobillo derivando al servicio de rehabilitación para comenzar tratamiento por su parte. A las 6 semanas de la intervención todos los pacientes comenzaron a realizar carga parcial progresiva hasta obtener la carga completa alrededor de los 2 meses desde la cirugía. La realización de deportes de impacto o actividades de alta intensidad física se reanudaron a los 6 meses de la cirugía.
Las revisiones clínicas a los 3, 6 y 12 meses del tratamiento quirúrgico fueron realizadas por 2 miembros de la unidad de pie y tobillo. En estas revisiones se recogió el arco de movilidad articular del tobillo intervenido, usando un goniómetro manual, junto con los valores de la escala visual analógica (EVA) para la graduación del dolor, y se completaron los formularios de las escalas funcionales tanto de la AOFAS como de la escala funcional de Olerud-Molander (OM). Asimismo, en estas revisiones se realizó control de radiología simple en 3 proyecciones (anteroposterior, lateral y proyección de mortaja) para confirmar la correcta evolución de las fracturas, el mantenimiento de la reducción articular de la sindemosis y descartar complicaciones de los implantes utilizados (tabla 1). Todos los datos han sido recogidos por 2 especialistas de la unidad de pie y tobillo.
Cronograma de la recogida de datos y estudios de imagen
| Datos demográficos al diagnóstico | Postoperatorio inmediato (24h posquirúrgicas) | Tres meses poscirugía | Seis meses poscirugía | Doce meses poscirugía |
|---|---|---|---|---|
| EdadGéneroFumadorIMCLado de la lesiónTipo de fracturaGravedad de la fractura | Estudio de radiología simple y TAC de ambos tobillosDatos del cirujano | Rango articularEscala EVAEscalas funcionales (AOFAS y Olerud-Molander)Estudio de radiología simple (3 proyecciones) | Rango articularEscala EVAEscalas funcionales (AOFAS y Olerud-Molander)Estudio de radiología simple (3 proyecciones) | Rango articularEscala EVAEscalas funcionales (AOFAS y Olerud-Molander)Estudio de radiología simple (3 proyecciones) |
AOFAS: escala funcional de la Academia Americana de pie y tobillo; EVA: escala visual analógica; IMC: índice de masa corporal; TAC: tomografía axial computarizada.
A lo largo del estudio no realizamos extracción de rutina del tornillo transindesmal.
Análisis estadísticoEn primer lugar, realizamos un análisis descriptivo de las variables utilizando las frecuencias absolutas (n) y relativas (%) para las variables cualitativas. En el caso de variables cuantitativas, evaluamos inicialmente el comportamiento paramétrico de las mismas utilizando el test de Kolmogorov-Smirnov. En base a este dato para su descripción utilizamos la media y DE si seguían una distribución normal o mediana (rango intercuartílico [RIC]) en caso contrario.
En segundo lugar, llevamos a cabo la comparación entre los 2 sistemas de fijación estudiados. Para ello utilizamos la prueba de Chi-cuadrado (ꭕ2) para variables cualitativas y, en el caso de las variables cuantitativas, utilizamos la prueba t de Student o la U de Man-Whitney según los resultados obtenidos de la prueba de normalidad, es decir, según se trate de variables de distribución normal o no, respectivamente. En todos los casos consideramos la existencia de significación estadística cuando el valor de p es inferior a 0,05.
El análisis de los datos se realizará con las herramientas estadísticas que proporciona el programa IBM SPSS® versión 25.0 (IBM Corp; EE. UU.).
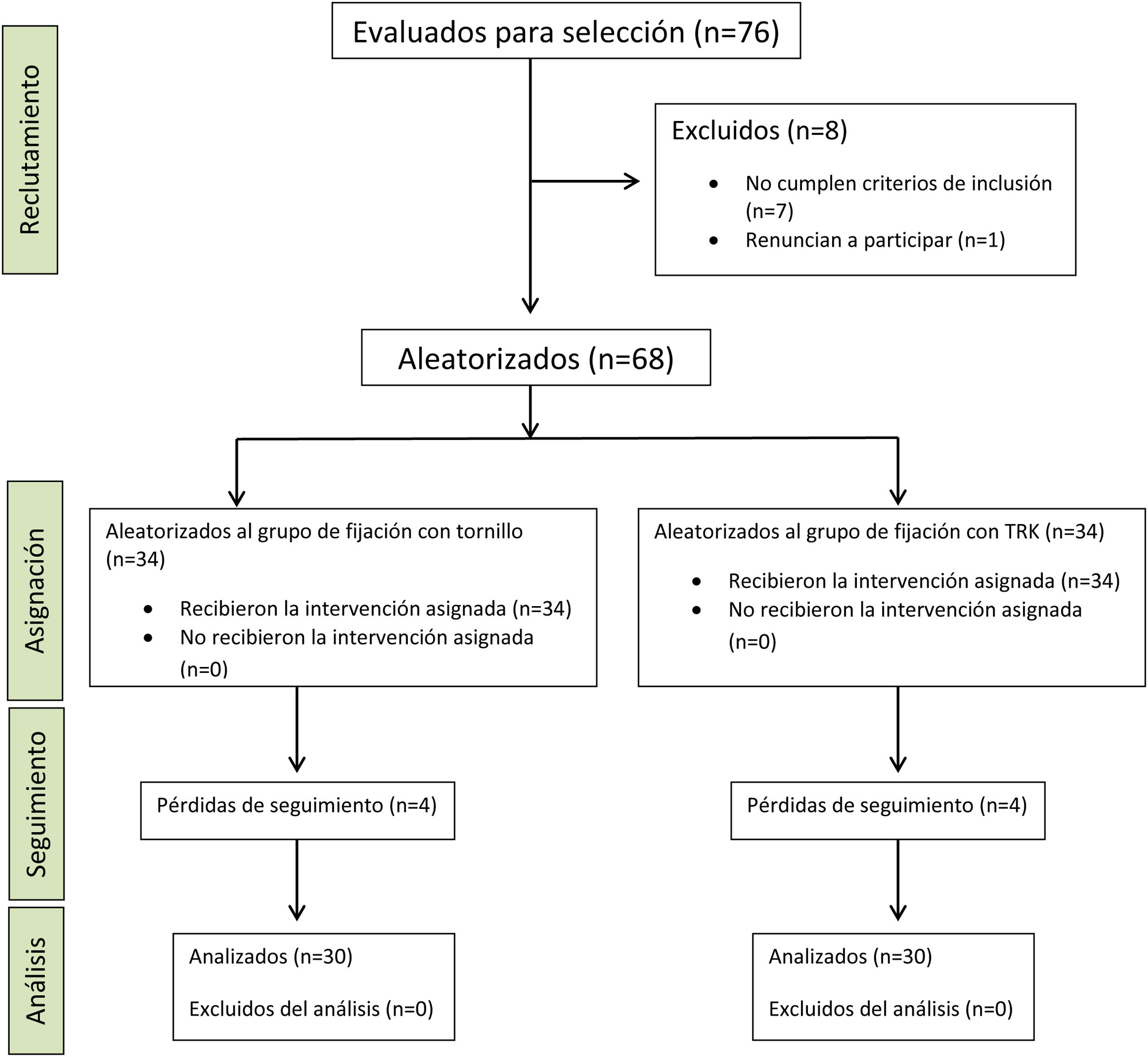
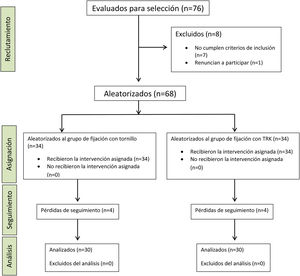
ResultadosDesde abril de 2019 hasta septiembre de 2020 un total de 76 pacientes acudieron a nuestro servicio de urgencias con lesión aguda de la sindesmosis asociada o no a fractura de tobillo. De ellos uno decidió no participar en el estudio y otros 7 no cumplían los criterios de inclusión, por lo que finalmente un total de 68 pacientes fueron aleatorizados: 34 fueron intervenidos implantándose el tornillo transindesmal cuatricortical y otros 34 se trataron con TRK®. Ocho pacientes fueron perdidos durante el seguimiento (4 de cada grupo). Tres de ellos no eran de España y volvieron a su país antes de completar el periodo de seguimiento, 2 pacientes (uno de cada grupo) sufrieron seudoartrosis: uno de ellos en el maléolo peroneo y otro en el maléolo tibial, motivo por el que requirieron reintervención a los 6 meses de la cirugía inicial. Una paciente no siguió las indicaciones postoperatorias correctamente y otros 2 pacientes tratados con tornillos desearon la extracción del mismo y salir del estudio durante el seguimiento por lo que no se han incluido en el análisis de resultados. Finalmente, un total de 60 pacientes (30 en cada grupo de tratamiento), cumplieron el año de seguimiento y constituyeron la muestra del estudio (fig. 3).
En primer lugar, llevamos a cabo un análisis de las variables demográficas de cada grupo: edad, género, índice de masa corporal (IMC) y hábito tabáquico de los participantes de cada grupo. Lo mismo hicimos respecto a los datos de gravedad de la fractura; para lo cual analizamos en cada caso la afectación de maléolo posterior y/o medial, la existencia de luxación articular durante la valoración inicial en urgencias o el diagnóstico de lesión de Maisonneuve. Otros factores analizados fueron el tiempo de demora desde el diagnóstico hasta la intervención y el tipo de cirujano que realizó la intervención, distinguiendo en este último aspecto entre cirujanos con más de 5 años de pertenencia a la unidad de pie y tobillo y el resto de adjuntos del servicio. En ninguna de estas variables se encontraron diferencias estadísticamente significativas entre los 2 grupos (tabla 2).
Datos de cada grupo de estudio
| Tornillo (n=30) | TRK (n=30) | Valor de p | |
|---|---|---|---|
| Edad | 48,30±18,26 | 45,80±16,17 | 0,567 |
| Género | 56,67% (17) ♀ | 56,67% (17) ♀ | 1 |
| Fumador | 5 | 6 | 0,739 |
| IMCa | Media: 25,98; Mediana: 25 (22,5-34) | Media: 26,52 | 0,789 |
| Tipo de fractura | 14 | Mediana: 25 (17,7-40,4) | 1 |
| Maleolo posterior | 12 | 14 | 1 |
| Maleolo medial | 7 | 11 | 0,75 |
| Luxaciones | 3 | 5 | 0,29 |
| Maissoneuve | 7 | ||
| Demora Qx (días)a | Media: 4,73 | Media: 4,67 | 0,792 |
| Mediana: 1 (0-18) | Mediana: 1 (0-27) | ||
| Cirujano Unidad de pie | 30% (9) | 40% (12) | 0,417 |
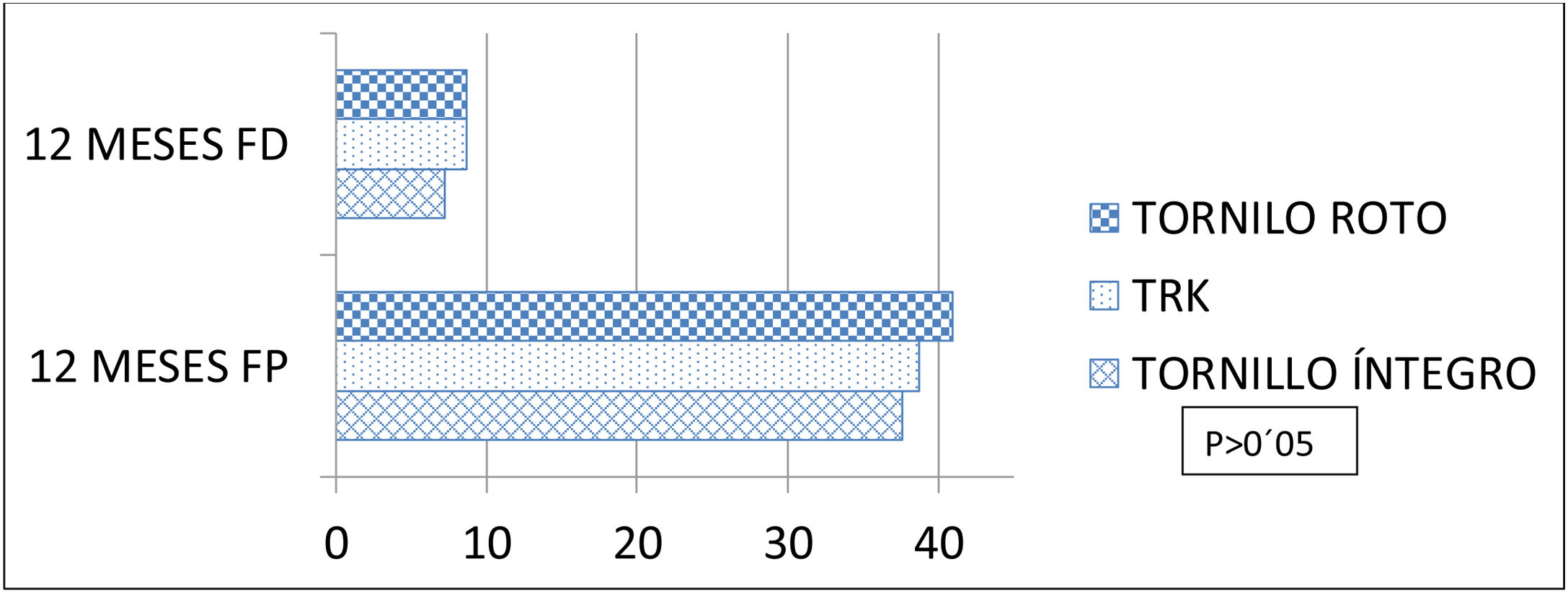
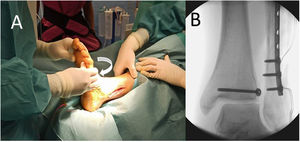
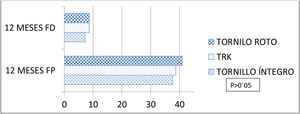
En cuanto al análisis de los resultados de la escala VAS y las escalas funcionales AOFAS y OM, tanto a los 3, 6 y 12 meses no se obtuvieron diferencias estadísticamente significativas en los valores de ambos grupos. Por otro lado, respecto al rango de movilidad articular, los pacientes tratados con el implante TRK® presentaban mayor rango articular al final del seguimiento sobre todo para la flexión dorsal. Sin embargo, estas diferencias de movilidad no resultaban estadísticamente significativas (tabla 3). A la vista de estos valores hicimos un análisis estratificado dividiendo a los pacientes en 3 grupos: tratados con TRK® (n=30), tratados con tornillo que a lo largo del seguimiento sufrió rotura (n=12) y tratados con tornillo que se mantuvo íntegro durante los 12 meses del análisis (n=19). Los pacientes que presentaban rotura del tornillo presentaban valores de movilidad más altos a los 12 meses de la cirugía respecto a aquellos que tenían el tornillo íntegro: flexión dorsal media de 8,6° (±6,74) vs. 7,1° (±5,39) y flexión plantar media de 40,91° (±4,9) vs. 37,7° (±6,44), respectivamente. Estos valores de movilidad en el grupo que presentó rotura del tornillo transindesmal eran cercanos a los registrados para el implante TRK® (8,6±6,3°/38,67±6,69°) (fig. 4). Sin embargo, continuaba sin haber diferencias estadísticamente significativas en las escalas EVA, AOFAS y OM entre los 3 grupos de análisis.
Tabla de resultados
| Tornillo | TRK | Valor de p | |
|---|---|---|---|
| EVA 3 meses | 2,5±1,9 | 2,95±2,4 | 0,44 |
| EVA 6 meses | 2,3±2,09 | 2,48±2,38 | 0,82 |
| EVA 12 meses | 1,85±1,94 | 1,93±2,43 | 0,88 |
| AOFAS 3 meses | 83,1±12,93 | 81,80±14,04 | 1,3 |
| AOFAS 6 meses | 88,27±16,35 | 88±12,16 | 0,267 |
| AOFAS 12 meses | 93,03±9,69 | 92,10±1,19 | 0,93 |
| OM 3 meses | 65±25,05 | 61,50±25,67 | 3,5 |
| OM 6 meses | 82,33±25,52 | 80,67±25,69 | 1,67 |
| OM 12 meses | 92,67±16,69 | 90±17,91 | 2,67 |
| Flexión dorsal 12 meses | 7,46±5,56 | 8,66±6,56 | 0,98 |
| Flexión plantar 12 meses | 38,1±6,04 | 38,67±6,87 | 0,85 |
AOFAS: escala funcional de la Academia Americana de pie y tobillo; EVA: escala visual analógica; OM:.
En los estudios de TAC que se realizaron en las primeras 24h tras la intervención comparando la situación articular de la sindesmosis lesionada respecto al tobillo sano, apreciamos que todos los pacientes del estudio, tanto los tratados con tornillos como los tratados con TRK®, presentaban valores de adecuada reducción articular tras la cirugía.
Durante el seguimiento, a la vista de los valores del estudio de radiología simple, se produjo pérdida de reducción articular de la sindesmosis en 3 pacientes del grupo tratado con tornillo y 4 del grupo TRK® (p=0,54).
Por último, analizando las complicaciones, 4 pacientes presentaron alguna complicación en cada grupo. Dentro de los tratados con tornillo un paciente sufrió un cuadro de dolor regional complejo (SDRC) y se le realizó extracción de todo el material de osteosíntesis. Los otros 3 pacientes requirieron extracción del tornillo por cuadros de alta rigidez y dolor que su cirujano relacionó con el implante. En el grupo tratado con TRK® un paciente sufrió un cuadro de infección superficial, otro una dehiscencia superficial de herida quirúrgica y los otros 2 pacientes fueron sometidos a la extracción del implante por intolerancia al mismo. Estos datos no presentaron diferencias estadísticamente significativas entre ambos grupos (p=1).
DiscusiónHoy en día existen 2 opciones para llevar a cabo el tratamiento de las lesiones agudas de la sindesmosis: implantes rígidos (tornillos) o implantes flexibles (TighRope®).
Existen varios ensayos clínicos que comparan ambos sistemas de tratamiento: tornillos y sistemas TighRope®2,3,5,6,8,17. En la mayoría de estos estudios los pacientes tratados con implantes dinámicos han presentado mejores puntuaciones en escalas funcionales2,5,6,8,17, sin embargo los resultados de estas escalas no alcanzaban diferencias estadísticamente significativa entre ambos grupos salvo en uno de ellos3.
A pesar de la amplia bibliografía publicada sobre esta enfermedad, solo hemos encontrado 2 ensayos clínicos que comparen el tratamiento con tornillos y con TRK® de la sindesmosis8,17. En el estudio de Colcuc et al.8 se analizan los resultados de un total de 54 pacientes: 26 tratados con TRK® y 28 con tornillos. En todos los pacientes del grupo de fijación con tornillo se lleva a cabo la retirada del mismo en una segunda intervención antes de permitir la carga. Por otro lado, en el estudio multicéntrico de Sanders et al.17 el 30% de los pacientes tratados con tornillos también se someten a una segunda intervención programada para la extracción de los mismos. Protocolos postoperatorios similares en cuanto a la extracción de tornillos se han seguido en otros estudios que analizaban el TighRope® clásico siendo el de mayor tamaño muestral el publicado por el grupo de Andersen et al.3. El hecho de someter a los pacientes a una reintervención durante el seguimiento hace que el postoperatorio de cada grupo no sea homogéneo lo cual podría influir en los resultados obtenidos, así como en el índice de complicaciones reportadas. En el estudio retrospectivo publicado por Schepers et al.19 analizaron 76 casos de pacientes sometidos a extracción del tornillo de fijación de la sindesmosis como reintervención programada encontrando un total de 22,4% de complicaciones, entre ellas un 9% de cuadros infecciosos y un 6,6% de pérdida de reducción articular.
Por todo ello y para tratar de homogeneizar al máximo el protocolo postoperatorio de los pacientes de cada grupo, en nuestro ensayo no hemos realizado extracción de material de fijación programada en ningún paciente; realizando esta cirugía solo en aquellos casos que han presentado algún tipo de complicación. Con esto hemos intentado que los resultados alcanzados sean lo más atribuibles posibles al tipo de implante utilizado.
A la hora de valorar los resultados funcionales con ambos implantes, en nuestro análisis no hemos encontrado diferencias significativas entre ambos grupos. Resultados muy similares se han alcanzado en el estudio de Colcuc et al.8 con valores en las escalas AOFAS y OM muy similares a los nuestros al final del seguimiento: 91±8 y 91±9 en la escala AOFAS y 90±12 y 93±12 en la escala OM para tornillos y TRK®, respectivamente. Resultados algo inferiores, pero sin diferencias entre grupos también han sido publicados en el estudio de Sanders et al.17. Grassi et al. han publicado uno de los más recientes metaanálisis valorando los 2 tipos de sistemas de fijación de la sindesmosis: tornillos vs. implantes tipo TighRope®1. En él se analizaban un total de 7 ensayos clínicos (6 de ellos usaban el implante TighRope® clásico y uno el sistema TRK®), y se apreciaba cierta tendencia a obtener mejores resultados funcionales con implantes flexibles. Sin embargo, solo obtenían resultados estadísticamente significativos para la escala AOFAS y no para las escalas OM y EVA. De los siete ensayos clínicos dos de ellos no utilizaban como implante fijo el tornillo sino un sistema de cerclaje en uno y una placa de fijación diseñada específicamente para la sindesmosis en otro. El grupo de Shimozono et al.12 publicó otro metaanálisis recogiendo solo los 5 ensayos que comparaban los clásicos tornillos con los sistemas TighRope® (solo uno de estos estudios analizaba el implante TRK®). En sus resultados sí encontraron diferencias significativas tanto en la escala AOFAS como en la escala OM. Analizando el protocolo postoperatorio de los ensayos, en 2 de ellos3,8 se procedía a la retirada de rutina del implante durante el periodo de seguimiento. Es posible que el hecho de someter al paciente a una segunda cirugía junto con los riesgos de la misma, tenga efecto sobre el proceso de recuperación, pudiendo hacer que este sea más lento, y se vea reflejado en los resultados de las escalas funcionales. A ello se suma que, a día de hoy, no hay un claro soporte bibliográfico que nos asegure que esta intervención suponga un beneficio real para el paciente. A este respecto, Dingemans et al.20 publican una revisión sistemática con el objetivo de valorar la necesidad de llevar a cabo la retirada de los tornillos como procedimiento de rutina tras el tratamiento de las lesiones de la sindesmosis. En sus conclusiones, con la literatura disponible, no puede llegar a una recomendación fuerte al respecto dada la baja calidad de las publicaciones. Sin embargo, parece que la tendencia que encuentra es que no hay una justificación para someter al paciente a esta nueva intervención a la vista de los resultados de dichas publicaciones. En esta línea sería interesante diseñar nuevos estudios con mayor número de pacientes y largo seguimiento en los que se analice el efecto de la retirada del material sobre el proceso de recuperación de los pacientes.
A la hora de valorar el rango articular en nuestro estudio apreciamos mejores valores en los pacientes tratados con el implante TRK®. Sin embargo, las diferencias entre los grupos no son significativas y tampoco lo hemos podido correlacionar con los resultados funcionales de los pacientes. Hay pocos estudios que analicen esta variable, pero aquellos que lo hacen han alcanzado resultados similares a los nuestros2,6,21.
En cuanto al índice de complicaciones, hemos encontrado resultados similares en ambos grupos al igual que en los metaanálisis de Onggo et al.22, basado en 5 ensayos clínicos (analizando solo en uno el implante TRK®), y los de Fan et al.23 y Gan et al.24, que además de ensayos clínicos analizan estudios de cohortes todos ellos basados en los clásicos sistemas TighRope®. Teniendo en cuenta que la malreducción de la sindesmosis es el factor predictor más importante de los resultados a largo plazo para pacientes con lesiones agudas de esta articulación21,25, en nuestro estudio no encontramos diferencias entre los 2 grupos, ni en las tasas de malreducción inicial tras la cirugía, ni en el índice de pérdida de reducción durante el seguimiento. En este aspecto la mayoría de los estudios reportan similares resultados2,3,15. En el ensayo clínico realizado por Andersen et al.3 no se encuentran diferencias en cuanto a malreducción inicial. Sin embargo, el índice de pérdida de reducción fue más elevado en el grupo tratado con tornillo; de hecho, en sus resultados aprecian un riesgo 2,5 veces mayor de pérdida de reducción articular en el grupo tratado con tornillo. Este dato podría estar relacionado con la extracción de rutina del tornillo que realiza, dado que en 5 de los 7 casos en los que se produjo la pérdida de reducción, esta ocurrió tras la cirugía de extracción del implante. De hecho, Laflemme et al.2, que solo extrae el tornillo en casos de complicación y no como protocolo postoperatorio, cita 4 casos de pérdida de reducción entre los pacientes tratados con tornillo siendo 3 de ellos pacientes que han requerido de reintervención para extracción del material de fijación. Una vez más y, a la vista de estos datos, podríamos considerar que la cirugía de extracción del material, como técnica de rutina, podría contribuir a aumentar el índice de complicaciones afectando a los resultados a largo plazo de los pacientes como ya comentábamos previamente.
Dentro de las limitaciones que nuestro estudio presenta por un lado consideramos que, si bien el número de pacientes estudiados es similar al de publicaciones previas, continúa siendo un número muy limitado. Asimismo, el periodo de seguimiento en nuestro caso es de 12 meses y, dado que la aparición de secuelas degenerativas articulares suelen apreciarse entre los 2 y 5 años desde la lesión, no hemos podido realizar el análisis de esta variable en nuestro ensayo. Consideramos que serían necesarios estudios con mayor seguimiento para valorar este aspecto, así como su repercusión en la situación funcional de los pacientes. Por otro lado, el hecho de que los cirujanos no solo sean especialistas de pie y tobillo podría tener un doble efecto: por un lado la menor experiencia con el uso de implantes más novedosos como el TRK® en cirujanos no dedicados específicamente a esta enfermedad podría conllevar un mayor índice de complicaciones y peores resultados de los mismos. Sin embargo, dado que estas lesiones muchas veces son tratadas como cirugías de urgencia y no siempre se intervienen por cirujanos pertenecientes a una unidad específica, los resultados que obtenemos son más generalizables y estarían más cerca de la práctica clínica habitual.
Finalmente, de cara a estudios futuros, pensamos que sería interesante diseñar estudios de costes que nos permitieran conocer las diferencias entre ambos tipos de implantes a este respecto. Es posible que el hecho de plantear un tratamiento con tornillos sin necesidad de realizar una segunda intervención de retirada de los mismos de manera rutinaria supusiera un ahorro de costes notable respecto al uso de los implantes dinámicos.
ConclusionesA la vista del presente estudio el tratamiento de las lesiones agudas de la sindesmosis con tornillos o con el implante TRK® presenta resultados similares tanto funcionales como radiológicos, así como en su tasa de complicaciones. No obstante, son necesarios estudios con mayor número de participantes y seguimientos más prolongados que nos permitan aumentar la consistencia de estos datos.
Nivel de evidenciaNivel de evidencia III.
FinanciaciónEste estudio ha sido financiado por la Ayuda al Proyecto de Iniciación a la Investigación de la Fundación SECOT.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.