Las fracturas de fémur distal representan un problema por su elevado número de complicaciones. El objetivo fue comparar los resultados, las complicaciones y la estabilidad conseguidos con el enclavado intramedular retrógrado y la placa de estabilidad angular en el tratamiento de las fracturas diafisarias distales de fémur.
Material y métodoSe realizó un estudio clínico y experimental biomecánico mediante elementos finitos. Los resultados de las simulaciones permitieron obtener los principales resultados relacionados con la estabilidad de la osteosíntesis. En el seguimiento clínico se utilizaron frecuencias en variables cualitativas, y la prueba exacta de Fisher y la prueba χ2 para evaluar la significación de los diferentes factores, con la condición p<0,05.
ResultadosEn el estudio biomecánico, los clavos intramedulares retrógrados demostraron superioridad, obteniendo valores inferiores en cuanto a desplazamiento global, tensión máxima, resistencia a la torsión y resistencia a la flexión. En el estudio clínico, la tasa de consolidación de las placas fue inferior a la de los clavos (77% vs 96%, p=0,02). El factor que más influyó en la consolidación de las fracturas tratadas con placa fue el grosor cortical central (p=0,019). El factor que más influyó en la consolidación de las fracturas tratadas con clavo fue la diferencia entre el diámetro del canal medular y el del clavo.
ConclusionesNuestro estudio biomecánico demuestra que ambas osteosíntesis proporcionan suficiente estabilidad, pero biomecánicamente se comportan de forma diferente. Los clavos proporcionan mayor estabilidad global, siendo preferible el uso de clavos largos y ajustados al diámetro del canal. Las placas forman osteosíntesis menos rígidas, con poca resistencia a la flexión.
Distal femoral fractures represent a problem due to their high number of complications. The aim was to compare the results, complications and stability achieved with retrograde intramedullary nailing and the angular stable plate in the treatment of distal femoral diaphyseal fractures.
Material and methodA clinical and experimental biomechanical study was carried out using finite elements. The results of the simulations allowed us to obtain the main results related to the stability of osteosynthesis. For clinical follow-up data, frequencies were used for qualitative variables, and Fisher's exact test and χ2 test were used to evaluate the significance of the different factors, with the condition of P<.05.
ResultsIn the biomechanical study, the retrograde intramedullar nails demonstrated superiority, obtaining lower values in terms of global displacement, maximum tension, torsion resistance, and bending resistance. In the clinical study, the rate of consolidation of the plates was lower than nails (77% vs. 96%, P=.02). The factor that most influenced the healing of fractures treated with plate were the central cortical thickness (P=.019). The factor that most influenced the healing of nail-treated fractures was the difference between the diameter of the medullary canal and the nail.
ConclusionsOur biomechanical study shows that both osteosynthesis provide sufficient stability, but biomechanically behaves differently. Nails provide greater overall stability being preferable the use of long nails adjusted to the diameter of the canal. Plates form less rigid osteosynthesis, with little resistance to bending.
Las fracturas de fémur distal representan entre el 4 y el 6%1 de las fracturas femorales y suponen un problema por su elevado número de complicaciones2. Clásicamente se producían en pacientes jóvenes por traumatismo de alta energía, pero en la actualidad son más frecuentes en pacientes ancianos, que presentan, además de una gran cantidad de comorbilidades, un hueso osteoporótico3 que dificulta su tratamiento.
Las opciones terapéuticas dependen del patrón de fractura, del grado de conminución, de la preferencia del cirujano y del tipo de paciente. El objetivo es estabilizar la fractura, así como recuperar la longitud y el eje de la extremidad, minimizando en lo posible la lesión de las partes blandas4. Desde la aparición del tornillo dinámico condilar, material específicamente diseñado para su tratamiento, muchos han sido los materiales y técnicas descritas tratando de mejorar la estabilización de la fractura y sus resultados. Han surgido placas condilares, y más recientemente placas de estabilidad angular, que mejoran la estabilización de la fractura en hueso osteoporótico5.
Por otro lado, la aparición en la década de los setenta del siglo pasado del enclavamiento intramedular (IM) bloqueado, con excelentes resultados en el tratamiento de las fracturas diafisarias femorales, ha llevado a su utilización retrógrada en las fracturas distales extraarticulares, igualmente con excelentes resultados. Ofrecen la ventaja de realizarse a foco cerrado, minimizando la lesión de partes blandas y favoreciendo el acúmulo del material de fresado en el foco de fractura6.
A pesar de las diferentes técnicas, sigue habiendo un importante número de complicaciones locales y generales. La elección del implante sigue estando bajo debate7,8.
En los estudios clínicos las muestras pueden no ser lo suficientemente grandes como para obtener resultados estadísticamente significativos debido al elevado número de variables a evaluar, pero son necesarias para ver las tendencias terapéuticas. Las técnicas computacionales y las simulaciones mediante elementos finitos (EF) se consideran una herramienta útil para reproducir el comportamiento biomecánico9. Son las tendencias clínicas las que nos marcan los modelos biomecánicos a realizar.
El objetivo del estudio fue comparar el comportamiento biomecánico en un modelo de EF de la osteosíntesis con enclavado IM retrógrado y placa de estabilidad angular en tres tipos diferentes de fractura. Además, evaluamos los factores que influyeron en la consolidación y en las complicaciones.
Material y métodoEstudio computacionalSe desarrolló un modelo tridimensional (3D) de EF del fémur de un varón de 55años (del proyecto «Estudio biomecánico y clínico del enclavamiento centromedular en el tratamiento de las fracturas diafisarias de fémur»). El modelo geométrico se obtuvo con el escáner 3D Roland3D Roland® PICZA (Irvine, California, EE.UU.), con una resolución de 0,2mm. El modelo geométrico del clavo y de la placa se realizó manualmente con NX-Ideas (Siemens, Plano, Texas, EE.UU.)10. Los tornillos fueron modelados geométricamente como cilindros del mismo diámetro. Las diferentes partes del montaje se ensamblaron para lograr una réplica de la osteosíntesis con la mayor precisión posible, realizada bajo supervisión de un cirujano. Una vez finalizado este proceso y con cada pieza en su posición final, se inicia el proceso de mallado.
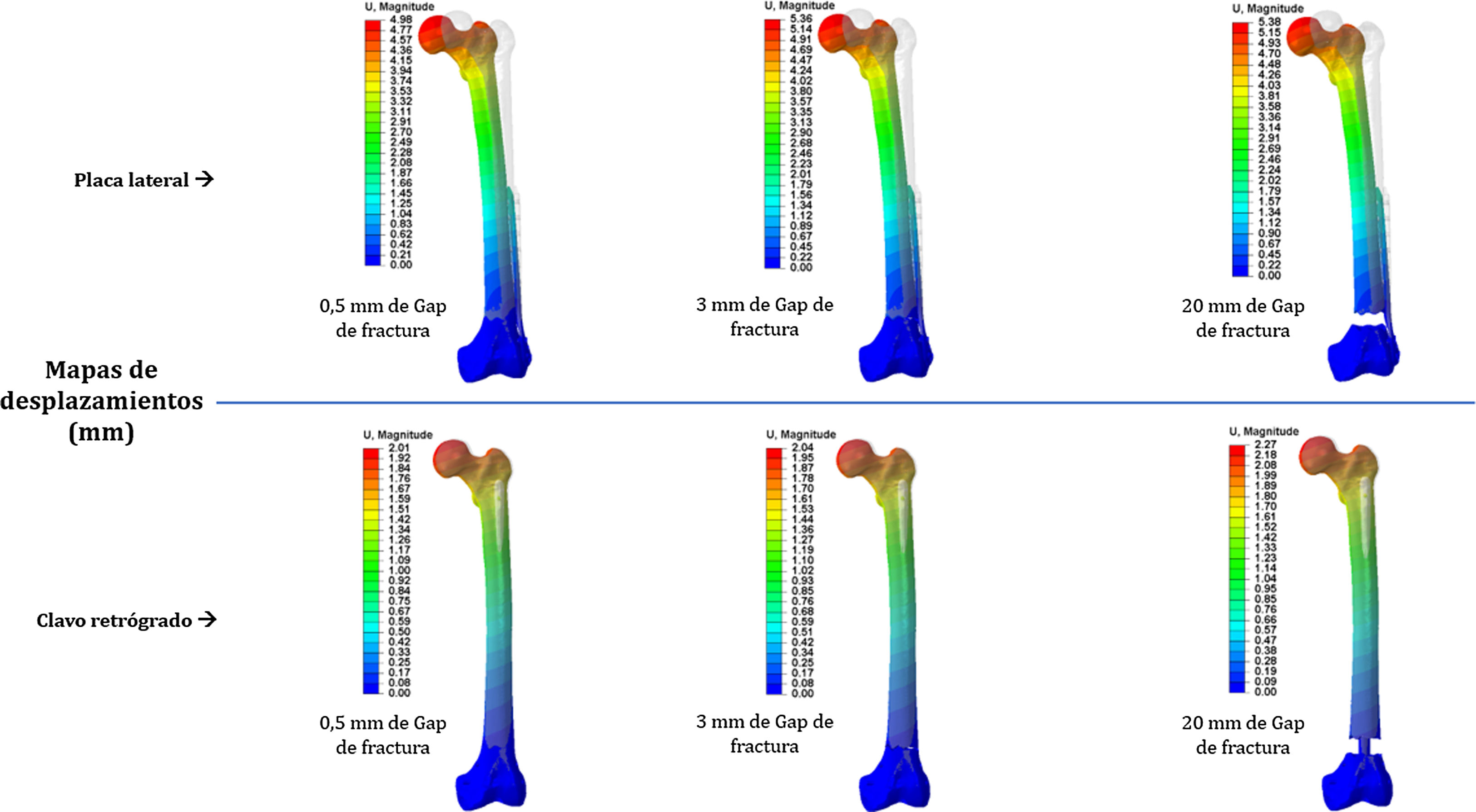
Se modelizó una fractura transversa en zona5 de Wiss11, con distancias interfragmentarias de 0,5mm (considerándose como fractura no conminuta), 3mm (como el valor más referenciado en la literatura, que representa un valor medio de conminución) y de 20mm (como ejemplo de fractura conminuta) (fig. 1).
Estas fracturas se trataron con los dos modelos de osteosíntesis más ampliamente aceptados en la literatura: el enclavado IM retrógrado y la placa de estabilidad angular. Para el enclavado IM retrógrado se empleó un clavo modelo Stryker S2/T2™ (Stryker, Mahwah, New Jersey, EE.UU.) de 13mm de diámetro, 360mm de longitud y 2mm de grosor. Los tornillos de bloqueo fueron de 5mm, dos tornillos proximales anteroposteriores y dos tornillos distales lateromediales. Los modelos geométricos tridimensionales correspondientes al clavo y a los tornillos de bloqueo se generaron a mano, siendo dibujados con el software NX I-deas (Siemens, Plano, Texas, EE.UU.)10. Para la osteosíntesis con placa se utilizó la placa de estabilidad angular de fémur distal modelo LOQTEQ™ (AAP Implantate AG, Berlin, Alemania) con una longitud de 207mm, con 4 tornillos proximales bicorticales y 6 tornillos distales, y se realizó el mismo proceso de modelización.
Cada una de las partes del modelo de EF fue independiente, simulando el comportamiento de una osteosíntesis real (fig. 2). Se definieron las propiedades mecánicas de las distintas partes, sus interacciones y las condiciones de contacto entre ellas.
En cuanto a las propiedades mecánicas, tanto en el caso de clavos como en el de placas, se asumió que el hueso era isotrópico elástico lineal, con las siguientes propiedades: ECorticalbone=20.000MPa, νCorticalbone=0,3; ETrabecularbone=959MPa, νTrabecularbone=0,3. Para clavo y placa, se consideró acero 316 LVM (EStainlessSteel=192.360MPa, νStainlessSteel=0,3) y titanio Ti-6Al-4V (ETitanium=113.760MPa, νTitanium=0,34), ambos materiales asumidos como isotrópicos elásticos lineales12.
Por lo que respecta a las interacciones entre las diferentes partes de los modelos, se definieron las correspondientes condiciones de contacto, que permiten movimientos relativos, pero no interpenetraciones. El valor considerado para el coeficiente de fricción entre hueso/clavo, hueso/placa, clavo/tornillos, placa/tornillos y hueso trabecular/tornillos fue de 0,15. La interacción entre tornillos y hueso cortical se consideró bloqueada, simulando la unión rígida en la rosca.
El estudio se centró en la etapa inmediatamente postoperatoria, por lo que no se tuvo en cuenta ningún proceso de curación biológica. Se consideraron cargas accidentales, siendo una carga equivalente al 10% de la carga fisiológica en modelos sanos. Los resultados se obtuvieron midiendo la estabilidad de la osteosíntesis (desplazamiento en la cabeza femoral) y los micromovimientos en el foco de fractura, tras las cargas provenientes de la cadera aplicadas sobre la cabeza femoral y debido a los músculos abductores sobre el trocánter mayor (fig. 3). El movimiento en la zona condilar estaba bloqueado13. Las condiciones de carga y contorno se introdujeron en los respectivos modelos. Los movimientos relativos en el foco de fractura se procesan considerando grupos de trabajo de los nodos correspondientes ubicados en posiciones opuestas (fragmento superior e inferior) en el foco de fractura12 (fig. 3c).
Los diferentes cálculos se realizaron mediante el software ABAQUS14.
Estudio clínicoSe realizó un seguimiento clínico, considerando una muestra de 126 pacientes (41 varones y 85 mujeres) con edad media de 67,5años, todos ellos tratados de fractura distal de fémur desde 2010 a 2020.
Noventa y cinco pacientes fueron tratados mediante placa de estabilidad angular de fémur distal modelo LOQTEQ™ (AAP Implantate AG, Berlín, Alemania) con una edad media de la serie de 67,52años (28-97), siendo el 32,6% hombres y el 67,4% mujeres. Según el grado de conminución, el 78,9% fueron no conminutas y el 21,1%, conminutas. Según el tipo de fractura, el 45,3% fueron transversas, el 29,5% oblicuas y el 25,3% espiroideas.
Treinta y un pacientes fueron tratados mediante enclavado IM retrógrado modelo Stryker S2/T2™ (Stryker, Mahwah, New Jersey, EE.UU.) con una edad media de la serie de 67,29años (17-101), siendo el 32,3% hombres y el 67,7% mujeres. Según el grado de conminución, el 77,4% fueron no conminutas y el 22,6%, conminutas. Según el tipo de fractura, el 22,6% fueron transversas, el 16,1% oblicuas y el 61,3% espiroideas. Ambas muestras fueron comparables.
Los criterios de exclusión fueron la inmadurez esquelética, las fracturas abiertas, las fracturas intraarticulares y los pacientes en los que no se pudo completar su seguimiento. La media de seguimiento fue de 7años.
Se evaluaron factores que pueden afectar a la consolidación y a las complicaciones, como son la distancia interfragmentaria de la fractura, el diámetro del canal medular, el grosor cortical, la diferencia entre el diámetro del canal y el clavo, la distancia de los tornillos al foco de fractura, la longitud del implante y el tipo de material.
La consolidación clínica fue definida como la ausencia de dolor a nivel del foco y la visualización de callo de fractura en proyecciones radiológicas anteroposterior y lateral de fémur. Retardo de consolidación se definió con los mismos criterios que la consolidación, pero que se produjo habiendo pasado 9meses o más desde la cirugía, sin necesidad de cirugía añadida (no se contempla la dinamización del clavo como cirugía). Y la pseudoartrosis se definió por la necesidad de cirugía posterior por ausencia de consolidación15.
La revisión clínica tuvo como objetivo marcar tendencias que apoyen o rebatan los resultados biomecánicos.
Las variables cualitativas se describieron utilizando frecuencias y porcentajes observados, y las variables continuas se describieron por sus medias. El resultado primario fue la aparición de pseudoartrosis y complicaciones. La prueba exacta de Fisher y la prueba χ2 se utilizaron para evaluar la importancia de las variables independientes. Los datos estadísticos se procesaron con el programa SPSS (versión 22.0, SPSS Inc, Chicago, Illinois, EE.UU.) y con nivel de significación de p<0,05.
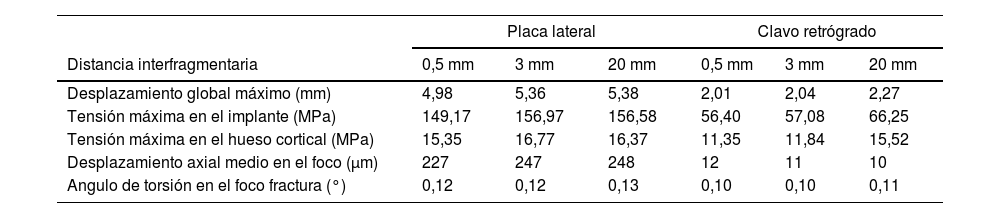
ResultadosEstudio computacionalEn la tabla 1 se muestran los valores analizados comparando la osteosíntesis con placa frente al clavo retrógrado, para las tres distancias interfragmentarias de fractura. Observamos que en la placa el desplazamiento global máximo se incrementó un 148%, un 136% y un 137%, respectivamente: un desplazamiento unas 2,5 veces superior a la media (fig. 4). En cuanto a la tensión máxima medida en el implante, en la placa se incrementó en un 164%, un 175% y un 136%, respectivamente: unas tensiones máximas 2,6 veces superiores en la placa que en el clavo (fig. 5). La tensión máxima medida en el hueso cortical se incrementó en la placa en un 35%, un 42% y un 5%, respectivamente (fig. 6). El desplazamiento axial medio medido en el foco de fractura se incrementó en un 1.789%, un 2.072% y un 2.258%, respectivamente. El desplazamiento medio fue unas 20 veces superior en la placa con respecto al clavo, siendo la resistencia a la flexión el parámetro con más diferencias entre ambos. El ángulo de rotación en el foco de fractura se incrementó en un 19%, un 19% y un 16%, respectivamente, por lo que la resistencia a la torsión fue el parámetro más parecido entre ambos.
Resultados de las variables analizadas comparando la osteosíntesis con placa frente a clavo retrógrado
| Placa lateral | Clavo retrógrado | |||||
|---|---|---|---|---|---|---|
| Distancia interfragmentaria | 0,5 mm | 3 mm | 20 mm | 0,5 mm | 3 mm | 20 mm |
| Desplazamiento global máximo (mm) | 4,98 | 5,36 | 5,38 | 2,01 | 2,04 | 2,27 |
| Tensión máxima en el implante (MPa) | 149,17 | 156,97 | 156,58 | 56,40 | 57,08 | 66,25 |
| Tensión máxima en el hueso cortical (MPa) | 15,35 | 16,77 | 16,37 | 11,35 | 11,84 | 15,52 |
| Desplazamiento axial medio en el foco (μm) | 227 | 247 | 248 | 12 | 11 | 10 |
| Angulo de torsión en el foco fractura (°) | 0,12 | 0,12 | 0,13 | 0,10 | 0,10 | 0,11 |
La tasa de consolidación de las placas fue del 77%, frente al 96% de la de los clavos (p=0,02). En cuanto al tiempo medio hasta la consolidación, no se encontraron diferencias (p=0,41): el de las placas fue de 5,75meses y el de los clavos, de 5,08meses.
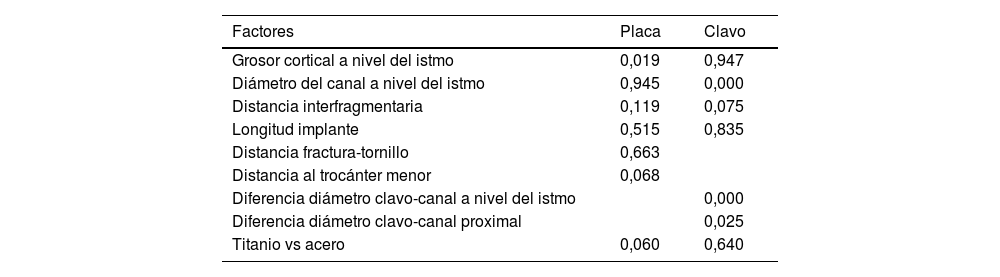
Se estudiaron los factores que influyeron en la consolidación (tabla 2).
Resultados del análisis estadístico sobre diferentes factores que afectan a la consolidación (valores p)
| Factores | Placa | Clavo |
|---|---|---|
| Grosor cortical a nivel del istmo | 0,019 | 0,947 |
| Diámetro del canal a nivel del istmo | 0,945 | 0,000 |
| Distancia interfragmentaria | 0,119 | 0,075 |
| Longitud implante | 0,515 | 0,835 |
| Distancia fractura-tornillo | 0,663 | |
| Distancia al trocánter menor | 0,068 | |
| Diferencia diámetro clavo-canal a nivel del istmo | 0,000 | |
| Diferencia diámetro clavo-canal proximal | 0,025 | |
| Titanio vs acero | 0,060 | 0,640 |
En las fracturas tratadas mediante placas observamos que el grosor cortical a nivel del istmo influyó en la consolidación (p=0,019). Grosores mayores obtuvieron mejores tasas de consolidación, siendo esta diferencia estadísticamente significativa. En cuanto a la distancia desde el final de la placa hasta el trocánter menor, observamos que las placas cuya distancia media al trocánter menor fue de 8cm tenían mejores tasas de consolidación frente a las que su distancia media fue de 12cm (p=0,068). Otro de los factores que estudiamos fue la distancia entre el foco de fractura y el tornillo proximal más distal: cuanto mayor fue la distancia del tornillo al foco de fractura, mejores las tasas de consolidación tenían, aunque estas diferencias no fueron estadísticamente significativas (p=0,663). Y en cuanto al material, observamos que el titanio tuvo mejores tasas de consolidación que el acero, aunque la diferencia no fue significativa (p=0,06).
En las fracturas tratadas mediante clavos observamos que la relación entre el diámetro del canal medular y el clavo, a nivel tanto proximal como central, influyó en la consolidación (p=0,025 y p=0,000, respectivamente). Cuanto más ajustado, mejores fueron las tasas de consolidación. En cuanto a la distancia interfragmentaria de la fractura, observamos que cuanto más alto es el valor, peor consolidación, aunque esta diferencia no fue estadísticamente significativa (p=0,075).
La tasa de complicaciones de las placas fue del 16% y la de los clavos fue del 17% (p=0,52). Las complicaciones de las placas fueron roturas del material (5), fractura periplaca (3), fracaso de la osteosíntesis (3) y fallecimiento (1). Las complicaciones de los calvos fueron fallecimiento (3), fractura periclavo (1) e infección (1).
Se estudiaron los factores que influyeron en las complicaciones (tabla 3).
Resultados del análisis estadístico sobre diferentes factores que afectan a las complicaciones (valores p)
| Factores | Placa | Clavo |
|---|---|---|
| Grosor cortical a nivel del istmo | 0,827 | 0,584 |
| Diámetro del canal a nivel del istmo | 0,722 | 0,329 |
| Distancia interfragmentaria | 0,343 | 0,692 |
| Longitud implante | 0,608 | 0,011 |
| Distancia fractura-tornillo | 0,496 | |
| Distancia al trocánter menor | 0,927 | |
| Diferencia diámetro clavo-canal a nivel del istmo | 0,167 | |
| Diferencia diámetro clavo-canal proximal | 0,069 | |
| Titanio vs acero | 0,513 | 0,131 |
En las fracturas tratadas mediante placas, ninguno de los factores estudiados influyó sobre la aparición de complicaciones.
En las fracturas tratadas mediante clavos observamos que la longitud del clavo influyó en la aparición de complicaciones (p=0,011). Longitudes menores de clavos aumentaban la tasa de complicaciones (fracturas periclavo).
DiscusiónLa elección del implante adecuado es uno de las factores clave para lograr una adecuada estabilización y distribución de la carga en el hueso, con el objetivo de conseguir una correcta consolidación y evitar las complicaciones16.
El análisis de los resultados de los modelos con EF demuestra que ambas osteosíntesis proporcionan suficiente estabilidad en el tratamiento de las fracturas distales de fémur, pero biomecánicamente se comportaron de forma diferente. Los clavos IM retrógrados demostraron su superioridad, obteniéndose valores inferiores en cuanto a desplazamiento global máximo, a tensión máxima tanto en el implante como en el hueso cortical, a desplazamiento axial medio medido en el foco de fractura y al ángulo de rotación en el foco de fractura. Los clavos fueron 20 veces superiores en la resistencia a la flexión. Sin embargo, en relación con la resistencia a la torsión no se encontraron casi diferencias.
Según nuestro conocimiento, ninguno de los artículos publicados utilizando EF ha estudiado comparativamente el comportamiento biomecánico completo de la placa de estabilidad angular y el clavo IM retrógrado, en fracturas diafisarias distales del fémur, simulando diferentes tipos de conminución en el foco de fractura. Los trabajos que utilizan los EF se han centrado en el clavo IM retrógrado. Han estudiado su comportamiento biomecánico17 y los valores de tensión según el número de tornillos de bloqueo y según el material (acero o titanio). La mayoría de los trabajos publicados, desde el punto de vista biomecánico, que comparan el clavo IM retrógrado con las placas de estabilidad angular, utilizaron huesos sintéticos7 o modelos en cadáver18,19. Bliemel et al.18 realizaron un estudio biomecánico experimental con huesos humanos comparando la estabilidad conseguida con ambos tratamientos y no pudieron llegar a conclusiones definitivas sobre la superioridad de una u otra técnica. Başcı et al.19, sin embargo, al realizar también un estudio experimental biomecánico en cadáver encontraron mayor estabilidad en carga axial en las tratadas con clavo IM retrógrado, como observamos en nuestro estudio. También observaron que las placas tenían mayor resistencia a la torsión, a diferencia de nuestro estudio, pero fue el parámetro en el cual ambos tipos de osteosíntesis tuvieron un comportamiento más similar.
En relación con la consolidación, hemos observado tasas muy diferentes entre la osteosíntesis con placa de estabilidad angular y el clavo IM retrógrado. Rodriguez et al.20 estudiaron los resultados y las complicaciones de más de 200 pacientes tratados mediante placa de estabilidad angular, encontrando un 13% de pseudoartrosis, porcentaje inferior al hallado en nuestra muestra. Sin embargo, en la literatura las series muestran rangos muy variables de consolidación, entre el 71 y el 93%21. Jankowski et al.22 realizaron una revisión sistemática de bases de datos de los últimos diez años, encontrando una tasa media de consolidación con clavos IM retrógrados del 93,9%, similar a nuestra muestra. Los tiempos de consolidación fueron similares a los de la bibliografía, alrededor de 20semanas, sin diferencias entre ambas osteosíntesis22.
En relación con las complicaciones, no se observaron diferencias. Griffin et al.23 realizaron un metaanálisis incluyendo siete estudios, con un total de 444 pacientes, sin encontrar diferencias estadísticamente significativas en cuanto a complicaciones entre ambos tratamientos.
En el estudio de las osteosíntesis realizadas con placas de estabilidad angular, clínicamente hemos observado que uno de los factores más importantes para la consolidación fue el grosor cortical a nivel del istmo (p=0,019). Este factor está relacionado con la densidad mineral ósea del paciente, por lo que es difícil prevenir su influencia en el proceso de consolidación. Existen estudios que defienden la influencia de este factor en el desarrollo de la fractura de cadera24 y en las fracturas interprotésicas25.
Otros factores importantes, aunque no estadísticamente significativos, fueron la distancia desde el final de la placa hasta el trocánter menor (p=0,068), la distancia entre el foco de fractura y el tornillo proximal más distal (p=0,663) y el material (p=0,06). Rodriguez et al.20 llegaron a la conclusión de que el factor más importante era el material: las placas de titanio tenían tasas más altas de consolidación. Sin embargo, las placas de acero, cortas y con todos los tornillos implantados, concedían gran rigidez al foco de fractura, favoreciendo el fracaso de la consolidación. Se observaron los mismos resultados en diferentes estudios26, aunque son siempre resultados debatidos, ya que, a pesar de que un montaje más elástico, es decir, placas largas con tornillos alejados del foco de fractura, parecen biomecánicamente mejores para conseguir la consolidación, en ocasiones se produce igualmente el fracaso de consolidación. En estos casos, el tratamiento consiste en dar mayor rigidez al montaje, incluso, según algunos autores, implantando una placa accesoria por vía medial27.
En el estudio de las osteosíntesis realizadas con clavo IM retrógrado, clínicamente hemos observado que uno de los factores más importantes para la consolidación fue la relación entre el diámetro del canal medular y el clavo, tanto a nivel proximal como central (p=0,025; p=0,000). Se han publicado varios estudios sobre el fresado16. El fresado del canal antes de la inserción del clavo permite la conformación adecuada del canal medular, facilitando la utilización de clavos de mayor diámetro, proporcionando osteosíntesis más estables. Su importancia en la consolidación radica en el comportamiento mecánico de la osteosíntesis. Las fuerzas aplicadas en la cabeza femoral se transfieren al clavo a través de la superficie de contacto en el canal medular. Cuanto menor sea ese contacto, mayor será la inestabilidad global. El buen contacto entre el clavo y el canal hace que las fuerzas se distribuyan uniformemente, favoreciendo la estabilidad y la consolidación28.
Una reducción insuficiente o la presencia de espacio en el foco de fractura también se ha relacionado con la ausencia de consolidación29. Observamos que, a mayor distancia, peor fue la tasa de consolidación. Analizando los resultados de los modelos mediante EF, se ha comprobado que el aumento de la distancia interfragmentaria conduce a un aumento de la inestabilidad global de la osteosíntesis.
En cuanto a las complicaciones, clínicamente hemos observado que el factor más importante fue la longitud del clavo. Chantarapanich et al.30 realizaron un estudio biomecánico mediante EF del enclavamiento IM retrógrado en las fracturas distales del fémur y observaron que existe influencia en la estabilidad conseguida en dependencia de la longitud del clavo y de la localización de los bloqueos, y muy escasa en dependencia del material de fabricación.
Reconocemos algunas limitaciones del estudio. En los estudios biomecánicos lo que se tiene en cuenta es la mecánica, siendo de muy difícil simulación la parte biológica, por lo que la aplicación de los resultados a la clínica humana puede tener ciertas limitaciones y deben corroborarse con las tendencias clínicas observadas. Sin embargo, los estudios biomecánicos son necesarios, debido a que para obtener resultados clínicos determinantes sería necesario un gran número de pacientes, de los que no disponemos en la práctica clínica habitual debido a la gran variabilidad individual y a la disminución en la incidencia de este tipo de fracturas.
Estos hallazgos se han producido utilizando un único modelo de osteosíntesis con clavo y placa, estudio que tiene cierta limitación, sobre todo en cuanto a la osteosíntesis con placa, donde el número de variables (longitud de la placa, número de tornillos y proximidad de estos al foco) es mucho mayor que las variables del clavo, que se limitan a la longitud y al diámetro.
El objetivo de la osteosíntesis con placa es alcanzar una estabilidad suficiente de la fractura, pero con cierto punto de elasticidad. Se puede conseguir aumentado el número de tornillos proximales o acercándolos al foco de fractura. Y este es el problema: se desconoce la rigidez-elasticidad más adecuada biológicamente para la consolidación de la fractura.
ConclusionesEn conclusión, nuestro estudio biomecánico demuestra que ambas osteosíntesis proporcionan suficiente estabilidad en el tratamiento de las fracturas distales de fémur, aunque su comportamiento es diferente. Los clavos intramedulares proporcionan mayor estabilidad a nivel global y consiguen una distribución de tensiones más uniforme. Destacan por su estabilidad axial, debido a su gran resistencia a la flexión y a la compresión, al situarse más cercano al eje de carga, siendo de elección el uso de clavos largos (hasta trocánter menor) y ajustados al diámetro del canal. En cuanto a las placas laterales, forman osteosíntesis menos rígidas, con poca resistencia a la flexión, que genera grandes desplazamientos axiales en comparación con el clavo intramedular. Sin embargo, la estabilidad rotacional es muy similar entre ambos tipos de osteosíntesis.
Nivel de evidenciaNivel de evidencia III.
FinanciaciónLos autores declaran haber recibido financiación externa por parte de la Fundación SECOT en la realización de este estudio. Beca «Proyectos de Iniciación a la Investigación Fundación SECOT», 2019.
Conflicto de interesesLos autores no presentan ningún conflicto de intereses con respecto a los resultados del estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.