El 40-50% de estas artritis sépticas se producen en la rodilla, y a pesar del rápido tratamiento médico-quirúrgico, del 24 al 50% van a acabar en un pobre resultado clínico. No está claro qué técnica de desbridamiento por artrotomía o por artroscopia es más eficaz para el control de la infección, ni si la artrosis previa empeora o no el resultado. El objetivo de este estudio en artritis séptica de rodilla artrósica es analizar qué técnica de desbridamiento quirúrgico, artroscopia o artrotomía, es más eficaz, cuál es la evolución clínica y radiográfica de los pacientes y cuántos van a necesitar la implantación de una PTR tras la curación de la infección.
Material y métodoSe realizó un estudio retrospectivo en 27 pacientes con artritis séptica nativa de rodilla. Dieciocho eran hombres y la edad media fue de 64,8años (30-89años). Quince pacientes fueron desbridados por artrotomía y 12 por artroscopia. Se analizó la eficacia del desbridamiento para el control de la infección, la progresión radiográfica de la artrosis en la escala de Ahlbäch, la necesidad de protetización posterior y el dolor y el estado funcional mediante la escala EVA y WOMAC a los 52,8±11,2meses de evolución.
ResultadosEl 93 y el 92% de los pacientes controlaron la infección, el 13 y el 42% requirieron dos o más cirugías para el control de la infección, y el 18 y el 44,4% mostraron progresión de la artrosis en el grupo artrotomía y artroscopia, respectivamente. Un paciente de cada grupo requirió que se le implantara una prótesis de rodilla. La escala EVA fue superior en el grupo artrotomía y no hubo diferencias en la escala de WOMAC.
ConclusiónEl desbridamiento por artrotomía en el área de urgencias por cirujanos no subespecializados en rodilla es más eficaz que el artroscópico para controlar la artritis séptica de rodilla. El desbridamiento quirúrgico de las artritis sépticas en rodillas con artrosis previa permite controlar la infección con ausencia de dolor a pesar de la progresión de la artrosis.
40%-50% of this septic arthritis occurs in the knee, despite rapid medical surgical treatment, 24%-50% will have a poor clinical outcome. It is not clear which debridement technique, by arthrotomy or arthroscopy, is more effective in controlling infection, or whether or not previous osteoarthritis worsens the outcome. The objective of this study on septic arthritis of the osteoarthritic knee was to analyse which surgical debridement technique, arthroscopy or arthrotomy, is more effective, the clinical and radiographic outcomes of the patients, and how many go on to require a TKR after the infection has healed.
Material and methodsA retrospective study was performed in 27 patients with native septic arthritis of the knee. Eighteen were men and the mean age was 64.8 years (30-89years). Fifteen patients were debrided by arthrotomy and 12 by arthroscopy. The effectiveness of debridement in controlling infection, the radiographic progression of the osteoarthritis on the Ahlbäch scale, the need for subsequent replacement, and pain and functional status were analysed using the VAS and WOMAC scales at 52.8±11.2-month follow-up.
ResultsThe infection was controlled in 93% and 92% of the patients, 13% and 42% required 2 or more surgeries for infection control, 18% and 44.4% showed progression of arthritis in the arthrotomy and arthroscopy groups, respectively. One patient in each group required a knee replacement. The VAS score was superior in the arthrotomy group and there were no differences in WOMAC score.
ConclusionDebridement by arthrotomy in the emergency department by non-sub-specialist knee surgeons is more effective than arthroscopic debridement in controlling septic arthritis of the knee. Surgical debridement of septic arthritis in knees with previous osteoarthritis enabled control of the infection with no pain despite the progression of the osteoarthritis.
La artritis séptica en cualquier localización tiene una incidencia en Europa de entre 4 y 10 pacientes por 100.000 habitantes y año, que aumenta si se trata de pacientes con otras comorbilidades, como diabetes o artritis reumatoide1. Esta patología se caracteriza por provocar una rápida destrucción del cartílago articular —entre el 25 y el 50% de los pacientes pueden presentar cambios irreversibles en la articulación afecta— y por una tasa de mortalidad que oscila entre el 5 y el 15%1,2.
El 40-50% de estas artritis sépticas se producen en la rodilla2 y, al igual que en otras localizaciones, se requiere un rápido tratamiento médico-quirúrgico para evitar la destrucción articular. La aspiración del pus y la amplia resección del tejido necrótico de la articulación o desbridamiento, junto a la administración de antibióticos intravenosos, es la base del tratamiento. No está claro qué técnica de desbridamiento —por artrotomía o por artroscopia— es más eficaz para el control de la infección, aunque parece que el desbridamiento por artroscopia presenta una menor tasa de reinfección e igual o mejor resultado funcional3-5.
A pesar del tratamiento, del 24 al 50% de las artritis sépticas de rodilla van a acabar en un pobre resultado clínico2 que en el 85% de los casos requerirá la implantación de una artroplastia total y en el 15% restante otro procedimiento, como la artrodesis2. Por esta razón, en los pacientes con artrosis de rodilla que presentan artritis séptica algunos autores2,6 defienden que la mejor opción de tratamiento es el desbridamiento amplio con resección de las superficies articulares y colocación de un espaciador con antibiótico en un primer tiempo, y una vez que la infección está controlada, la implantación de una prótesis total de rodilla (PTR), ya que consideran que la presencia de artrosis asociada a la artritis séptica hace muy probable la persistencia de dolor. Sin embargo, otros autores7,8 defienden el desbridamiento de la articulación artrósica y la colocación de la PTR solo en caso de que persista dolor.
En este trabajo analizamos la evolución del tratamiento mediante desbridamiento por artroscopia o artrotomía de pacientes diagnosticados de artritis séptica de rodilla con artrosis previa. Nos preguntamos en primer lugar qué técnica de desbridamiento quirúrgico —artroscopia o artrotomía— es la más eficaz, y, en segundo lugar, cuál es la evolución clínica y radiográfica después del desbridamiento quirúrgico y cuántos pacientes van a necesitar la implantación de una PTR tras la curación de la infección.
Material y métodosPresentamos una revisión retrospectiva de los pacientes diagnosticados de forma consecutiva de artritis séptica de rodilla y tratados mediante desbridamiento quirúrgico (artroscópico o artrotomía) durante los años 2013 a 2016 que tuvieran un seguimiento mínimo de un año. Este estudio fue aprobado por el comité ético y de investigación clínica de nuestro centro (número de protocolo PI-18-096) y todos los pacientes firmaron el consentimiento informado. Se excluyeron los pacientes que tenían material de osteosíntesis o implantes en la rodilla, así como infecciones no bacterianas, y los menores de 30años.
El diagnóstico de artritis séptica de rodilla se estableció siguiendo los criterios modificados de Newman9, que requieren la existencia de al menos uno de los siguientes cuatro criterios: a)cultivo positivo del líquido de la articulación afectada; b)cultivo positivo de otra muestra (hemocultivos) cuando se sospecha una artritis séptica; c)síntomas típicos de artritis (dolor, tumefacción, eritema, edema, aumento de la temperatura local y limitación funcional) junto a líquido articular inflamatorio en un paciente que ha recibido antibioterapia previa, y d)anatomía patológica de la sinovial sugestiva de infección.
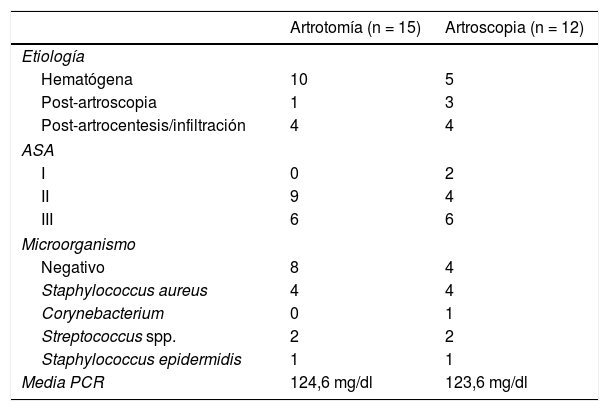
Se detectaron 29 pacientes con artritis séptica nativa de rodilla, de los cuales 27 (18 hombres [66,6%] y 9 mujeres [33,4%]) cumplían los criterios de inclusión. Edad media: 64,8años (rango de 30-89). Quince pacientes (55%) de etiología hematógena, y 12 (45%) fueron diagnosticados de artritis séptica tras una actuación médica (4 después de una artroscopia, 6 después de una infiltración y 2 tras artrocentesis evacuadora) (tabla 1).
Datos epidemiológicos de cada desbridamiento
| Artrotomía (n = 15) | Artroscopia (n = 12) | |
|---|---|---|
| Etiología | ||
| Hematógena | 10 | 5 |
| Post-artroscopia | 1 | 3 |
| Post-artrocentesis/infiltración | 4 | 4 |
| ASA | ||
| I | 0 | 2 |
| II | 9 | 4 |
| III | 6 | 6 |
| Microorganismo | ||
| Negativo | 8 | 4 |
| Staphylococcus aureus | 4 | 4 |
| Corynebacterium | 0 | 1 |
| Streptococcus spp. | 2 | 2 |
| Staphylococcus epidermidis | 1 | 1 |
| Media PCR | 124,6 mg/dl | 123,6 mg/dl |
Todos los pacientes presentaban clínica de disminución del movimiento articular, dolor y derrame articular; el 81,5% también mostraban rubor a nivel articular, y ninguno presentó cuadro de sepsis inicial, ni lesiones cutáneas. A todos se les tomaron muestras de sangre para recuento y fórmula de leucocitos y determinación de la proteínaC reactiva (PCR). También se obtuvo muestra del líquido articular por artrocentesis, que se remitió a estudio bioquímico (glucosa, proteínas), recuento celular y cultivo. En el momento del diagnóstico en urgencias todos los pacientes presentaban elevación de la PCR, con un valor medio de 180,8mg/dl (12,6-533mg/dl).
Técnica quirúrgica de desbridamientoTodos los pacientes fueron tratados quirúrgicamente en el quirófano del área de urgencias por diferentes cirujanos de guardia, algunos de ellos no expertos en cirugía de rodilla. La elección de la técnica a utilizar, y por lo tanto la asignación al grupo de desbridamiento por artrotomía o artroscopia, se realizó según la preferencia del cirujano. Quince pacientes fueron desbridados por artrotomía y 12 por artroscopia. Seis pacientes eran hombres en el grupo de desbridamiento por artrotomía, y todos lo eran en el grupo de artroscopia. Nueve pacientes fueron intervenidos de la rodilla derecha en el grupo artrotomía y 8 en el grupo artroscopia. Ambos grupos tienen una distribución similar en comorbilidades y nivel ASA (tabla 1).
La artrotomía se realizó con isquemia por elevación de la extremidad sin expresión. Se utilizó un abordaje longitudinal anterior y artrotomía parapatelar medial seguido de sinovectomía del fondo de saco subcuadricipital y recesos laterales y lavado con 10l de suero fisiológico (SSF), cierre de la herida por planos y vendaje compresivo. La cirugía mediante técnica de artroscopia también se realizó con isquemia por elevación de la extremidad y sin expresión; el abordaje fue por portal anteromedial y lateral. Se realizó sinovectomía de fondo de saco y recesos laterales y lavado con 10l de SSF. En ambos grupos se tomaron muestras para cultivo y estudio anatomopatológico. Se dejó un drenaje de redón hasta que el débito del mismo era <50cc, pero nunca más de 72h. Se inmovilizó la extremidad con una ortesis en semiflexión de 10° de la rodilla hasta la mejoría del dolor y la disminución de la inflamación, momento en que se iniciaba la movilización articular pasiva y activa. Se permitía carga parcial durante las primeras 8semanas con ayuda de bastones, y posteriormente carga total.
En el grupo de desbridamiento por artrotomía el 53% de los pacientes no mostraron cultivos positivos pero sí una bioquímica del líquido articular compatible con artritis séptica de rodilla; en el 26,5% se detectó Staphylococcus aureus y en el 13,3%, Streptococcus spp. En el grupo de tratamiento por artroscopia el 33,3% no mostraron cultivos positivos pero sí una bioquímica compatible del líquido articular de la rodilla; en el 33,3% se aisló S.aureus y en el 16,6% Streptococcus spp. En ambos grupos hubo un paciente con cultivos positivos para Staphylococcus epidermidis (tabla 1).
Eficacia del desbridamientoSe recogió el número de desbridamientos quirúrgicos necesarios para el control de la infección, y la persistencia o no de infección en cada grupo quirúrgico. Definimos la persistencia de infección —y por lo tanto fracaso del tratamiento de desbridamiento— cuando se mantenían signos y síntomas de artritis séptica o de progresión ósea de la infección estudiada mediante radiología simple o TC. Los pacientes que requirieron múltiples desbridamientos pero en los que finalmente se consiguió el control de la infección no se consideraron como persistencia de la infección o fracaso del tratamiento. Se definió como correcto control de la infección la normalización del valor de la PCR, la desaparición o persistencia de algo de dolor (no dolor, algo de dolor o mucho dolor), la ausencia de los signos de inflamación (rubor, calor, tumor) y la no progresión ósea de la infección (tabla 2).
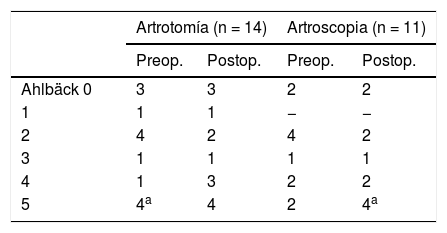
Progresión de la artrosisSe estudió la progresión de la artrosis de 25 pacientes mediante radiografías de la rodilla afecta en proyección anteroposterior y lateral en el momento del ingreso y a los 12meses después del desbridamiento siguiendo la escala de Ahlbäck10 (tabla 3). Dos pacientes, uno de cada tipo de desbridamiento, mostraron persistencia de la artritis séptica y precisaron amputación y protetización inicial, por lo que fueron eliminados de este análisis.
Necesidad de protetizaciónSe determinó el tiempo transcurrido en meses desde el desbridamiento a la implantación de la PTR y el número de pacientes en que se implantó una PTR (tabla 2).
Dolor y estado funcionalEn 16 pacientes (7 del grupo artrotomía y 9 del grupo artroscopia), con un tiempo de evolución medio de 52,8±11,2meses y de 55,3±10meses del evento índice, respectivamente, se valoró telefónicamente el grado de dolor mediante la escala verbal numérica (EVN) de 0-10 (0: nada de dolor; 10: el máximo dolor) y se determinó el índice de Western Ontario and McMaster Universities (WOMAC)11 para evaluar el estado funcional (tabla 4).
Análisis estadísticoLa descripción de los datos de las variables cualitativas estudiadas se realiza mediante la frecuencia o porcentaje de presentación, y el de las variables cuantitativas, mediante la media y desviación estándar.
ResultadosEficacia del desbridamiento (tabla 2)Dos (13%) de los 15 pacientes desbridados por artrotomía requirieron desbridamientos posteriores. Uno de ellos presentó afectación ósea (osteítis) y se realizó protetización en dos tiempos. El otro presentó una correcta evolución clínica después del segundo desbridamiento. En 14 (93%) pacientes se consiguió controlar la infección.
Cinco (42%) de los 12 pacientes desbridados por artroscopia requirieron un segundo desbridamiento, y todos presentaron una correcta evolución clínica. Un paciente presentó tras el primer desbridamiento una fascitis necrosante de la extremidad que requirió amputación supracondílea. En 11 (92%) pacientes se logró el control de la infección: 6 tras el primer desbridamiento por artroscopia y los otros 5 tras un segundo desbridamiento.
Progresión de la artrosisLa progresión artrósica fue similar en ambos tipos de desbridamiento. De los 14 pacientes del grupo artrotomía, 11 (78,5%) presentaban artrosis previa: 4 (36,3%) presentaban un gradoV. Dos (18%) pacientes mostraron un empeoramiento en la clasificación Ahlbäck y los 9 (82%) restantes, no. Los 3 (21,5%) pacientes que no presentaban artrosis previa al tratamiento no mostraron signos de artrosis en su evolución.
De los 11 pacientes del grupo de artroscopia, 9 (81,8%) presentaban artrosis previa, 2 (22%) con un grado AhlbäckV. Cuatro (44,4%) pacientes presentaron una progresión de la artrosis y los 5 (64,6%) pacientes restantes no mostraron progresión. De los 2 (18,2%) pacientes sin artrosis previa, ninguno presentó artrosis posterior.
De los 25 pacientes estudiados, 20 (80%) tenían artrosis previa. En 6 casos (24%) se apreció progresión del grado de Ahlbäck inicial, sin haber diferencias según el tipo de desbridamiento, siendo la media de progresión de 2 puntos en el grupo Ahlbäck.
Necesidad de protetización (tabla 2)En 2 (8%) pacientes, uno del grupo artrotomía y otro del de artroscopia, se indicó la implantación de una PTR a los 12 y a los 24meses del desbridamiento, respectivamente. Ambos pacientes presentaban un grado Ahlbäck previo al desbridamiento deV. El resto de pacientes no tenían dolor (7 y 4 pacientes) o tenían poco dolor (4 y 3 pacientes) en el grupo artrotomía y artroscopia, respectivamente.
Dolor y estado funcional (tabla 4)El dolor posdesbridamiento en el grupo artrotomía (3,1±2,5) en la EVN fue superior al del grupo de artroscopia (1,6±2,2). No se apreciaron diferencias en la escala funcional de WOMAC entre el grupo artrotomía (17±15,4) y el grupo artroscopia (16,1±15,9).
DiscusiónEl hallazgo más importante de este estudio es que aunque el 80% de los pacientes con artritis séptica de rodilla presentaban artrosis previa, y aunque el 24% presentaron progresión de la misma, solo el 8% requirió la implantación de una PTR por dolor. Por esta razón aconsejamos, en la artritis séptica de rodilla con artrosis, el desbridamiento por artrotomía y no aconsejamos la realización de un desbridamiento con colocación de un espaciador en un primer tiempo y la implantación de una prótesis en un segundo tiempo. Nuestro estudio es el primero que valora la progresión de la artrosis y la necesidad de protetización en pacientes curados de una artritis séptica de rodilla con artrosis previa
El aumento en la incidencia de la artritis séptica está relacionado con el aumento de las infecciones de material protésico, el envejecimiento de la población, operaciones más invasivas y un aumento en el uso de la terapia inmunosupresora12. La etiología de la infección no parece ser un factor de mal pronóstico1,2,13. En el estudio de Geirsson et al.12 el riesgo de artritis séptica tras infiltración de corticoesteroides articulares es del 0,04%, y tras artroscopia, del 0,14%. Nuestro estudio no valora el riesgo tras estos procedimientos, pero sí vemos que en el 45% de los casos existía un antecedente de manipulación previa de la rodilla, por infiltración, artroscopia o artrocentesis.
La microbiología de la infección es similar a la publicada en otras series1,13, siendo S.aureus el organismo más común (30%), seguido por el Streptococcus spp. (15%). La tasa de cultivos negativos, del 44%, también se asemeja a lo publicado1,13.
La artritis séptica en la rodilla es una emergencia ortopédica, y su rápido diagnóstico y tratamiento es una de las claves del éxito. El retraso en el inicio del tratamiento es el mayor factor de mal pronóstico13,14. El retraso en el tratamiento o un tratamiento inadecuado pueden causar un daño permanente en la movilidad de esta articulación, que puede afectar entre el 10 y el 73% de los pacientes2,15. Además, la artritis séptica de rodilla puede causar destrucción del cartílago y del hueso subcondral si se demora su tratamiento1,14.
En un elevado porcentaje de pacientes con artritis de rodilla séptica se logra el control de la infección mediante desbridamiento por artrotomía (93%) o artroscopia (92%). En la actualidad no existe un consenso en cuanto a si es mejor realizar el desbridamiento por artrotomía vs. artroscopia, que, al igual que en nuestra serie, parecen tener una eficacia similar3-5 para controlar la infección. No obstante, la persistencia de dolor fue superior tras el desbridamiento por artrotomía, pero la función fue similar independientemente del tipo de desbridamiento, lo que coincide con la serie de Rodrigo Peres et al.4, pero no con otras series3,5, en las que la artroscopia proporciona menos dolor y mejor función. Aunque el índice de reintervenciones parece ser inferior tras el desbridamiento por artroscopia3-5,13,14, no fue así en nuestra serie, que fue inferior tras el desbridamiento por artrotomía. Creemos que este mayor índice de reintervenciones en el desbridamiento artroscópico puede explicarse por la realización de estas cirugías en el área de urgencias por cirujanos no especializados en cirugía artroscópica de rodilla.
Un factor de mal pronóstico es la necesidad de múltiples desbridamientos. Dave et al.13, en su serie de 52 pacientes con artritis séptica nativa de rodilla, muestran que el 25% de los pacientes requieren múltiples desbridamientos (dos o más). Nuestra serie global muestra una tasa de repetición del desbridamiento similar (7 pacientes, 26%), aunque si analizamos por separado a los pacientes tratados mediante artroscopia este porcentaje aumenta hasta el 40%. De estos 7 pacientes con un segundo desbridamiento, solo uno evolucionó a osteítis que requirió protetización en dos tiempos y el resto evolucionó a la curación. El segundo desbridamiento permite obtener un buen resultado en la mayoría de los casos (el 85% de nuestros pacientes), y seguramente cuando este fracasa y se ha de repetir un tercer desbridamiento es cuando el pronóstico empeora.
La incidencia de artrosis de rodilla en las artritis sépticas de nuestra serie fue alta (del 80%), al igual que otras series3. Existe controversia en cuanto a si la artrosis es1 o no3 un factor de riesgo o de mal pronóstico para la artritis séptica. La presencia de artrosis en una rodilla con artritis séptica podría justificar el tratamiento inicial de la artritis séptica de rodilla mediante la realización de una PTR en dos tiempos, siempre y cuando pudiéramos argumentar que la artrosis va a progresar y será causa de dolor precoz después de la artritis séptica. Se describen entre un 90-100% de buenos resultados tras la implantación primaria6,16 o en dos tiempos6-8 de una PTR para el tratamiento de la secuela después de una artritis séptica de rodilla con afectación ósea y destrucción articular.
La progresión de la artrosis se presentó en el 24% de los pacientes de nuestra serie, que es muy inferior al 91% que presentaron progresión de la artrosis en el estudio de Chen et al.2. Esta diferencia seguramente se debe al gran retraso en el inicio del tratamiento que presentaban los pacientes de este estudio. En nuestra serie, el 82,6% de los pacientes que tenían artrosis de rodilla previa, a pesar de la progresión de la misma, no referían dolor incapacitante después del desbridamiento y mantenían un correcto estado funcional, por lo que solo dos pacientes (8%) requirieron implantación de PTR por empeoramiento de su dolor articular entre los 12 y los 24meses después del evento séptico y ambos presentaban un grado de Ahlbäck deV en el momento de la artritis séptica. Los otros 6 pacientes que presentaban un grado de Ahlbäck deV después de la artritis séptica no presentaban dolor intenso.
Cuando existen antecedentes de infección de rodilla, el riesgo de infección tras la implantación de una PTR aumenta hasta el 4-9,7%, según la series6,9,12, frente al 0,2% de las prótesis primarias14. Parece que cuanto más tiempo ha transcurrido desde el episodio de artritis séptica y la implantación de la PTR, menor es el riesgo de infección16. Es clínicamente importante conocer que el desbridamiento por artrotomía o artroscopia de artritis sépticas de rodillas artrósicas permite obtener buenos resultados, y esto permite diferir una futura cirugía protésica y aumentar el intervalo de tiempo entre la infección y la prótesis, lo que probablemente reduce el riesgo de infección posterior de la misma.
Este estudio presenta limitaciones. En primer lugar, se trata de un estudio retrospectivo, con los posibles sesgos de selección y pérdida de datos que pueden tener este tipo de estudios. En segundo lugar, es un estudio en el que intervienen múltiples cirujanos, lo que disminuye la validez intrínseca paro aumenta la extrínseca. En tercer lugar, el pequeño tamaño de la muestra no permite comparar las medias de los grupos con un grado de significación estadística. En cuarto lugar, desconocemos la extensión de la sinovectomía y del desbridamiento realizado en cada cirugía, ya que este dato es difícil de valorar con la información existente en las hojas quirúrgicas.
ConclusiónEl desbridamiento por artrotomía en el área de urgencias por cirujanos no subespecializados en rodilla es más eficaz que el artroscópico para controlar la artritis séptica de rodilla. El desbridamiento quirúrgico de las artritis sépticas en rodillas con artrosis previa permite controlar la infección con ausencia de dolor a pesar de la progresión de la artrosis. Esto va a aumentar el intervalo de tiempo libre de infección antes de la colocación de la prótesis.
Nivel de evidenciaNivel de evidencia III.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.