En la rizartrosis del pulgar existe gran controversia sobre la técnica quirúrgica a elegir: trapeciectomía simple, artroplastia de resección-interposición, artroplastia de resección-suspensión, artrodesis, artroplastia de suspensión-resección-interposición o artroplastia con prótesis. Estas 2 últimas son las más empleadas, sin consenso en la literatura sobre la técnica a elegir y sin suficientes estudios comparativos.
El objetivo es comparar las 2 técnicas más empleadas en la actualidad: artroplastia de resección-suspensión y artroplastia con prótesis.
Material y métodoPresentamos un estudio prospectivo de 15 pacientes diagnosticados de rizartrosis del pulgar grados ii-iii tratados con artroplastia de resección-suspensión (grupo 1) y 15 con prótesis (grupo 2) mostrando resultados clínicos, ventajas e inconvenientes de cada una. Como variables se emplearon la escala EVA, el cuestionario DASH, la fuerza de puño y de pinza terminoterminal y terminolateral; el balance articular en aducción-abducción, en anteposición-retroposición y la oposición. Los 2 grupos son de 2 hospitales diferentes, intervenidos por un cirujano de mano de la unidad. El tiempo de seguimiento para todos los pacientes incluidos fue de 12 meses.
ResultadosEl EVA, DASH y fuerza de puño a los 12 meses no muestran diferencias significativas; en cuanto a la fuerza de pinza terminoterminal y terminolateral, el grupo 2 mostró los mayores valores en todos los periodos de seguimiento, con diferencias estadísticamente significativas.
ConclusionesEs fundamental la selección del paciente y la experiencia del cirujano, dados los resultados satisfactorios de ambas técnicas. La artroplastia con prótesis se reserva para grados ii y iii, pacientes de mediana edad, buena arquitectura del trapecio y cirujanos con experiencia.
In trapeziometacarpal osteoarthritis (or rhizarthrosis), there is great controversy over the surgical technique to choose: simple trapeziectomy, resection-interposition arthroplasty, interposition arthroplasty suspension-or arthroplasty with implant or prosthesis. These latter 2 are the most used without consensus in the literature on the technique to choose and without sufficient comparative studies.
The objective is to compare the 2 techniques most used today: suspension-interposition arthroplasty and arthroplasty with prosthesis.
Material and methodA prospective study was conducted on 15 patients diagnosed with grade 2-3 rhizarthrosis treated with interposition arthroplasty-suspension (group 1) and 15 with prosthesis (group 2) showing clinical outcomes, advantages and disadvantages of each. The study variables were the visual analogue scale (VAS), the DASH questionnaire, the grip strength, the strength of end to end and end-lateral clamp, the joint balance adduction-abduction and preemption-retropositioning, and the opposition. The 2 groups are from 2 different hospitals operated on by a hand surgeon from the Hand Unit. The follow-up time for all patients included in the study was 12 months.
ResultsThe VAS, DASH and grip strength at 12 months did not show significant differences. As regards the strength of end to end and end-lateral clamp, group 2 showed the highest values in all follow-up periods with statistically significant differences.
ConclusionsPatient selection and surgical experience is essential, given the satisfactory results of both techniques. Arthroplasty prosthesis is reserved for grades 2 and 3, middle-aged patients, good trapezium architecture, and experienced surgeons.
El mayor rango de movilidad del pulgar se alcanza en la articulación trapeciometacarpiana (TMC), sobre la cual Fick en 18541 acuñó el término de «articulación en silla de montar».
La rizartrosis del pulgar es el trastorno degenerativo de la articulación TMC. Representa el 10% de la artrosis de los miembros y el 8% de la artrosis en la población general2. Es un cuadro más frecuente en mujeres posmenopáusicas y mayores de 50 años. Puede aparecer asociada a otras enfermedades de la mano como el síndrome del túnel carpiano o la enfermedad de De Quervain. También se han descrito casos secundarios a traumatismos, o tras fracturas del trapecio o de la base del metacarpiano. La afectación bilateral se da con más frecuencia en mujeres, en cerca del 60%2. Como consecuencia de un uso repetido del pulgar, unido a la incongruencia articular e inestabilidad ligamentosa, se desarrolla una sobrecarga de la articulación; las superficies articulares son sometidas a mayores fuerzas de compresión, que lesionan el cartílago. La base del metacarpiano, en un intento de evitar una excesiva compresión, produce una subluxación dorsorradial: el pulgar se va colocando progresivamente en aducción.
El síntoma fundamental de consulta es el dolor; en fases iniciales aparece durante los movimientos que requieren de la pinza fuerte y en fases avanzadas está presente incluso en reposo. La deformidad es otro motivo de consulta, pudiendo llegar a producir el pulgar en «Z» en las fases más avanzadas. Con la progresión de la enfermedad, la articulación se va volviendo rígida y la movilidad se va perdiendo a medida que se establece la deformidad en aducción del metacarpiano. Otra queja frecuente es la pérdida de fuerza, sobre todo para las tareas que requieren de la pinza lateroterminal y terminoterminal.
La radiografía simple es la prueba diagnóstica. La clasificación de Eaton y Glickel3 es la más utilizada en la actualidad, que distingue 4 grados.
El tratamiento conservador (medicación, fisioterapia, ortesis e infiltración articular) suele constituir la primera medida terapéutica. La indicación principal para la realización de un tratamiento quirúrgico incluye el dolor, la deformidad o la incapacidad funcional que interfiere con las actividades de la vida diaria y que no responde al tratamiento conservador. Existen numerosas técnicas quirúrgicas.
La trapeciectomía simple está indicada en grados de II a IV. Con esta técnica existen complicaciones como la inestabilidad o la pérdida de altura de la columna del pulgar. Aunque muchos estudios presentan resultados alentadores, otros la consideran una técnica destinada a pacientes ancianos con baja demanda funcional4.
La trapeciectomía con interposición de tejido (artroplastia de resección-interposición) se empezó a emplear para evitar la migración proximal del metacarpiano.
La trapeciectomía con reconstrucción ligamentosa (artroplastia de resección-suspensión) también se comenzó a usar para evitar la inestabilidad y migración proximal del primer metacarpiano. El tendón del flexor carpi radialis (FCR) y del accesorio del abductor pollicis longus (APL) son los más empleados en la reconstrucción ligamentosa5. Esta técnica se puede emplear en grados II, III y IV. Existen muchas subvariantes de esta técnica.
El recambio protésico se emplea para la artrosis TMC y consiste en sustituir las superficies articulares degeneradas del trapecio y del metacarpiano por componentes protésicos. La prótesis no puede ser usada en el grado IV de la enfermedad. El tipo más utilizado en la actualidad es la prótesis esférica (ball and socket). El uso de prótesis no cementadas ha sido aconsejado en sujetos de edad media6. Uno de los principales inconvenientes de esta técnica, y sobre todo de los implantes no cementados, ha sido su posibilidad de aflojamiento, fundamentalmente del componente del trapecio; sin embargo recientemente se han descrito buenos resultados de supervivencia sin aflojamiento aséptico en las prótesis cementadas7. Otras complicaciones descritas han sido la luxación, la fractura intraquirúrgica del metacarpiano al introducir el vástago y la fractura del trapecio. El recambio protésico está contraindicado en casos de pacientes jóvenes con actividad profesional pesada, en casos con escasa reserva ósea o en trapecios muy aplanados8.
En la actualidad hay pocos estudios que establezcan un papel preponderante de un tratamiento respecto a otro.
Los objetivos del estudio fueron evaluar los resultados clínicos de los pacientes afectos de artrosis TMC tratados con la técnicas de artroplastia de resección-suspensión y de prótesis total TMC, además de comparar estas técnicas entre sí para ver si existen diferencias significativas.
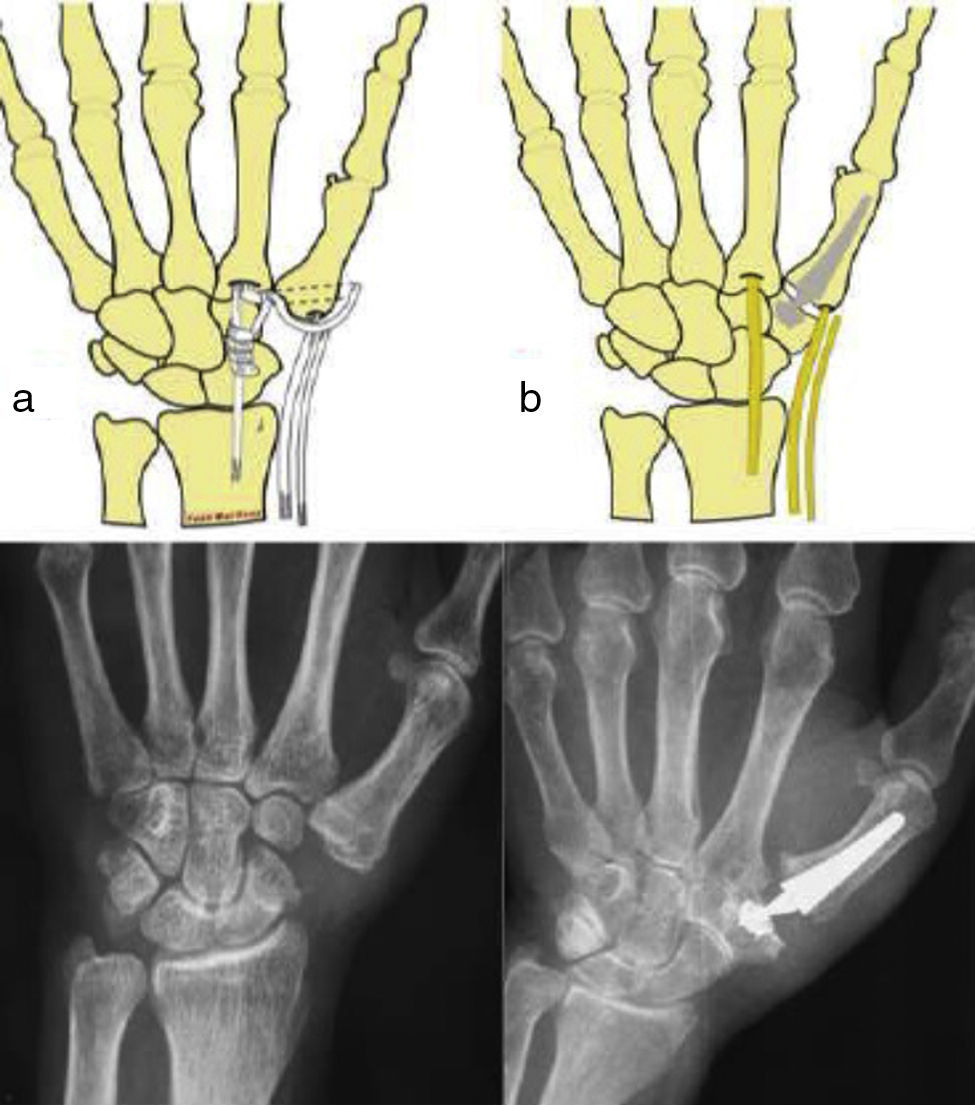
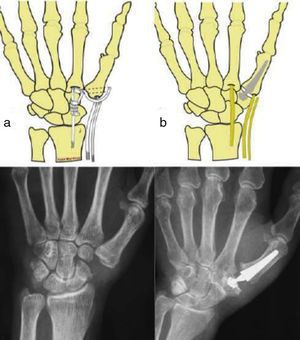
Material y métodoPresentamos un estudio prospectivo de 30 casos intervenidos por artrosis TMC sintomática mediante 2 técnicas diferentes: artroplastia de resección-suspensión y prótesis total TMC (fig. 1), entre los meses de junio de 2010 y julio de 2011. Todos los pacientes incluidos acudieron de forma consecutiva a las respectivas consultas y fueron diagnosticados de rizartrosis del pulgar sintomática e incapacitante (dolor en la base del pulgar que interfiere con las labores de la vida diaria, grind-test positivo y signos radiológicos de rizartrosis del pulgar) y propuestos para tratamiento quirúrgico tras el fracaso de las terapias conservadoras. Los criterios de exclusión fueron: artrosis TMC grado IV de Eaton-Glickel, displasias graves del trapecio, deformidad rígida e irreductible de la MCF, pacientes jóvenes con trabajos manuales de esfuerzo importante y carga de peso. En todos estos, el tratamiento con prótesis es controvertido. También se excluyó a los pacientes con artrosis TMC grado I de Eaton-Glickel.
Se establecieron 2 grupos de estudio:
- •
Grupo 1: artroplastia de resección-suspensión con FCR con 15 pacientes intervenidos.
- •
Grupo 2: prótesis total TMC (modelo Arpe Biomet) con 15 pacientes intervenidos.
Los pacientes del grupo 1 son del Hospital Virgen de la Arrixaca de Murcia y los del grupo 2 del Hospital Clínico Universitario de Valladolid, que aceptaron entrar en el estudio. Este estudio fue aprobado por un Comité Ético.
Los 2 grupos fueron intervenidos por cirujanos de mano de más de 10 años de experiencia; en ambos grupos se utilizaron los mismos criterios de inclusión y el mismo protocolo de recogida de datos. Los pacientes que no acudieron a alguna de las revisiones fueron excluidos.
La edad media del grupo 1 fue de 58,25 años (51-68), la del grupo 2 de 61 años (52-72). La edad media de toda la serie fue de 59,61 años (46-72). El sexo predominante fue el femenino (91,6%). El porcentaje total de manos dominantes intervenidas fue del 53,84%. La profesión más frecuente desempeñada por los pacientes de todos los grupos fue la de labores del hogar (58,9%). El 50% del grupo 1 presentaba enfermedad asociada y el 46,6% la presentaba en el grupo 2. La enfermedad asociada más frecuente en todas las series fue el síndrome del túnel carpiano (25,6%). Todas las variables que a continuación se detallan se valoraron en el preoperatorio y a los 3, 6 y 12 meses postoperatorios.
En todos los pacientes se valoró el dolor en estado de reposo, durante la actividad y al acabar el día, en función de la escala EVA, considerando el 0 como el estado de ausencia del dolor y el 10 como el máximo dolor posible. También rellenaron el cuestionario DASH, que permite medir el incremento general en la calidad de vida tras realizar un tratamiento quirúrgico en el miembro superior. Hemos valorado la satisfacción personal del paciente mediante 2 preguntas: ¿cómo valoraría el resultado del tratamiento recibido? Hemos permitido escoger entre resultado excelente, bueno, regular y malo; ¿volvería a operarse de nuevo con esta técnica quirúrgica? Hemos permitido escoger entre sí y no.
Como parámetros objetivos: se valoró la fuerza de puño mediante un dinamómetro de puño homologado (Jamar Hand Dynamometer, Sammons Preston, Rolyan, Chicago, EE. UU.) y la fuerza de pinza terminoterminal y lateroterminal mediante un dinamómetro específico de pinza hidráulico (Pinch Gauge B&L Engineering, Santa Ana, CA, EE. UU.), en ambos la fuerza se expresa en kg. Medimos el balance articular en aducción-abducción y en anteposición-retroposición, empleando un goniómetro de mano específico que mide la amplitud en grados, y la oposición con el test de Kapandji9, en el que se otorgan puntuaciones de 0 a 10 según el punto de la mano que se alcance con el pulpejo del pulgar.
El abordaje quirúrgico para las 2 técnicas fue el posterolateral. En el grupo 1 se realizó una trapeciectomía completa utilizando como plastia un hemitendón del FCR que se introdujo por un túnel transóseo realizado en la base del metacarpiano y se anudó; finalmente la plastia remanente la interpusimos rodeando al tendón FCR. En el grupo 2 se colocó la prótesis total TMC Arpe (Biomet Spain Orthopedics S.L., Valencia-Spain) previa resección de las carillas articulares del primer metacarpiano y del trapecio, el corte de la base del metacarpiano desde dorsorradial con una angulación de 45° en el plano horizontal y en el trapecio solamente se resecaron los osteofitos periféricos. El protocolo postoperatorio fue el mismo para los 2 grupos, el cual consiste en colocar una férula de yeso palmar corta, inmovilizando la columna del pulgar durante 2-3 semanas. Después se recomienda al paciente que comience con ejercicios de anterretroposición, abducción-aducción y oposición del pulgar y, en caso de que no recupere la movilidad precozmente, se envía al Servicio de Rehabilitación.
ResultadosEVA (tabla 1)En el grupo 1 se obtuvieron unos valores medios de la escala EVA medida en reposo de: 6,33 (preoperatorio); 3,58 (3 meses postoperatorios); 2,75 (6 meses postoperatorios); 0,83 (12 meses postoperatorios). Los valores medios durante el esfuerzo fueron: 8,33 (preoperatorio); 5,75 (3 meses postoperatorios); 4,17 (6 meses postoperatorios); 1,75 (12 meses postoperatorios). Los valores medios al final del día fueron: 7,92 (preoperatorio); 4,75 (3 meses postoperatorios); 3,75 (6 meses postoperatorios); 1,25 (12 meses postoperatorios). Por lo tanto, se ha conseguido una disminución progresiva hasta los 12 meses postoperatorios de la puntuación media de la escala EVA medida en reposo, durante el esfuerzo y al final del día, de forma estadísticamente significativa. La reducción en la escala EVA es del 86,88% en reposo, del 78,99% en esfuerzo y del 84,21% al final del día.
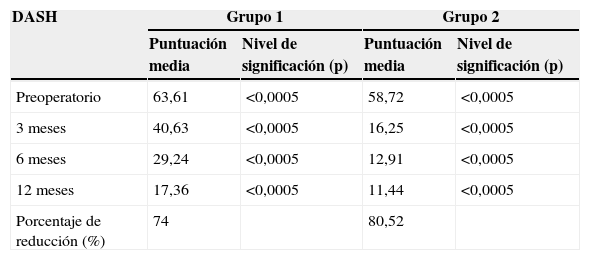
. Valores de DASH
| DASH | Grupo 1 | Grupo 2 | ||
|---|---|---|---|---|
| Puntuación media | Nivel de significación (p) | Puntuación media | Nivel de significación (p) | |
| Preoperatorio | 63,61 | <0,0005 | 58,72 | <0,0005 |
| 3 meses | 40,63 | <0,0005 | 16,25 | <0,0005 |
| 6 meses | 29,24 | <0,0005 | 12,91 | <0,0005 |
| 12 meses | 17,36 | <0,0005 | 11,44 | <0,0005 |
| Porcentaje de reducción (%) | 74 | 80,52 | ||
Nivel de significación «p» comparado con valor inicial.
En el grupo 2 se obtuvieron unos valores medios de la escala EVA medida en reposo de: 7,67 (preoperatorio); 1,20 (3 meses postoperatorios); 0,87 (6 meses postoperatorios); 0,80 (12 meses postoperatorios). Los valores medios durante el esfuerzo fueron: 8,33 (preoperatorio); 2,00 (3 meses postoperatorios); 1,27 (6 meses postoperatorios); 1,27 (12 meses postoperatorios). Los valores medios al final del día fueron: 8,13 (preoperatorio); 1,87 (3 meses postoperatorios); 1,20 (6 meses postoperatorios); 1,13 (12 meses postoperatorios). Por lo tanto, se ha conseguido una disminución progresiva hasta los 12 meses postoperatorios de la puntuación media de la escala EVA medida en reposo, durante el esfuerzo y al final del día, de forma estadísticamente significativa. La reducción de la escala EVA es del 89,57% en reposo, del 84,75% en esfuerzo y del 86,10% al final del día.
DASH (tabla 1)En el grupo 1 la valoración del cuestionario DASH mostró una disminución lineal estadísticamente significativa desde los 3 hasta los 12 meses, consiguiendo una reducción del 74% con respecto al valor preoperatorio. El grupo 2 mostró una disminución lineal estadísticamente significativa desde los 3 hasta los 12 meses, consiguiendo una reducción del 80,52% con respecto al valor preoperatorio.
Satisfacción del pacienteEn el grupo 1 un 91,6% de los pacientes se mostraron satisfechos con el tratamiento recibido. Un 66,6% valoraron su situación como excelente, un 25% como buena y un 8,3% como regular (ninguno como mala). En el 2 un 100% de los pacientes se mostraron satisfechos con el tratamiento recibido. Un 77,33% valoraron su situación como excelente y un 26,66% como buena (ninguno como regular y ninguno como mala).
Fuerza de agarre de puño, de pinza terminoterminal y de pinza lateroterminalEn el grupo 1 los valores medios de la fuerza de agarre de puño fueron: 17,18 (preoperatorio); 14,77 (3 meses postoperatorios); 17,42 (6 meses postoperatorios); 20,20 (12 meses postoperatorios). Por lo tanto, este grupo presentó un aumento estadísticamente significativo (aumento global a los 12 meses del 17,58%); sin embargo a los 3 meses se experimentó una pérdida de fuerza significativa del 14,03%, que luego se subsanó a partir de los 6 meses.
Lo mismo ocurrió con la fuerza de pinza terminoterminal y la fuerza de pinza lateroterminal, siendo los valores medios de la fuerza de pinza terminoterminal: 3,12 (preoperatorio); 2,26 (3 meses postoperatorios); 3,37 (6 meses postoperatorios); 4,19 (12 meses postoperatorios). Y de la fuerza de pinza lateroterminal: 4,31 (preoperatorio); 3,17 (3 meses postoperatorios); 4,17 (6 meses postoperatorios); 5,32 (12 meses postoperatorios). Por lo tanto, este grupo presentó una mejoría estadísticamente significativa con respecto a la situación preoperatoria del 34,29 y del 23,43% respectivamente.
En el grupo 2 los valores medios de la fuerza de agarre de puño fueron: 19,13 (preoperatorio); 22,00 (3 meses postoperatorios); 22,47 (6 meses postoperatorios); 23,47 (12 meses postoperatorios). Por lo tanto, este grupo presentó un aumento estadísticamente significativo (aumento global a los 12 meses del 22,65%); esta ganancia ya se evidenció a los 3 meses.
Lo mismo ocurrió con la fuerza de pinza terminoterminal y la fuerza de pinza lateroterminal. Los valores medios de la fuerza de pinza terminoterminal fueron: 3,67 (preoperatorio); 5,07 (3 meses postoperatorios); 5,42 (6 meses postoperatorios); 5,83 (12 meses postoperatorios). Y de la fuerza de pinza lateroterminal: 4,78 (preoperatorio); 6,11 (3 meses postoperatorios); 6,80 (6 meses postoperatorios); 7,03 (12 meses postoperatorios). Por lo tanto, este grupo presentó una mejoría estadísticamente significativa con respecto a la situación preoperatoria del 58,81 y del 47,13% respectivamente.
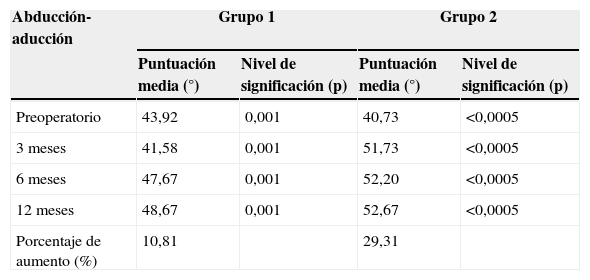
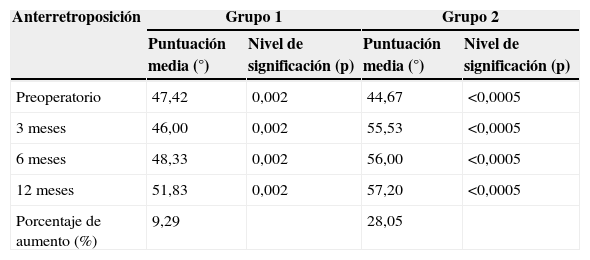
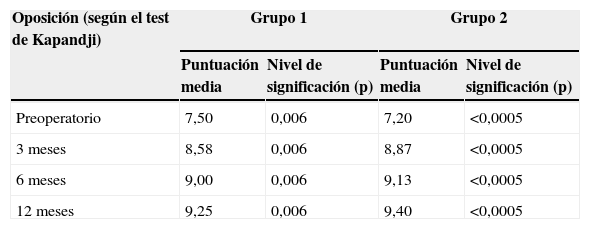
Balance articular (tablas 2-4)En el grupo 1 el balance articular en aducción-abducción y en anteposición-retroposición ha evolucionado de manera similar a la fuerza, consiguiendo un balance de 4,75 y 4,46° respectivamente, superior al preoperatorio y de forma estadísticamente significativa. Esto supone una ganancia del 10,81% en aducción-abducción y del 9,29% en anteposición-retroposición. También se produjo una ganancia en la oposición de un 1,75 puntos estadísticamente significativa.
Balance abducción-aducción
| Abducción-aducción | Grupo 1 | Grupo 2 | ||
|---|---|---|---|---|
| Puntuación media (°) | Nivel de significación (p) | Puntuación media (°) | Nivel de significación (p) | |
| Preoperatorio | 43,92 | 0,001 | 40,73 | <0,0005 |
| 3 meses | 41,58 | 0,001 | 51,73 | <0,0005 |
| 6 meses | 47,67 | 0,001 | 52,20 | <0,0005 |
| 12 meses | 48,67 | 0,001 | 52,67 | <0,0005 |
| Porcentaje de aumento (%) | 10,81 | 29,31 | ||
Nivel de significación «p» comparado con valor inicial.
Balance anteposición-retroposición
| Anterretroposición | Grupo 1 | Grupo 2 | ||
|---|---|---|---|---|
| Puntuación media (°) | Nivel de significación (p) | Puntuación media (°) | Nivel de significación (p) | |
| Preoperatorio | 47,42 | 0,002 | 44,67 | <0,0005 |
| 3 meses | 46,00 | 0,002 | 55,53 | <0,0005 |
| 6 meses | 48,33 | 0,002 | 56,00 | <0,0005 |
| 12 meses | 51,83 | 0,002 | 57,20 | <0,0005 |
| Porcentaje de aumento (%) | 9,29 | 28,05 | ||
Nivel de significación «p» comparado con valor inicial.
Balance oposición
| Oposición (según el test de Kapandji) | Grupo 1 | Grupo 2 | ||
|---|---|---|---|---|
| Puntuación media | Nivel de significación (p) | Puntuación media | Nivel de significación (p) | |
| Preoperatorio | 7,50 | 0,006 | 7,20 | <0,0005 |
| 3 meses | 8,58 | 0,006 | 8,87 | <0,0005 |
| 6 meses | 9,00 | 0,006 | 9,13 | <0,0005 |
| 12 meses | 9,25 | 0,006 | 9,40 | <0,0005 |
Nivel de significación «p» comparado con valor inicial.
En el 2 el balance articular en aducción-abducción y en anteposición-retroposición ha evolucionado de manera similar a la fuerza (aumento rápido desde los 3 meses), consiguiendo un balance 12,04 y 13,53° respectivamente, superior al preoperatorio y de forma estadísticamente significativa. Esto supone una ganancia del 29,31% en aducción-abducción y del 28,05% en anteposición-retroposición. También se produjo una ganancia en la oposición de 2,20 puntos de forma significativa.
ComplicacionesEn el grupo 1 las complicaciones fueron un caso de disestesia de la rama sensitiva del nervio radial (cedió a los 6 meses con tratamiento con pregabalina), un caso de infección superficial de la herida quirúrgica (se solucionó con antibiótico oral) y un caso de síndrome del dolor regional complejo tipo I (recibió tratamiento de rehabilitación, corticoides orales y calcitonina).
En el 2 fueron un caso de disestesia de la rama sensitiva del nervio radial (cedió a los 3 meses con tratamiento con pregabalina), un caso de intolerancia a la sutura (se solucionó con retirada de la sutura) y un caso de fisura intraquirúrgica del trapecio (se mantuvo 5 semanas inmovilizado y no se relacionó con peores resultados).
Comparación de las 2 técnicasEl grupo 2 consiguió una reducción de la puntuación de la escala EVA en las 3 categorías mayor que el 1, con significación estadística al tercer (p<0,0005) y al sexto mes (p=0,004). Sin embargo a los 12 meses, la puntuación de la escala EVA mostró un resultado similar, sin significación estadística entre los 2 grupos.
En cuanto a la puntuación del cuestionario DASH a los 12 meses, el grupo 2 obtuvo mejor puntuación, sin diferencias estadísticamente significativas.
Al final del seguimiento, el grupo 2 presentó el valor más elevado de fuerza de puño, sin diferencias estadísticamente significativas. En cuanto a la fuerza de pinza terminoterminal y a la fuerza de pinza terminolateral, el grupo 2 mostró los mayores valores en todos los periodos de seguimiento con diferencias estadísticamente significativas (p<0,0005).
El balance articular de aducción-abducción y anteposición-retroposición ha aumentado en mayor medida en los 3 periodos de seguimiento postoperatorio en el grupo 2 con diferencias estadísticamente significativas (p<0,0005). La oposición ha aumentado en los 3 periodos sin diferencias significativas.
DiscusiónEn grados II y III es donde el tratamiento quirúrgico de la rizartrosis del pulgar adquiere mayor problemática y variabilidad debido a la gran cantidad de técnicas quirúrgicas existentes. La decisión de qué técnica emplear se basa en factores objetivos (edad, grado de lesión articular o nivel de actividad del paciente) y subjetivos (habilidad técnica y experiencia del cirujano). Vermeulen et al.10 concluyen que la falta de evidencia científica acerca de la superioridad y beneficios de un determinado tratamiento hace que sea la experiencia personal y las preferencias del cirujano la base de la elección de una u otra técnica.
Todas las artroplastias de resección tienen su base en la técnica original de Gervis11 de trapeciectomía simple, mediante la cual se obtenían buenos resultados en cuanto a la disminución del dolor, pero en la que la inestabilidad y la migración proximal del metacarpiano constituían un problema. Froimson12 describe por primera vez la interposición de tejido para evitar dicha migración.
La artroplastia de resección-suspensión-interposición es el tratamiento quirúrgico más utilizado en la bibliografía13–20 y añade diferentes técnicas de suspensión para evitar la inestabilidad y la migración proximal del metacarpiano. Según la literatura, el tendón más utilizado es el del FCR en forma de hemitendón, sin describir consecuencias negativas para la biomecánica de la muñeca13,14,18,19,21. Autores como Thompson y otros15,22 utilizan el tendón del APL argumentando la mayor facilidad en la extracción de la plastia, la disminución de la fuerza subluxante dorsorradial y la preservación del FCR como estabilizador de la muñeca. Rab et al.23 comparan el uso del tendón FCR con el APL y obtienen resultados similares en cuanto al dolor, DASH y movilidad, pero con mayores valores de fuerza de puño y de pinza, así como mayor sencillez técnica a favor del grupo que emplea el tendón del APL. Tomaino24, sin embargo, no encuentra diferencias entre el uso de estos 2 tendones. Nosotros empleamos un hemitendón del FCR extraído mediante el uso de pinza de artroscopia y alambre que facilita el proceso y minimiza los riesgos derivados de la extracción de la plastia, sin que hayamos evidenciado efecto deletéreo en la fuerza del puño ni de la pinza. Encontramos técnicas de reconstrucción ligamentosa (Burton y Pellegrini13, Eaton y Littler14, Thompson22, Scheker18) a través de túneles transóseos y otras que solo pretenden realizar una suspensión del metacarpiano. Nosotros utilizamos una modificación de la artroplastia de Burton, Pellegrini y Scheker utilizando un único túnel oblicuo de distal-radial a cubital-proximal.
Otro de los tratamientos más utilizados lo constituyen las prótesis totales trapeciometacarpianas. Las prótesis ball and socket se han impuesto como el recambio protésico estándar. El modelo más empleado y estudiado en la bibliografía es la prótesis cementada y constreñida de De la Caffiniere. Nosotros empleamos la prótesis Arpe de Biomet, un modelo no cementado y no constreñido, de la que encontramos excelentes resultados clínicos y radiológicos en la literatura, así como de supervivencia a largo plazo8. Realizamos unas modificaciones8 de la técnica quirúrgica tales como una vía de acceso posteroexterno superior, una osteotomía de la base del metacarpiano oblicua a 45° sin resección en el lado radial, la resección de osteofitos alrededor del trapecio sin osteotomía de este y la utilización del cuello inclinado.
En nuestra serie los 2 tratamientos han conseguido una mejoría estadísticamente significativa del dolor desde los 3 meses postoperatorios. Aunque la reducción más rápida se ha conseguido en el grupo de prótesis, a los 12 meses no se han mostrado diferencias significativas. Ulrich-Vinter et al.25 obtienen resultados estadísticamente significativos al comparar pacientes tratados con prótesis Elektra y artroplastia de resección-suspensión con APL. Estos resultados difieren de los nuestros, pero confirman la precocidad de la mejoría con el grupo de prótesis. Sin embargo, Santos et al.26 no encuentran diferencias significativas en cuanto al dolor a los 2 años al comparar la artroplastia de resección-suspensión y las prótesis. Las puntuaciones DASH de los grupos de prótesis y de artroplastia de resección-suspensión no guardan diferencias significativas entre sí y son comparables a los mejores resultados encontrados en la literatura, que oscilan entre 13,3 y 17,78. Sí hay diferencias significativas al compararlos con el grupo de artroplastia resección-interposición, aunque la puntuación de este grupo es comparable a otras muchas series tanto de trapeciectomías19 como de prótesis27. Comparando nuestros resultados preoperatorios con las tablas de Lorenzo-Agudo et al.28 de valores de fuerza en pacientes sanos, hemos observado que la mayor pérdida de fuerza en los pacientes con rizartrosis del pulgar se produce en los valores de pinza terminolateral (pérdida aproximada del 50%), seguido de los valores de pinza terminoterminal (pérdida aproximada del 40%) y por último en los valores de fuerza de puño (pérdida del 20 al 30%). Con la mayoría de tratamientos se consigue un aumento de la fuerza de puño25 y de pinza terminoterminal19 y de pinza terminolateral19. En nuestra serie el mayor incremento de fuerza se ha dado en el grupo de prótesis. Algunos estudios no encuentran diferencias significativas al comparar la fuerza de puño y la de pinza entre artroplastia de suspensión y prótesis totales26. Ulrich-Vinter et al. encuentran diferencias significativas al comparar la fuerza de puño y de pinza entre prótesis total y artroplastia de suspensión con tendón del APL25. Como en muchos estudios, hemos observado una disminución de la fuerza en los 3 primeros meses, con un aumento posterior progresivo en los grupos de artroplastias de resección13; esto no ocurre en los tratados con prótesis total, donde el incremento es evidente desde los 3 primeros meses. La movilidad también presenta grandes variaciones entre las series de la literatura debido a varios factores como la diferente terminología existente; por esto creemos necesario establecer una nomenclatura unánime como ha realizado la ISSFH29. La mayoría de estudios consiguen un aumento de los valores de movilidad en mayor o menor medida17. En nuestra serie ocurre lo mismo.
Wajon et al.30, Vermeulen et al.10 y de Smet et al.31 han realizado revisiones sistemáticas de elevado potencial estadístico en las que comparan la mayoría de tratamientos quirúrgicos disponibles y concluyen que no hay ningún tratamiento quirúrgico superior a otro. Vermeulen et al.10, al igual que Jager et al.32, observaron mejores resultados en grupos tratados con prótesis total a corto plazo que en grupos de artroplastia de resección, pero debido al escaso número de estudios comparativos no pueden concluir que un tratamiento sea superior a otro. Es fundamental una adecuada selección del paciente y la experiencia del cirujano a la hora de indicar la cirugía.
Como conclusiones del estudio destacaríamos que tanto la técnica de artroplastia de resección-suspensión con FCR como la prótesis total Arpe consiguen una mejoría estadísticamente significativa en los parámetros de dolor, escala DASH, fuerza de puño y de pinza y movilidad respecto al periodo preoperatorio. La artroplastia de resección-suspensión con FCR presenta una pérdida de fuerza y movilidad a los 3 meses, con mejoría clínica a partir de los 6 meses postoperatorios, mientras que la prótesis total TMC Arpe presenta una mejoría clínica precoz sin pérdida de fuerza ni de movilidad y alcanza los valores absolutos más elevados de fuerza de pinza y movilidad postoperatorios.
Como limitaciones de este estudio destacamos que son pocos pacientes en cada grupo, operados por distintos cirujanos y que el seguimiento de 12 meses es escaso para poder indicar las complicaciones asociadas a los implantes como el aflojamiento, la luxación, el hundimiento y el desgaste.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.